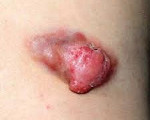
Десмоидная фиброма что это
Десмоидные фибромы
В зависимости от локализации выделяют:
Причины возникновения десмоидных фибром
Как правило, пациенты обращаются к врачу по поводу безболезненного опухолевого образования, болевые ощущения и другие симптомы обычно связаны с вовлечением в опухолевый процесс близлежащих структур. Большинство пациентов с десмоидными фибромами экстраабдоминальной локализации связывают появление опухоли с предшествующей травмой. Десмоидные фибромы абдоминальной локализации зачастую развиваются у женщин после беременности или кесарева сечения. Интраабдоминальные десмоидные фибромы чаще всего сочетаются с полипозом толстой кишки (синдрома Гарднера).
Десмоидные фибромы-диагностика
Десмоидная фиброма-лечение
Группа специалистов (хирурги, радиологи, онкологи, морфологи) задействованы в лечении опухоли. После постановки диагноза десмоидная фиброма вариант лечения подбирается индивидуально для каждого пациента. К числу доступных вариантов лечения пациентов относятся динамическое наблюдение, хирургическое лечение, лучевая терапия и системная терапия (гормональные препараты, химиотерапия).
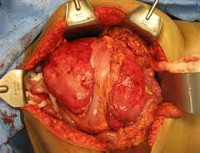
В зависимости от локализации опухоли возможны различные варианты хирургического лечения. Для достижения лучших онкологических и косметических результатов применяются различные виды пластики послеоперационного дефекта после удаления опухли.
При абдоминальных десмоидных фибромах пластика производится композитной сеткой. При экстраабдоминальной локализации опухоли в качестве пластического компонента могут быть использованы местные ткани, перемещенные или пересажанные лоскуты, а также различные виды модульных эндопротезов в случае вовлечения кости в опухолевый процесс. Помимо хирургического лечения в нашем Институте изучены и внедрены в практику эффективные схемы системного лекарственного лечения, а также лучевая терапия. Все описанные выше методы лечения могут применятся как отдельно, так и в комбинации для достижения наилучшего результата.
Десмоидная фиброма-прогноз заболевания
Так как десмоидные фибромы не относятся к злокачественным опухолям, прогноз заболевания благоприятный. Проведение радикальной операции позволяет снизить риск рецидива.
Филиалы и отделения, где лечат десмоидные фибромы
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отделение хирургического лечения центральной нервной и костно-мышечной систем
Врач-онколог ЯДРИНА Анна Викторовна
Десмоидная опухоль
Десмоидная опухоль – опухоль, развивающаяся из мышечно-апоневротических структур и занимающая промежуточное положение между доброкачественными и злокачественными новообразованиями. Склонна к прорастанию окружающих тканей, но не дает отдаленных метастазов. Может возникать на любом участке тела, чаще локализуется в области передней брюшной стенки, спины и плечевого пояса. Представляет собой плотное опухолевидное образование, расположенное в толще мышц или связанное с мышцами. При прогрессировании может прорастать сосуды, кости, суставы и внутренние органы. Диагноз выставляется на основании осмотра и данных дополнительных исследований. Лечение – оперативные вмешательства, лучевая терапия, химиотерапия.
Общие сведения
Десмоидная опухоль (десмоид, десмоидная фиброма, мышечно-апоневротический фиброматоз) – редкая соединительнотканная опухоль, развивающаяся из фасций, мышц, сухожилий и апоневрозов. Микроскопически лишена признаков злокачественности и никогда не дает отдаленных метастазов, при этом склонна к местному агрессивному росту и частому рецидивированию (нередко многократному), поэтому онкологи рассматривают десмоид как условно-доброкачественное новообразование. Составляет 0,03-0,16% от общего количества новообразований. В 64-84% случаев страдают женщины.
У представительниц слабого пола десмоидная опухоль обычно возникает на втором или третьем десятилетии жизни, в 94% случаев выявляется у рожавших пациенток, в 6% случаев – у нерожавших. У больных мужского пола десмоид чаще диагностируется в детском или подростковом возрасте. В постпубертатном периоде количество случаев заболевания у мужчин резко уменьшается. Обычно наблюдается медленное прогрессирование. Диагностику и лечение десмоидных опухолей осуществляют специалисты в области онкологии, дерматологии, хирургии, травматологии и ортопедии.
Причины и патанатомия десмоидной опухоли
Причины развития десмоидной опухоли пока остаются невыясненными. В качестве одного из самых вероятных факторов специалисты рассматривают травматические повреждения мышц, связок и апоневрозов (в том числе – в процессе родов у женщин). Кроме того, исследователи указывают на возможную связь десмоидной опухоли с уровнем половых гормонов и некоторыми генетическими нарушениями. По статистике, десмоид диагностируется у 20% пациентов, страдающих семейным аденоматозом – наследственным заболеванием, обусловленным генетической мутацией.
Десмоидная опухоль представляет собой плотный, как правило, одиночный узел, имеющий волокнистое строение. Цвет новообразования на разрезе серовато-желтый. При микроскопическом исследовании десмоидной опухоли видны пучки коллагеновых волокон, расположенные в разных направлениях и переплетающиеся между собой. Выявляются зрелые фиброциты и фибробласты. Митозы возникают очень редко. При исследовании визуально неизмененных окружающих тканей, иссеченных вместе с новообразованием, могут обнаруживаться микроскопические элементы опухоли.
Симптомы десмоидной опухоли
Десмоидная опухоль может развиваться в любой части тела, однако чаще всего располагается на передней поверхности брюшной стенки. К числу достаточно распространенных локализаций также относятся спина и область плечевого пояса. На грудной клетке, верхних и нижних конечностях десмоидные опухоли появляются редко, однако, такие новообразования имеют особое значение, поскольку часто располагаются близко к костям и суставам, интимно спаиваются с близлежащими образованиями или прорастают их, нарушая подвижность суставов, прочность и опорность костей.
Десмоидные опухоли на руках и ногах всегда локализуются на сгибательной поверхности конечности. В зависимости от особенностей поражения тканей различают четыре клинических типа экстраабдоминальных десмоидных опухолей: одиночный узел с поражением окружающей фасции, одиночный узел с поражением фасциальных влагалищ на протяжении, множественные узлы на различных участках тела и злокачественное перерождение десмоида – превращение новообразования в десмоид-саркому.
Наряду с экстраабдоминальными выделяют интраабдоминальные и экстрабрюшные десмоидные опухоли, которые могут располагаться в брыжейке тонкой кишки, в забрюшинном пространстве, области мошонки и мочевого пузыря. Подобные новообразования выявляются реже периферических десмоидов и десмоидов передней брюшной стенки. Десмоидные опухоли в области брыжейки нередко сочетаются с семейным аденоматозом. Симптомы заболевания зависят от локализации и размера новообразования, наличия или отсутствия прорастания близлежащих органов и тканей.
Для десмоидной опухоли характерен медленный рост и малосимптомное течение. При десмоидных опухолях большого размера может наблюдаться болезненность. При прорастании суставов возможны контрактуры, при прорастании костей – патологические переломы, при прорастании внутренних органов – нарушения функции этих органов. В ходе внешнего осмотра обнаруживается плотное малоподвижное новообразование округлой или овальной формы с гладкой поверхностью, располагающееся в толще мышц либо связанное с мышцами и связками.
Диагностика и лечение десмоидной опухоли
Диагноз выставляют на основании осмотра, данных инструментальных исследований и результатов биопсии. Пациентов с десмоидной опухолью направляют на УЗИ, КТ и МРТ. Наиболее информативным методом исследования, позволяющим установить границы опухоли и степень ее инвазии в окружающие ткани, является магнитно-резонансная томография. При необходимости назначают ангиографию сосудов и другие исследования. При прорастании сосудов, нервов, внутренних органов и костных структур может потребоваться консультация сосудистого хирурга, невролога, абдоминального хирурга, торакального хирурга, травматолога, ортопеда и других специалистов.
Из-за высокой вероятности рецидивирования десмоидных опухолей предпочтительным является комбинированное лечение, включающее в себя хирургические операции и лучевую терапию. В ряде случаев применяют химиотерапию и гормональную терапию. По различным данным, десмоидные опухоли рецидивируют в 70-90% случаев после оперативного лечения, использованного в качестве монометодики. Проведение комбинированной терапии позволяет существенно уменьшить частоту рецидивов.
Операция по возможности должна быть радикальной. При наличии одиночного узла его удаляют вместе с пораженной фасцией и окружающими мышцами. При распространении десмоидной опухоли по фасциальному влагалищу иссекают фасцию на протяжении. При прорастании костных структур осуществляют удаление кортикальной пластинки или резецируют костную ткань. При поражении внутренних органов, близком расположении сосудов и нервов тактику операции определяют индивидуально.
Иссечение большого массива тканей при крупных десмоидных опухолях ведет к образованию дефектов. При возможности такие дефекты устраняют сразу после удаления опухоли, осуществляя местную пластику, используя костные ауто- и гомотрансплантаты и т. д. В ряде случаев в отдаленном периоде проводят пластические операции. При поражении близлежащего сустава конечности может потребоваться эндопротезирование. При множественных десмоидных опухолях показано поэтапное хирургическое лечение с особо радикальным удалением окружающих тканей, поскольку такие новообразования проявляют повышенную склонность к рецидивированию.
Взрослым пациентам с десмоидной опухолью назначают предоперационную и послеоперационную лучевую терапию. Недостатком метода являются выраженные постлучевые изменения тканей. Трофические нарушения и крупные рубцы, возникающие после проведения лучевой терапии, могут усложнять повторное хирургическое лечение в случае рецидивирования. В процессе лечения больных детского возраста лучевую терапию не применяют из-за возможного преждевременного закрытия ростковых зон кости в области облучения. При десмоидных опухолях у детей осуществляют оперативные вмешательства на фоне предоперационной и послеоперационной медикаментозной терапии. Пациентам назначают низкие дозы цитостатиков и антиэстрогеновые препараты. Продолжительность медикаментозного лечения десмоидной опухоли может составлять до 2 и более лет.
Прогноз при комбинированном лечении, включающем в себя хирургическое вмешательство и лучевую терапию или хирургическое вмешательство и химио-гормональную терапию, относительно благоприятный. Рецидивы выявляются у 10-15% больных, обычно – в течение 3 лет после удаления десмоидной опухоли. Чаще всего рецидивируют десмоиды, расположенные в области стопы и голени. Отдаленные метастазы не образуются. Летальный исход возможен при прорастании жизненно важных органов, обычно – при расположении десмоидной опухоли в области головы, шеи, живота и грудной клетки.
Материалы конгрессов и конференций
IX РОССИЙСКИЙ ОНКОЛОГИЧЕСКИЙ КОНГРЕСС
РОЛЬ ГОРМОНОТЕРАПИИ В ЛЕЧЕНИИ ДЕСМОИДНЫХ ФИБРОМ
С.Л. Дарьялова, А.В. Бойко, О.В. Новикова, Н.М. Гуревич
МНИОИ им. П.А. Герцена, Москва
Этиология ДФ на сегодняшний день неясна. В качестве причин их развития обсуждают генетические нарушения, эндокринные факторы, а также, возможно, предшествующую травму. У 15% больных удалось выявить соматические мутации гена APC (гена аденоматозного полипоза толстой кишки), одна из функций которого заключается в регуляции клеточного содержания белка β-катенина. Повышение содержания этого белка приводит к усилению пролиферативной активности фибробластов. Мутации гена АРС могут быть причиной формирования синдрома Гарднера – семейного аденоматозного полипоза толстой кишки, который является облигатным предраком. При этом синдроме ДФ возникают в 1000 раз чаще, чем в популяции, причем в 80% случаев провоцирующим фактором оказывается оперативное вмешательство – гемиколонэктомия. Существует мнение, что десмоидные фибромы следует рассматривать как внекишечные проявления синдрома Гарднера. Получены данные и о других генетических дефектах при ДФ, а именно, повышении экспрессии антиапоптотических белков Bcl-2, Bcl-XL, surviving, NF-kB, снижении экспрессии проапоптотического белка Bax. Однако эти исследования отличаются крайне небольшим числом наблюдений, и их результаты нуждаются в уточнении, развитии, анализе и систематизации. В пользу генетических нарушений в этиологии ДФ свидетельствует и тот факт, что ДФ достаточно часто сочетаются с другой патологией соединительной ткани (нейрофиброматоз, аномалии развития костей).
Постулат об этиологической роли гормональных нарушений в развитии десмоидных фибром выдвинули Geschickter и Lewis (1935), которые обнаружили, что десмоиды активно накапливают гормоны передней доли гипофиза. В 1944 году Lipsсhutz и Girsmali в экспериментах на животных путем введения в грудную стенку эстрогенов в 100% случаев получили опухоли, близкие по строению к десмоидам, которые резорбировались после прекращения этих инъекций. В дальнейших исследованиях Lipsсhutz с соавт. (1956) отметили угнетение роста индуцированных опухолей путем введения тестостерона, прогестерона, дезоксикортикостерона. В 1980 году Loch и Baer также получили десмоидные опухоли в эксперименте при введении животным больших доз эстрогенов. Экспериментальные данные об участии эстрогенов в патогенезе десмоидных фибром были подтверждены и клиническими наблюдениями. Havry (1982) установил, что скорость роста десмоидов у мужчин в любом возрасте примерно одинакова и невысока. У женщин в течение жизни темп роста опухоли меняется существенно – у девочек он низкий, в репродуктивном возрасте он возрастает вдвое и, утраиваясь, достигает максимума в пременопаузе. После наступления менопаузы темп роста десмоидов снижается практически до исходного, приближаясь к таковому у мужчин. Многими исследователями констатировано ускорение темпа роста опухолей у женщин во время беременности. Описан случай развития огромного десмоида мягких тканей бедра у мужчины на фоне длительного лечения эстрогенами по поводу диссеминированного рака предстательной железы. После отмены гормонов опухоль медленно резорбировалась.
В пользу травмы в этиологии ДФ свидетельствует тот факт, что большинство пациентов при тщательном расспросе вспоминают, что возникновению образования предшествовал ушиб мягких тканей, либо перелом конечности. Некоторые из пациентов профессионально занимались спортом. В ряде случаев ДФ возникали на месте внутримышечных, после укуса осы. Противники этой теории выдвигают аргумент, что высокая частота травм мягких тканей не соответствует крайне низкой частоте возникновения ДФ.
Как правило, в стационарах общей хирургии или онкологии в виду незнания этой патологии, ДФ удаляют, после чего уже в ближайшем послеоперационном периоде наблюдают продолженный рост опухоли. Начинается тягостное путешествие пациента от хирурга к хирургу, увеличивают объем хирургического пособия, но неизбежный результат – тяжелая инвалидизация вследствие калечащих операций и прогрессирующего роста десмоидов. Частота рецидивов после оперативного лечения составляет по нашим данным 94%, по данным зарубежных авторов – 24-87%. Изучая много лет эти своеобразные новообразования, мы полагаем, что причиной неудач хирургического лечения, особенно при экстраабдоминальной локализации, служат морфологические особенности ДФ: аппозиционный характер роста, отсутствие капсулы и наличие выростов – спикул, которые в виде тонких нитей могут распространяться на многие сантиметры от основного массива опухоли.
Неудовлетворительные результаты хирургического лечения послужили предпосылкой для попытки дополнительного противоопухолевого лечения: лучевой терапии и химиотерапии.
В 40-х годах в МНИОИ им. П.А. Герцена впервые начали применять лучевую терапию как самостоятельный метод лечения у пациентов, не подлежавших хирургическому вмешательству или отказавшихся от ампутации или экзартикуляции. Несмотря на то, что при этом речь шла об очень больших по объему поражениях, результаты превзошли все ожидания: при наблюдении в течение 15-20 лет частота рецидивов не превышал 15%, да и то это были краевые рецидивы либо рост по продолжению, что расценено как результат неадекватности объема облучения. Радиобиологического объяснения высокой эффективности лучевой терапии этих опухолей, состоящих в основном из волокнистой соединительной ткани с вкраплениями единичных фиброцитов и фибробластов, не существует. Однако науке известны и другие примеры, когда факты опережают их интерпретацию. На основании этого опыта мы предложили использовать лучевую терапию как компонент комбинированного лечения при резектабельных десмоидах. Предоперационное и послеоперационное облучение экстраабдоминальных ДФ позволило снизить частоту рецидивов с 94% до 27.5% и 53.6% соответственно. Эти показатели побудили нас отказаться от хирургического лечения даже резектабельных опухолей и отдать предпочтение самостоятельной лучевой терапии. Тем не менее, несмотря на сравнительно высокую эффективность лучевой терапии, нередко ее применение невозможно из-за необходимости подведения радикальной дозы к слишком большим объемам ткани, при грубых трофических изменениях покровных тканей в результате многократных операций и ранее проведенного облучения. Поэтому мы продолжили поиск других вариантов лечения десмоидных фибром.
В стенах МНИОИ им. П.А. Герцена впервые в нашей стране при лечении десмоидных фибром стали апробировать химиотерапию. Подводя итоги этого опыта сегодня, мы можем сказать, что при ДФ противоопухолевое воздействие оказывают 2 препарата: винбластин и метотрексат, что обосновывает их включение в комплексное лечение.
Химиолучевое лечение позволяет добиться излечения большого числа больных. Вместе с тем, нельзя не учитывать негативных сторон влияния этих воздействий на организм-опухоленоситель, особенно в детском и детородном возрасте. Анализ собственного многолетнего опыта ведения пациентов с ДФ позволил выявить убедительные признаки гормонозависимости данных новообразований. Так, среди взрослых пациентов превалируют молодые женщины (80%). Часто появление опухоли или развитие рецидива связано с беременностью (у 24.3% больных). Известны случаи самопроизвольной регрессии десмоидных фибром у женщин с наступлением менопаузы. Пациентки, как правило, имеют сопутствующую гинекологическую патологию – эндометриоз, миомы матки, различные нарушения менструального цикла. У мужчин наблюдается отложение жировой клетчатки по женскому типу (76%), гинекомастия (75%), никогда не встречаются истинные десмоиды. Распределение больных по возрасту возникновения ДФ также указывает на участие половых гормонов в патогенезе этого заболевания. Убедительные данные в пользу гормонозависимости ДФ явились основой для включения в комплексное лечение ДФ гормонотерапии.
Исследование начато в 70-х годах 20 века. Поскольку ведущую роль в патогенезе ДФ согласно клиническим наблюдениям играли именно эстрогены, мы стали использовать антиэстроген тамоксифен и получили хороший эффект – при сочетании гормонотерапии с химиотерапией или лучевой терапией темпы резорбции опухолей значительно ускорялись, что в ряде случаев позволило сократить длительность лечения. Результаты гормонального обследования пациентов в динамике позволили установить, что повышение уровня эстрадиола является неблагоприятным прогностическим фактором в отношении возникновения рецидива или увеличения темпов роста опухоли.
Несмотря на очевидную клиническую эффективность тамоксифена, механизм его действия при ДФ и причины отсутствия эффекта у ряда больных пока не ясны. Считается, что основной механизм действия тамоксифена – это конкурентное связывание с эстрогеновыми рецепторами (ЭР), не позволяющее эстрогенам присоединиться к этим рецепторам и запустить синтез белка. Этот механизм объясняет высокую эффективность тамоксифена в лечении ЭР-положительного рака молочной железы, однако многолетние исследования показали, что определенный процент пациенток с ЭР-отрицательным раком молочной железы также оказывается чувствительным к тамоксифену. Этот феномен объясняют ЭР-независимыми механизмами антипролиферативного действия тамоксифена: ингибированием активности протеинкиназы С, связыванием с кальмодулином и ингибированием цАМФ фосфодиэстеразы, влиянием на факторы роста (TGF-β, IGF-I, IGF-II). Работы по определению ЭР в ткани десмоидных фибром отличаются крайне небольшим числом обследованных пациентов. Согласно их результатам в подавляющем большинстве случаев десмоиды являются ЭР-отрицательными опухолями. В связи с этим механизмы действия тамоксифена на десмоидные фибромы нуждаются в уточнении.
Таким образом, согласно современным знаниям, ДФ представляются тяжелой патологией соединительной ткани, отличающейся высокой склонностью к прогрессированию и рецидивированию при использовании традиционных методов лечения. Успешные попытки гормонотерапии, полностью соответствующие концепции о ДФ как системном гормонозависимом заболевании, а также низкая частота побочных эффектов в сравнении с химиотерапией и облучением позволяют считать развитие этого направления перспективным в лечении больных с агрессивным фиброматозом. В МНИОИ им. П.А. Герцена продолжаются исследования, связанные с применением различных вариантов гормонотерапии, однако уже накопленный на сегодняшний день положительный опыт позволяет рекомендовать самостоятельную антиэстрогенную терапию в качестве первичного лечения у пациентов, обратившихся как по поводу впервые диагностированной ДФ, так и по поводу рецидивов после оперативного, лучевого или лекарственного лечения.
Десмоидная фиброма что это
1. Синонимы:
• Десмоид
• Десмоидная опухоль
• Мышечно-апоневротический фиброматоз
• Фиброматоз с агрессивным характером роста
• Глубокий фиброматоз
2. Определение:
• Фиброматозы: ряд доброкачественных процессов пролиферации фибробластов и фибробластных мягкотканных новообразований
• Классифицируют по локализации и возрасту пациентов:
о Поверхностный (медленныетемпы роста и небольшой размер):
— Ладонный фиброматоз (контрактура Дюпюитрена)
— Подошвенный фиброматоз (болезнь Леддерхозе)
— Пенильный фиброматоз (болезнь Пейрони)
— Врожденная узловатость пальцев
— Ювенильная апоневротическая фиброма (обызвествляющаяся)
— Липофиброматоз (у детей)
— Инфантильный фиброматоз пальцев
о Глубокий (быстрые темпы роста и крупный размер)фиброматоз десмоидного типа (интраабдоминальный или экстраабдоминальный):
— Фиброматоз брюшной стенки
— Фиброматоз шеи (у детей)
— Миофиброма (у детей)
— Миофиброматоз (у детей)
3. Сопутствующие синдромы:
• Синдром Гарднера:
о У 10% пациентов развивается фиброматоз десмоидного типа (обычно выявляются множественные мелкие очаги интраабдоминальной локализации)
о Часто возникает после хирургического вмешательства (в течение четырех лет после колэктомии)
о Характеризуется высокой частотой рецидивирования после резекции
б) Лучевые признаки:
1. Основные особенности фиброматоза и десмоида грудной клетки:
• Оптимальный диагностический ориентир:
о Единичное инфильтративное мягкотканное объемное образование в грудной стенке
о В 1 5% случаев выявляются множественные очаги
о В 28% случаев экстраабдоминальный фиброматоз десмоидного типа локализуется в плече
о В 17% случаев обнаруживается в грудной стенке или околопо-звоночной области
2. Рентгенография фиброматоза и десмоида грудной клетки:
• Часто патологические изменения не визуализируются
3. КТ фиброматоза и десмоида грудной клетки:
• КТ:
о Мягкотканное объемное образование различной плотности в зависимости от содержания коллагеновых волокон; обычно плотность соответствует плотности мышц
о В редких случаях при наличии миксоидных компонентов может характеризоваться пониженной плотностью по сравнению с мышцами
о Нечеткий контур
о Различная степень поглощения контрастного вещества, часто контрастирование выражено интенсивно
• ПЭТ/КТ:
о Уровень поглощения ФДГ вариабельный: от небольшого до вы раженного по сравнению со средостением
4. МРТ фиброматоза и десмоида грудной клетки:
• Внутримышечная локализация образования, окруженного кольцом жировой ткани (симптом расщепления жировой ткани)
• В 49-54% случаев выявляется четкий контур
• В 46-51 % случаев определяется инфильтративная структура
• В 83% случаев образование распространяется вдоль фасции (симптом фасциального «хвоста»):
о По фасции образование может распространяться на значительное расстояние от первичного очага:
— Важная информация для планирования хирургического вмешательства
о Часто лучше визуализируется в коронарной или сагиттальной плоскостях
• Т1ВИ: чаще всего выявляется гомогенный изоинтенсивный сигнал (в 83-95% случаев изоинтенсивен прилежащим мышцам)
• Т2ВИ: гетерогенная интенсивность сигнала в зависимости от соотношения коллагеновых волокон и клеток в структуре образования:
о Изоинтенсивный сигнал наблюдается в 46-77% случаев: гипоинтенсивный по сравнению с жировой тканью, гиперинтенсивный по сравнению с мышцами в Т2-последовательностях без подавления сигнала от жировой ткани
о Гиперклеточные образования чаще характеризуются гиперинтенсивным сигналом на Т2ВИ (30% случаев); может коррелировать с более высокой вероятностью рецидивирования
о При низкой доле клеток в образовании сигнал на Т2ВИ гипо-интенсивный (24-31%); может коррелировать с низкой вероятностью рецидивирования
о Часто выявляются полосы гипоинтенсивного сигнала, повышающие специфичность исследования:
— Гипоинтенсивные полосы соответствуют пучкам коллагеновых волокон, обнаруживаемым при исследовании макропрепарата
• Т2ВИ с подавлением сигнала от жировой ткани: большая интенсивность сигнала, чем при Т2-последовательностях без подавления сигнала от жировой ткани
• Т1ВИ с контрастным усилением: гетерогенный характер контрастирования, часто умеренный или выраженный:
о Пучкам коллагеновых волокон соответствуют неконтрастирующиеся гипоинтенсивные полосы в структуре образования
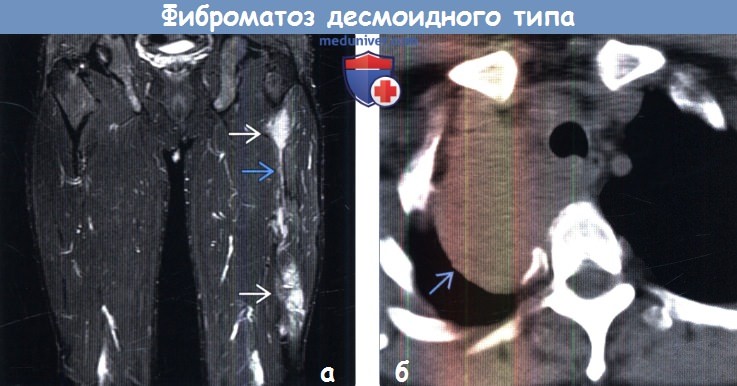
(б) При нативной КТ в средостении визуализируется крупное объемное образование гомогенной структуры, соответствующее десмоиду. Плотность образования аналогична плотности скелетных мышц, что является характерным признаком фиброматоза десмоидного типа. 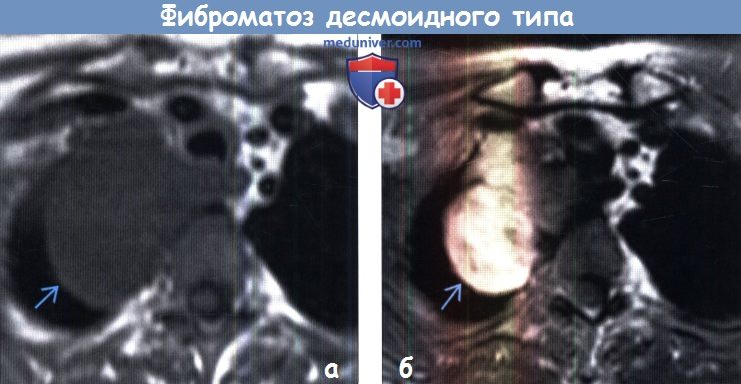
(б) У этого же пациента при МРТ с контрастным усилением в режиме FS на Т1ВИ визуализируется выраженное контрастирование объемного образования. Данная картина является характерной для фиброматоза десмоидного типа.
5. Ультразвуковое исследование:
• Картина является неспецифичной: обычно обнаруживают гипоэхогенное объемное образование с нечетким контуром
• ± акустическая тень позади образования
• ± гиперваскулярный очаг при допплеровском картировании
6. Биопсия под визуализационным контролем:
• Вследствие плотной консистенции образования выполнить биопсию может быть затруднительно
• Игла может отклониться в сторону, так и не проникнув внутрь образования
7. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о МРТ при подозрении на наличие фиброматоза десмоидного типа
о Заподозрить данный диагноз позволяет симптом фасциального «хвоста»
о Неконтрастирующиеся гипоинтенсивные пучки коллагеновых волокон лучше визуализируются на Т2ВИ или Т1ВИ с контрастным усилением; их выявление позволяет повысить специфичность исследования
в) Дифференциальная диагностика фиброматоза и десмоида грудной клетки:
1. Мягкотканные саркомы:
• Часто встречающиеся: фибросаркома, недифференцированная плеоморфная саркома (злокачественная фиброзная гистиоцитома)
• Прочие: рабдомиосаркома, злокачественная шваннома, гемангиоперицитома, синовиальная саркома
• Сходная лучевая картина при КТ и МРТ
2. Опухоли семейства саркомы Юинга:
• Небольшие округлые клетки, дифференцирующиеся в нейроны
• Поражаетлиц молодого возраста, втом числе детей
• Крупное объемное образование в грудной стенке, характеризующееся деструкцией ребер, утолщением плевры, плевральным выпотом, инвазией легких
3. Лимфома:
• Мягкотканное объемное образование гомогенной структуры, часто сопровождается лимфаденопатией
4. Метастаз в мягких тканях:
• Наиболее характерен для меланомы
• Может быть единичным, но чаще выявляются множественные очаги
д) Патоморфология фиброматоза и десмоида грудной клетки:
1. Основные особенности:
• Этиология:
о Считается, что образование возникает вследствие избыточной экспрессии белков бета-катенин-зависимого сигнального пути:
— Спорадическая соматическая мутация
— Наблюдается при синдроме Гарднера и мутации гена АРС
о Фиброматоз брюшной стенки:
— Поражает женщин детородного возраста; обычно развивается во время беременности или непосредственно после рождения первого ребенка
— Возможно, развитие связано со стимуляцией эстрогеном
• Генетические особенности:
о Изменение числа хромосом (трисомия 8 хромосомы, трисомия 20 хромосомы): 30%
о Зарегистрированы случаи наследственной передачи в отсутствие синдрома Гарднера
2. Стадирование, определение степени дифференцировки и классификация опухолей:
• Классифицируют в соответствии с патоморфологическими и гистологическими особенностями, клиническими проявлениями, особенностями течения и возрастом пациентов на момент выявления образования:
о Доброкачественный инфильтративный процесс пролиферации фибробластов в глубоких мягких тканях:
— Встречается редко: 0,03% от всех новообразований
— Показатель инцидентности: 2-4 новых случая/миллион человек/год
о Местнодеструирующий рост и местное рецидивирование
о Отдаленные метастазы отсутствуют
3. Макроскопические патоморфологические и хирургические особенности:
• Биопсия под визуализационным контролем:
о Вследствие плотной консистенции образования выполнить биопсию может быть затруднительно
о Игла может отклониться в сторону, так и не проникнув внутрь образования
• Край может быть неровным, структура — инфильтративной
• На разрезе образование характеризуется белым цветом и наличием грубых трабекул
• Обычно размер > 5 см; может превышать 15 см
• Плотная консистенция
4. Микроскопические особенности:
• Однотипные веретеновидные или звездчатые фибробласты, расположенные в строме из коллагеновых волокон
• Признаки дифференцирования в мышечные или нервные клетки отсутствуют
• Низкая митотическая активность; редко выявляются участки некроза
• Воспалительный компонент отсутствует либо слабо выражен
• Может инфильтрировать прилежащие внутренние органы и ткани
е) Клинические аспекты фиброматоза и десмоида грудной клетки:
1. Проявления:
• Наиболее частые признаки:
о Пальпируемое объемное образование с медленными темпами роста
о Обычно безболезненное
о Боли в животе (интраабдоминальный десмоид)
о Неврологические нарушения вследствие сдавления прилежащих нервов:
— Онемение
— Боли
— Покалывание
— Слабость
о Ограничение двигательной функции при локализации образования вблизи сустава
2. Демографические данные:
• Возраст:
о От пубертата до 40 лет; наибольший показатель инцидентности в группе лиц возрастом 25-35 лет
о
Редактор: Искандер Милевски. Дата публикации: 17.2.2019