Что такое венозная аномалия головного мозга
Что такое венозная аномалия головного мозга
а) Терминология:
1. Сокращения:
• Венозная аномалия развития (ВАР)
2. Синонимы:
• Венозная ангиома
3. Определение:
• Врожденная сосудистая мальформация головного мозга со зрелыми венозными элементами
• Может представлять собой анатомический вариант нормального венозного оттока
1. Общие характеристики венозной аномалии развития:
• Лучшие диагностические критерии:
о «Голова медузы» (дилатированные медуллярные вены в белом веществе)
• Локализация:
о У угла желудочка
— Наиболее частое расположение: возле переднего рога
— Другой вариант: рядом с IV желудочком
• Размеры:
о Вариабельные (могут быть крупные), но обычно 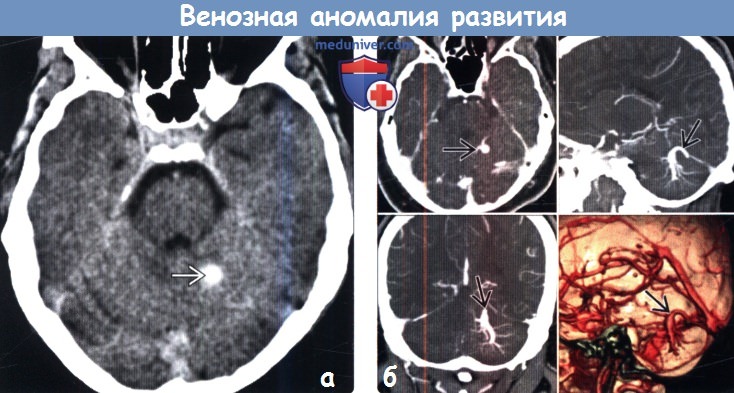
(б) КТ-ангиография, аксиальный, сагиттальный и корональный срезы, а также 3D реконструкция у этого же пациента элегантно демонстрируют венозную аномалию развития (BAP).
2. КТ при венозной аномалии развития:
• Бесконтрастная КТ:
о Чаще всего: определяется гиперденсность расширенной «коллекторной» вены; это не патология
о Иногда: Са++ при смешанной кавернозной мальформации (КМ)
о Редко: острое паренхиматозное кровоизлияние (при спонтанном тромбозе дренирующей вены)
• КТ с контрастированием:
о Многочисленные линейные или точечные контрастируемые фокусы:
— Хорошо очерченные округлые/овальные контрастированные участки на серии изображений
— Сходятся на одной расширенной дренирующей вене трубчатой формы
— Иногда визуализируется как линейная структура на одном срезе
3. МРТ при венозной аномалии развития:
• Т1-ВИ:
о При малых размерах ВАР изменения могут не обнаруживаться
о Интенсивность сигнала зависит от размера, скорости кровотока:
— Потеря сигнала за счет эффекта потока
о Кровоизлияние может встречаться при смешанной мальформации или тромбозах дренирующей вены
• Т2-ВИ:
о ± потеря сигнала за счет эффекта потока
о ± продукты распада крови
• FLAIR:
о Обычно без изменений: может определяться гиперинтенсивная область при наличии венозной ишемии или кровоизлияния
• Т2* GRE:
о Могут наблюдаться гипоинтенсивные участки (участки «выцветания» изображения) на GRE при больших размерах аномалии или при сочетании КМ и кровоизлияния
о Гипоинтенсивный сигнал на SWI (BOLD-эффект в дренирующих венах)
— При высокой скорости кровотока количество деоксигемогло-бина снижается; может быть изоинтенсивный сигнал
• ДВИ:
о Обычно изменений не наблюдается или обнаруживается легкое повышение диффузии в области венозного дренирования о Редко: острый венозный инфаркт визуализируется как гиперинтенсивная область ограниченной диффузии
• Перфузионно-взвешенная МРТ:
о Приблизительно в 80% случаев наблюдаются нарушения перфузии:
— Повышение церебрального кровотока (CBF)
— Повышение церебрального объема крови (CBV)
— Повышение среднего времени прохождения крови (МТТ)
• Постконтрастное Т1-ВИ:
о Выраженное контрастирование:
— Звездчатые, тубулярные сосуды сходятся на «коллекторной» вене
— «Коллекторная» вена дренируется в синус твердой мозговой оболочки/глубокую эпендимальную вену
• МР-ангиография:
о В артериальную фазу изменений не наблюдается
о Контрастная МР-ангиография может быть полезна в визуализации ВАР с медленным кровотоком
• МР-венография:
о Визуализация «головы Медузы» и паттерна венозного оттока
• МР-спектроскопия:
о Без изменений
4. Ангиография при венозной аномалии развития:
• ЦСА:
о В артериальную фазу изменений не наблюдается в > 95% случаев
о В капиллярную фазу изменений обычно не наблюдается (редко: обращающий на себя внимание «румянец» ± АВ шунт)
о Венозная фаза: «голова медузы»
о 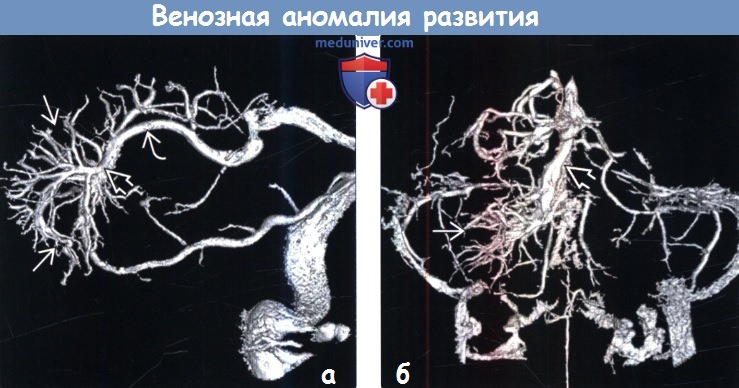
(б) 3D ЦСА, прямая проекция: в области мозжечка справа определяется крупная венозная аномалия развития (ВАР), дренируемая в расширенную прецентральную вену мозжечка. 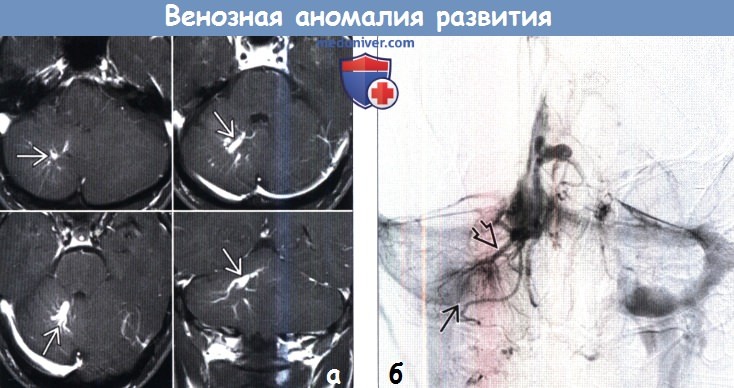
(б) ЦСА, прямая проекция, венозная фаза: у того же пациента определяется ВАР с признаком «голова Медузы», образованным расширенными венами и крупной коллекторной веной. 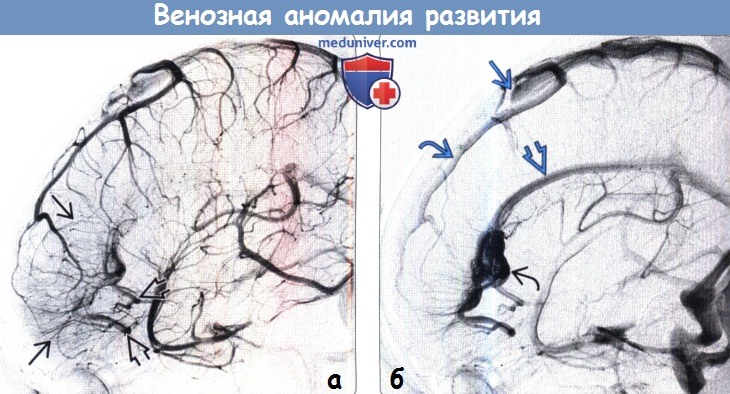
(б) ЦСА, боковая проекция, поздняя венозная фаза: у этой же пациентки определяется гигантская варикозно расширенная вена, дренирующая венозная аномалия развития (ВАР) в заметно расширенный нижний сагиттальный синус. Вся передняя треть верхнего сагиттального синуса гипоплазирована или отсутствует. Указанный синус берет свое начало возле венечного шва у стока корковых вен.
в) Дифференциальная диагностика:
1. Смешанные сосудистая мальформация (обычно кавернома):
• Обычно ассоциирована с кровоизлиянием
2. Сосудистое новообразование:
• Расширенные медуллярные вены
• Масс-эффект, обычно накапливает контраст
3. Тромбоз синуса твердой мозговой оболочки (хронический):
• Хронический тромбоз → венозный застой
• Медуллярные вены расширены вследствие осуществления коллатерального оттока
4. Синдром Стерджа-Вебера:
• Может развиваться выраженное расширение медуллярных, субэпендимальных, хориоидальных вен
• Сочетается с ангиомой лица
5. Варикозное расширение вены (изолированное):
• Редко встречается изолировано от ВАР
6. Демиелинизирующее заболевание:
• Редко: при демиелинизации могут быть заметно выражены медуллярные вены
2. Макроскопические и хирургические особенности:
• Радиально ориентированные расширенные медуллярные вены
• Между венозными структурами расположена нормальная мозговая ткань
• Расширенные транскортикальные или субэпендимальные дренирующие вены
3. Микроскопия:
• Дилатированные тонкостенные сосуды диффузно распределены в нормальном белом веществе (не глиоз)
• Иногда: утолщение, гиалинизирование стенок сосудов
• 20% имеют смешанную гистологическую картину (КМ встречается наиболее часто), может определяться кровоизлияние
• Вариант: ангиографически скрытые ВАР с аномально развитыми, компактно расположенными сосудами с частично дегенеративными стенками
д) Клиническая картина:
1. Проявления венозной аномалии развития:
• Наиболее частые признаки/симптомы:
о Как правило, протекает бессимптомно о Встречаются редко:
— Головная боль
— Судорожные приступы (при сочетании с корковой дисплазией)
— Кровоизлияние с очаговой неврологической симптоматикой (при сочетании с кавернозной мальформацией или тромбозом)
• Клинический профиль:
о ВАР у пациентов с бессимптомным течением диагностируется случайно при МРТ
2. Демография:
• Возраст:
о Любой возраст
• Пол:
о М = Ж
• Этническая принадлежность:
о Не известна
• Эпидемиология:
о Наиболее распространенная сосудистая мальформация головного мозга, обнаруживаемая при аутопсии
о 60% всех мальформаций сосудов головного мозга о 2,5-9%-распространенность при МРТ с контрастированием
3. Течение и прогноз:
• Риск кровоизлияния: 0,15% на одно образование в год
о Стеноз или тромбоз дренирующих вен увеличивает риск кровоизлияния
о Сочетание с кавернозной мальформацией увеличивает риск кровоизлияния
4. Лечение:
• Одиночная венозная аномалия: не показано (попытка удаления может вызвать венозный инсульт)
• Гистологически смешанная венозная аномалия: лечение определяется сопутствующим поражением
е) Диагностическая памятка:
1. Обратите внимание:
• ВАР включают в себя нормальную мозговую ткань (и обеспечивают основной венозный отток от нее), располагающуюся между аномальными сосудами
2. Советы по интерпретации исследований:
• Если вы не наблюдаете по крайней мере одного или двух участков ВАР в месяц при работе в обычных амбулаторных условиях, вероятно, вы упускаете их из виду
• Если вы не проводите много МРТ с контрастированием, вероятно, случайные ВАР вами пропускаются
ж) Список литературы:
Редактор: Искандер Милевски. Дата публикации: 26.3.2019
Алгоритм диагностики и терапии хронических форм нарушений венозного кровообращения
Изменения венозного кровообращения — один из важных патогенетических механизмов развития сосудистых заболеваний головного мозга. Выявление характерных «венозных жалоб» и своевременная комплексная терапия позволяют минимизировать патологические изменения и
Changes in venous blood circulation is one of important pathogenic mechanisms of development of cerebral vascular diseases. Reveal of typical «venous complaints» and timely complex therapy allow to minimize the pathological changes and eliminate phenomena of cerebral ischemia and hypoxia.
В РФ хронической венозной недостаточностью страдают 35–38 млн человек. К сожалению, стереотип, согласно которому патология вен считается только хирургической патологией, привел к тому, что огромное число больных не получают адекватной врачебной помощи [1]. Вместе с тем изменения венозного кровообращения являются одним из важных патогенетических механизмов развития сосудистых заболеваний головного мозга.
Регионарные изменения тонуса внутричерепных вен приводят к венозному застою и нарушению мозгового кровообращения при атеросклеротическом поражении сосудов мозга, артериальной гипертензии (АГ) и гипотензии, хронических заболеваниях легких, кардиальной патологии. Зафиксировано, что у 15% больных с АГ регистрируется компрессия яремных, брахиоцефальных и позвоночных вен, признаки нарушения венозного оттока головного мозга встречаются в 91% случаев АГ, а у больных с АГ 1–2 стадии — в 55% случаев [2, 3]. В то же время компенсаторные возможности головного мозга и его системы кровообращения так велики, что даже серьезные затруднения оттока венозной крови могут длительное время не вызывать клинических проявлений повышения внутричерепного давления и нарушения мозговых функций [4], поэтому ранняя диагностика данной патологии вызывает определенные трудности.
Для упрощения работы врача может применяться следующий алгоритм диагностики и терапии хронических форм нарушений венозного кровообращения.
Алгоритм диагностики и терапии хронических форм нарушений венозного кровообращения
Шаг 1. Выявление факторов риска
Врачу всегда следует помнить, что венозный застой в подавляющем большинстве случаев носит вторичный характер, т. е. возникает как симптом какого-либо основного заболевания, затрудняющего отток венозной крови из полости черепа. Поэтому диагностика прежде всего предусматривает выявление основной болезни (табл. 1).
Затруднение венозного оттока из полости черепа наблюдается при целом ряде заболеваний [5]:
Заболевания, вызывающие нарушение венозного оттока, приведены в табл. 1.
Кроме того, развитие венозной энцефалопатии может быть также обусловлено классическими причинами развития цереброваскулярной патологии: АГ, атеросклерозом, курением, сахарным диабетом, употреблением гормональных препаратов (эстрогенов), злоупотреблением алкоголем и наркотическими препаратами, использованием нитратов и некоторых вазодилататоров (никотиновая кислота, папаверин). Венозный отток может быть нарушен и в физиологических условиях, например, при натуживании, во время затяжного кашля, при физическом напряжении, пении, игре на духовых инструментах, родах, крике, нагибании головы (например, во время физкультурных упражнений), в положении лежа без подушки под головой, при сдавлении шеи тесным воротничком.
Шаг 2. Анализ жалоб и анамнеза
Нарушения венозного кровообращения, как правило, генетически детерминированы. В настоящее время роль исходного тонуса вен в формировании венозной дисциркуляции неоспорима. Конституциональный и наследственный факторы являются ключевыми для развития венозных дисгемий [6]. У пациентов с семейным «венозным» анамнезом обычно отмечается несколько типичных проявлений конституциональной венозной недостаточности — варикоз или флеботромбоз нижних конечностей, геморрой, варикоцеле, нарушение венозного оттока из полости черепа, варикозное расширение вен пищевода. Часто провоцирующим фактором является беременность.
Течение болезни имеет хронические, эпизодические и ремитирующие варианты.
Шаг 3. Осмотр пациента
При осмотре пациента обнаруживается «венозная триада»:
1) отечность лица в утренние часы после ночного сна, которая значительно уменьшается к вечеру при достаточной физической активности;
2) цианоз кожных покровов лица;
3) расширение подкожных вен шеи и лица.
При выраженном венозном застое больные не в состоянии опускать голову и долго находиться в горизонтальном положении. Артериальное давление (АД) у таких пациентов — обычно в пределах нормы, венозное давление колеблется от 55 до 80 мм вод. ст. Характерна низкая разница между систолическим и диастолическим давлением, в отличие от АГ. В тяжелых случаях возможны эпилептические припадки, психические расстройства [7]. Для венозной дисциркуляции характерно снижение корнеальных рефлексов. При пальпации определяется болезненность в точках выхода первой, реже второй ветвей тройничного нерва («синдром поперечного синуса») с формированием гипестезии в зоне иннервации первой ветви тройничного нерва, что, вероятно, связано с развитием невропатии, вызванной венозным застоем и нарушением микроциркуляции в системе vaza nervorum [8].
По типу превалирующего симптома выделяют следующие варианты хронической венозной недостаточности (энцефалопатии): цефалгический, гипертензионный (псевдотуморозный), беттолепсия, полиморфный (рассеянного мелкоочагового поражения мозга), синдром апноэ во сне, психопатологический/астеновегетативный [9].
Цефалгический синдром — наиболее частое клиническое проявление патологии венозной системы. Как правило, головная боль нарастает при движениях головой в стороны, перемене атмосферного давления, смене температуры окружающей среды, после волнения, приема алкоголя и др. Этот синдром имеет ряд характерных признаков (табл. 2).
Гипертензионный (псевдотуморозный синдром) характеризуется клиническими признаками повышения внутричерепного давления (ВЧД) при отсутствии очаговых неврологических симптомов, наличием застойных дисков зрительного нерва [10]. Развивается остро. Больные, как правило, жалуются на интенсивные приступообразные головные боли, эйфоричны, раздражительны, нередко гневливы. Появляется брадипсихизм с замедленностью движений. При исследовании ликвора обращает на себя внимание повышенное давление. Содержание белка незначительно увеличено или нормально, цитоз не увеличен, серологические реакции отрицательны. Псевдотуморозный синдром при хронической венозной патологии необходимо тщательно дифференцировать с опухолями мозга.
Беттолепсия (кашлевые синкопы) — развитие кратковременного обморока с судорожными подергиваниями во время приступа кашля. Случаи «кашлевых» обмороков (беттолепсии) достаточно редки и составляют не более 2% среди больных с венозной патологией. Эта форма нарушения венозного кровотока развивается при:
В патогенезе главную роль играет гипоксия мозга, возникающая при затяжном кашле, обусловленная повышением внутриплеврального давления, нарушением венозного кровотока в системе верхней полой вены, замедлением легочного кровотока при нарастании внутриплеврального давления, с уменьшением наполнения левого желудочка кровью, замедлением сердечной деятельности, уменьшением минутного объема сердца. В большинстве случаев пароксизмы при кашле не имеют отношения к эпилепсии, поскольку развиваются по патогенетическим механизмам, характерным для обморочных состояний. Приступы кашля возникают у больных в положении сидя или стоя, нередко во время еды или вскоре после нее. Провоцирующие факторы: холодный воздух, резкий запах, табачный дым, чрезмерный смех и др. Одновременно с кашлем развивается гиперемия лица, сменяющаяся цианозом с выраженным набуханием вен шеи. Обычно предвестников нет, может быть только легкое головокружение. Потеря сознания возникает в течение первой минуты от начала кашля. Длительность синкопального состояния от нескольких секунд до минуты. Появляется цианоз, больные нередко падают, часто ушибаются, кашель прекращается, окраска лица меняется с цианотичной на мраморно-бледную. Судорог обычно не наблюдается (иногда возможны тонические судороги). Нет прикуса языка и непроизвольного мочеиспускания.
Беттолепсия наблюдается преимущественно у лиц старшего возраста с хроническими заболеваниями дыхательных путей и легких (фарингит, ларингит, эмфизема легких, бронхиальная астма и др.). В более молодом возрасте появление обмороков при кашле наблюдается достаточно редко, главным образом, у лиц с повышенной чувствительностью каротидного синуса, либо при функциональной недостаточности механизмов, поддерживающих постуральный тонус.
Синдром рассеянного мелкоочагового поражения мозга клинически проявляется отдельными симптомами, такими как асимметрия носогубных складок, легкий нистагм, небольшое пошатывание при ходьбе. Реже встречаются двигательные, чувствительные, координаторные нарушения. Может развиться паркинсоноподобный синдром [11].
Психопатологический и астеновегетативные синдромы наиболее ранние признаки венозной недостаточности. Для них характерно наличие повышенной утомляемости, раздражительности, неустойчивое или плохое настроение, расстройства сна в виде постоянной сонливости или упорной бессонницы, вегетативные нарушения (неприятные ощущениями со стороны сердца, одышка, гипергидроз конечностей). Возможно развитие гиперестезии (непереносимости яркого света, громких звуков, резких запахов), интеллектуальные расстройства (расстройства внимания и памяти, способности к концентрации). Нередко наблюдаются головные боли. У больных отмечается изменение психического состояния в зависимости от атмосферного давления: при его падении повышается утомляемость, усиливается раздражительная слабость, гиперестезия (симптом Пирогова). В редких случаях развиваются психозы с бредовыми идеями и зрительными и слуховыми галлюцинациями [12]. Определяющими для астении являются постоянные жалобы на повышенную утомляемость, слабость, истощение после минимальных усилий в сочетании не менее чем с двумя из нижеперечисленных жалоб:
Наиболее характерные признаки астенических расстройств можно разделить на несколько групп в зависимости от доминирующих жалоб [13].
1. Физические расстройства:
2. Интеллектуальные расстройства:
3. Психологические расстройства:
4. Сексуальные расстройства:
Психопатологический и астеновегетативные синдромы преимущественно развиваются у пациентов молодого и среднего возраста.
Синдром апноэ во сне. У больных с ночными апноэ установлены отсутствие физиологического ночного снижения АД, нарушение церебральной венозной гемодинамики.
Шаг 4. Дополнительные методы исследования
Для более точной диагностики используются инструментальные методы исследования: офтальмоскопия, рентгенография черепа (краниография), ультразвуковые (УЗ) методы исследования венозной системы мозга, компьютерная томография или магнитно-резонансная томография, ангиография головного мозга. При проведении любого диагностического исследования необходимо учитывать, что венозная циркуляция чрезвычайно лабильна, и это связано с состоянием центральной гемодинамики, дыхательным циклом, мышечной активностью, позой. Желательно проведение обследования в дни с благоприятной геомагнитной ситуацией, при условии отсутствия у пациента повышения АД на момент осмотра, жалоб на головную боль и ощущение «тяжести» в голове в течение последней недели. В течение нескольких дней пациенты не должны принимать алкоголь. У женщин репродуктивного возраста оценку церебральной гемодинамики желательно проводить в первой половине менструального периода.
На краниограммах можно выявить усиление сосудистого рисунка, расширение диплоических вен, венозных выпускников. Офтальмологические методы позволяют уже на ранних стадиях сосудистых заболеваний головного мозга наряду с изменением артерий обнаружить расширение вен, их извитость, неравномерность калибра, при выраженном повышении внутричерепного давления — застойные явления на глазном дне. Достаточно информативны методы биомикроскопии конъюнктивы глазного яблока и венозной офтальмодинамометрии. Для уточнения причин и степени нарушения венозного оттока на уровне шеи используют ультразвуковое дуплексное сканирование (УЗДС), селективную контрастную флебографию, сцинтиграфию и компьютерную томографию. Каждый из этих методов имеет преимущества и недостатки. УЗДС позволяет достоверно оценивать скорость кровотока, взаимоотношения сосудов с окружающими тканями, но имеет ограничения, поскольку для исследования доступен сравнительно небольшой участок брахиоцефальных вен. Селективная контрастная флебография связана с определенным риском при введении контрастного вещества, часто неоправданным при данной патологии [15]. Сцинтиграфия не дает информации об окружающих вены структурах. Стандартная компьютерная томография позволяет оценивать диаметр вен и их взаимоотношения с окружающими структурами только в поперечных срезах, но не отображает характеристик потока крови, а кроме того, сопровождается лучевой нагрузкой. Магнитно-резонансная венография головного мозга характеризуется снижением интенсивности сигнала кровотока, вплоть до его выпадения, по верхнему сагиттальному синусу, большой мозговой вене и прямому синусу. Возможно также уменьшение размеров или полное отсутствие сигнала от кровотока по поперечному и сигмовидному синусам, внутренней яремной вене одной из гемисфер головного мозга, сочетающееся с расширением названных венозных структур с противоположной стороны; расширением эмиссарных и поверхностных мозговых вен [16].
Шаг 5. Выбор терапии
К сожалению, вопросы фармакотерапии расстройств венозного мозгового кровообращения до сих пор остаются спорными и недостаточно изученными, несомненно, что в первую очередь необходимо проводить терапию основного заболевания. Максимально ранняя энергокоррекция может дополнительно повлиять на выживаемость нейронов, уменьшить повреждение мозговой ткани, вызванной хронической ишемией и гипоксией, прежде всего, воздействовать на ядро астенического синдрома — гипоэргоз с повышенной истощаемостью психических функций [17]. С учетом современных представлений о патогенезе венозной энцефалопатии, основные усилия должны быть направлены на устранение следующих патологических факторов:
1) нормализацию тонуса венозного русла;
2) лейкоцитарной агрессии и воспаления;
3) коррекцию микроциркуляторных расстройств;
4) увеличение емкости венозного русла.
При лечении хронических нарушений венозного кровотока на различных стадиях чаще всего используются фармацевтические препараты, относящиеся к различным группам (антикоагулянты, средства, улучшающие микроциркуляцию, венотоники). Спектр действия большинства препаратов достаточно узок (декстраны влияют на реологию крови, антиагреганты уменьшают агрегационную активность тромбоцитов, венотоники улучшают тонус венозной стенки, вазодилататоры усиливают гипотонический эффект и т. д.), следовательно, для достижения оптимального терапевтического эффекта необходимо использовать несколько препаратов разных групп [2]. В последние годы идет поиск идеального препарата для лечения расстройств венозного мозгового кровообращения, который должен воздействовать на как можно большее количество патогенетических звеньев, иметь минимальное количество побочных эффектов и высокую биодоступность. Естественно, что наибольший интерес представляют препараты, имеющие в спектре своей фармакологической активности энергокорригирующие и микроциркуляторные механизмы действия при максимальной возможности сочетания с венотоническими лекарственными средствами.
Терапия нарушений венозного кровообращения
Клиническая симптоматика поражения мозга на начальных стадиях нарушения венозного кровообращения минимальна, но микроциркуляторное русло уже повреждено, что приводит к дальнейшей прогрессии патологического процесса, таким образом, базовой терапией является назначение препаратов, обладающих ангиопротекторным эффектом.
Ангиопротекторы
Первой группой базовой терапии являются ангиопротекторы — лекарственные средства, основные действие которых — восстановление тонуса сосудов и их проницаемости. Как правило, они к тому же обладают полимодальным механизмом действия.
Одним из таких фармакологических средств является Актовегин — препарат, активирующий обмен веществ в тканях, улучшающий трофику и стимулирующий процессы регенерации. Особое значение в его механизме действия придают активирующему влиянию на энергетический метаболизм клеток различных органов [18]. Это связано, прежде всего, со способностью повышать захват и утилизацию глюкозы и кислорода, приводя к улучшению аэробной продукции энергии в клетке и оксигенации в микроциркуляторной системе. Одновременно улучшается анаэробный энергообмен в эндотелии сосудов, сопровождающийся высвобождением эндогенных веществ с мощными вазодилататирующими свойствами — простациклина и оксида азота. В результате улучшается перфузия органов и снижается периферическое сопротивление [19]. Этот механизм обеспечивает стабилизацию функционального метаболизма тканей в условиях временно индуцированного стресса и гипоксии при периферических артериальных расстройствах. Улучшение процессов утилизации тканями кислорода и глюкозы не изолировано, а сопряжено с изменениями функционального состояния как путей притока крови к капиллярам (артериолы) и путей ее оттока (посткапиллярные венулы), так и с изменениями параметров гемодинамики на уровне капилляров [20].
М. В. Путилина, доктор медицинских наук, профессор
ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
.gif)
_575.gif)