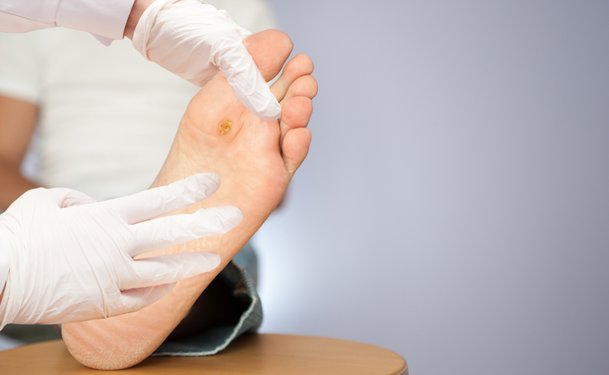
Что такое грануляция кожи
Что такое хорошие грануляции донорского ложа, и как они влияют на приживление аутокожи в условиях гнойной раны
Авторы: Фомин А. А., Новиков Ю. В., Першаков Д. Р., Фомин М. А.
Введение
Лечение гнойно-некротических поражений нижних конечностей является одной из актуальных проблем хирургии, диабетологии и флебологии. Если нарушение обменных процессов можно нормализовать проведением соответствующей консервативной терапии, то анатомические изменения можно исправить только оперативным путем. Довольно долго методом выбора лечения длительно незаживающих ран и язв считалось ранняя, свободная аутодермопластика. Однако нередко подобная тактика не приносила успеха из-за отторжения или некроза кожного лоскута. Неудачи кожно-пластических вмешательств могут быть обусловлены многочисленными причинами, главными из которых считают недостаточную подготовку воспринимающего ложа, снижение репаративных возможностей организма, в том числе и из-за диабета и пожилого возраста больных. Весьма существенную роль играет и состояние микроциркуляции в пораженной конечности, без улучшения которой невозможно рассчитывать на положительный результат. В научных хирургических публикациях последних лет большое внимание уделяется проблеме лечению гнойно-некротических осложнений синдрома диабетической стопы. В связи с этим рассматриваются вопросы восстановления региональной гемодинамики, сроки и объем оперативных вмешательств. Одним из методов ликвидации раневых дефектов нижних конечностей у больных является аутодермопластика расщепленным кожным лоскутом.
Остаются до конца нерешенными вопросы о сроках проведения аутодермопластики, обоснованности и длительности проведения предоперационной подготовки, улучшение региональной гемодинамики, подготовки к аутодермопластике воспринимающего ложа и донорского участка кожи.
С 2006 года накоплен большой материал по данной проблеме, который обобщен в статье.
Цель исследования
Улучшить результаты лечения гнойных ран при трофических нарушениях нижних конечностей (сахарный диабет, хроническая венозная недостаточность, хроническая артериальная недостаточность) путем совершенствования приемов аутодермопластики и оценке уровня микорциркуляции раневого ложа.
Материал и методы
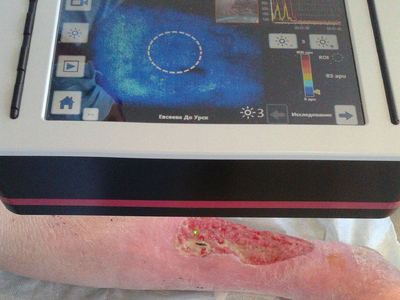
В основу работы положен анализ лечения гигантских (более 50 см²) трофических язв нижних конечностей при сахарном диабете (27 пациентов), хронической венозной (32 больных) и артериальной (24 человека) недостаточности период с 2009 по 2013 год. Группу сравнения составили 60 больных сопоставимые по возрасту, виду патологии и сопутствующей патологии лечившихся традиционными способами. Средний возраст оставил 69±3,7 лет. Микроциркуляцию язвенной поверхности измеряли с помощью аппарата Easy-LDI (Швейцария). Предоперационною подготовку раневого ложа производили с помощью вакуум-терапии, ультразвуковой кавитации и адресной лимфотропной антибиотикотерапии. Забор аутокожи осуществляли дисковымдерматомом с последующей перфорацией лоскутов. Изучение микроциркуляции раневоговоспринимаюшего ложа у наших пациентов осуществляли с помощью метода лазерной допплеровской визуализации на аппарате LDI фирмы AIMAGO (Швейцария). Технология LDI (LaserDopplerImaging), в русскоязычной литературе — лазерная допплеровская визуализация, позволяет проводить бесконтактное наблюдение за микрокровотоком на площади 100 см², с глубиной зондируемого слоя до 2 мм, одномоментной видеозаписью исследования и возможностью измерений сразу в нескольких близлежащих точках. При этом технически исследование настолько просто, что может быть выполнено средним медперсоналом, поскольку воспроизводимость практически не зависит от квалификации исследователя. Анализ полученного изображения производился в режиме реального времени.
Полученные данные заносились в память прибора, что позволяло при необходимости повторно просмотреть видеозапись измерения. Учитывали число относительных перфузионных единиц (apu), отражающих количество крови протекающей в единицу времени в одной кубической единице объема ткани. Вакуумировнаие язвенного дефекта осуществляли по предложенной методике. Суть ее заключается в том, что вместо традиционной губки используются обычные подгузники. Их прекрасная гигроскопичность не уступает таковым у поролона, и втоже время они более привлекательны по цене, бесплатны для больных в стационарах, выпускаются в достаточном количестве нашей промышленностью. Форма подгузника позволяет накладывать его так, что абсорбционная поверхность полностью закрывает кожные покровы и не мацерирует их.
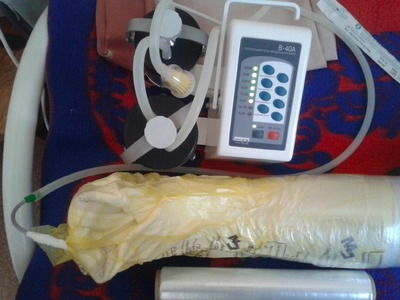
Методика применения подгузника для вакуум-терапии заключается в следующем. На раневую поверхность накладывается стерильная марлевая повязка. Поверх ее укладывается подгузник (рис. 2). Причем последний накладывается целиком, гигроскопичной поверхностью к коже, предупреждая опрелость и ее мацерацию.
Между подгузником и стерильной повязкой помещается силиконовый катетер Нелатона № 14 по подошвенной части стопы с переходом на заднюю часть нижней трети голени. Такая укладка улучшает отток раневого отделяемого в горизонтальном положении больного. Поверх подгузника одевается мешок для сбора медицинских отходов. В верхней трети голени он фиксируется к кожным покровам клеящейся медицинской пленкой. Свободный конец катетера Нелатона выводится через прокол в нижнем углу пакета, герметизируется и подсоединяется к отсосу (рис. 3).
Перфорационное отверстие в пакете герметизируется лейкопластырем. Сравнительный анализ использования поролона и подгузника проведен в группах больных с гнойными ранами в фазу выраженной экссудации у больных сахарным диабетом. По всем параметрам предпочтительнее оказалось применение подгузника. Обладая одинаковой всасывательной способностью, под ним не преют и не мацерируются кожные покровы, себестоимость подгузника в 2 раза дешевле, чем поролона. Эти обстоятельства побудили нас в методике использования вакуум-терапии применять подгузники. Эффективность вакуум-терапии гнойной раны оценивали с помощью показателей микроциркуляции (лазерная допплеровская визуализация — LDI) и регистрации отека тканей измерением диаметра голени в средней трети. Результаты исследования представлены в табл. 1.
Таблица 1. Изменение показателей микроциркуляции и уменьшение отека гнойной раны под влиянием вакуум-терапии
| Параметры измерения | До вакуум-терапии | После вакуум-терапии | р |
|---|---|---|---|
| Показатели микроциркуляции | 4,7±2,5 apu | 10,3±1,7 apu | р ≤ 0,05 |
| Окружность голени в средней трети | 32,4±2,7 см | 27,1±1,4 см | р ≤ 0,05 |
Из таблицы следует, что вакуум-терапия улучшает микроциркуляцию пораженных тканей на 54,4 % и уменьшает на 25,7 % отек тканей за счет удаления межклеточной жидкости. Это помогает раннему очищению и развитию грануляционной ткани, что в конечном итоге ускоряет заживление раны.
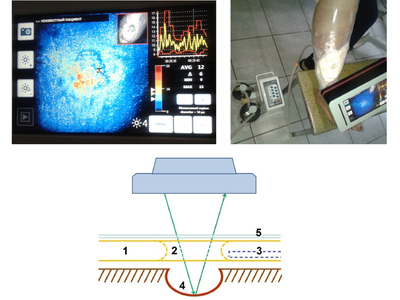
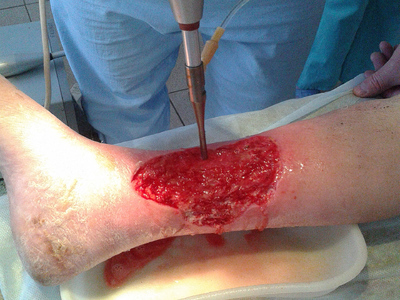
Пониженное атмосферное давление усиливает приток крови к зоне вакуума, тем самым усиливается фагоцитоз, рана быстрее очищается и заживает. Однако, при микроангиопатиях как атеросклеротического так и диабетического генеза проницаемость капиллярного русла страдает. Поэтому очень важно оценить степень разрежения для улучшения микроциркуляции и регулировать ее в динамике в режиме реального времени. При выполнении стандартного метода оценить это не представляется возможным, так как раневая поверхность закрыта повязкой. Предлагаем способ «управляемой микроциркуляции» (рис. 4) в ране при вакуум–терапии в режиме реального времени. Для этого в подгузнике (1) выкраиваем окно (2), между подгузником и повязкой (4) вставляем дренажную трубку (3), отводящую воздух, всю конструкцию изолируем пленочным материалом (5). Через сформированное окно допплеровским дистанционным флоуметром LDI (Швейцария) выполняем функционально-метаболическую визуализацию (сочетая визуализацию микроциркуляторного русла со стимуляцией пациента — изменение температурного режима, применения вазоактивных проб, лекарственные нагрузки, кислородные пробы и т. д.)
Исследование проведено на 30 пациентах (мужчин — 16, женщин — 14 ). Средний возраст — 64±12,5 лет. Микроангиопатия атеросклеротического генеза — у 10 больных, диабетическая — у 10 пациентов, флебологическая — у 10.
Динамическое наблюдение за параметрами микроциркуляции позволяет своевременно выполнить ее коррекцию путем подбора режима отрицательного давления, применения медикаментозной терапии и т. д. Проведенное исследование показало, что пленочное покрытие при прохождении лазерного пучка не искажает результаты исследования микроциркуляции.
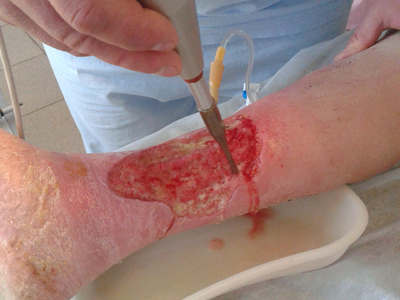
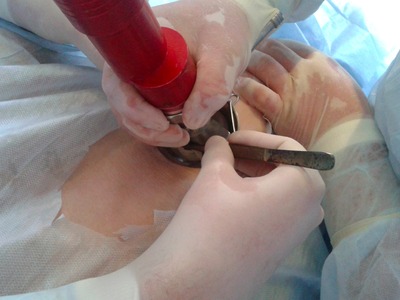
Непосредственно перед наложением перфорированного аутодермального лоскута воспринимающее ложе обрабатывали антисептиком с учетом чувствительности флоры раневой поверхности с помощью ультразвуковой кавитации (рис. 5, 6).
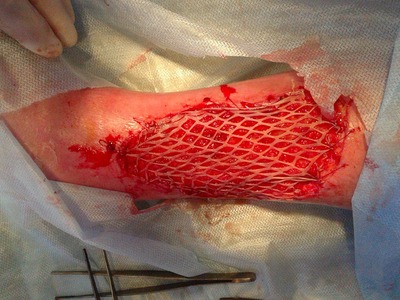
Затем дисковым дерматомом под местной анестезией раствором новокаина 0,5 % (80,0) выполняли забор аутокожи (рис. 7), перфорировали его (рис. 8) и пересаживали на гранулирующую ткань язвенной поверхности (рис. 9)
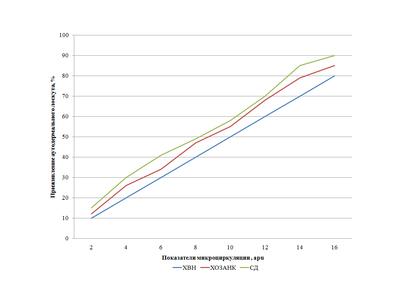
В доступной нам литературе мы не нашли показаний к дермопластике с учетом микроциркуляции грануляций. Поэтому изучили влияние микроциркуляции грануляционной ткани в язвенной поверхности у больных с сахарным диабетом, хронической венозной недостаточностью и хронической ишемией конечности на приживаемость кожного аутотранстплантата. Полученные данные представлены на рис. 10 (по вертикали — показатели приживления аутодермального лоскута, выраженный в %, по горизонтали — показатели микроциркуляции, представленные в apu).
Из рисунка видно, что с увеличением показателей микроциркуляции возрастает доля приживляемости аутотрансплантата, причем у больных сахарным диабетом она несколько замедлена, по-видимому, это связано с более выраженным поражением микроциркуляторного русла при данной патологии. Оптимальными показателями микроциркуляции грануляционной ткани гарантирующими прижевление аутокожи явились значения от 14,3±1,17 apu до 16,5±1,5 apu.
Самостоятельное закрытие гигантских трофических дефектов нижних конечностей весьма проблематично и обычно заканчивается грубым келлоидом, уродующим ногу и нарушающим функцию нижних конечностей. Применение аутодермопластики значительно облегчает эту задачу. Применение нашей методики данного оперативного пособия в лечении грубых дефектов нижних конечностей показало значительное преимущество перед традиционными методами (табл. 2).
Таблица 2. Показатели приживления аутокожи при закрытии язвенных дефектов при гигантских трофических язвах в основной и контрольной группах, %
| Заболевание | Основная группа | Контрольная группа |
|---|---|---|
| Сахарный диабет n-20 | 93±3,7* | 54±8,3* |
| ХОЗАНКn-10 | 87±4,1* | 67±4,8* |
| ХВНn-10 | 80,1±2,8* | 71±3,2* |
* — p ≤ 0,005
Список литературы
Похожие статьи
Статья, описывающая метод ультразвуковой кавитации ран.
В статье описан принцип лимфотропной терапии и ее клиническое применение при рожистом воспалении.
В данной статье даётся описание вакуум-терапии, как современного эффективного метода лечения трофических язв
Быстрое заживление ран
Механизм заживления ран один и тот же, будь это незначительный порез, ссадина, или операционная рана.
Рубцевание
Заживление гранулирующей раны происходит посредством рубцевания и эпителизации. На заключительном этапе заживления среди клеток гранулирующей ткани появляются коллагеновые волокна, количество гранулятов уменьшается, а волокон увеличивается. В конечном итоге волокнистая субстанция переходит в соединительную ткань и образует рубец.
При заживлении ран первичным натяжением образуется нежная рубцовая ткань, которая имеет тенденцию к рассасыванию.
В случае заживления вторичным натяжением образуется грубый рубец, избавиться от которого будет непросто.
Виды заживления ран
Согласно классификации И. В. Давыдковского, различают следующие виды заживления ран:
закрытие дефекта эпителиального покрова, которое происходит при повреждении верхнего эпителиального слоя;
заживление под струпом, или заживление без рубца. Наблюдается на слизистых оболочках в случае незначительных дефектов.
заживление первичным натяжением, или заживление без нагноения. Характерно для ран с повреждениями кожи и ткани под ними.
заживление вторичным натяжением, или заживление через нагноение и гранулирование. Происходит при обширных ранениях, сопровождающихся попаданием в рану посторонних предметов, омертвением тканей, микробов и инфекций.
Стадии заживления
Фаза воспаления начинается сразу после ранения и в неосложненном состоянии продолжается в течение 4–5 суток. На стадии гемостаза тромбоциты прикрепляются в местах повреждения и вызывают химическую реакцию, приводящую к активизации фибрина, который образует сетку матрикса и связывает тромбоциты друг с другом. Так образуются тромбы, закупоривающие поврежденные кровеносные сосуды и останавливающие кровотечение.
На этапе пролиферации и регенерации происходит процесс ангиогенеза, осаждение коллагена, формирование грануляционной ткани (молодой соединительной ткани, образующейся в местах дефектов). Этап регенерации может продолжаться 2–4 недели в зависимости от размеров дефекта.
Лечение ран
Выбор метода лечения ран во многом зависит от их типа (инфицированные или некротические, влажные экссудирующие или фиброзные гранулирующие, трофические язвы или пролежни). Оптимальное решение для лечения ран каждого типа может подобрать только врач.
Кроме того, на каждой стадии заживления раны необходимо применять свое средство: способствующее отводу экссудата, образованию грануляционной ткани, ускорению эпителизации и т. д.
При лечении ран нужно помнить, что рана затягивается не сама по себе, а благодаря ресурсам организма, направленным на ее заживление. В этом процессе участвуют иммунная, эндокринная, кровеносная системы. Квалифицированный врач вместе с лечением непосредственно раны обязательно назначит витаминный комплекс для поддержания организма.
Как ускорить заживление
Скорость заживления ран неодинакова. Она зависит от характера ранения и индивидуальных особенностей пациента, такие как возраст, питание, принимаемые лекарства.
Для ускорения заживления необходимо на каждом этапе обеспечить оптимальные условия для регенерации тканей. С этой ролью справляются лечебные повязки, предназначенные для каждого этапа заживления.
Положительное действие дает метод гидротерапии. Суть его состоит в последовательном применении двух повязок HydroClean и HydroTac. С помощью первой рану очищают, а затем накладывают вторую, создающую оптимальные условия для грануляции и эпителизации.
Чем мазать
Сразу оговоримся, что, если рана глубокая, кровотечение не останавливается, началось воспаление, повреждение нанесено ржавым предметом или возникло из-за укуса животного, а особенно если ранен маленький ребенок, заниматься самолечением нельзя, а следует как можно быстрее обратиться за квалифицированной медицинской помощью.
Если речь идет об обычной ссадине или небольшом порезе, можно применить современные средства, например мазевые повязки.
Что делать, если рана не заживает
Незаживающими или хроническими называют раны, которые не дают адекватного отклика на терапию, несмотря на продолжительное лечение. Такие раны обычно вызваны не внешними факторами, а причинами, скрывающимися внутри организма, приводящими к нарушению обменных процессов и, как следствие, к нарушению процесса заживления ран. К этой категории относятся трофические язвы, пролежни, диабетические язвы стопы. Перед применением каких-либо повязок обратитесь к врачу: терапию и лечение ран вам может назначить только врач!
Для лечения хронических ран компания HARTMANN разработала систему из двух повязок — HydroClean Plus и HydroTac.
Очищающая повязка HydroClean Plus может использоваться на всех этапах заживления раны, эффективно удаляя с раневой поверхности некротизированные ткани и болезнетворных бактерий. Они попадаются в абсорбирующий слой и погибают под действием антисептика. Повязка HydroTac обладает впитывающим и увлажняющим свойствами, а также защищает рану от вторичного заражения.
С помощью системы гидротерапии многим пациентам удалось существенно облегчить страдания и повысить качество своей жизни.
Грануляция вокруг стом: как лечить?
Время чтения: 3 мин.
Грануляция — это разрастание ткани вокруг стомы. Как только в стому вставляют трубку или катетер, организм старается зарастить пространство вокруг инородного объекта. Из-за этого вокруг стомы образуется грануляционная ткань, красного или розового цвета. Она может болеть, воспаляться и подкравливать.
Грануляция вокруг гастростомы
Грануляция вокруг гастростомического отверстия — одно из осложнений установки, периода заживления раны, длительного стояния трубки. Она не опасна и не указывает на инфекционные процессы, но за ней нужно внимательно следить.
Будет ли расти грануляция вокруг гастростомы, зависит от ухода и обработки: держите трубку и кожу в чистоте и сухом состоянии, мойте водой с мылом, промывайте чистой водой, хорошо просушивайте на воздухе, следите, чтобы не сдавливались края стомы. Держать кожу в сухом состоянии и без сдавления (расстояние от наружного фиксатора до кожи 0,3-0,5 см) принципиально важно, чтобы грануляция не росла.
Если вовремя не лечить грануляцию, то она разрастается, превращается в сочащееся объемное образование, которое не дает коже плотно обхватить трубку. Поэтому содержимое желудка начинает подтекать, раздражает кожу, она краснеет и болит. Иногда может присоединяться инфекция и развиваться целлюлит подкожно-жировой клетчатки вокруг гастростомы.
Из-за чего вокруг стомы появляются грануляции?
Грануляция может развиться, если обрабатывать место вокруг стомы перекисью водорода, спиртовыми антисептиками, подкладывать салфетки, которые сдавливают и нарушают воздухообмен, способствуют росту анаэробной и грибковой флоры. Также этому способствует плотное прижатие наружного фиксатора к коже, подтекание.
Необходимо насторожиться, если ткань меняет текстуру или цвет, подкравливает.
Как лечить грануляцию вокруг гастростомы?
Чем раньше вы выявите грануляцию, тем эффективнее и легче будет ее лечить.
Грануляция вокруг трахеостомы
Грануляции в области трахеостомы образуются как снаружи, так и под ней, в подсвязочном пространстве. Они могут появиться, если есть хроническая инфекция, постоянно подтекает мокрота, кожа травмируется во время операции и от хронического ношения трубки, если края стомы сдавливаются салфетками и шейным ремешком, жесткой трахеостомической трубкой.
Как лечить наружную грануляцию вокруг трахеостомы?
Серебряные салфетки. Фото: market.yandex.ru
Как лечить внутреннюю грануляцию в области трахеостомы?
Если происходит обтурация (закупоривания просвета трахеи на 50-75%) или подкравливание, трудности с заменой трубки, нужно пройти эндоскопическое обследование трахеи, чтобы найти внутреннюю грануляцию. Если она есть, хирург ее удаляет, потому что грануляция может начать кровить, мешать разговаривать (продуцировать голос), может вызвать респираторный дистресс (дыхательную недостаточность).
Если внутренняя грануляция маленькая и не закупоривает просвет трахеи, ее не удаляют, потому что высок риск рецидива. Наиболее эффективный метод лечения внутренней грануляции и ее удаления порекомендует ЛОР-врач.
Если этих симптомов нет, проходите обследование ежегодно.
Создано с использованием гранта Благотворительного фонда «Абсолют-Помощь»
Использовано стоковое изображение от Depositphotos.
Лечение незаживающих ран
Незаживающими называют раны, процесс заживления которых происходит медленнее, чем обычно. В среднем восстановление тканей после повреждений занимает 2-3 недели, однако при различных отклонениях в работе организма этот процесс может затянуться до 1,5-2 месяцев. При этом, как правило, стандартные лечебные процедуры оказывают слабый эффект или не действуют вообще. Причин у подобного явления может быть множество.
Что такое незаживающая рана?
Незаживающая рана – повреждение кожи и подкожных тканей, не зарубцовывающееся в течение долгого времени. В некоторых случаях раневой процесс (реакция тканей на повреждение, направленная на восстановление) может доходить до стадии формирования соединительной ткани, однако либо останавливается на этой стадии, либо даже «откатывается» назад. Раны, в которых раневой процесс находится в стагнации, называют хроническими.
Причины возникновения незаживающих ран
Непосредственная причина возникновения незаживающих ран – недостаточная активность восстановительных процессов в организме, замедленная регенерация тканей. При этом условия, при которых регенерация замедляется, могут быть разнообразными.
Среди общих факторов (т.е. затрагивающих состояние организма в целом) можно выделить следующие:
• ослабленный иммунитет по причине сопутствующего заболевания или хронического иммунодефицитного состояния;
• хроническая интоксикация организма;
• нарушение обмена веществ;
• сахарный диабет; это состояние можно рассматривать как тяжелую форму нарушения обмена веществ, а именно глюкозного обмена. Нарушения нормального усвоения глюкозы приводят к повышению хрупкости тканей и замедлению процесса регенерации;
• нарушение кровообращения – как общего, так и местного. Причиной могут стать атеросклероз, деформация сосудистых стенок, заболевания сердечно-сосудистой системы. Локальное нарушение кровообращения может быть вызвано продолжительным сдавливанием тканей и пережатием мелких кровеносных сосудов (пример хронической раны на фоне постоянного сдавливания тканей – пролежни);
• гипо- или авитаминоз по витаминам А, С, К и группы В, играющих важную роль в процессе регенерации тканей;
• недостаток в организме кальция или цинка;
• истощение – алиментарное (по причине недостаточного или неполноценного питания) или старческое;
• наличие онкологических заболеваний.
Специфический фактор появления хронических ран – нарушение кровообращения в ногах, чаще всего по причине варикозного расширения вен. На фоне нарушенного кровообращения на ногах (обычно в области голеней) развиваются трофические язвы – труднозаживающие дефекты тканей.
К местным факторам, затрагивающим непосредственно рану и область вокруг нее, относятся:
• наличие в ране некротизированных тканей (они увеличивают риск нагноения и, соответственно, длительность заживления);
• наличие в ране инородных тел;
• наличие в ране излившейся крови (также повышает риск инфицирования);
• повторное повреждение незажившей раны.
Риск перехода раны в хроническую форму увеличивается, если, помимо кожи, повреждены и другие ткани – подкожная клетчатка, нервы, мышцы, сухожилия, кости.
Симптомы незаживающих ран
•несходящиеся края раны;
•«застревание» раны на одном из этапов заживления более, чем на три недели;
•часто – неприятный запах;
•обычные средства лечения не помогают либо помогают слабо.
Эти признаки свидетельствуют о том, что процессы регенерации в тканях по тем или иным причинам нарушены. Для терапии хронических ран недостаточно местного лечения – необходимы комплексные меры.
Чтобы добиться прогресса в заживлении, необходимо обеспечить условия для восстановления нормального темпа регенерации. Они во многом зависят от причины появления хронической раны, однако существуют рекомендации, общие для всех ситуаций.
Организму необходимо обеспечить:
•сбалансированное питание – в частности, рацион следует обогатить витаминами А и группы В, стимулирующих регенерацию тканей, и витамином С, который способствует выработке коллагена – вещества, участвующего в формировании соединительной ткани, закрывающей рану на первых стадиях;
•нормальный режим сна – во сне процесс регенерации происходит активнее;
•защиту раны и области вокруг нее от внешних воздействий, таких, как натирание, сдавливание и т.п.;
•вентиляцию раны – без циркуляции воздуха рана быстро загноится.
Более частные рекомендации зависят от происхождения и характера раны.
Лечение незаживающих ран с учетом их причины возникновения
Приступая к лечению повреждений подобного рода, необходимо понять причину их появления. От этого будут зависеть дальнейшие действия.
1.Прежде всего, необходимо обследовать рану на предмет инородных тел, некротизированных тканей, излившейся крови и при необходимости произвести очистку. Обратите внимание, что инородные тела настоятельно не рекомендуется удалять самостоятельно! Подобные попытки могут привести к дополнительным повреждениям тканей и увеличить риск инфицирования. Необходимо обратиться за помощью к врачу.
2.При нарушении местного кровообращения необходимо устранить источник давления на ткани (изменить положение тела пациента с пролежнями, носить более свободную одежду/обувь при «диабетических» ранах).
3.При лечении трофических язв на ногах необходимо воспользоваться компрессионными чулками или бандажами – они помогут «поддержать» сосуды и нормализовать кровообращение, а также «подтянуть» друг к другу края раны для более быстрого заживления.
4.При истощении и авитаминозах требуется обеспечить нормальное сбалансированное питание, чтобы обеспечить организм необходимыми веществами для регенерации тканей и выработки коллагена – вещества, активно участвующего в ранних стадиях процесса заживления и помогающего стягиванию краев раны.
5.При сахарном диабете (любого вида) необходимо следить за уровнем глюкозы в крови.
После создания оптимальных условий для заживания раны можно приступать к ее обработке и лечению.
Принципы (стадии) лечения
Действия при лечении раны зависят не только от условий и причин ее появления, но и от стадии, на которой в ней остановился раневой процесс.
Первая стадия раневого процесса – острая. Во время нее происходят сосудистые изменения, вызванные реакцией на повреждение, и активно идет процесс сворачивания крови. Если рана инфицирована, идет образование гноя и одновременное всасывание в ткани токсических веществ.
На этой стадии необходимо, прежде всего, очистить рану – удалить из нее отмершие ткани, извлечь (с помощью врача) инородные тела, провести дренирование – отвести из раны гной и экссудат. Также необходимо предотвратить попадание в рану инфекции. Лучше всего промывать поврежденную область физиологическим раствором, так как едкие дезинфицирующие жидкости могут нанести вред окружающим здоровым тканям.
Вторая стадия раневого процесса – грануляция. На этой стадии поверх раны начинает образовываться тонкий слой соединительной ткани. Края раны начинают стягиваться, а она сама закрываться. В слое соединительной ткани формируются тончайшие капилляры, обеспечивающие питание регенерирующим тканям. Нередко хронические раны останавливаются на этой фазе, и дальше процесс заживления не идет; чаще всего именно так происходит с трофическими язвами.
На стадии грануляции важно, во-первых, защитить новообразованную ткань от механических повреждений, во-вторых, стимулировать дальнейшую регенерацию, и в-третьих не допустить развития воспалительного процесса – несмотря на то, что рана закрыта, риск инфицирования и воспаления сохраняется. Для стимулирования регенерации тканей используется метилурациловая мазь (можно использовать готовую повязку Воскопран с метилурациловой мазью) для защиты поверхности раны следует использовать атравматические повязки, которые не прилипают к раневой поверхности и не травмируют её.
Не следует забывать и о соблюдении поддерживающей диеты, а также режима сна – это поможет ускорить процесс заживления.
Перевязочные средства для лечения незаживающих ран
При лечении ран любого характера, в том числе хронических, важную роль играет правильный подбор перевязочного материала.
Перевязочный материал для незаживающих ран должен быть:
•эластичным и гибким – носить перевязку придется в течение долгого времени, поэтому она не должна мешать движениям.
Компания Биотекфарм предлагает широкий выбор перевязочных материалов для ведения ран любой сложности и на любой стадии. Так, для ран, в которых имеются фрагменты некротизированной ткани или кровоизлияние, подойдет повязка Парапран с химотрипсином – лекарственное средство, входящее в состав повязки, помогает расщеплять некротизированные ткани, способствуя очищению раны.
Для увлажнения «сухих» хронических ран (пролежни, трофические язвы) и ускорения их заживления рекомендуется использовать повязку «ГелеПран» с мирамистином или коллоидным серебром. Это мягкая прозрачная повязка, на 70% состоящая из воды, увлажняет поверхность раны, а содержащееся в ней лекарственное средство (мирамистин или серебро) обеззараживает и способствует регенерации.
Для лечения инфицированных ран подойдут бактерицидные повязки Воскопран с мазью Повидон-йод, антимикробные повязки Воскопран с мазью Диоксидин и противовоспалительные повязки Воскопран с мазью Левомеколь. Повязки Полипран с Диоксидином отлично подходят для профилактики инфицирования ран на стадии грануляции.
Стимулировать регенерацию поможет повязка Хитопран на основе нановолокон хитозана. Она обеспечивает оптимальные условия для заживления – достаточную влажность, воздухопроницаемость и защиту от повреждений, способствует скорейшему росту собственных клеток. Стоит обратить внимание на то, что эту повязку не нужно снимать – она резорбирует самостоятельно по мере заживления раны.
Сроки заживления ран и последствия
Заживление хронической раны – долгий и сложный процесс, который может занять от 1 до 3 месяцев, в зависимости от глубины и размера раны. Следует иметь в виду, что эпителизация хронических ран идет очень медленно – не больше 1 см в месяц. После полной эпителизации «новая» кожа наращивает прочность еще в течение 6 месяцев.
Рекомендации по уходу за проблемной областью достаточно просты:
•беречь рану от сдавливания и механических повреждений;
•регулярно менять повязку (в зависимости от стадии заживления и вида повязки);
•на стадии грануляции – использовать повязки, ускоряющие заживление.
Профилактика воспаления
Чтобы не допустить развития в ране воспалительного процесса необходимо защищать рану от повреждений и вторичного инфицирования – закрывать ее повязкой, регулярно обрабатывать антисептическими средствами, обеспечивать необходимую вентиляцию. Если из раны выделяется экссудат – обеспечить его отток с помощью сетчатой дренирующей повязки. Если рана находится в стадии грануляции – беречь ее от механических повреждений и не допускать нарушения целостности покрывающей ее соединительной ткани.