Для чего вливают плазму в кровь при коронавирусе
Для чего вливают плазму в кровь при коронавирусе
Люди, которые переболели и вылечились от COVID-19, могут помочь в борьбе с пандемией так, как не могут многие другие: сдать плазму крови.
Что такое донорство плазмы, почему это важно, и кто может стать донором?
Что такое плазма крови
Плазма — это жидкая часть крови, она переносит клетки крови и белки по всему телу. 55% крови состоит из плазмы; остальные 45% — это форменные элементы: эритроциты, лейкоциты и тромбоциты.
У плазмы четыре основные функции:
Поддержание кровяного давления и объёма циркулирующей крови.
Участие в свёртывании крови и иммунных процессах.
Снабжение тканей электролитами (Na, K), поддержание pH баланса.
Кому нужна плазма
Обычно плазму переливают пациентам с травмами, обширными ожогами, тем, кто страдает тяжёлыми заболеваниями печени, иммунодефицитом или нарушениями свёртываемости крови. Детям и взрослым, страдающим лейкемией и другими видами рака, перенёсшим трансплантацию костного мозга, тоже может потребоваться переливание плазмы.
Как плазма помогает при COVID-19
После заражения COVID-19, в организме начинают вырабатываться антитела для борьбы с вирусом. Но, происходит это не сразу, а занимает от 7 до 14 дней. Выздоровление наступит только после того, как сформируется иммунный ответ к инфекции. После перенесённой болезни, в крови остаются специфические антитела.
Когда болезнь протекает тяжело, и самочувствие только ухудшается, вероятно, антител вырабатывается недостаточно. Логика подсказывает, что, если бы антител было побольше, то и выздоровление наступило быстрее. Но где их взять? Нет таблетки с дополнительными антителами. Но можно перелить больному человеку плазму уже переболевшего и выздоровевшего от COVID-19, и содержащиеся в ней антитела сразу приступят к борьбе с вирусами.
Кто может стать донором
Сдать плазму может каждый, если соответствует следующим требованиям:
Возраст от 18 до 55 лет
Есть подтверждение перенесённой инфекции COVID-19 в лёгкой или среднетяжёлой форме. Это может быть выписка из больницы или поликлиники, результаты КТ или лабораторных исследований.
Нет противопоказаний к донорству.
На момент сдачи плазмы- хорошее самочувствие.
В любом случае, окончательное решение о допуске к донорству может принять только врач-трансфузиолог.
Как проходит процедура
Во время сдачи плазмы донор сидит в удобном донорском кресле. Сам процесс занимает примерно 40 минут.
Кровь берётся из руки и проходит через специальный аппарат, который собирает плазму, а затем возвращает эритроциты и тромбоциты обратно донору. Процедура совершенно безопасна, после неё возможно лёгкое обезвоживание и усталость, в месте укола может появиться синяк.
Сразу после сдачи плазмы можно отправляться домой. Один день после процедуры лучше не заниматься спортом, не курить, воздержаться от алкоголя, пить побольше жидкости.
Если вы перенесли COVID-19, сдача плазмы — это то, что действительно может помочь тем, кто прямо сейчас борется с инфекцией.
Оценка эффективности применения реконвалесцентной плазмы в терапии госпитализированных пациентов с COVID-19: результаты исследования CONCOR-1
Однако несколько небольших рандомизированных исследований, проведённых в начале пандемии, не выявили разницы в клинических исходах. Только в одном клиническом испытании при легкой форме заболевания (n = 160) были получены данные, что применение плазмы реконвалесцентов с высоким титром антител в течение 72 часов после появления симптомов COVID-19 привело к улучшению клинических исходов по сравнению с плацебо у пожилых амбулаторных пациентов.
В ходе исследования RECOVERY — крупного рандомизированного исследования с участием 11 558 госпитализированных пациентов — были получены данные, что риск смерти после введения плазмы с высоким титром антител не отличался от такового при стандартном лечении.
Однако важнейшим аспектом этого исследования служит изучение иммунологических маркеров плазмы и профиля антител, возможно, оказывающих терапевтический эффект по сравнению со стандартом лечения. Результаты RECOVERY показали, что переливание плазмы с высоким титром антител (100 и выше нейтрализующих антител) не улучшало исходы по сравнению со стандартным лечением. Было высказал предположение, что необходима оценка не только вируснейтрализующего эффекта, но и других параметров функциональности антител. Плазма реконвалесцентов, содержащая высокий уровень функциональных антител (с высокой степенью Fc-опосредованной функции), была независимо связана со снижением риска интубации или смерти. В когортных исследованиях по лечению тяжелой формы COVID-19 низкая степень Fc-опосредованной функции была связана со смертностью. Интересно, что высокий уровень антител к полному трансмембранному спайковому белку, измеренный с помощью проточной цитометрии, были связан с повышением риска интубации или смерти. Эти данные позволяют предположить что переливание плазмы реконвалесцентов, содержащей нефункциональные антитела против SARS-CoV-2, может быть не только неэффективным, но и вредным.
Опыт лечения 5 тяжело больных пациентов с COVID-19 при помощи переливания реконвалесцентной плазмы
Введение
К настоящему моменту специфическое лечение COVID-19 не разработано. Несмотря на наличие широкого спектра противовирусных препаратов, используемых при лечении новой коронавирусной инфекции, их эффективность и безопасность все еще находятся на стадии проверки исследованиями.
В то же время, использование плазмы крови выздоровевших пациентов являлось рекомендуемой эмпирической терапией во время вспышек вируса Эбола в 2014 году, а также оно входило в протоколы лечения инфекции, вызванной коронавирусом ближневосточного респираторного синдрома (MERS) в 2015 году. Указанный подход показал свою эффективность в лечении ряда других инфекций (SARS-CoV, H5N1, H1N1). Представленные данные позволяют выдвинуть гипотезу о том, что процедура переливания реконвалесцентной плазмы может быть эффективна у пациентов, инфицированных SARS-CoV-2.
Цель данного исследования состояла в том, чтобы оценить и описать первоначальный клинический опыт переливания плазмы выздоровевших доноров пациентам с тяжелым течением COVID-19.
Материалы и методы
Данное исследование было проведено в отделении инфекционных заболеваний Третьей народной больницы г. Шэньчжэнь, Китай, с 20 января 2020 года по 25 марта 2020 года. Проводилось наблюдение за пациентами с подтвержденной инфекцией COVID-19 и острым респираторным дистресс-синдромом (ОРДС). Пациенты были отобранны по следующим критериям:
Сыворотка крови каждого реципиента была обследована с помощью иммуноферментного анализа на титры антител к SARS-CoV-2 за один день до переливания плазмы доноров-реконвалесцентов. После определения совместимости крови доноров и реципиентов было проведено 2 последовательных переливания плазмы от 200 до 250 мл (всего 400 мл) в тот же день, когда она была получена от донора. Наряду с этим, пациенты непрерывно получали противовирусные препараты, до тех пор, пока вирусная нагрузка SARS-CoV-2 не стала отрицательной.
Донорами стали люди в возрасте от 18 до 60 лет, которым ранее был установлен диагноз COVID-19, подтвержденный лабораторно, а впоследствии был получен отрицательный результат на SARS-CoV-2. Все доноры были обследованы на другие респираторные вирусы, а также на ВИЧ, вирус гепатита B, C и сифилис непосредственно перед донорством крови. Доноры не имели никаких симптомов заболевания в течение по крайней мере 10 дней, а также при проведении иммуноферментного анализа имели титр антител к специфическому SARS-CoV-2 в сыворотке крови, превышающим 1:1000, и титр нейтрализующих антител, превышающим 40.
Наряду с этим, всем 5 пациентам во время наблюдения проводилась оценка вирусной нагрузки на слизистой носоглотки с помощью ПЦР накануне переливания плазмы, затем на 1,3,7,12 день после переливания. Образцы считались положительными, если значение CТ ≤37,0. Все отрицательные результаты были проанализированы вновь.
Результаты лечения
Пяти пациентами в возрасте от 36 до 73 лет, среди которых были 2 женщины, всего один пациент страдал хроническими заболеваниями (артериальная гипертензия и недостаточность митрального клапана) было проведено переливание плазмы крови выздоровевших доноров между 10 и 22 днем от момента поступления в стационар. Вместе с тем все пациенты получали противовирусную и стероидную терапию.
При поступлении проводилось ПЦР-исследование мазков из носоглотки, и показатель СТ находился в диапазоне от 18,9 до 38,0. В день проведения процедуры переливания плазмы данные значения варьировали в пределах от 22,0 до 35,9. В дальнейшем показатель постепенно возрастал, что отражало снижение вирусной нагрузки в носоглотке: у одного пациента он стал отрицательным на следующий день после переливания, у двоих на 3 день, у оставшихся двоих отрицательный результат получен на 12 день наблюдения после переливания плазмы.
Оценка по шкале SOFA составляла от 2 до 10 накануне переливания плазмы и снижалась до диапазона от 1 до 4 в течение следующих 12 дней наблюдения. PaO2/FiO2 варьировал от 172 до 276 до переливания, и увеличивался (улучшался) у 4 из 5 пациентов в течение 7 дней после переливания (206-290), и значительно увеличивался (284-366) на 12 день.
Температура тела колебалась от 37,6 до 39,0°C до переливания плазмы и нормализовалась на третий день после переливания. После проведенной процедуры значения С-реактивного белка (СРБ), прокальцитонина и ИЛ-6 у четырех пациентов снизились; у одного снизились лишь значения СРБ и прокальцитонина.
При проведении компьютерной томографии легких были выявлены признаки тяжелой пневмонии до переливания плазмы, а спустя 3 дня после проведения процедуры отмечалась положительная динамика в виде постепенного разрешения легочного поражения.
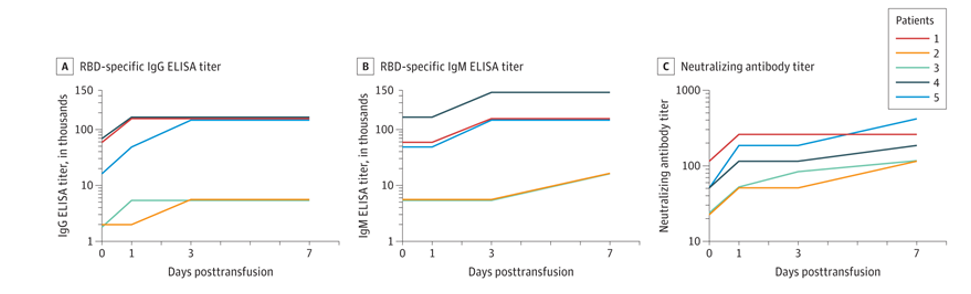
При проведении иммуноферментного анализа у реципиентов отмечалась положительная динамика роста титра специфических IgM, IgG и нейтрализующих антител в зависимости от дня после проведения процедуры переливания плазмы (см. Рис. 1). Так, накануне переливания плазмы титры специфических IgG варьировали в промежутке от 1800 до 48600, а титры IgM – от 5400 до 145800. После переливания донорской плазмы титры антител в сыворотке крови у пациентов постепенно увеличивались до уровня IgG в диапазоне от 5400 до 145800 на 3 день, а титры IgM находились в диапазоне от 5400 до 437400. При повторном обследовании на 7 день после переливания плазмы, титры специфических антител сохранялись на прежнем уровне.
Титры нейтрализующих антител у 5 реципиентов находились в диапазоне от 40 до 160 до переливания; через день после переливания титры находились в диапазоне от 80 до 320; а на 7 день от 160 до 480.
Рис.1 На графике отражена динамика роста специфических IgM, IgG и нейтрализующих антител в зависимости от дня после проведения процедуры переливания плазмы.
Все пять пациентов нуждались в проведении искусственной вентиляции легких во время переливания плазмы, в дальнейшем 3 пациента были переведены на самостоятельное дыхание. Один пациент нуждался в проведении экстракорпоральной мембранной оксигенации (ЭКМО) во время лечения плазмой, с 5-ого дня после переливания плазмы пациент не нуждался в ЭКМО.
Трое пациентов были выписаны из стационара на 53, 51 и 55 день наблюдения и лечения. По состоянию на 25 марта 2020 года двое пациентов находились в стабильном состоянии и продолжили получать медицинскую помощь в условиях стационара с продолжительностью пребывания по 37 дней каждый.
Обсуждение
Предшествующие исследования других вирусных инфекций показывают корреляцию между высокой вирусной нагрузкой и тяжестью течения заболевания. Вирус-специфические нейтрализующие антитела предотвращают проникновение вируса в клетки-мишени инфицированного организма, что является основным защитным механизмом в ускорении процесса элиминации вируса из организма наряду с проведением противовирусной терапии.
В данном исследовании все пациенты получали противовирусные препараты, включая интерферон, лопинавир / ритонавир во время и после проведения процедуры трансфузии. Забор плазмы от донора и дальнейшее её переливание реципиенту проводились в один и тот же день, что способствовало сохранению естественной активности плазмы.
При проведении обследования до переливания было выявлено, что SARS-CoV-2 обнаруживался во всех случаях, несмотря на проводимую противовирусную терапию в течение не менее 10 дней. Однако, исследователи отмечают, что наблюдалось некоторое снижение вирусной нагрузки. После проведения процедуры переливания плазмы доноров-реконвалесцентов титры нейтрализующих антител у всех пяти реципиентов значительно увеличились, и, вместе с тем, уменьшилась вирусная нагрузка.
Исследователи подчеркивают возможность того, что антитела плазмы доноров-реконвалесцентов могли способствовать элиминации вируса, а также сыграть значимую роль в положительной динамике течения заболевания наряду с проведением противовирусной терапии.
Заключение
В представленной предварительной неконтролируемой серии случаев 5 пациентов в критическом состоянии с COVID-19 и ОРДС введение реконвалесцентной плазмы, содержащей нейтрализующие антитела, сопровождалось улучшением клинического статуса пациентов. Ограниченный размер выборки и дизайн исследования препятствуют определенному утверждению о потенциальной эффективности этого лечения, и данные наблюдения требуют оценки в клинических испытаниях.
Новости
Переливание плазмы крови: насколько эффективно при коронавирусе?
16 апреля 2020 года Городская больница №40 Курортного района начала принимать больных с новой коронавирусной инфекцией. Для этих целей перепрофилировали терапевтический корпус на 130 коек, к 100 из них подвели кислород и аппараты ИВЛ. Учитывая высокий уровень оснащения медучреждения, в стационар Сестрорецка стали доставлять самых тяжелых больных.
По мере получения информации о вирусе медики непрерывно разрабатывали методы лечения опасной инфекции. Для всех пациентов, поступающих в стационар с положительным тестом на КОВИД, стала доступна комплексная терапия, включающая использование интерлейкиновых препаратов, влияющих на воспалительный ответ, а также противовирусных средств и методов гравитационной хирургии. Однако настоящим прорывом в лечении коронавирусных больных стало переливание плазмы крови от людей, которые выздоровели.
Переливание плазмы
Способ лечения, при котором больному вводится плазма крови, взятая у переболевшего аналогичным вирусом человека, начали исследовать еще два века назад. В начале эффективность такой терапии проверяли на животных. В 1916 году этот способ впервые опробовали на человеке – 26 больным острым полиомиелитом дали сыворотку крови выздоровевших. С тех пор переливание плазмы стали использовать для лечения и профилактики многих инфекций.
Когда на фармацевтическом рынке появились антибиотики и вакцины, введение плазмы отошло на второй план. Однако в начале XXI века медикам вновь пришлось вспомнить об этом методе. Переливание плазмы успешно применялось при лечении эпидемии атипичной пневмонии, пандемического гриппа H1N1 и вспышек вируса Эбола. Сегодня таким образом лечат коронавирусных больных во многих странах мира.
Лечение плазмой крови
Заведующий отделением реанимации и интенсивной терапии Городской больницы №40 Дмитрий Ильин стал первым в Петербурге пациентом, которому перелили плазму крови от донора, переболевшего КОВИД. Изначально заболевание протекало в легкой форме, однако постепенно состояние врача ухудшилось, несмотря на то, что он принимал все необходимые препараты.
1 мая объем поражения легочной ткани был до 20%, это легкая степень по КТ. В дальнейшем через 5 дней на фоне выраженной интоксикации, количество поражения легочной ткани было уже больше 50.
Дмитрий Ильин, врач-анестезиолог-реаниматолог, заведующий отделением реанимации и интенсивной терапии СПБ ГБУЗ «Городская больница №40»
Когда болезнь стала представлять серьезную угрозу для жизни, Дмитрия Ильина госпитализировали в отделение реанимации инфекционного корпуса №3 40-й больницы. Перед тем, как перевести врача на аппарат искусственной вентиляции легких, на нем решили испробовать плазму.
Все очень переживали и надеялись, что данная методика, которая использовалась впервые, поможет мне выйти из этого состояния. После переливания плазмы, переливалась дважды плазма, состояние значительно улучшилось, интоксикация снизилась, ушла температура, наладилась сатурация. Дыхательная недостаточность стала постепенно улучшаться.
Дмитрий Ильин, врач-анестезиолог-реаниматолог, заведующий отделением реанимации и интенсивной терапии СПБ ГБУЗ «Городская больница №40»
Восстановление Дмитрия заняло чуть больше двух месяцев. После реанимации была реабилитация, затем его отправили на амбулаторное лечение. Сегодня заведующий отделением полностью оправился после тяжелой болезни и вернулся к работе.
Еще одним пациентом, которому помогла плазма переболевших коронавирусом людей, также стал врач Городской больницы №40. Заведующий отделением реабилитации спинальных больных и черепно-мозговой травмы Анатолий Спирин рассказал о симптомах заболевания и лечении.
Был сильный кашель и насморк, болела голова. Я не могу сказать, что это что-то удивительное, но все-таки было чем-то навязчивым.
Анатолий Спирин, заведующий отделением реабилитации спинальных больных и черепно-мозговой травмы СПб ГБУЗ «Городская больница №40»
Ухудшение наступило на пятый день заболевания – подскочила температура и появились затруднения в дыхании.
Действительно была одышка, не хватало воздуха, приходилось дышать кислородом, все это нарастало. Но, к счастью, плазма сыграла решающую роль. Температура упала, я спал ночь, не захлебываясь. Утром проснулся не то, чтобы здоровым, но я понял, что-то изменилось в хорошую сторону.
Анатолий Спирин, заведующий отделением реабилитации спинальных больных и черепно-мозговой травмы СПб ГБУЗ «Городская больница №40»
Несмотря на строгое соблюдение мер профилактики и постоянную диагностику, заведующая бактериологической лабораторией 40-й больницы Лидия Липская все-таки заболела коронавирусом в августе. Состояние быстро ухудшалось – у женщины появилась отдышка, было тяжело подниматься по лестнице.
Все меры были приняты, меня положили под капельницу, взяли все показания. Понятно, что у меня был интерлейкиновый шторм. У меня был повышен C-реактивный белок – это два признака, на них ориентируются доктора. И мои коллеги сказали, Лидия Викторовна, давайте, мы вам все-таки сделаем плазму.
Лидия Липская, врач-бактериолог высшей категории, заведующая бактериологической лабораторией СПБ ГБУЗ «Городская больница №40»
При введении плазмы в первые (максимум третьи) сутки у человека наблюдается улучшение состояния: уменьшается лихорадка и одышка, снижаются лабораторные показатели, которые отображают проявление цитокинового шторма (неконтролируемое воспаление, которое приводит к повреждению собственных тканей организма).
Получается, что при введении плазмы мы обрываем переход от среднетяжелого течения в тяжелое, замедляем прогрессирование тяжелого течения и даем шанс на выживание пациентам с крайне тяжелым течением КОВИД.
Анна Анисенкова, заведующая инфекционным отделением СПБ ГБУЗ «Городская больница №40»
Плазма крови
После забора донорскую плазму, как правило, замораживают на полгода. По истечению этого срока донора проверяют повторно. В ситуации с коронавирусом счет идет на дни, часы и минуты. Поэтому на станции переливания крови используют другую технологию, так называемую патоген-редукцию. Ее принцип заключается в уничтожении всех теоретически возможных возбудителей гемотрансмиссивных инфекций в конкретном компоненте крови. На выходе получается иммунная плазма, содержащая антитела к SARS-CoV2 в активированном виде.
Попадая в организм реципиента, такие антитела дают немедленную реакцию на вирус – образование иммуноглобулинов. Эти белки изучают молекулы вируса и нейтрализуют их. Таким образом, введенная иммунная плазма не только противодействует вирусу, но и координирует собственные ресурсы организма.
На сегодняшний день мы уже шесть месяцев работаем с антиковидной плазмой. Есть некоторые итоги. В настоящий момент примерно 400 пациентов сдали кровь для производства антиковидной плазмы для нашего стационара, и в нашем стационаре 245 человек получили эту плазму.
Евгений Гарбузов, заведующий отделением анестезиологии и реанимации СПБ ГБУЗ «Городская больница №40»
Доноры плазмы
Одними из первых доноров плазмы были врачи НИИ травматологии и ортопедии имени Вредена, которые оказались в заложниках у вируса в закрытом на карантин институте.
До реанимации, конечно, дело не дошло, но высоченная температура, сумасшедшая слабость, тяжелый грипп, умноженный в 5-6 раз. Почти на 20 дней пропал вкус, пропало обоняние. До сих пор остались многие проблемы с этим связанные.
Евгений Сорокин, донор плазмы крови
После выздоровления у Евгения оказался высокий титр нейтрализующих антител, и он решил помочь пациентам 40-й больницы.
Я поехал на станцию переливания крови на Московском, сдал плазму. Это не составило большого труда, хотя раньше я этого не делал в силу разных обстоятельств. И с тех пор я сдавал ее уже четыре раза.
Евгений Сорокин, донор плазмы крови
Переболевший коронавирусом Павел Коган также сдавал плазму четыре раза. Он на личном примере знает, насколько коварной может оказаться болезнь.
Если рассматривать это во временном промежутке, то ощущение болезни уходило около полутора месяцев. Самым неприятным помимо температуры, потери запаха и вкуса, стало катастрофическое чувство усталости. Такое ощущение, что ты только что вернулся с большого кросса, с большой пробежки. Прогулка из комнаты до кухни по ощущениям воспринималась как хорошая физическая тренировка.
Павел Коган, донор плазмы крови
Чтобы сдать плазму, потенциальному донору необходимо пройти бесплатное обследование на базе Городской больницы №40 Сестрорецка. Получив подтверждение о наличие антител и отсутствия противопоказаний, он может отправиться на станцию переливания крови.
Не надо ничего бояться, надо понимать, что это процедура нередка, это очень популярная процедура за рубежом, и в нашей стране это приобретает все больший охват. Хочется пожелать, чтобы вы понимали и ценили не только свое здоровье, но и пытались помочь окружающим вас людям и тем, кто в этом нуждается.
Павел Коган, донор плазмы крови
Когда все начиналось, никто не верил, что есть какой-то коронавирус, есть какие-то проблемы. Но, пережив это сам, я понял, что это гораздо хуже, чем мы все думаем. И неизвестно, сколько все это продлится, и если у людей есть возможность помочь другим – надо так делать.
Евгений Сорокин, донор плазмы крови
Врачи подчеркивают, что переливание плазмы крови переболевших КОВИД людей может быть эффективно в начале болезни. Процедура помогает пациентам с недостаточностью собственного иммунного ответа и препятствует переходу заболевания в тяжелую форму.
Плазма эффективна на ранних этапах развития заболевания, на 3, 5, 7 сутки от начала клинической картины, когда идет активная репликация вируса, когда пациент высоко лихорадит, когда объем поражения легких еще не достиг критических величин, когда он ограничивается КТ 2, КТ 3. В более поздние сроки развития заболевания эффективность плазмы, к сожалению, значительно снижается. Плазма – это пассивный иммунитет, то есть мы вводим готовые антитела в организм человека, которые и уничтожают вирус.
Евгений Гарбузов, заведующий отделением анестезиологии и реанимации СПБ ГБУЗ «Городская больница №40»
В период сезонного подъема заболеваемости Городская больница №40 остро нуждается в донорской плазме.
В нашем многомиллионном городе при наличии тенденции к увеличению заболеваемости только медики не справятся. Плазму невозможно синтезировать или произвести, как производятся другие фармпрепараты. Ее можно только сдать, поэтому у нас обращение ко всем петербуржцам. Мы с надеждой ждем вашего отклика и участия в процессе сдачи антиковидной плазмы, формирования банка этой плазмы для лечения, в том числе, и жителей Петербурга. Давайте лечить КОВИД вместе.
Анна Анисенкова, заведующая инфекционным отделением СПБ ГБУЗ «Городская больница №40»