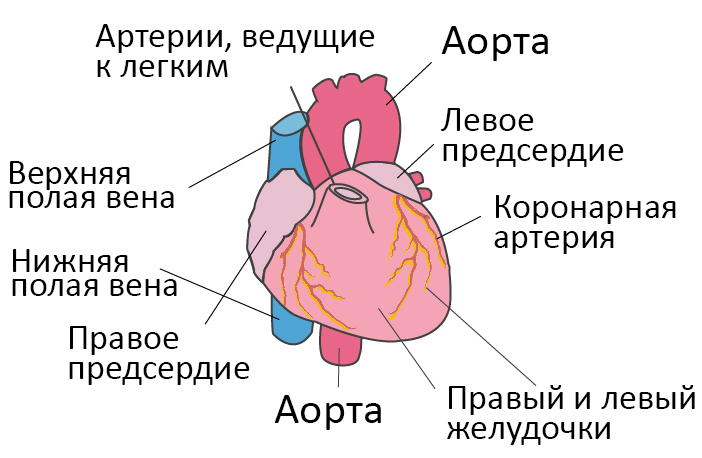
Дистрофия сердечной мышцы что
Дистрофия миокарда вследствие физического перенапряжения
Дистрофия миокарда как следствие физического перенапряжения
Дистрофия миокарда может быть вторичной болезнью, которая проявляется на фоне иных сердечных заболеваний, невылеченных до конца. Но нередко сердечная мышца ослабевает из-за слишком интенсивных нагрузок на тело. Чрезмерные занятия спортом не полезны, так как органы начинают работать в ускоренном режиме и быстро изнашиваются. У каждого человека свой организм и свои физические возможности, которые позволяют выполнять какую-то работу, делать сложные упражнения и побеждать в соревнованиях. Негативные изменения в работе сердца происходят не просто от постоянных спортивных тренировок, и именно от несоответствия нагрузок индивидуальным возможностям организма. Если эти возможности и их предел не учитывать, очень скоро сердце и другие органы начнут давать серьезные сбои.
Независимо от того, какие факторы провоцирую развитие дистрофии миокарда, нужно учитывать свои личные особенности и знать предел физического напряжения, который не стоит переходить. Например, одинаковые изменения в работе сердечной мышцы будут происходить у натренированного спортсмена, который бежит марафон на скорость и у обычного человека, не увлекающегося спортом, которому пришлось догонять уезжающую маршрутку в непривычном для его организма темпе. Это говорит о том, что каждый человек должен здраво оценивать возможности своих мышц, дыхательного аппарата и сердца, чтобы не создавать для себя непосильные условия труда или увлекаться чересчур сложными и долгими тренировками.
Есть два вида перенапряжения сердца: острое и хроническое. Острое является самым опасным, так как оно влечет порой необратимые изменения и такие осложнения, которые при недостаточной внимательности к своему состоянию могут привести к смерти. Это кровоизлияния в сердце, дистрофия миокарда или даже инфаркт. Если эта вид проявляется в легкой форме, то есть возможность сразу заметить и прекратить любые нагрузки на сердце, пока оно не придет в норму. Проявляются сердечные боли, а во время проверки ЭКГ будут наблюдаться серьезные изменения. Человек может страдать от одышки при любых нагрузках, чего не было раньше, а также ощущать сбои в ритме биения сердца.
Если говорить о хроническом виде, то это чаще всего собственно и есть дистрофия миокарда. Нередко проявляется у вполне натренированных спортсменов, не вылечивших какую-то инфекционную болезнь, которая дает осложнения на сердце. Это тонзиллит, холецистит, кариес, что обычно носит хроническую форму. В самом начале проявления дистрофии любители спорта не чувствуют никаких проблем со здоровьем и поэтому не меняют образа жизни, продолжая тренироваться в прежнем ритме. В этом и есть опасность заболевания, что его сложно выявить на начальных стадиях, не пройдя соответствующие проверки и исследования организма.
Причины возникновения
Симптомы
Если проявляются подобные симптомы, человек должен немедленно прекратить любые тренировки и создать максимальный покой, чтобы сердце восстановилось. В случае наступления болей важно сразу же обратиться к врачу, позвонить в скорую, так как это ситуация крайне тяжелая. Несколько недель нужно ограничить себя в любом спорте, и не участвовать ни в каких соревнованиях. Врач может определить, допустимо ли пациенту начинать заниматься любимым видом спорта.
Лечение и профилактика
Если дистрофия миокарда развилась из-за невылеченной инфекции, то нужно бросить все силы для избавления от всех очагов побочных заболеваний. Лечить нужно основную проблему, и тогда сердце получит облегчение. При легком протекании болезни можно лечиться у себя дома, лишь наблюдаясь вовремя у кардиолога, который будет корректировать терапию и даст полезные советы касательно образа жизни. Подбор лекарств, различных процедур и мероприятий будет зависеть от причины, по которой возникла дистрофия миокарда.
Если первопричина болезни – это серьезные перенапряжения тела, перегрузки мышц, то грамотный доктор запретит на время какие-либо занятия, чтобы дать сердцу восстановиться. А потом скорректирует режим тренировок, чтобы не допустить рецидива. Если дистрофия возникла из-за постоянных стрессов, эмоциональной нестабильности, врач пропишет что-то успокоительное и предложит избавиться от проблематичных ситуаций, насколько это возможно: поменять работу, переехать на другое место, перестать общаться с негативными людьми, смотреть угнетающие новости и прочее.
В любых случаях нужно пощадить свой организм, обеспечить хороший полноценный отдых, который будет приносить радость и позитивные эмоции. Окружить себя доброжелательными людьми и как можно чаще гулять, так как от физических нагрузок не стоит полностью отказываться. Если при этом возникла анемия, стоит начать питать свой организм нужными витаминами, вмещающими железо. При эндокринных нарушениях предлагают использовать гормоны, чтобы восстановить правильный баланс всех элементов. Лечение дистрофии миокарда будет в каждом случае индивидуальным, поэтому не стоит начинать самостоятельную терапию, не зная истинной причины возникновения недуга. Все методы лечения нужно согласовывать с врачом, который для начала отправит на обследование, чтобы сделать правильные выводы, касательно здоровья пациента.
Намного легче не допустить заболевание, чем потом лечить его. Стоит применять все профилактические методы, которые позволят защитить сердце от недуга. Для этого нужно в меру тренироваться и не допускать даже малейших перегрузок на организм. Должно быть правильное питание, которое будет питать клетки необходимыми веществами, и сосуды будут в тонусе.
Допустимые физические нагрузки при дистрофии миокарда
Дистрофия миокарда предусматривает частичный покой, чтобы не перегружать сердечную мышцу. Ведь это может привести к серьезным осложнениям и даже к летальному исходу. Но никто не говорит, что от спорта нужно отказаться совсем. Для лечения сердечной мышцы предусмотрена специальная лечебная физкультура, позволяющая разрабатывать орган и тем самым быстрее лечить его от недуга. При этом «дозировка» такой физкультуры должна назначаться в строго индивидуальном режиме, так как то, что подходит одному человеку, может быть опасно или даже смертельно для другого. Используют гимнастические упражнения, которые исключают силовые, чтобы не напрягать сердце. Плюс к гимнастике советуют каждый день гулять и постепенно увеличивать время прогулки.
Продолжительность гимнастики не должна быть более получаса, так как больным нужен отдых. В упражнениях применяются те, которые направлены на интенсивные движения конечностей. Обязательны дыхательные упражнения, которые нужны для развития и тренировки диафрагмы. Все упражнения нужно делать так, чтобы нагрузка на части тела была распределена равномерно.
Кроме лечебной гимнастики можно ходить на пешие экскурсии, играть в волейбол, но не более, чем полчаса. Купаться и плавать будет также полезно, но в умеренных дозах. Зимой допустимо кататься на коньках и лыжах. При дистрофии миокарда желательно проводить день активно, чередуя физические нагрузки с отдыхом. Следует избегать разовых интенсивных тренировок, которые подвергают сердце опасности, заставляя его работать в полную силу. Умеренные тренировки тела пойдут на пользу в том случае, если заболевание не приняло острую форму, которая требует исключительно покоя с ограничением движения.
Видео
Миокардит
Миокардит — совокупность морфологических изменений тканей сердечной мышцы воспалительного характера. Протекает болезнь в острой и хронической форме и является чаще следствием инфекционных заболеваний, реже — неинфекционных. Отличается значительной вариабельностью клинических проявлений, выраженность которых во многом зависит от степени поражения миокарда, локализации патологического очага, особенностей протекания воспалительного процесса.
«Клиника АВС» — многопрофильный медицинский центр, который оказывает специализированную помощь пациентам с заболеваниями сердца. Здесь работает опытный медицинский персонал, врачи высшей категории, кандидаты медицинских наук. Клиника оснащена современным высокоинформативным диагностическим оборудованием, что в комплексе позволяет поставить точный диагноз в кратчайшие сроки и оказать грамотную медицинскую помощь независимо от сложности и стадии развития заболевания.
Общие сведения
Миокардит сердца развивается в разном возрасте (но чаще в 30-40 лет). Часто протекает под видом инфекционного процесса, которым был вызван, поэтому может оставаться незамеченным длительное время. В дальнейшем возможны рецидивы заболевания, развитие тяжелой острой симптоматики и серьезных осложнений.
Воспаление миокарда сопровождается повреждением кардиомиоцитов, в результате воздействия инфекционного или другого кардиотоксического агента. Помимо этого в воспалительный процесс могут быть вовлечены клетки соединительнотканной структуры, проводящей системы и пр.
Причины миокардита
Классификация миокардитов
По нозологической принадлежности миокардиты классифицируется на:
Симптомы миокардита
Степень поражения сердечной мышцы, локализация воспалительного очага, наличие распространения на перикард — во многом определяют клиническую картину. Симптомы миокардита заключаются в недостаточной сократительной способности сердечной мышцы и нарушениях ритма сердца.
Миокардит сердца может иметь слабовыраженные симптомы, протекать скрыто или остро. Чаще пациенты жалуются на боли в сердце, ощущение нехватки воздуха, повышенную потливость, быструю утомляемость. Внешние признаки: бледность эпидермиса с синим оттенком, увеличение вен шеи, отечность.
В результате обследования выявляется артериальная гипотония, увеличение сердца, нарушение пульса, кровоснабжения органов, внутрисердечной проводимости, аритмия, систолический шум на верхушке сердца, приглушенность I тона.
Осложнения миокардита
Следствием воспаления становится разрастание соединительной ткани, развитие кардиосклероза. При тяжелой форме развивается сердечная недостаточность (ухудшается доставка крови к тканям). Возможно развитие тромбоэмболии, приводящей к инсульту, инфаркту. Патология может стать причиной внезапного летального исхода.
Диагностика миокардита
Симптоматика неспецифична, что усложняет постановку диагноза. Врачи собирают анамнез, а также изучают данные лабораторных и инструментальных исследований.
Для постановки диагноза могут понадобиться данные следующих показателей/анализов:
Лечение миокардита
Терапия зависит от первопричины и стадии болезни. При легкой форме рекомендуется снижение двигательной активности, коррекция рациона (ограничение соли, воды, увеличение потребления витаминизированных, белковых продуктов).
В более тяжелых состояниях необходим постельный режим. Фармакотерапия может включать:
Лечение миокардита также может включать установку кардиостимулятора, трансплантацию сердца.
Прогноз при миокардите
При латентном и малосимптомном протекании патологии возможно самоизлечение. Если клиническая картина выражена, прогноз ухудшается: выздоровление наблюдается в половине случаев, в остальных — развивается дилатационная кардиомиопатия. Сердечная аритмия может спровоцировать летальный исход. В клинической практике имеются случаи тяжелого протекания патологии с быстрым прогрессированием сердечной недостаточности и внезапной смертью.
Профилактика миокардита
Специфической профилактики не существует. Но рекомендуется соблюдать ряд мер, которые помогут предупредить развитие патологии: своевременно и полностью лечить инфекционные заболевания, избегать укусов клещей, соблюдать правила личной гигиены, не пропускать плановую вакцинацию, вести ЗОЖ, периодически проходить профилактическое обследование у кардиолога.
Миокардит имеет в каждом случае разные симптомы и лечение у взрослых. В «Клинике АВС» высококвалифицированные кардиологи, ангиохирурги, флебологи и другие специалисты окажут полный спектр медицинской помощи кардиохирургического профиля.
Сердечная недостаточность: симптомы, причины, лечение
Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Левая сторона сердца отвечает за перекачку богатой кислородом крови по всему телу к органам. При левосторонней сердечной недостаточности насосная функция левого желудочка ограничена, что приводит к недостаточному количеству крови, обогащенной кислородом, для прокачки по всему организму. Вместо этого кровь остается в легочной циркуляции, что может привести к образованию жидкости в легких (отек легких), затрудненному дыханию, раздражению горла, «дребезжащему» звуку при дыхании, слабости или головокружению.
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
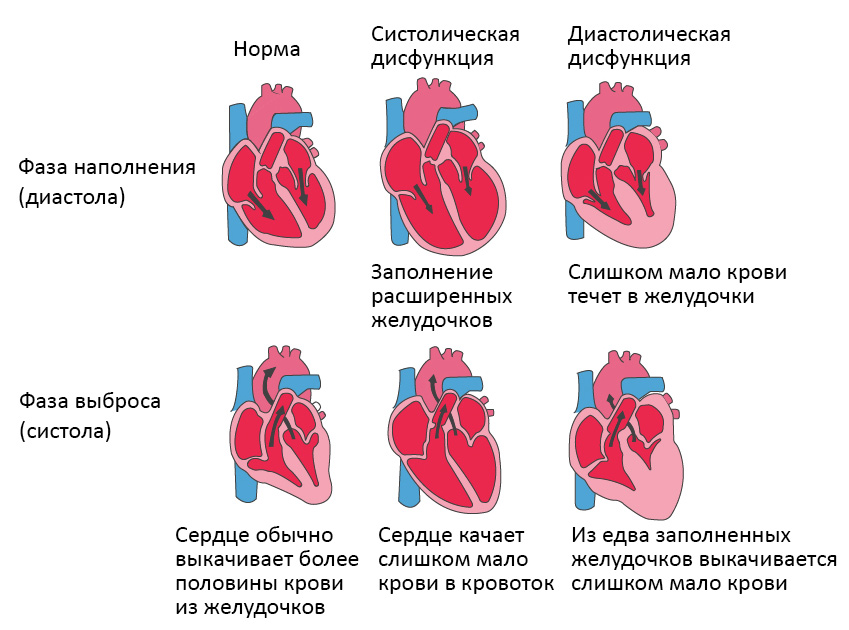
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Сердечная недостаточность не может быть «излечена». Тем не менее, ожидаемая продолжительность жизни пациента может быть значительно увеличена. Это зависит от типа сердечной недостаточности, а также от возраста, сопутствующих заболеваний и образа жизни человека. Если лечить сопутствующие заболевания (например, высокое кровяное давление), вести здоровый образ жизни и соблюдать рекомендации врача, возможен хороший долгосрочный прогноз.
Городская клиническая больница имени Д.Д.Плетнёва
Государственное бюджетное учреждение Департамент здравоохранения г. Москвы
Ожирение сердца
Нарушения обмена веществ, неизменно возникающие при ожирении, приводят к появлению в клетках и тканях продуктов обмена, измененных количественно и качественно. Ожирение сердца или жировая дистрофия миокарда развивается по разным причинам: расстройства кровообращения, иннервации, гипоксия, нейроэндокринные нарушения и др.
Жировая дистрофия миокарда развивается вследствие замещения клеток миокарда жировой тканью. Наблюдается преимущественно нарушение обмена фосфолипидов, которые могут откладываться не только в сердце, но и в других паренхиматозных органах (печень, почки). Избыточное содержание жирных кислот в крови приводит к их избыточному поступлению в сердечные клетки.
В миоцитах появляются очень маленькие жировые капли, которые накапливаясь, полностью замещают клеточную цитоплазму. Ожирение сердца проявляется очагами замещения групп мышечных клеток жировыми клетками. Поскольку помимо сократительных клеток сердечной мышцы, повреждаются и структуры проводящей системы, то проявлениями ожирения сердца будут нарушения основных функций сердечной мышцы: автоматизма, сократимости, проводимости и возбудимости.
Нарастают одышка, тахикардия, возникают различные аритмии и нарушения проводимости (особенно часто обнаруживается экстрасистолия). При тяжелых поражениях сердечная недостаточность выражена в большей степени, особенно если развивается мерцательная аритмия (наблюдаются одышка и тахикардия в покое, увеличивается печень, появляются отеки). К сожалению, появление очагов жировой дистрофии миокарда не поддается коррекции.
Улучшение общего состояния пациента, нормализация веса, устранение тканевой гипоксии способствует компенсаторной гипертрофии сохранных участков, которые берут на себя функцию погибших. Поэтому лечение ожирения сердца должно быть направлено на улучшение функционального состояния сохранившихся волокон миокарда.
Назначаются витамины, лечебная физкультура, проводится коррекция явлений сердечной недостаточности (назначаются мочегонные средства, периферические вазодилататоры и др.), нарушений сердечного ритма. Прогноз зависит от выраженности и характера проявлений нарушений сердечной деятельности.
Опасными являются такие возможные проявления как желудочковая пароксизмальная тахикардия и полная предсердно-желудочковая блокада.