Дистракция сустава что такое
Дистракция сустава что такое
Улучшение результатов оперативного удлинения конечности с помощью внешних фиксаторов и сокращение сроков лечения остается актуальным до настоящего времени. Перечень причин, обусловливающих необходимость оперативной коррекции формы и длины ног, включает в себя системные заболевания скелета, врожденные, приобретенные укорочения [5]. Поиск путей разрешения этой проблемы стал одной из причин расцвета пластической хирургии на рубеже XX и XXI веков. Революционным прорывом явились разработки Г.А. Илизарова и его школы, которые в свою очередь во многом послужили появлению отдельной медико-социальной группы пациентов нуждающихся в услугах эстетической хирургии [2].
Исход лечения зависит от величины удлинения по отношению к исходной длине сегмента, уровня остеотомии и режима дистракции. В клинике предпочтение отдается остеотомии в верхней трети голени, в частности в области проксимального метафиза. Классическим вариантом удлинения принято считать 1 мм в сутки за 4 приема при функционально-допустимой величине удлинения не более 20% от исходной длины сегмента [7].
В настоящее время экспериментально изучено влияние темпа дистракции, ангиогенеза, различных факторов роста и цитокинов на скорость костеобразования. Изучена функция надкостницы, особенности эндостального и периостального остеогенеза, метаболические процессы. Однако, эти исследования выполнялись при удлинении диафиза кости.
Цель исследования: изучить особенности дистракционного остеогенеза при удлинении костей голени в области проксимального метафиза с темпом 1 мм за 4 приема.
Материал и методы исследования
Экспериментальное исследование выполнено на 6 взрослых беспородных собаках обоего пола. Наркотизированным животным в условиях операционной выполняли открытую поперечную остеотомию долотом на уровне проксимального метафиза берцовых костей. Отломки фиксировали аппаратом Илизарова. Высота проксимального отломка костей голени от исходной длины сегмента составила 22,9±0,6%.
Через 5 суток после операции начинали дистракцию с темпом 1 мм в сутки за 4 приема на величину 14-16,5% (15±0,8%) от исходной длины сегмента. В проанализированных случаях на этапах эксперимента не было выявлено факторов, способствующих нарушению течения репаративного костеобразования (неточная репозиция костных отломков, нестабильная фиксация, сосудистые расстройства, остеопороз и др.).
Для оценки особенностей течения дистракционного остеогенеза использовали рентгенографический, гистологический и статистический методы исследования.
Рентгенографию костей голени осуществляли в прямой и боковой проекции перед операцией, после остеосинтеза, через 14, 21, 28 суток дистракции, через 30 суток после прекращения аппаратной фиксации. Использовали рентгеновский аппарат «VEP X Technology Premium VET» (Испания).
Гистологические исследования регенерата диафиза большеберцовой кости проводили по окончанию периода дистракции и через 30 суток после демонтажа аппарата методом световой микроскопии гистологических препаратов, окрашенных гематоксилином и эозином, по Ван-Гизону и по Массону на большом исследовательском микроскопе (Оpton, Германия). В качестве контроля использовали материал, полученный от 5 интактных взрослых беспородных собак.
Для оценки полученных количественных данных применяли метод описательной статистики (вычисляли среднее значение и стандартное отклонение). Обработку результатов выполняли с использованием программы «AtteStat 13.1» (И.П. Гайдышев, Россия).
Эксперименты выполнены в соответствии с требованиями «Европейской конвенции по защите позвоночных животных, используемых для экспериментальных и других научных целей» и были одобрены Комитетом по этике ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова».
Результаты исследования и их обсуждение
На рентгенограммах через 14 суток дистракции в 44% случаев в диастазе визуализировались гомогенные тени. Отмечалась периостальная реакция на поверхности отломков большеберцовой кости. В остальных случаях визуализировались костные отделы регенерата и срединная зона просветления (зона роста). Вершины костных отделов имели зубчатое строение.
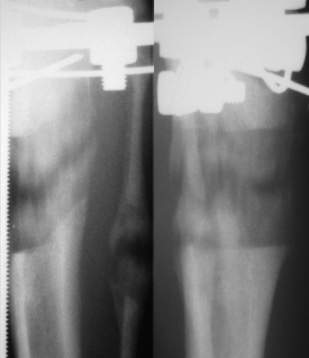
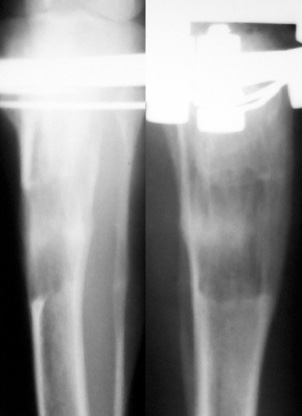
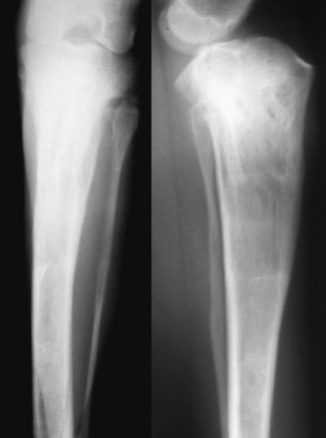
Через 28 суток дистракции между отломками определяли тени регенерата нормотрофического типа, который сохранял зональное строение (рис. 1а). Высота диастаза составляла в среднем 27,3±1,6 мм. Срединную зону просветления пересекали трабекулярные тени. С латеральной и каудальной поверхности начинала образовываться корковая пластинка.
На рентгенограммах к окончанию периода фиксации регенерат сохранял поперечную зональность. Зона роста была представлена в виде интенсивных теней с единичными очагами низкой рентгеноконтрастности. Была сформирована тонкая корковая пластинка. Периостальные напластования объединялись в области зоны роста (рис. 1б).
Через 30 суток после прекращения фиксации во всех наблюдениях был сформирован регенерат нормопластического типа. Новообразованный участок диафиза у концов отломков имел зоны просветления, и более интенсивные тени в проекции зоны роста (рис. 1в).
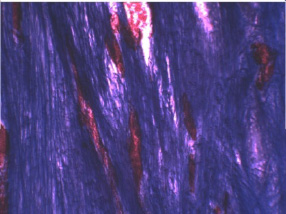
На гистотопограммах по окончанию периода дистракции определяли срединную соединительнотканную прослойку («зону роста») и костные отделы.
Срединная часть регенерата имела зигзаго- либо зубчатообразную форму и была представлена ориентированной волокнистой соединительной тканью, васкуляризованной многочисленными капиллярами синусоидного типа с расширенными просветами. Ее высота составляла в среднем 2-4 мм. Коллагеновые волокна в прослойке в отличие от регенератов, образованных в средней трети [3], были объединены в более крупные пучки. За счет этого прослойка приобретала грубоволокнистое строение. В проксимальном и дистальном от прослойки направлениях отмечали минерализацию пучков коллагеновых волокон. В результате этого формировалась сеть вытянутых по вектору растяжения костных трабекул грубопучкового строения, объединяющихся в костные отделы протяженностью 3-5 мм. Со стороны как проксимальных, так и дистальных костных отломков формировались небольшие конусообразные тяжи трабекулярной кости ретикулофиброзного строения, которые были ориентированы к центру регенерата, но не объединялись с костными отделами. Их протяженность составляла 1,8-2,5 мм (рис. 2 а, б).
Через 30 суток после прекращения фиксации новообразованные участки диафиза во всех случаях имели костно-мозговую полость и компактизирующуюся корковую пластинку (рис. 2в, г). Костно-мозговая полость была заполнена преимущественно жировым костным мозгом с очагами кроветворения и немногочисленными небольшими по площади костными трабекулами, локализирующимися преимущественно в срединной части регенерата.
Результаты проведенного исследования показали, что при удлинении костей голени в классическом режиме (1 мм в сутки за 4 приема) на величину 14-16% в области проксимального метафиза после остеотомии долотом в диастазе формировался нормотрофический регенерат типичного зонального строения.
Aronson J., Shen X., [6] установили, что удлинение голени на диафизах и метафизах протекает успешно. При метафизарном удлинении консолидация наступает незначительно раньше и составляет 22-29,6 суток фиксации, тогда как на уровне диафиза – 26-33 суток. Однако в других исследованиях временной интервал формирования опороспособного новообразованного участка диафиза кости был существенно продолжительнее (от 30 до 70 суток фиксации) [3].
Регенерация костной ткани в условиях чрескостного остеосинтеза зависит от способа нарушения кости. Так результаты опытного исследования на овцах показали, что консолидация отломков при закрытии костных дефектов путем дистракции быстрее наступает при осуществлении кортикотомии, чем при полном пересечении кости (остеотомии) [10]. При анализе количественных показателей, характеризующих остеогенез в условиях удлинения голени по Илизарову выявлено, что в сравнении с остеотомией долотом, наиболее благоприятные условия костеобразования создаются после безударной кортикотомии [4].
Однако, в наших исследованиях нарушение целостности кости путем остеотомии долотом существенно не повлияло на сроки формирования опороспособного участка диафиза (период фиксации составил не более 35 суток).
В исследованиях при разных условиях дистракционного остеогенеза были выявлены интрамембранозный [8], а также сочетание интрамембранозного и эндохондрального типов остеогенеза [9].
В проведенных нами экспериментах был выявлен только интрамембранозный тип остеогенеза, способствующий формированию опороспособного новообразованного участка кости в сравнительно короткие сроки.
По нашему мнению, полученный положительный результат был связан с созданными биологическими и механическими условиями, сочетающимися с основными принципами философии метода Илизарова [1], оптимальными для остеогенеза.
Таким образом, при удлинении голени на 14-16% в области проксимального метафиза после нарушения кости долотом, с суточным темпом 1 мм за 4 приема и при отсутствии условий, способствующих нарушению течения остеогенеза (неточная репозиция костных отломков, нестабильная фиксация, нарушение режима дистракции, сосудистые расстройства, остеопороз и др.), наблюдается формирование костной ткани по интрамембранозному пути.
Дисплазия тазобедренных суставов: ранняя диагностика
Список сокращений: ТБС – тазобедренный сустав, ДТБС – дисплазия тазобедренного сустава, AS – угол подвывиха, AR – угол редукции, ID – индекс дистракции, DAR – дорсальный ацетабулярный угол/край, DAR view – аксиальная проекция дорсального края ацетабулярной впадины, ОА – остеоартрит, VD standard view – вентродорсальная стандартная проекция, VD frog view – вентродорсальная проекция ТБС в «позе лягушки», FHC – покрытие головки бедра, Distraction view – вентродорсальная проекция ТБС с дистракцией, JPS – ювенильный симфизиодез, DPO – двойная остеотомия таза, TPO – тройная остеотомия таза, THR – эндопротезирование ТБС.
Всем известно, что дисплазия тазобедренного сустава – это тяжелая генетическая патология, которая может усугубляться в процессе роста пациента и привести к его однозначной инвалидности. Но не всем известно, что тяжесть проявления патологии можно существенно снизить, а в отдельных случаях и вовсе получить клинически здорового пациента. Об этом и пойдет речь дальше.
Для начала определимся, что такое дисплазия тазобедренного сустава (ДТБС). Это породно-генетическая предрасположенность к нарушению развития ТБС, которая во многом зависит от воздействия внешних факторов. Чаще всего этой болезнью страдают средние и крупные породы собак. Высокий процент вероятности ее возникновения существует у таких пород, как немецкая овчарка, лабрадор, золотистый ретривер, ротвейлер, кане-корсо, ньюфаундленд3,6.
Все щенки рождаются с нормальными ТБС. Дисплазия тазобедренного сустава развивается в процессе их роста между 6 и 12 месяцами (Riser, 1985). Внешние факторы, такие как неправильная или чрезмерная физическая активность, излишний вес, высокая калорийность питания, пищевые добавки, травмы, значительно влияют на возникновение ДТБС, поскольку способствуют развитию нестабильности в тазобедренном суставе, приводящей впоследствии к образованию в нем микротравм и, следовательно, – к ремоделированию поверхности сустава и усугублению нестабильности. В итоге возникает дисконгруэнтность между поверхностями бедра и вертлужной впадины – это и есть ДТБС. Последующее развитие дегенеративных процессов ведет к необратимым изменениям в суставе – остеоартриту ТБС (Hedhammar, Kasstrom, 1975). Например, доктор Смит (Smith, 2006) доказал, что есть зависимость между развитием ДТБС и объемом кормления.
Результаты проведенного исследования демонстрируют, что в группе собак с ограниченным рационом вероятность развития ДТБС ниже, чем у контрольной группы, где не было ограничения в кормлении (рис. 1). На момент завершения эксперимента в группе с ограниченным рационом менее чем у 10 % собак была обнаружена ДТБС, а в контрольной – более чем у 30 %. То есть вероятность развития ДТБС можно существенно уменьшить простым ограничением объема рациона8,11.
Пищевые добавки, которые владельцы так охотно дают своим питомцам, также способны увеличить риск возникновения ДТБС. Нет никаких доказательств того, что дополнительные витамины, минералы (особенно кальций) и белок снижают риск развития ДТБС (Kealy et al, 1994; Richardson and Zentek, 1998).
Ранняя диагностика ДТБС
Нестабильность ТБС определяется тестовым методом наличия/отсутствия симптома Ортолани и определения углов подвывиха и редукции ТБС (AS/AR).
Горизонтальная дистракция челюстей с последующей ортогнатической хирургией
Микрогнатия челюстей является одной из частых патологий среди пациентов с дисгармонией лицевого скелета. Она выражается в трансверсальном недоразвитии челюстных костей в сочетании с неизбежной скученностью зубных рядов, аномалиями прикуса, сокращенным объемом полости рта, нарушением функций жевания и речи. Отдельный контингент составляют больные с обструктивным апноэ сна.
Эстетические пропорции лица при данной патологии нарушены, что часто приводит к выраженным нарушениям психоэмоционального статуса пациентов.
Общеизвестные методы лечения данной патологии, состоящие в билатеральном удалении премоляров с последующей ортодонтической коррекцией зубных рядов, не приводят к полноценному восстановлению сокращенных трансверсальных объемов челюстей и полости рта, а также соответствующих функциональных параметров зубочелюстной системы.
Ортопедические методы коррекции трансверсального дефицита тела верхней челюсти были описаны впервые в 1860 году, впоследствии многократно модифицировались и совершенствовались. Цель заключалась в быстром расширении верхней челюсти посредством активации внутриротового дистрактора, зафиксированного полукольцами и штангами в зоне зубного ряда. Скорость экспансии составляла 0,5 мм в день.
Подобное ортопедическое расширение верхней челюсти при помощи несъемных ортодонтических аппаратов имеет множество недостатков и осложнений. В мировой литературе и по нашим наблюдениям отмечаются нежелательные вторичные эффекты ортопедической экспансии, выражающиеся в резорбции кортикальных пластин челюстей и корней зубов, рецессий десны с возникновением патологии пародонта и частыми рецидивами деформаций. Метод также имеет ограниченные возрастные показания и применяется в юном возрасте в период активного роста костей лицевого черепа до 14 лет у девушек и до 17 у юношей.
В настоящей работе представляются методы хирургической остеотомии челюстей с последующим применением дистракционного метода при помощи фиксированных ортодонтических конструкций или челюстных дистракторов. Дистракционные аппараты устанавливаются за день до оперативного вмешательства или интраоперационно в зависимости от планируемой конструкции.
Рис. 6. Стандартный дистрактор верхней челюсти, зафиксированный в области зубного ряда.
Оперативное вмешательство проводится преимущественно под общей анестезией — назотрахеальная интубация с ИВЛ. После инфильтрации в области преддверия полости рта производится разрез по межзубным десневым сосочкам. Разрезы в преддверии полости рта практически исключены из ервопейских протоколов по ортогнатической хирургии.
Рис. 7. Этап горизонтальной остеотомии верхней челюсти.
Рис. 8. Рассечение срединного небного шва.
После контроля адекватной мобильности остеотомированных фрагментов челюстей лоскуты ушиваются.
Рис. 9. Разрез во фронтальном отделе по сосочкам зубов.
Рис. 10. Срединная симфизарная остеотомия.
После полной мобилизации фрагментов раны зашиваются наглухо. Период госпитализации составляет 24 часа.
Послеоперационное ведение больного включает прием нестероидных противовоспалительных, носовых сосудосуживающих препаратов и антисептического полоскания полости рта. Активация дистракторов начинается на 8-й день послеоперационного периода самим больным или персоной из его близкого окружения. Степень активации винта зависит от необходимого размера коррекции.
После завершения дистракции на запланированную ширину ретенционный период до 6 недель способствует оссификации зоны дистракции и консолидации фрагментов челюстей.
Послеоперационное ортодонтическое лечение завершает морфологическое формирование зубных рядов. В отдаленном послеоперационном периоде при необходимости некоторым больным со скелетической аномалией производится также ортогнатическая хирургия.
Клинический случай комбинированной патологии зубных рядов, окклюзии и костей лицевого черепа
Ортодонт фиксирует брекет-системы на зубные ряды с целью подготовки окклюзии ко второму этапу хирургической коррекции — ортогнатической хирургии.
Клинический осмотр больной до ортогнатической хирургии выявляет сочетанную патологию черепа — горизонтальную гипертрофию верхней челюсти в сочетании с микрогеней. Центральные резцы чрезмерно выступают из-под верхней губы, рот открыт, губы не смыкаются. Отмечается также заднее положение нижней челюсти, губо-подбородочная складка сглажена, ткани приротовой области напряжены.
Таким образом, методика хирургическо-ортодонтической экспансии челюстей позволяет исключить сопротивление челюстных костей латеральному перемещению остеотомированных фрагментов, резко сокращает сроки лечения и реабилитации больных, доводит до минимума количество рецидивов деформаций.
В оперированной группе больных наблюдается полное восстановление функции жевания и речи, гармонизация лицевых признаков и, как следствие, значительное улучшение эмоционального состояния пациентов.