Дисфункция слуховой трубы что это
Хронический тубоотит: причины возникновения, симптомы, медицинская помощь
Хронический тубоотит – это воспаление слуховых труб, приводящее к нарушению её дренажной и вентиляционной функций. При этом в барабанной полости развивается воспаление слизистой оболочки, обусловленное попаданием скопившегося экссудата, проходящего через слуховую трубу в полость среднего уха.
Причины возникновения и течение болезни
Причина этого заболевания до конца не выяснена, но есть предположение, что его вызывают гиповирулентные возбудители или вирусы. Очень важно учитывать, насколько слизистая оболочка барабанной полости предрасположена к воспалительным изменениям, аллергическим отекам, гиперсекреции. Все вышеперечисленные факторы могут встречаться в различных вариантах и комбинациях и определять клиническое течение этой болезни. Основным симптомом хронического тубоотита является дисфункция слуховой трубы.
Для этого заболевания характерно некоторое утолщение слизистой оболочки слуховой трубы, а в некоторых случаях наблюдается её сужение рубцового характера. Вследствие заболевания барабанная перепонка становится значительно тоньше, возможен анкилоз (неподвижность) слуховых косточек, образуются рубцы, спайки и тяжи. Затем в слизистом слое барабанной перепонки наблюдается отложение солей и формируется мирингосклероз (известковые бляшки).
Хронический тубоотит состоит из трёх стадий, каждая из которых обуславливает своё состояние слизистой оболочки барабанной полости и разную гистологическую картину.
На первой стадии содержимое барабанной полости представляет собой транссудат с некоторой примесью слизи, наблюдается пролиферация (разрастание) покровного эпителия, увеличивается число слизистых желез и бокаловидных клеток.
На второй стадии практически вся поверхность слизистой оболочки барабанной полости продуцирует (вырабатывает) слизь, которая в совокупности с продуктами клеточного распада приводит к возникновению «клейкого уха».
На третьей стадии количество слизи снижается, а уже скопившейся к этому времени экссудат становится очень вязким, в результате чего создаются благоприятные условия для спаечного процесса, который и становится причиной рубцовой облитерации (закрытия) барабанной полости.
При хроническом тубоотите из-за значительного истончения барабанной перепонки наблюдается её перерастяжение. В итоге барабанная перепонка становится очень тонкой и дряблой, так что даже кажется, что её нет вовсе, и только при продувании слуховой трубы она частично возвращается в просвет наружного слухового прохода.
Продолжительное нарушение проходимости слуховой трубы приводит к развитию в барабанной полости спаечного процесса.
Клиническая картина
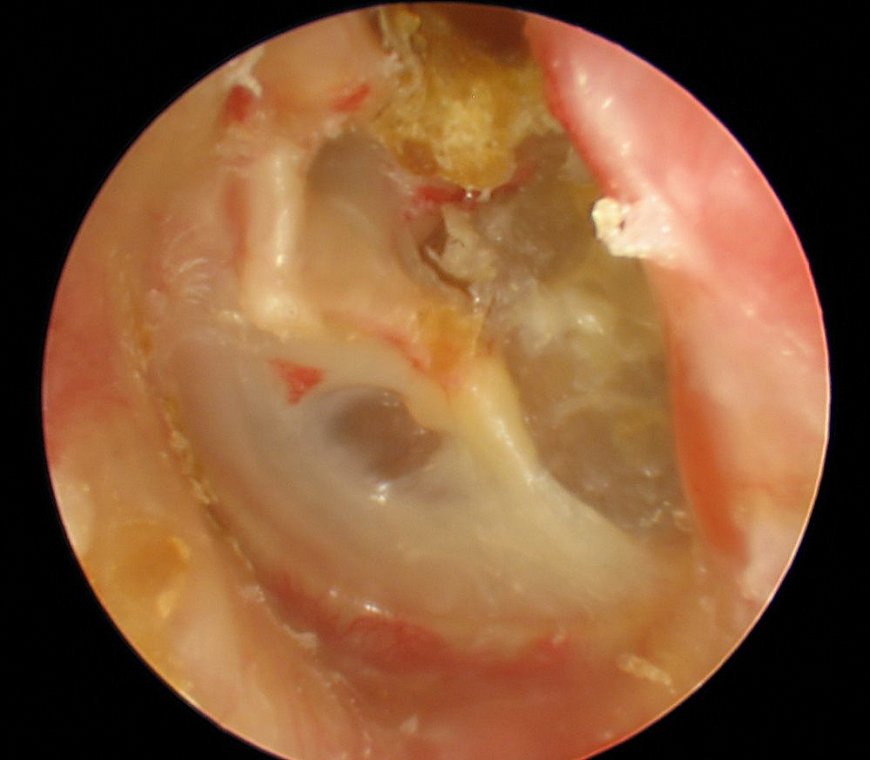
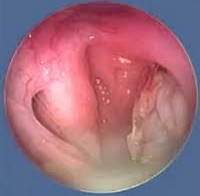
Интересно, что пациенты при этом заболевании как правило болевых ощущений не испытывают, но жалуются на периодически возникающую или постоянную заложенность уха, надоедливый шум в ушах, а в некоторых случаях ощущение переливания или перекатывания жидкости. При проведении отоскопии, отомикроскопии, или видеомикроскопии хорошо видно, что барабанная перепонка втянутая и имеет мутный оттенок. Довольно часто видны известковые бляшки, которые просвечивают сквозь фиброзный и эпидермальный слои барабанной перепонки (что подтверждает мирингосклероз). При идиопатическом гематотимпануме, который является разновидностью экссудативного отита, барабанная перепонка имеет синий цвет. При хроническом тубоотите отмечается кондуктивный характер снижения слуха, обусловленный непроходимостью слуховых труб. Но при этом нарушений вестибулярного аппарата не наблюдается. Достаточно часто при рецидивирующем тубоотите происходит рубцовая облитерация барабанной полости, что означает полную неподвижность слуховых косточек и барабанной перепонки, которые оказываются припаянными к медиальной стенке.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Диагностика
Хронический тубоотит имеет ряд характерных признаков. При проведении отоскопии наблюдается втяжение барабанной перепонки и исчезновение светового конуса. За прозрачной перепонкой наблюдается скопление жидкости, в некоторых случаях в виде мениска. Эта жидкость иногда содержит пузырьки воздуха и имеет желтовато-синюшный цвет. На аудиограмме наблюдается картина кондуктивной тугоухости.
Лечение
Процесс лечения включает в себя следующие значимые этапы:
Для консервативного лечения применяют антибиотики, сосудосуживающие, а также гипонсибилизирующие средства, протеолитические ферменты, пневмомассаж барабанных перепонок, продувание слуховых труб, аэрозольетерапию с помощью эластического катетера, катетеризацию слуховых труб, лазеротерапию, ультрафиолетовое облучение, сеансы виброакустической терапии.
Прогноз
Во многом зависит от стадии заболевания и правильности назначенного лечения.
Евстахиит
Евстахиит — воспалительное поражение слуховой трубы, приводящее к ухудшению вентиляции барабанной полости с развитием катарального среднего отита. Евстахиит проявляется заложенностью в ухе, ощущением переливающейся в нем жидкости, понижением слуха, шумом в ухе, аутофонией. Симптомы могут носить односторонний и двусторонний характер. Подтверждение диагноза евстахиита осуществляется при помощи комплексного обследования, включающего отоскопию, исследование слуха, манометрию слуховой трубы и определение ее проходимости, акустическую импедансометрию, риноскопию, бакпосев мазка из зева. Лечение евстахиита проводится сосудосуживающими назальными каплями, антигистаминными средствами, введением препаратов непосредственно в полость среднего уха и слуховую трубу, методами физиотерапии.
Общие сведения
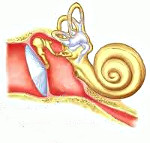
Слуховая (евстахиева) труба соединяет барабанную полость среднего уха с носоглоткой. Она выполняет функцию канала, по которому происходит уравновешивание давления внутри барабанной полости в соответствии с внешним атмосферным давлением. Нормальное давление в барабанной полости является необходимым условием для функционирования звукопроводящего аппарата среднего уха: барабанной перепонки и цепочки слуховых косточек.
Ширина слуховой трубы составляет около 2 мм. При таком небольшом диаметре даже незначительный отек стенок слуховой трубы в результате воспаления приводит к нарушению ее проходимости с развитием евстахиита. В следствии этого воздух из глотки перестает поступать в полость среднего уха и там развивается катаральное воспаление. Из-за сочетанного воспалительного поражения слуховой трубы и среднего уха евстахиит также называют тубоотитом, туботимпанитом, сальпингоотитом. По характеру течения выделяют острый и хронический евстахиит.
Причины возникновения евстахиита
Хронический евстахиит развивается на фоне хронических воспалительных процессов в носоглотке: тонзиллита, аденоидов, хронического ринита и синусита. Его причиной могут быть заболевания, при которых нарушается нормальная циркуляция воздуха по воздухоносным путям: искривления носовой перегородки, доброкачественные опухоли полости носа и новообразования глотки, атрезия хоан, гипертрофические изменения нижних носовых раковин.
В отдельную и достаточно редко встречающуюся форму евстахиита отоларингология относит дисфункцию слуховой трубы при резких изменениях атмосферного давления. Быстрое понижение или повышение внешнего давления не успевает передаться по слуховой трубе в барабанную полость. В результате возникающего перепада давлений происходит сдавление устья евстахиевой трубы и травматизация структур среднего уха с развитием аэроотита.
Механизм развития евстахиита
Полное или частичное нарушение проходимости слуховой трубы при евстахиите приводит к пониженному поступлению воздуха в барабанную полость или к полному прекращению ее вентиляции. При этом воздух, остающийся в барабанной полости, постепенно всасывается, давление в ней понижается, что проявляется втягиванием барабанной перепонки. Пониженное давление приводит к выпотеванию в барабанную полость транссудата, содержащего белок и фибрин, а в более поздних стадиях лимфоциты и нейтрофилы — клетки, участвующие в воспалительных реакциях. Развивается катаральная форма среднего отита. Обусловленное евстахиитом длительно существующее нарушение вентиляции барабанной полости, особенно у лиц с ослабленным иммунитетом, способно вызвать переход катарального воспаления в гнойное, а также развитие спаечного процесса с возникновением адгезивного среднего отита.
Симптомы евстахиита
Характерными проявлениями евстахиита являются заложенность уха, снижение слуха, тяжесть в голове, шум в ухе и аутофония — ощущение резонанса своего голоса в ухе. Многие пациенты с евстахиитом при поворотах и наклонах головой отмечают чувство переливающейся в ухе жидкости. В некоторых случаях у пациентов с евстахиитом после проглатывания слюны или зевания происходит улучшение слуха, обусловленное расширением просвета слуховой трубы за счет сокращения соответствующих мышц. Указанные симптомы евстахиита могут наблюдаться только в одном ухе или носить двусторонний характер.
Боль в ухе, как правило, наблюдается при евстахиите, обусловленном перепадом давления атмосферного воздуха. Для него также характерно чувство распирания и давления в ухе. Изменения общего состояния пациента при евстахиите не происходит, температура тела остается нормальной. Подъем температуры и появление общих симптомов на фоне евстахиита свидетельствуют о развитии гнойного отита.
Симптомы острого евстахиита нередко возникают на фоне респираторной инфекции или в стадии выздоровления после нее. При наличие в носоглотке очага хронической инфекции, опухоли, анатомических изменений, усугубляющих нарушения вентиляции слуховой трубы, острый евстахиит принимает затяжное течение и может перейти в хронический. Хронический евстахиит характеризуется периодически возникающими обострениями с выраженной симптоматикой острого евстахиита и периодами ремиссии, в которые может сохраняться небольшой шум в ухе и пониженный слух. С течением времени развивается стойкое уменьшение диаметра слуховой трубы и слипание ее стенок, что приводит к постоянному характеру симптомов евстахиита.
Диагностика евстахиита
Евстахиит диагностируется отоларингологом на основании жалоб пациента, данных анамнеза (возникновение заболевания после или в период респираторной инфекции, на фоне нарушенного носового дыхания) и дополнительных исследований. В диагностике евстахиита применяется отоскопия и микроотоскопия, аудиометрия, исследование слуха камертоном, определение проходимости евстахиевой трубы, акустическая импедансометрия, ушная манометрия.
В ходе отоскопии при евстахиите определяется втянутая барабанная перепонка с резко выступающим отростком молоточка, деформация или исчезновение светового конуса. В отдельных случаях при евстахиите наблюдается инъекция сосудов барабанной перепонки. Аудиометрия и исследование слуха при помощи камертона у пациентов с евстахиитом выявляют умеренно выраженное понижение слуха (до 20-30 дБ) преимущественно в диапазоне низких частот, связанное с нарушением звукопроведения.
Диагностика состояния слуховой трубы при евстахиите может проводиться субъективными и объективными методами. К первым относятся: проба с пустым глотком, проба Тойнби, проба Вальсальвы. При пробе с пустым глотком пациента просят сделать усиленный глоток, при пробе Тойнби во время глотания пациент должен зажать ноздри. Проба Вальсальвы проводится после глубокого вдоха; пациент закрывает рот, зажимает ноздри и пытается сделать выдох. Результаты проб оцениваются на основании ощущений пациента. Хорошая проходимость слуховой трубы характеризуется появлением «треска» в ушах при проведении пробы. При отеке трубы, но сохранении некоторой степени ее проходимости пациент отмечает бульканье, писк или другие феномены в пораженном ухе. Объективное исследование проходимости слуховой трубы при евстахиите проводится путем ее продувания, после которого при помощи аудиометрии и отоскопии определяют результат. Улучшение слуха и уменьшение втяжения барабанной перепонки после продувания свидетельствуют о связи заболевания с проходимостью слуховой трубы.
Выявление инфекционного характера евстахиита и определение антибиотикочувствительности вызвавшей его микрофлоры производится при микроскопическом и бактериологическом исследовании мазка из зева. Для выявления фоновых заболеваний носоглотки, которые могут являться причиной евстахиита, проводится риноскопия, фарингоскопия, КТ и рентгенография околоносовых пазух. При подозрении на аллергический характер евстахиита выполняют аллергические пробы.
Лечение евстахиита
При евстахиите лечебные мероприятия направлены на санацию носоглотки, снятие отечности, купирование воспаления или аллергической реакции. Для снижения отечности слуховой трубы при евстахиите назначаются сосудосуживающие капли в нос (оксиметазолин, тетризолин, нафазолин, фенилэфрин), антигистаминные препараты для приема внутрь (лоратадин, хлоропирамин, дезлоратадин). Улучшению проходимости слуховой трубы способствуют ее катетеризация с введением раствора гидрокартизона или адреналина. Хороший эффект при евстахиите дает пневмомассаж барабанной перепонки. С целью разжижения образующегося при евстахиите транссудата барабанной полости применяется введение в нее протеолитических ферментов, манипуляция проводится путем катетеризации через слуховую трубу.
Из-за опасности заброса инфицированной слизи из глотки через слуховую трубу в полость среднего уха в остром периоде евстахиита не целесообразно проведение продуваний по Политцеру. По этой же причине пациенту с евстахиитом рекомендуется избегать слишком сильного сморкания. Следует очищать поочередно каждую ноздрю без избыточного напряжения. В комплексном лечении евстахиита применяются физиотерапевтические методики: УВЧ, микроволновая терапия, лазеротерапия, УФО, электростимуляция мышц, сокращение которых расширяет просвет слуховой трубы.
Лечение евстахиита обязательно должно включать устранение причины его появления. При необходимости проводится санация очагов хронической инфекции: удаление аденоидов, тонзиллэктомия, системная антибиотикотерапия; восстановление носового дыхания и вентиляции воздухоносных путей носоглотки: корригирующие операции на носовой перегородке, удаление доброкачественной опухоли носа или глотки, резекция нижней носовой раковины и пр.
Прогноз и профилактика евстахиита
Как правило, при адекватном лечении острый евстахиит проходит в течение нескольких дней. Однако при наличии сопутствующих заболеваний, ухудшающих вентиляцию слуховой трубы он может трансформироваться в хронический евстахиит или адгезивный отит, лечение которых более затруднительно.
Профилактика евстахиита заключается в своевременном лечении инфекционных и аллергических заболеваний носоглотки, применении противоотечных средств (назальных сосудосуживающих капель, антигистаминных препаратов) при респираторных заболеваниях, сопровождающихся заложенностью носа.
Дисфункция слуховой трубы что это
ГБЗУ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского», Москва
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы
Московский научно-практический центр оториноларингологии им. Л.И. Свержевского Департамента здравоохранения Москвы, Москва, Россия, 117152
Кафедра оториноларингологии лечебного факультета РНИМУ им. Н.И. Пирогова Минздрава России, Москва, Россия, 117997
Журнал: Вестник оториноларингологии. 2014;(5): 80-84
Крюков А. И., Гаров Е. В., Сидорина Н. Г., Акмулдиева Н. Р. Тубарная дисфункция. Вестник оториноларингологии. 2014;(5):80-84.
Krukov A I, Garov E V, Sidorina N G, Akmuldieva N R. Eustachian tube dysfunction. Vestnik Oto-Rino-Laringologii. 2014;(5):80-84.
ГБЗУ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского», Москва
Приведен обзор литературы по этиологии, патогенезу и современным методам лечения стойкой дисфункции слуховой трубы. Содержит сведения по данной проблеме и мнения различных авторов (как отечественных, так и зарубежных). Приводятся осложнения тубарной дисфункции, развивающиеся вследствие неправильного или не вовремя назначенного лечения.
ГБЗУ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского», Москва
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы
Московский научно-практический центр оториноларингологии им. Л.И. Свержевского Департамента здравоохранения Москвы, Москва, Россия, 117152
Кафедра оториноларингологии лечебного факультета РНИМУ им. Н.И. Пирогова Минздрава России, Москва, Россия, 117997
Распространенность дисфункции слуховой трубы (ДСТ) у взрослых составляет, по разным данным, от 1 до 5% [3]. ДСТ той или иной формы страдают около 40% детей в возрасте до 10 лет. ДСТ представляет одну из актуальных проблем оториноларингологии и постоянно остается в центре внимания ведущих исследователей [4], так как способствует развитию экссудативного отита, острого гнойного среднего отита и его переходу в хронический, а также развитию эпитимпанита с холестеатомой [5].
Долгое время представления о причинах ДСТ были скудными. Изучение ДСТ и ведущих к ней заболеваний носа, носоглотки и среднего уха в течение длительного времени привлекает внимание исследователей, но до настоящего времени многие вопросы остаются неизученными.
К настоящему моменту стало известно, что существует целый спектр этиологических факторов, правильная идентификация которых необходима для успешного этиотропного лечения. ДСТ обусловлена не одним этиологическим фактором, а их сочетанием. Среди разнообразия этиологических факторов развития тубарной дисфункции основное место отводится патологии носа и околоносовых пазух [6], в том числе вирусной этиологии, которая является причиной тубоотита у 87,2% больных. В частности, это искривление перегородки носа, хронический синусит, аллергические реакции, гипертрофия аденоидов.
Патологические состояния полости носа и околоносовых пазух, как правило, ведут к воспалительным изменениям слизистой оболочки носоглотки, в последующем влияя на нормальную функцию СТ. Ринологические факторы, приводящие к нарушению носового дыхания, увеличивают аэродинамичеcкое сопротивление в полости носа. Следствием этого может быть пассивное открытие СТ (нередко на стороне более выраженных структурных изменений в полости носа) с развитием интратимпанальной патологии трубного генеза [6, 7].
Другими важными факторами дисфункции выступают посттравматические изменения в полости носа, иммунодефицитные состояния, ларингофарингеальный рефлюкс, гранулематозные заболевания, механическая обструкция СТ и анатомические особенности пациента [7].
Следует учитывать, что в настоящее время отсутствует четкое общепринятое определение стойкой ДСТ, не разработана шкала для оценки тяжести заболевания. Этот факт осложняет сравнение разных методов диагностики и лечения данного заболевания. Свой вклад в развитие дисфункции вносят воспалительные, нейрогенные, врожденные и иммунные факторы, факторы внешней среды и другие заболевания [8]. Основные причины ДСТ следующие:
1. Риниты и синуситы. Симптомы ДСТ часто встречаются у больных хроническим риносинуситом. Проведение эндоскопического хирургического лечения синусита облегчало или снимало эти симптомы у большинства пациентов [9]. Функция СТ может нарушаться у людей, перенесших инфекцию среднего уха, ринит и синусит с интактной барабанной перепонкой. В то же время у людей с нормальной функцией СТ названные инфекции реже вызывают осложнения [10].
2. Гипертрофия глоточных и трубных миндалин. Эта патология давно рассматривается как одна из причин обструктивной ДСТ. В редких случаях у детей обструкция СТ может возникнуть в результате гипертрофии небных миндалин [11].
3. Гастроэзофагеальный рефлюкс. В последнее время в литературе значительное внимание уделяется изучению роли гастроэзофагеального рефлюкса в патогенезе НДСТ. На животных моделях было показано, что пепсин, соляная кислота и другие компоненты желудочного сока могут попадать в полость среднего уха и вызывать патологические изменения в среднем ухе и СТ. По некоторым данным у людей обнаружение пепсина и Helicobacter pylori в среднем ухе коррелирует с эпизодами рефлюкса [12].
4. Аллергический ринит. Данные о роли аллергического ринита в ДСТ противоречивы. Многие авторы подчеркивают наличие такой взаимосвязи, особенно у детей. Другие исследования показывают, что частота ДСТ и экссудативного среднего отита у детей с аллергическим ринитом и без него одинакова [13].
6. Вегетативная дисфункция. При усилении парасимпатической стимуляции сосуды слизистой СТ расширяются, она отекает, а в просвете увеличивается количество секрета. В результате нарушаются вентиляционная и дренажная функции трубы. Некоторые исследователи отмечают связь между синдромом вегетативной дисфункции и развитием стойкой ДСТ [15].
7. Новообразования околоносовых пазух. В литературе есть указания на патогенное действие лучевой терапии на работу СТ. Как правило, тубарная дисфункция становится ятрогенным осложнением лучевой терапии назофарингеальной карциномы [16]. Реже стойкая ДСТ может возникать вследствие опухолевых или опухолеподобных заболеваний. В литературе описаны случаи первичных меланом, карцином, тератом, хондром, пигментированных онкотических метаплазий и других новообразований, приводящих к стойкой ДСТ [17].
Существует три основных патогенетических типа ДСТ: обструктивная дисфункция, рефлюкс-дисфункция и зияющая СТ.
1. Обструктивная дисфункция слуховой трубы. Обструкция СТ обусловлена механическими (например, гипертрофия аденоидов, первичные и вторичные опухолевые поражения, посттравматические изменения), нейровегетативными (нарушения двигательной иннервации мышц мягкого неба, вегетативные расстройства), воспалительными (аллергические и инфекционные) и врожденными (пороки развития) причинами. Обструкция приводит в первую очередь к ухудшению вентиляционной и дренажной функций [18]. Согласно распространенной теории, при персистирующем пониженном давлении в барабанной полости сначала происходит транссудация плазмы, затем появляется воспаление слизистой оболочки среднего уха со слизистым экссудатом. Слизистый экссудат постепенно становится более вязким и организуется. При этом он может закупоривать просвет СТ, тем самым усугубляя течение тубарной дисфункции. Следует отметить, что теория развития экссудативного среднего отита вследствие обструкции СТ образованиями в носоглотке (опухоли, полипы хоан или увеличенные глоточные миндалины) признается не всеми [19].
2. Рефлюкс-дисфункция слуховой трубы. Рефлюкс-ДСТ характеризуется патологическим забросом в СТ из носоглотки секрета, патогенных микроорганизмов, желудочного содержимого при сопутствующем гастроэзофагеальном рефлюксе. В последнем случае патогенез подтверждается нахождением в полости среднего уха желудочных ферментов, соляной кислоты, бактерий Helicobacter pylory. Рефлюкс-дисфункция описана при низком положении носоглоточного отверстия СТ и гипертрофии трубных валиков. Этот вид дисфункции более характерен для детей [20].
Методы диагностики стойкой дисфункции слуховой трубы (СДСТ)
1. Камертональные пробы не являются специфическим методом диагностики СДСТ, однако играют важную роль в определении типа тугоухости. Отрицательные результаты тестов Рине, Федеричи и Желле, а также латерализация звука в тесте Вебера в комплексе свидетельствуют в пользу кондуктивной тугоухости [22].
2. Тональная пороговая аудиометрия. При экссудативном среднем отите пороги воздушной проводимости на низких частотах повышаются на 20-40 Дб [23].
3. Простая тимпанометрия может дать лишь качественные представления о функции СТ. Для полуколичественной характеристики функции разработаны методы сочетания тимпанометрии с пробами Тоинби и Вальсальвы, а при помощи тимпанометрии с задержкой дыхания возможно диагностировать зияющую СТ. Многие авторы предлагают использовать тимпанометрию для ежедневных обследований больных во время длительных клинических исследований. По мнению авторов, такой метод сбора данных увеличивает точность диагностики СДСТ. Кроме того, модифицированная акустическая импедансометрия может быть использована для оценки проходимости СТ при экссудативном среднем отите и шунтированной барабанной полости [24].
Методы исследования слуховой трубы:
2. Эндоскопический осмотр полости носа, носоглотки и глоточного устья СТ необходим при подозрении на СДСТ, так как это заболевание чаще всего развивается вторично [27]. При эндоскопическом осмотре можно выявить следующие факторы развития СДСТ: искривление носовой перегородки, воспалительные изменения, зияние СТ, полипы, гипертрофию аденоидов, опухоли, рубцы и др. [28].
3. Компьютерная томография (КТ) височных костей необходима для четкой визуализации структур СТ, а также диагностики воспалительных изменений. Согласно данным многочисленных исследований, КТ позволяет обнаружить большое количество патологических изменений: частичный или полный блок костного устья СТ, нарушение пневматизации барабанной полости, патологическое втяжение барабанной перепонки, зияние СТ, рубцы в области глоточного устья и наличие экссудата в барабанной полости. В последнее время благодаря техническим достижениям в области ТК удалось разработать методику оценки не только статического состояния СТ, но и ее функциональных характеристик в динамике. Велика роль функциональной мультиспиральной компьютерной томографии (МСКТ) СТ для подтверждения причины кондуктивной тугоухости и ДСТ [29].
Таким образом, диагностика СДСТ каким-либо одним методом может быть неэффективна, однако при комплексном обследовании шансы постановки верного диагноза и определения этиологии заболевания значительно возрастают.
Целью лечения СДСТ является восстановление слуха и функции слуховой трубы. Факторы, способствующие развитию дисфункции, очень разнообразны, поэтому лечение должно носить этиотропный и патогенетический характер [30]. Многие авторы считают необходимым начинать консервативное лечение СДСТ, ассоциированной с патологией носоглотки, с санации полости носа и верхних дыхательных путей, так как нарушения носового дыхания могут способствовать поддержанию тубарной дисфункции [31].
В качестве консервативного лечения СДСТ в зависимости от сопутствующих патологий и осложнений применяются различные группы лекарственных препаратов: противовоспалительные, антигистаминные, сосудосуживающие, противоотечные, антибактериальные. Однако следует отметить, что данные об эффективности фармакотерапии патологий системы среднего уха и слуховой трубы противоречивы [32].
Хирургическое лечение
1. Тимпанотомия. В случае, если СДСТ осложняется воспалительным процессом со скоплением экссудата в барабанной полости, производят тимпанотомию, показанием для которой в данном случае является длительность процесса свыше одного года и выраженная тугоухость. Формирование отверстия в барабанной перепонке позволяет обеспечить вентиляцию среднего уха и отток экссудата. Кроме того, при данном методе возможно введение в барабанную полость лекарственных препаратов: антибактериальных, противовоспалительных и обезболивающих. Разрез производится в зоне между краем барабанной перепонки и рукояткой молоточка перпендикулярно ходу радиальных волокон. Такое направление разреза не физиологично, однако позволяет несколько отсрочить закрытие перфорации. В ходе операции производится эвакуация экссудата, ревизия просвета СТ и барабанной полости [33].
2. Шунтирование барабанной полости. Наиболее распространенным методом лечения хронической патологии среднего уха, в том числе и СДСТ, является шунтирование барабанной полости, или тимпаностомия. Показанием для шунтирования являются рецидивирующая и хроническая патология среднего уха, такие как СДСТ. В этом случае создание искусственного канала между средним ухом и внешней средой обеспечивает вентиляцию барабанной полости при невозможности выполнения этой функции самой СТ. В случае, если СДСТ осложняется экссудативным средним отитом, шунт выполняет роль дренажной трубки, через просвет которой экссудат успещно эвакуируется. Таким образом восполняется утраченная СТ дренажная функция [34].
Виды шунтов. Идея об эффективности пролонгированной вентиляции барабанной полости появилась в позапрошлом столетии и впервые была воплощена в жизнь Voltini (1840) и Politzer (1868). Возобновил применение методики B. Armstrong (1954). После проведения миринготомии обрезанная под углом 45° виниловая трубка диаметром 1,5 мм и длиной 1 см скошенным концом водилась в просвет барабанной полости. J. Wright [35, 36] для восстановления дренажной и вентиляционной функции слуховой трубы проводил протезирование СТ с достаточно эффективным результатом, используя трубки из силикона.
На сегодняшний день известно более 20 видов шунтов, изготавливаемых как заводским путем, так и оториноларингологами самостоятельно. Шунт устанавливается на достаточно продолжительное время (4-8 мес). Различия заключаются в материале, из которого изготовлен шунт, в диаметре трубки, длине, месте расположения [37].
Тимпаностомическая трубка должна иметь в диаметре 1-2 мм. Такой размер может обеспечить адекватную дренажную и вентиляционную функции. Выбор квадранта барабанной перепонки при выполнении тимпаностомии также крайне важен. Ранее применялась методика введения шунта в область задненижнего квадранта, так как эта область является наиболее удобной для выполнения хирургических манипуляций. Однако от этого варианта отказались ввиду частоты развития осложнений, таких как ретракционные карманы, холестеатома, тимпаносклероз, миграция трубки. В настоящее время предпочтение отдается тимпаностомии в области передненижнего квадранта, что является более физиологичным и безопасным [38].
По данным литературы, к осложнениям хирургического лечения СДСТ можно отнести:
— слишком ранее закрытие тимпанотомического отверстия и, как следствие, развитие воспалительного процесса с образованием экссудата в барабанной полости [41];
— миграцию и отторжение тимпаностомической трубки;
— хроническую перфорацию барабанной перепонки;
— послеоперационное инфицирование и оторею;
— обтурацию шунта слизистой пробкой, сгустками крови и экссудата;
— тимпаносклероз, атрофию и мирингосклероз;
— образование ретракционных карманов с последующим развитием холестеатомы [42].
Спектр осложнений хирургического лечения СДСТ довольно широк, что обусловливает необходимость разработки и совершенствования методов лечения и профилактики рецидивов и осложнений тубарной дисфункции.
Рецидивы стойкой дисфункции слуховой трубы
Рецидивы СДСТ могут встречаться как при консервативном, так и при хирургическом лечении пациентов. Многие авторы отмечают связь рецидивов СДСТ с инфекцией верхних дыхательных путей и носовых пазух, а также аллергическими реакциями. Другими причинами кратковременности положительного эффекта от лечения могут стать аномалии строения СТ и рефлюксная болезнь пациента [43]. Таким образом, причины рецидивов СДСТ часто совпадают с причинами самой СДСТ.
В настоящее время применяется много методов консервативного и хирургичекского лечения СДСТ, однако процесс разработки новых методов продолжается. Сложившаяся ситуация приводит нас к необходимости внедрения новых методов хирургического лечения и профилактики рецидивов СДСТ.