Диоксидин детский и взрослый в чем разница
Диоксидин (Dioxydin) инструкция по применению
Владелец регистрационного удостоверения:
Лекарственная форма
Форма выпуска, упаковка и состав препарата Диоксидин
Раствор для внутриполостного и наружного применения 1% светло-желтого цвета с зеленоватым оттенком, прозрачный.
| 1 мл | 1 амп. | |
| гидроксиметилхиноксалиндиоксид | 10 мг | 100 мг |
Вспомогательные вещества: вода д/и.
Фармакологическое действие
Антибактериальный препарат широкого спектра действия из группы производных хиноксалина, обладает химиотерапевтической активностью при инфекциях, вызванных вульгарным протеем, дизентерийной палочкой, клебсиеллой, синегнойной палочкой, сальмонеллами, стафилококками, стрептококками, патогенными анаэробами (в т.ч. возбудителями газовой гангрены), действует на штаммы бактерий, устойчивых к другим химиопрепаратам, включая антибиотики.
Возможно развитие лекарственной устойчивости бактерий. При в/в введении характеризуется малой терапевтической широтой, в связи с чем необходимо строгое соблюдение рекомендуемых доз. Обработка ожоговых и гнойно-некротических ран способствует более быстрому очищению раневой поверхности, стимулирует репаративную регенерацию и краевую эпителизацию и благоприятно влияет на течение раневого процесса.
Фармакокинетика
При местном применении частично всасывается с раневой или ожоговой поверхности, выводится почками.
Показания препарата Диоксидин
Открыть список кодов МКБ-10
| Код МКБ-10 | Показание |
| A39 | Менингококковая инфекция |
| J15 | Бактериальная пневмония, не классифицированная в других рубриках |
| J85 | Абсцесс легкого и средостения |
| J86 | Пиоторакс (эмпиема плевры) |
| J90 | Плевральный выпот |
| K65.0 | Острый перитонит (в т.ч. абсцесс) |
| L03 | Флегмона |
| L08.0 | Пиодермия |
| L98.4 | Хроническая язва кожи, не классифицированная в других рубриках |
| M86 | Остеомиелит |
| N10 | Острый тубулоинстерстициальный нефрит (острый пиелонефрит) |
| N11 | Хронический тубулоинтерстициальный нефрит (хронический пиелонефрит) |
| N30 | Цистит |
| N61 | Воспалительные болезни молочной железы |
| T14.0 | Поверхностная травма неуточненной области тела (в т.ч. ссадина, кровоподтек, ушиб, гематома, укус неядовитого насекомого) |
| T14.1 | Открытая рана неуточненной области тела |
| T79.3 | Посттравматическая раневая инфекция, не классифицированная в других рубриках |
Режим дозирования
Диоксидин назначают в условиях стационара. Применяют наружно, внутриполостно.
1% раствор Диоксидина нельзя использовать для в/в введения, ввиду нестабильности раствора при хранении при низких температурах.
Применяют 0.1-1% растворы Диоксидина. Для получения 0.1-0.2% растворов ампульные растворы препарата разводят до нужной концентрации стерильным изотоническим раствором натрия хлорида или водой для инъекций.
Для лечения глубоких гнойных ран при остеомиелите (раны кисти, стопы) применяют 0.5-1% растворы препарата в виде ванночек или проводят специальную обработку раны раствором препарата в течение 15-20 мин (введение в рану раствора на этот срок) с последующим наложением повязок с 1% раствором диоксидина.
В гнойную полость в зависимости от ее размеров вводят 10-50 мл 1% раствора диоксидина/сут. Раствор диоксидина вводят в полость через катетер, дренажную трубку или шприцем.
Максимальная суточная доза для введения в полости 70 мл 1% раствора.
Препарат вводят в полость обычно 1 раз/сут. По показаниям возможно введение суточной дозы в два приема. При хорошей переносимости и наличии показаний препарат можно вводить ежедневно в течение 3-х недель и более. При необходимости через 1-1.5 месяца проводят повторные курсы.
Побочное действие
При внутриполостном введении возможны головная боль, озноб, повышение температуры, диспептические расстройства, судорожные сокращения мышц, аллергические реакции, фотосенсибилизирующий эффект (появление пигментированных пятен на теле при воздействии солнечных лучей).
Противопоказания к применению
Применение при беременности и кормлении грудью
Противопоказан при беременности и в период лактации.
Применение при нарушениях функции почек
Особые указания
Диоксидин назначают только взрослым. Перед началом курса лечения проводят пробу на переносимость препарата, для чего вводят в полости 10 мл 1% раствора. При отсутствии в течение 3-6 ч побочных явлений (головокружение, озноб, повышение температуры тела) начинают курсовое лечение.
Диоксидин назначают только при тяжелых формах инфекционных заболеваний или при неэффективности других антибактериальных препаратов, в т.ч. цефалоспоринов II-IV поколений, фторхинолонов, карбапенемов.
При хронической почечной недостаточности дозу уменьшают.
При появлении пигментных пятен увеличивают продолжительность введения разовой дозы до 1.5-2 ч, снижают дозу, назначают антигистаминные препараты или отменяют Диоксидин.
В случае выпадения кристаллов Диоксидина в ампулах с раствором в процессе хранения (при температуре ниже 15°С) их растворяют, нагревая ампулы в кипящей водяной бане при встряхивании до полного растворения кристаллов (прозрачный раствор). Если при охлаждении до 36-38°С кристаллы не выпадут вновь, препарат годен к употреблению.
Условия хранения препарата Диоксидин
Список Б. Хранить в недоступном для детей, защищенном от света месте при температуре от 18° до 25°С.
Возможности местной терапии инфекционно-воспалительных заболеваний ЛОР-органов
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Инфекционно-воспалительные заболевания ЛОР-органов до сих пор остаются наиболее распространенными патологическими процессами, отличающимися упорным течением, несмотря на значительные успехи современной клинической медицины. Нозологические формы инфекции ЛОР-органов достаточно разнообразны – различные виды наружных и средних отитов, заболевания верхних отделов дыхательной трубки: риносинуситы, тонзиллофарингиты, ларингиты. Большое клиническое и социальное значение патологии верхних отделов дыхательных путей и уха обусловлено ее чрезвычайной распространенностью. В связи с резистентностью ряда возбудителей к антимикробным препаратам данные заболевания могут часто рецидивировать, принимать затяжное, хроническое течение, в ряде случаев возникает риск формирования синдрома системного воспалительного ответа (SIRS – systemic inflammatory response syndrome) и развития тяжелых, угрожающих жизни осложнений.
Проблема выбора этиотропной терапии, а также вида, способа применения и дозы лекарственного средства при лечении больных с инфекционной патологией ЛОР-органов является актуальной. При назначении антимикробных препаратов врачу необходимо ответить на ряд важных вопросов:
Основные параметры, которым должно соответствовать противомикробное лекарственное средство, – высокая активность против наиболее часто встречающихся возбудителей данной патологии, бактерицидное действие, минимальный риск селекции устойчивых микроорганизмов, достаточная аккумуляция в патологическом очаге, безопасность, хорошая переносимость, простота использования. Широкое и неадекватное использование системной антибактериальной терапии является главной причиной развития резистентности микроорганизмов. Феномен бактериальной устойчивости представляет большую проблему в терапии инфекционных заболеваний населения и создает реальную угрозу здравоохранению во всем мире. Необходимо менять тактику назначения системных антибиотиков – они должны использоваться только в случаях абсолютной необходимости, с соблюдением оптимальных дозировок и продолжительности лечения.
С учетом вышеизложенного большее значение приобретает местная антимикробная терапия, при которой обеспечивается доставка оптимальной дозы активного ингредиента непосредственно на слизистую оболочку дыхательных путей или в очаг воспаления. Преимуществами местной терапии при инфекционно-воспалительных заболеваниях верхних отделов дыхательных путей и уха являются простота и доступность введения в зону патологических изменений, высокая концентрация лекарственного вещества в очаге воспаления при малой общей дозе препарата, минимальный риск системных побочных эффектов.
Арсенал подобных средств в настоящее время достаточно скуден. В этом аспекте определенный интерес у врачей вызывает антимикробный химиопрепарат гидроксиметилхиноксалиндиоксид (Диоксидин); химическая формула – C10H10N2O4. Диоксидин является производным ди-N-окиси хиноксалина, обладает антибактериальной и антипротозойной активностью, характеризуется высокими реакционными свойствами, повышенной способностью к поляризации и окислительно-восстановительным реакциям. Производные ди-N-окиси хиноксалина интенсивно разрабатывались и изучались еще с 1960-х гг. как в России, так и в других странах. В частности, за рубежом в этот период были созданы такие препараты, как квиндоксин, меквидокс, карбадокс, темадокс, олахиндокс, обладающие высокой антимикробной активностью и имеющие широкий спектр действия.
Во Всесоюзном научно-исследовательском химико-фармацевтическом институте (в настоящее время – Центр по химии лекарственных средств (ЦХЛС ВНИХФИ), Москва) коллективом авторов под руководством А.С. Елиной в 1972 г. в результате фундаментальных поисковых исследований были синтезированы 2 производных ди-N-окиси хиноксалина, одним из которых является Диоксидин. Второй препарат – хиноксидин, по существу, является лекарственной формой Диоксидина для применения внутрь, т. к. действующее начало хиноксидина – его основной метаболит Диоксидин. Диоксидин выпускается только в Российской Федерации, регистрационный номер: Р N003934/01-040411, форма выпуска – раствор для внутриполостного и наружного применения. Основные характеристики Диоксидина представлены в таблице 1 [19].
Диоксидин обладает избирательной активностью в отношении различных микроорганизмов – бактерий, вирусов, грибов, простейших. Высокая химиотерапевтическая активность in vivo на модельных инфекциях, близких по патогенезу к патологическим процессам у человека (гнойные менингиты, пиелонефрит, септикопиемии), вызванных штаммами аэробных бактерий, устойчивыми к препаратам других классов (в т. ч. полирезистентными), включая штаммы Pseudomonas aeruginosa и метициллиноустойчивых стафилококков, обусловила возможность разработки Диоксидина как лекарственного препарата [1, 16, 17]. Дополнительным основанием рекомендации для использования Диоксидина в клинической практике явилась его высокая активность в отношении анаэробных бактерий [4, 15, 22].
По данным ряда исследований, Диоксидин характеризуется широким антибактериальным спектром и бактерицидным типом действия [1, 4, 15, 17, 19, 22, 23]. Активность препарата in vitro представлена в таблице 2. Повреждение биосинтеза ДНК микробной клетки с глубокими нарушениями структуры нуклеоида происходит уже при субингибирующих концентрациях Диоксидина [14, 27].
Активность Диоксидина значительно повышается в анаэробных условиях. Данный феномен характерен для всех производных ди-N-окиси хиноксалина с антимикробной активностью и не описан для других классов антимикробных веществ [27]. В анаэробных условиях, в т. ч. в инфицированном организме, Диоксидин, как и другие производные ди-N-окиси хиноксалина, активирует свободнорадикальные процессы, индуцируя образование так называемых активных форм кислорода [8, 21, 27]. Вероятно, именно данное свойство Диоксидина лежит в основе не только высокой антимикробной активности препарата in vivo, но и ряда других его биологических свойств [19].
Особенностью Диоксидина как антимикробного агента является отсутствие корреляции эффектов in vitro (при определении в аэробных условиях) и в инфицированном организме. В ряде экспериментов было продемонстрировано, что Диоксидин практически не метаболизируется, а специально синтезированные, теоретически возможные метаболиты Диоксидина не обладают антибактериальным действием [5, 15, 16]. Диоксидин хорошо проникает в различные органы и ткани, экскретируется главным образом почечными механизмами и при повторных введениях не кумулирует, однако его фармакокинетика у человека изучена не в полном объеме [5, 15, 16, 23, 25, 26]. Активность препарата при введении внутрь и парентерально на различных моделях экспериментальных инфекций позволяет рассмативать его как истинный химиотерапевтический препарат [15]. Несмотря на длительный (более чем 30 лет) период применения Диоксидина для лечения гнойно-воспалительных процессов в клинической практике эффективность данного препарата сохранилась – следовательно, резистентность микроорганизмов к нему практически не развивается. Это подтверждает результат многоцентрового исследования, проведенного в 2011 г. Диоксидин в терапевтических концентрациях активен в отношении (93%) исследованных штаммов микроорганизмов [13].
Полученные результаты данного мультицентрового исследования свидетельствуют о необходимости и целесообразности использования Диоксидина в качестве антимикробного препарата для местного лечения бактериальных инфекций. При условии обеспечения адекватных тканевых концентраций в комплексной антимикробной терапии гнойно-воспалительных процессов Диоксидин применяется в виде 5% мази и 0,5 и 1% раствора для наружного применения [13].
В Институте медицинской генетики РАМН специально проводился анализ цитогенетических свойств Диоксидина для решения вопроса о возможности его применения в медицинской практике. Исследования показали, что при местном применении в рекомендуемых терапевтических дозах Диоксидин не повышает частоты мутаций в клетках крови человека, т. е. противопоказаний для наружного применения Диоксидина нет.
Опубликованы данные о хорошей переносимости препарата при местном применении. При терапии Диоксидином не отмечено нефротоксического и ототоксического действия, а также отрицательного влияния на функцию печени. Частота побочных эффектов монотерапии Диоксидином – менее 3% (1% раствор для внутриполостного и наружного применения). Побочные явления, которые наблюдались при местном применении, были рассмотрены как несерьезные и спонтанно исчезали в течение лечения [9, 19]. Согласно инструкции по медицинскому применению Диоксидина, максимальная суточная доза препарата для введения в полости – 70 мл 1% раствора. Терапевтическая доза при местной терапии (введение в каплях) в 150 раз меньше предельно допустимой (1 мл – 20 капель, соответственно на 1 введение 3 капли – 0,15 мл, по 3 капли 3 р./сут – 0,45 мл).
Клинические данные по итогам широкого изучения терапевтической эффективности Диоксидина более чем у 6 тыс. больных в 24 клиниках различного профиля при разных формах гнойной инфекции в урологической, хирургической и оториноларингологической практике показывают эффективность препарата при применении местно, при введении в полости, эндобронхиально, ингаляционно и в/в. Эти результаты опубликованы [1–3, 6, 7, 10–12, 17, 18, 20, 24, 26]. Показания для соответствующего способа применения препарата определялись характером патологического процесса, причем в первую очередь Диоксидин назначали в случаях тяжелых форм гнойной инфекции, при резистентности возбудителя к другим антимикробным агентам.
В Московском НИИ уха, горла, носа и речи Диоксидин широко применялся с 1970-х гг. для лечения гнойно-воспалительной патологии ЛОР-органов: синуситов, хронического тонзиллита, обострения хронических ларингитов и ларинготрахеитов, хронических гнойных средних отитов, а также в лечении ран при заживлении вторичным натяжением в послеоперационном периоде. Данный клинический опыт использования Диоксидина в оториноларингологии свидетельствует о высокой эффективности и безопасности препарата при местном использовании. Диоксидин хорошо переносится больными, не вызывает выраженного дисбактериоза и может быть рекомендован к использованию в практике ЛОР-врача [6].
Показаниями к внутриполостному и наружному использованию Диоксидина являются гнойные бактериальные инфекции, вызванные чувствительной микрофлорой, при неэффективности других химиотерапевтических средств или их плохой переносимости. Противопоказания: индивидуальная непереносимость препарата, надпочечниковая недостаточность, в т. ч. в анамнезе, беременность, период лактации, детский возраст до 18 лет. С осторожностью Диоксидин применяется при почечной недостаточности.
В оториноларингологии возможно использование различных лекарственных форм Диоксидина: для местного лечения – 5% мазь, для введения в полости – 0,5 и 1% водные растворы в ампулах и флаконах. Возможные области применения препарата в оториноларингологии: гнойные риносинуситы, абсцессы перегородки носа, фурункулы, карбункулы, сикоз преддверия носа, хронический тонзиллит, паратонзиллярные, парафарингеальные абсцессы, острый ларингит и обострение хронических воспалительных процессов в гортани, канюленосительство, средние перфоративные отиты, заболевания слуховой трубы, наружные отиты, состояния после вскрытия отогематомы, флегмоны шеи, медиастиниты, травмы и состояния после хирургических вмешательств на верхних отделах дыхательных путей и уха и некоторые другие патологические состояния. Средние сроки использования Диоксидина при заболеваниях ЛОР-органов – 7–10 дней.
Таким образом, высокая эффективность, практическое отсутствие микробной резистентности, безопасность при местном использовании, хорошая переносимость позволяют рекомендовать Диоксидин в качестве топического средства для лечения ряда инфекционно-воспалительных процессов в оториноларингологии.
Только для зарегистрированных пользователей
Опыт применения комбинированных препаратов при лечении ринитов и синуситов у детей
Заболеваемость синуситами до настоящего времени достаточно высока. По данным различных авторов, заболеваниями носа и околоносовых пазух страдает от 17 до 22% детского населения. Одним из существенных факторов патогенеза острых
Заболеваемость синуситами до настоящего времени достаточно высока. По данным различных авторов, заболеваниями носа и околоносовых пазух страдает от 17 до 22% детского населения. Одним из существенных факторов патогенеза острых и особенно хронических воспалительных заболеваний носа и околоносовых пазух является нарушение механизма мукоцилиарного транспорта. Это чаще всего связано с отеком слизистой оболочки, избыточным образованием и повышением вязкости носового секрета, что влечет за собой расстройство дренажной, дыхательной, секреторной и обонятельной функций. Наиболее распространенный метод лечения синуситов — пероральное или внутримышечное назначение антибиотиков. Так как поступление антибиотика из кровяного русла в очаг воспаления ограничено, лечение синуситов должно носить комплексный характер.
В первую очередь это должно касаться улучшения вентиляции, а также дренажа околоносовых пазух и носоглотки.
До настоящего времени врачи-оториноларингологи не всегда практикуют назначение включенных в схему терапии больных синуситами адекватных мукорегулирующих препаратов, которые, разжижая густой вязкий секрет и улучшая мукоцилиарный клиренс, способствуют удалению секрета из пазух. Среди препаратов, воздействующих на мукоцилиарную активность, ранее использовались средства, стимулирующие разжижение ринобронхиального секрета, или так называемые муколитики, которые изменяют вязкость секрета, воздействуя на его физико-химические свойства. Речь идет о ферментах (трипсине, химотрипсине и т. д.), которые из-за наличия побочных эффектов в настоящее время не применяются.
Муколитическим действием обладают также препараты, снижающие поверхностное натяжение, т. е. воздействующие на гель-фазу отделяемого и разжижающие как мокроту, так и носоглоточный секрет. К этой группе относится флуимуцил (N-ацетилцистеин), действие которого связано со способностью свободной сульфгидрильной группы N-ацетилцистеина расщеплять межмолекулярные дисульфидные связи агрегатов гликопротеинов слизи, оказывая сильное разжижающее действие и уменьшая вязкость в отношении любого вида секрета: гнойного, слизисто-гнойного, слизистого. Особенность флуимуцила состоит в том, что помимо прямого муколитического действия N-ацетилцистеин обладает мощными антиоксидантными свойствами и способен обеспечить защиту органов дыхания от цитотоксического воздействия метаболитов воспаления, факторов окружающей среды, табачного дыма.
В группе муколитиков большой интерес представляют комбинированные препараты, а именно ринофлуимуцил, в состав которого кроме N-ацетилцистеина, разжижающего секрет, входит симпатомиметик — туаминогептана сульфат, обладающий мягким сосудосуживающим действием и не вызывающий излишней сухости слизистой оболочки. После разрыва дисульфидных мостиков слизь и мокрота теряют вязкость, начинают впитывать в себя воду и мягко удаляются при сморкании, чихании, кашле. Показаниями к применению ринофлуимуцила являются:
Оценка эффективности препарата производилась в группе из 55 пациентов в возрасте от 6 до 14 лет; ринофлуимуцил впрыскивали по одной дозе в каждую половину носа 3-4 раза в день, курс составил 6-7 дней. Состояние детей оценивали по их субъективным ощущениям до и после применения препарата, а также объективным критериям (уменьшение гиперемии и застойных явлений в слизистой оболочке, улучшение носового дыхания, уменьшение слизи, изменение ее реологических свойств).
Уже после 6-8 ингаляций ринофлуимуцила была отмечена положительная динамика.
Результат применения препарата оценивался следующим образом: 70% больных — отлично; 20% — хорошо; 10% — удовлетворительно.
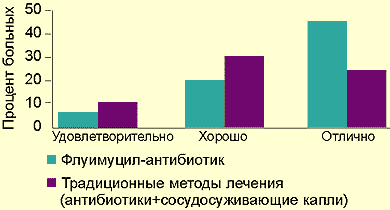 |
| Рисунок. Сравнительные результаты лечения флуимуцилом-антибиотиком ИТ и традиционными методами |
Побочных явлений от применения препарата не отмечено. Достоинство ринофлуимуцила в том, что он воздействует на поверхность слизистой оболочки и, разжижая слизь, уменьшает ее вязкость и способствует продуктивному физиологическому акту очищения полости носа.
Следующий препарат, на который следует обратить внимание, — это флуимуцил-антибиотик ИТ, соединяющий в одной лекарственной форме два компонента: N-ацетилцистеин и тиамфеникола глицинат (тиамфеникол — препарат из группы хлорамфениколов). Спектр антимикробной активности препарата представлен в табл. 1 (Клиническая фармакология антибактериальных препаратов/Под ред. Ю. Б. Белоусова, 1988).
Препарат обладает сочетанным антибактериальным и муколитическим действием и рекомендуется для лечения заболеваний органов дыхания, вызванных бактериальной инфекцией и сопровождающихся образованием густого вязкого секрета. Антимикробная активность тиамфеникола обусловлена его вмешательством в синтез бактериальных белков. Последние исследования показали, что сочетание тиамфеникола и N-ацетилцистеина позволяет препарату сохранять неконъюгированную форму и достигать очага воспаления в концентрациях, достаточных для создания бактерицидного эффекта. Препарат проявляет муколитическую активность в отношении любого вида секрета — слизистого, слизисто-гнойного, гнойного. Флуимуцил-антибиотик ИТ облегчает отделение мокроты и носовой слизи. Препарат эффективен при введении в околоносовые пазухи.
Мы располагаем данными лечения препаратом флуимуцил-антибиотик ИТ у 37 детей, из них у 17 был диагностирован острый гайморит, у 10 — обострение хронического гайморита и у 10 — обострение хронического гнойного гаймороэтмоидита. Контрольная группа пациентов лечилась традиционным методом без применения флуимуцила-антибиотика. Сравнительные данные представлены на рисунке.
Препарат использовался для промывания околоносовых пазух после пункций или после оперативного вмешательства, в том числе после эндоназального вскрытия клеток решетчатого лабиринта. Хорошие результаты были получены уже после 2-3 промываний: улучшилось носовое дыхание, сократился отек слизистой оболочки полости носа, уменьшилось количество секрета, исчез его гнойный характер. Показания и способы применения препарата представлены в табл. 2.
Эффективность флуимуцила-антибиотика ИТ определяется не только антибактериальным воздействием, но и способностью обеспечивать быстрое и полное удаление экссудата, что в свою очередь усиливает антибактериальный эффект.
Литература
Обратите внимание!
Флуимуцил-антибиотик ИТ обладает следующими фармакологическими и терапевтическими свойствами:
Диксин (Dixin)
Владелец регистрационного удостоверения:
Произведено:
Коды АТХ
Лекарственная форма
Форма выпуска, упаковка и состав препарата Диксин
Раствор для внутриполостного и наружного применения в виде прозрачной жидкости зеленовато-желтого цвета.
| 1 мл | |
| гидроксиметилхиноксалиндиоксид | 10 мг |
Фармакологическое действие
Противомикробное средство широкого спектра действия, производное хиноксалина. Действует бактерицидно.
Активен в отношении Proteus vulgaris, Pseudomonas aeruginosa, палочки Фридлендера, Escherichia coli, Shigella dysenteria, Shigella flexneri, Shigella boydii, Shigella sonnei, Salmonella spp., Staphylococcus spp., Streptococcus spp., патогенных анаэробов (Clostridium perfringens). Действует на штаммы бактерий, устойчивых к другим противомикробным лекарственным средствам, включая антибиотики. Не оказывает местнораздражающего действия. Возможно развитие лекарственной устойчивости бактерий.
При в/в введении характеризуется малой терапевтической широтой, в связи с чем необходимо строгое соблюдение рекомендуемых доз.
Обработка ожоговых и гнойно-некротических ран способствует более быстрому очищению раневой поверхности, стимулирует репаративную регенерацию и краевую эпителизацию и благоприятно влияет на течение раневого процесса.
В экспериментальных исследованиях продемонстрировано наличие тератогенного, эмбриотоксического и мутагенного действия.
Фармакокинетика
Показания активных веществ препарата Диксин
Для в/в введения: септические состояния (в т.ч. у больных ожоговой болезнью); гнойный менингит; гнойно-воспалительные процессы с симптомами генерализации.
Для внутриполостного введения: гнойные процессы в грудной и брюшной полости, в т.ч. гнойный плеврит; эмпиема плевры; перитонит; цистит; эмпиема желчного пузыря; профилактика инфекционных осложнений после катетеризации мочевого пузыря.
Для наружного, местного применения: раневая и ожоговая инфекция (поверхностные и глубокие гнойные раны различной локализации, длительно не заживающие раны и трофические язвы, флегмоны мягких тканей, инфицированные ожоги, гнойные раны при остеомиелитах); раны с наличием глубоких гнойных полостей (абсцесс легких, абсцессы мягких тканей, флегмоны тазовой клетчатки, послеоперационные раны мочевыводящих и желчевыводящих путей, гнойный мастит); гнойничковые заболевания кожи.
Открыть список кодов МКБ-10
| Код МКБ-10 | Показание |
| A40 | Стрептококковый сепсис |
| A41 | Другой сепсис |
| G00 | Бактериальный менингит, не классифицированный в других рубриках |
| J85 | Абсцесс легкого и средостения |
| J86 | Пиоторакс (эмпиема плевры) |
| K65.0 | Острый перитонит (в т.ч. абсцесс) |
| K81.0 | Острый холецистит |
| L01 | Импетиго |
| L02 | Абсцесс кожи, фурункул и карбункул |
| L03 | Флегмона |
| L08.0 | Пиодермия |
| L08.8 | Другие уточненные местные инфекции кожи и подкожной клетчатки |
| L98.4 | Хроническая язва кожи, не классифицированная в других рубриках |
| M86 | Остеомиелит |
| N30 | Цистит |
| N39.0 | Инфекция мочевыводящих путей без установленной локализации |
| N61 | Воспалительные болезни молочной железы |
| N73.5 | Тазовый перитонит у женщин неуточненный |
| O91 | Инфекции молочной железы, связанные с деторождением |
| T30 | Термические и химические ожоги неуточненной локализации |
| T79.3 | Посттравматическая раневая инфекция, не классифицированная в других рубриках |
| Z29.2 | Другой вид профилактической химиотерапии (введение антибиотиков с профилактической целью) |
Режим дозирования
Внутриполостное введение: 10-50 мл 1% раствора вводят через дренажную трубку, катетер или шприц.
Побочное действие
Возможно: аллергические реакции.
Местные реакции: околораневой дерматит.
Противопоказания к применению
Надпочечниковая недостаточность (в т.ч. в анамнезе); беременность; период лактации (грудное вскармливание); детский возраст до 18 лет; повышенная чувствительность к активному веществу.
Применение при беременности и кормлении грудью
Применение при нарушениях функции почек
Применение у детей
Препарат противопоказан для применения у детей и подростков в возрасте до 18 лет
Особые указания
C осторожностью применять у пациентов с почечной недостаточностью.
При ХПН дозу уменьшают. Назначают только при неэффективности других противомикробных лекарственных средств.