Дилатационная кардиомиопатия что это такое причина
Дилатационная кардиомиопатия
Содержание
Что такое дилатационная кардиомиопатия?
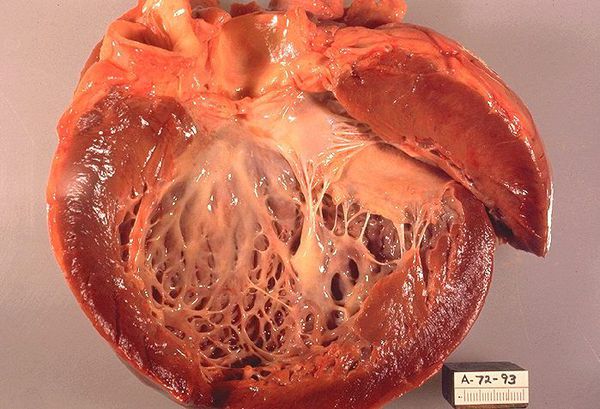
Дилатационная кардиомиопатия (ДКМП) представляет собой состояние, при котором способность сердца качать кровь снижается из-за увеличения и ослабления левого желудочка, главной насосной камеры сердца. Зачастую это не позволяет сердцу наполниться кровью, как следует. Со временем это может повлиять также на другие камеры сердца.
Симптомы дилатационной кардиомиопатии
Многие люди с ДКМП не имеют либо никаких признаков болезни, либо только незначительные симптомы, и живут абсолютно нормальной жизнью. У других же пациентов симптомы могут прогрессировать и обостряться, ухудшая тем самым работу сердца.
Симптомы дилатационной кардиомиопатии могут возникнуть в любом возрасте и включают в себя:
Причины дилатационной кардиомиопатии
Дилатационная кардиомиопатия может быть унаследована (семейная ДКМП), но в первую очередь эта болезнь сердца может быть вызвана рядом других факторов, в их числе:
Диагностика дилатационной кардиомиопатии
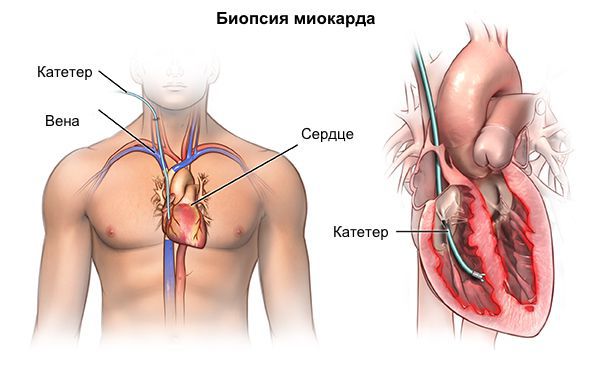
ДКМП диагностируется как при исследовании вашей истории болезни (симптомы и семейная история), так и на основе медицинского осмотра и клинических анализов, таких, например, как анализы крови, ЭКГ, рентген грудной клетки, эхокардиография (УЗИ сердца), стресс-тест, катетеризация сердца, КТ и МРТ.
Другие анализы, чтобы выявить причину возникновения ДКМП, делают редко, т.к. при проведении биопсии миокарда, необходимо исследовать под микроскопом, образец ткани, взятый из сердца, чтобы определить причину этих симптомов.
Родственники больных дилатационной кардиомиопатией должны регулярно проходить обследование на ДКМП. Также не лишним будет генетическое тестирование, для выявления ненормальных генов.
Лечение дилатационной кардиомиопатии
Какие препараты используются для лечения ДКМП?
Для улучшения работы сердца, большинство людей, принимают такие лекарства, как бета-блокаторы, ингибиторы АПФ и/или различные мочегонные средства. Если у вас аритмия, врач может дать вам лекарство для контроля сердечного ритма. Растворители крови могут быть использованы, чтобы предотвратить образование кровяных сгустков. Обсудите с вашим врачом, какое лечение вам больше подходит.
Что используют в хирургии для лечения ДКМП?
Людям с тяжелой формой дилатационной кардиомиопатии, возможно, потребуется одна из следующих операций:
Дилатационная кардиомиопатия
Не полагайтесь на самоисцеление, если вас беспокоит недомогание, ангинозные боли, головокружения, нарушения дыхательной функции. Врачи «Клиники АВС» вас осмотрят, соберут анамнез и назначат диагностику для уточнения диагноза ДКМП. Исходя из результатов обследования, разработают индивидуальную схему лечения. Чем раньше вы обратитесь к специалистам, тем выше шансы восстановить кардиальную деятельность и предотвратить развитие необратимых последствий.
Механизм развития патологии
Под воздействием определенных факторов снижается количество функционирующих кардиомиоцитов. Это приводит к растягиванию камер сердца, ухудшению насосной функции сердечной мышцы.
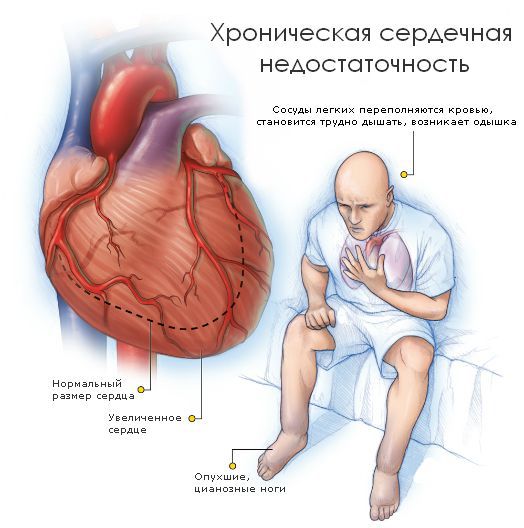
В процессе развития патологии в кардиальных структурах наблюдается скопление крови, — она полностью не выбрасывается из-за растяжения стенок и снижения сократительной способности сердца. Возникают застойные процессы, что в дальнейшем провоцируют тромбоэмболический синдром. Сердце увеличивается в размерах, слой функционирующих клеток становится тоньше и мышечная ткань растягивается, снижается сердечный выброс. Это отражается на функционировании всех систем организма. Развивается сердечная недостаточность, ишемия, дистрофия тканей и другие осложнения. Без лечения патология заканчивается внезапным летальным исходом.
Заметьте, что с момента развития первых клинических проявлений до необратимых последствий проходит 5-15 лет.
Причины расширения камер
Дилатационная кардиомиопатия это многофакторное заболевание. Считается, что повлиять на развитие данной патологии может отягощенная наследственность. Примерно в 25 % случаев болезнь является следствием генетических отклонений или врожденных пороков сердца (первичная кардиомиопатия дилатационная).
Вторичная дилатационная кардиомиопатия развивается на фоне других патологий: приобретенные пороки сердца (спровоцированные вредными привычками, перенесенными заболеваниями) сосудистые болезни, токсическое воздействие (медикаменты, наркотики, алкоголь), расстройства метаболизма (вследствие голодания, анорексии, плохого питания), аутоиммунные патологии, инфекционные поражения организма.
Симптомы
Кардиомиопатия дилатационная развивается медленно, симптоматика может не беспокоить годами. Реже патология манифестирует подостро, например, после перенесенных инфекций. Патогномоничными симптомами заболевания являются сердечная недостаточность, аритмия, нарушение проводимости, закупорка сосудов тромбами.
Нарушение работы левого желудочка провоцирует одышку при небольшой нагрузке, усталость из-за повышенного диастолического давления в нем и пониженного сердечного выброса. Дисфункция правого желудочка становится причиной отечности тканей и набухания шейных вен.
Также клиника включает:
Диагностика
Из-за отсутствия специфических клинических проявлений, которые бы четко охарактеризовали данное заболевание, диагностика затруднена. В связи с этим специалисты «Клиники АВС» проводят комплексное и тщательное обследование, чтобы дифференцировать заболевание от других патологий.
Чтобы поставить ДКМП диагноз (дилатационная кардиомиопатия), врачам могут понадобиться результаты следующих исследований:
Лечение
Если патология является вторичной, то требуется этиотропное лечение, т. е. устранение первопричины заболевания. Также терапия должна быть направлена на остановку прогрессирования патологического процесса. Необходима коррекция проявлений сердечной недостаточности, аритмии, повышенной свертываемости крови.
Лечение дилатационной кардиомиопатии зачастую консервативное и включает:
Шансы и осложнения
Прогноз дилатационной кардиомиопатии зависит от своевременности диагностики и адекватности терапии. При выявлении патологии на ранней стадии шансы на продолжительную полноценную жизнь высокие. Если же игнорировать выраженные проявления болезни, то прогноз неблагоприятный. Без медицинской помощи риск летального исхода в ближайшие пару лет возрастает до 70 %.
Чтобы не допустить развития осложнений (кардиогенный шок, инфаркт, полиорганная недостаточность, инсульт, эмболия тромбами), обращайтесь в «Клинику АВС» при малейших подозрениях на заболевания сердца. Вы попадете в руки настоящих профессионалов, которые в кратчайшие сроки проведут необходимое обследование, поставят верный диагноз дилатационная кардиомиопатия и разработают индивидуальную схему лечения.
Симптомы, диагностика, прогноз и причины смерти при дилатационной кардиомиопатии
Дилатационная кардиомиопатия (ДКМП) – это тяжелое кардиологическое заболевание, приводящее к инвалидности в результате выраженного расширения камер сердца, что приводит к нарушению перекачивания крови. При этой болезни довольно быстро развивается сердечная недостаточность, и ей часто сопутствуют такие осложнения, как аритмия и тромбоэмболия.
Эпидемиология и встречаемость болезни
Из всех известных кардиомиопатий ДКМП является самой распространенной из них. Она встречается с частотой примерно 8 раз на 100 тыс. человек. В основном ею страдают люди в возрасте 30 – 40 лет, но есть и случаи среди маленьких детей и пожилых. Преимущественно болеют мужчины (отношение к женщинам составляет 3 – 4:1). Также недавние статистические исследования показали, что у населения негроидной расы ДКМП встречается в 2 раза чаще, чем у представителей европеоидной.
Почему возникает патология, и что происходит с сердцем
ДКМП занимает промежуточную позицию: она является чем-то средним между наследственным и приобретенным заболеванием. Примерно четверть (20 – 30%) всех случаев возникает из-за мутации генов, ответственных за образование белков мышечного цитоскелета кардиомиоцитов (дистрофин, ламинин). Они скрепляют все клетки миокарда в единое целое, обеспечивают передачу нервного импульса, а также синхронное сокращение всей сердечной мышцы.
При недостаточном образовании этих белков развивается постепенная дистрофия миокарда – ухудшается передача возбуждения от одной клетки к другой, и происходит медленное «ослабление» сердца как насосного органа. Генетическую природу дилатационной кардиомиопатии подтверждают многочисленные случаи среди близких родственников.
Наследственную ДКМП еще называют первичной или идиопатической. Приобретенные формы именуют вторичными. Причин данной разновидности заболевания довольно много, но за лидирующую позицию конкурируют две: миокардиты и алкоголизм.
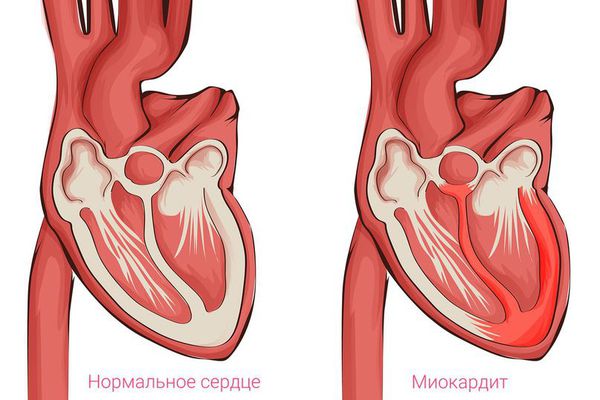
Миокардиты
Примечательно то, что большую этиологическую роль играют именно вирусы. Все дело в том, что некоторые из них, особенно энтеровирусы (Коксаки А и В), помимо непосредственного повреждения кардиомиоцитов, способны запускать иммунопатологические процессы. Вследствие этого в организме начинают вырабатываться антимиокардиальные антитела, которые атакуют мышечные клетки сердца. Многие люди переносят вирусный миокардит и даже не подозревают об этом – его характерными признаками являются появление ноющих или колющих болей в области сердца, учащение сердцебиения через неделю после простудного заболевания.
В странах Южной и Центральной Америки самой частой причиной миокардита является болезнь Шагаса, вызываемая паразитом трипаносомой.
Алкоголизм
С алкоголем не все так однозначно, как может показаться на первый взгляд. Например, до 1960-х годов ДКМП была очень распространена среди людей, длительно употребляющих алкоголь. Причем в подавляющем большинстве случаев это были «любители» пива. И, разумеется, сначала именно спиртному приписывали роль причины развития ДКМП. После проведения исследований оказалось, что возникновение патологии связано с отравлением тяжелыми металлами, а именно кобальтом, который добавляли в пиво в качестве стабилизатора пены. В настоящее время кобальт в производстве напитка давно уже не используется.
И тем не менее, не стоит полностью отрицать токсическое действие больших доз алкоголя на сердце. До сих пор не до конца ясно, вызвано ли развитие ДКМП прямым повреждающим эффектом спиртного (а точнее, его токсичного метаболита – ацетальдегида) на сердечную мышцу, либо же причиной является недостаточное усвоение витамина В1 (тиамина) в желудочно-кишечном тракте у лиц, длительно употребляющих алкоголь.
Более редкие причины дилатационной кардиомиопатии следующие:
Механизм развития болезни
В результате влияния различных этиологических факторов, будь то генетическая мутация или вирусный миокардит, камеры сердца начинают расширяться. Мышечные клетки постепенно гибнут, замещаясь соединительной тканью, развивается фиброз. Сердце становится менее эластичным, хуже растягивается в фазу диастолы, из-за чего желудочки плохо заполняются кровью. Оставшаяся ткань миокарда компенсаторно гипертрофируется, что в конечном счете приводит к его дистрофии и развитию сердечной недостаточности. В расширенных полостях сердца пациента с ДКМП образуются пристеночные тромбы.
Дилатационная кардиомиопатия у детей
ДКМП у детей занимает первое место среди всех кардиомиопатий. Она встречается примерно в 10 раз реже, чем у взрослых (частота – 0,5 на 100 000 людей), чаще болеют мальчики. Однако преобладающее число детских случаев патологии развивается вследствие генетических мутаций и протекает намного тяжелее, характеризуясь большей частотой летальных исходов.
Основные признаки
Клинические симптомы дилатационной кардиомиопатии складываются из признаков хронической (застойной) сердечной недостаточности (ХСН) и нарушений ритма сердца:
Как устанавливают диагноз: исследования и их критерии
Чтобы заподозрить наличие у человека дилатационной кардиомиопатии, я внимательно провожу его общий осмотр. Методом перкуссии я определяю границы сердца – прикладываю одну руку к грудной клетке больного и средним пальцем второй руки постукиваю по среднему пальцу первой, по звуку выявляя размеры органа. Из-за дилатации полостей сердца при ДКМП тупой звук имеет гораздо большую площадь, чем у здорового человека.
При аускультации сердца мне удается выслушать глухие тоны, высокую частоту сердечных сокращений (до 100 – 120 ударов в минуту), систолический шум на верхушке. На поздних стадиях болезни появляется дополнительный III тон между I и II, из-за чего возникает специфический «ритм галопа», свидетельствующий о тяжелом поражении сердечной мышцы.
После этого, чтобы провести дифференциальную диагностику с другими заболеваниями, я назначаю дополнительное обследование, включающее:
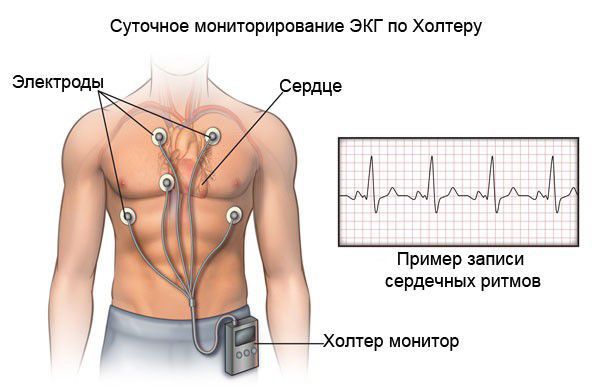
На пленке ЭКГ я часто обнаруживаю различные нарушения ритма сердца: синусовую, суправентрикулярную или желудочковую тахикардию, фибрилляцию или трепетание предсердий, замедление предсердно-желудочковой проводимости (АВ-блокады), предсердные и желудочковые экстрасистолы. Так как многие аритмии протекают приступообразно (пароксзимально), иногда их не удается «поймать» при обычной записи, поэтому я дополнительно назначаю холтеровское (суточное мониторирование) ЭКГ.
На рентгене отчетливо можно увидеть расширенное сердце (кардиомегалию), усиление сосудистого рисунка из-за застоя крови в легочных сосудах.
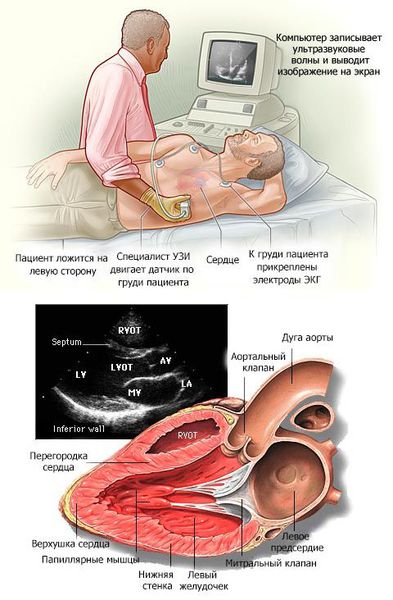
Эхокардиография – это основной метод диагностики ДКМП. С его помощью можно определить точный размер увеличения каждой камеры сердца, а также измерить главный показатель сократительной (насосной) функции миокарда – фракцию левого желудочка.
При ДКМП практически всегда повышена концентрация мозгового натрийуретического пептида (BNP) и его предшественника (NT-proBNP). Первый выделяется в предсердиях, он участвует в регуляции объема циркулирующей крови. При задержке жидкости в сосудистом русле (что и происходит при сердечной недостаточности) предсердия растягиваются. В ответ на это начинает выделяться натрийуретический пептид, который усиливает выведение натрия с мочой, а вместе с ним уходит и лишняя жидкость из организма. Степень повышения этого гормона коррелирует с тяжестью сердечной недостаточности.
Методы лечения
Лечение дилатационной кардиомиопатии – это многоэтапный процесс. Первые пункты в нем – это ограничение физической нагрузки, уменьшение потребления поваренной соли до 3 грамм в сутки и полное исключение алкоголя. Без выполнения этих условий дальнейшая терапия окажется практически бесполезной. К сожалению, не существует медикаментозных способов лечения, позволяющих полностью избавиться от этого заболевания.
Хирургические вмешательства, применяющиеся при ДКМП:
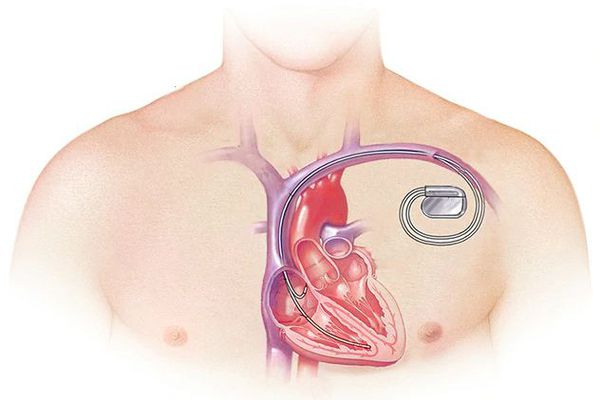
Также для профилактики внезапной сердечной смерти в определенных условиях производится имплантация кардиовертера-дефибриллятора. Это специальное устройство, которое способно немедленно купировать возникающие жизнеугрожающие нарушения ритма сердца. Перспективным направлением в лечении ДКМП является пересадка стволовых клеток, благодаря чему происходит регенерация мышечных волокон. Данная методика находится еще на стадии клинических испытаний.
Поддержка пациента и устранение симптомов
Теперь разберем, какие же лекарства используются для борьбы с признаками ДКМП. Медикаментозная терапия имеет несколько направлений:
Для лечения сердечной недостаточности я применяю следующие лекарственные препараты:
Для лечения и профилактики нарушений ритма назначают антиаритмические средства (Амиодарон, Соталол). Если у больного имеется фибрилляция предсердий, я иногда использую сердечные гликозиды (Дигоксин).
Средняя продолжительность жизни
Для подготовки материала использовались следующие источники информации.
Что такое кардиомиопатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кузнецова Т. Н., кардиолога со стажем в 26 лет.
Определение болезни. Причины заболевания
Пусковым механизмом возникновения кардиомиопатии поначалу считали процесс воспаления в сердце, который мог быть спровоцирован вирусными, бактериальными и аутоиммунными повреждениями клеток. Исходя из этой теории, назначение антибиотиков, противовирусных и противовоспалительных препаратов должно было привести к регрессии повреждения и восстановлению функции сердца. Однако практика это не подтвердила.
Риск развития кардиомиопатий повышен у лиц с отягощённой наследственностью, а также после перенесённых острых инфекционных заболеваний. Для появления вторичных кардиомиопатий важно наличие системных аутоиммунных заболеваний, эндокринной патологии (сахарный диабет, тиреотоксикоз) и токсических факторов.
Первичные кардиомиопатии чаще выявляют в детском и молодом возрасте, вторичные же возможны в любом возрасте.
Симптомы кардиомиопатии
Специфических, характерных только для кардиомиопатии симптомов не существует. Именно эта особенность и затрудняет раннюю диагностику заболевания. Кардиомиопатия длительно протекает бессимптомно или малосимптомно, в развёрнутой стадии похожа по клинике на проявления ишемической болезни сердца, различных пороков сердца.
Первыми жалобами, с которыми пациенты обращаются к врачу, являются:
Патогенез кардиомиопатии
За последние годы благодаря возможностям генетики было установлено, что причиной многих кардиомиопатий являются генетические мутации, которые приводят к выработке дефектных белков кардиомиоцита. От того, какой белок рабочей клетки миокарда (кардиомиоцита) изменился, зависит развитие определённого вида кардиомиопатии.
Подобные изменения бывают также при наследственных нарушениях обмена веществ и лизосомальных болезнях накопления (редких заболеваниях, при которых нарушается функция внутриклеточных органелл лизосом). Из-за врождённой нехватки ферментов, перерабатывающих углеводсодержащие продукты, в организме накапливаются крупные молекулы гликогена, гликопротеина и др., которые повреждают организм. Таких заболеваний известно более сотни, но их распространённость невелика. Как правило, проявляются они в детском и молодом возрасте и помимо поражения сердца затрагивают практически весь организм: кости, мышцы, нервную систему, зрение и слух. Самыми изученными болезнями накопления являются гемохроматоз, болезнь Пике и болезнь Фабри.
Классификация и стадии развития кардиомиопатии
По мере накопления информации были выявлены самые распространённые типы кардиомиопатии и их семейные формы:
К редким формам кардиомиопатии относят также системные заболевания и патологические состояния, при которых возникают так называемые вторичные кардиомиопатии: диабетическая, тиреотоксическая, алкогольная, аутоиммунная и другие.
Исходя из причины развития болезни, становится ясным, что кардиомиопатии могут быть как изолированными – первичными, так и являться частью системного заболевания, т. е. быть вторичными.
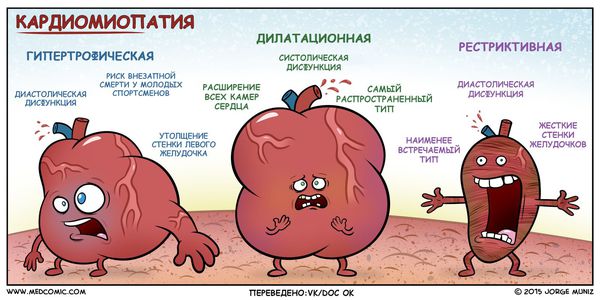
В России традиционно применяется клинико-морфологическая классификация первичных кардиомиопатий, где кардиомиопатии разделяются на:
Анатомическая классификация гипертрофической кардиомиопатии в зависимости от локализации:
I. Гипертрофия левого желудочка:
В зависимости от наличия обструкции выносного тракта левого желудочка (область между межжелудочковой перегородкой и передней створкой митрального клапана) в покое и при нагрузке выделяют два типа гипертрофической кардиомиопатии :
К тяжело выявляемым видам относится аритмогенная дисплазия правого желудочка, при которой происходят структурные изменения в строении стенки правого желудочка — замещение кардиомиоцитов фиброзно-жировой тканью и развитие аритмии.
Неклассифицируемые кардиомиопатии: некомпактный миокард, стресс-индуцированная кардиомиопатия.
Вторичные (специфические) кардиомиопатии: при имеющемся известном заболевании тяжесть поражения сердца более выражена и не соответствует причине:
Осложнения кардиомиопатии
Особенности течения кардиомиопатии представляют угрозу для жизни. Болезнь может дебютировать сразу внезапной смертью или жизнеугрожающими аритмиями : фибрилляцей желудочков, желудочковой тахикардией. Высокий риск внезапной сердечной смерти связан с такими факторами риска, как:
С утяжелением недостаточности все симптомы становятся более выраженными. Выделяют пять стадий сердечной недостаточности:
Диагностика кардиомиопатии
Особых признаков, характерных для этого заболевания, при сборе жалоб и осмотре пациента выявить не удаётся.
При клиническом осмотре обращают на себя внимание признаки сердечной недостаточности различной степени выраженности, аритмии, возможны тромбоэмболические осложнения.
В основном кардиомиопатии выявляются при проведении эхокардиографии (ЭХОКГ) и электрокардиографии (ЭКГ). Дополнительно применяются рентгеноконтрастная вентрикулография и магнитно-резонансная томография (МРТ) с контрастированием гадолинием.
В современной кардиологии всё больше распространяются новые методы визуализации сердца и сосудов — например, магнитно-резонансная томография (МРТ). Но её недостатком является дороговизна оборудования и малая доступность методики из-за отсутствия качественного оборудовании и специалистов.
На стандартной ЭКГ также могут быть зарегистрированы изменения в виде признаков гипертрофии миокарда левого желудочка, а также признаки его перегрузки и различные нарушения ритма сердца.
При холтеровском мониторировании ЭКГ также фиксируются нарушения ритма и проводимости практически в 100 % случаях. Выявление таких нарушении ритма сказывается на подборе базисной терапии кардиомиопатии.
В особых случаях для уточнения диагноза редких форм кардиомиопатии (например, при амилоидозе) возможна прижизненная биопсия миокарда. Методика инвазивная, потенциально опасная для пациента, требует использования уникального комплекса аппаратуры и высочайшей квалификации специалистов, что возможно только в нескольких научных кардиологических центрах РФ.
Из лабораторных методов диагностики помимо стандартных анализов крови (клинического и биохимического), необходимо отметить ДНК-диагностику. Она является «золотым стандартом» при подозрении на кардиомиопатию согласно мировым (европейским и американским) руководствам. Этот подход на данный момент является практически единственным, который применим для раннего выявления и прогнозирования риска развития семейных форм кардиомиопатии. В России такой уровень диагностики возможен в единичных лабораториях и является дорогостоящей процедурой из-за своей уникальности.
Лечение кардиомиопатии
По современным представлениям стратегия лечения пациента определяется в процессе разделения больных на категории в зависимости от типа кардиомиопатии.
Все больные с выявленной кардиомиопатией, независимо от течения заболевания (в том числе и бессимптомные), нуждаются в динамическом наблюдении. Кратность наблюдения и объём обследований определяются индивидуально. В обязательный перечень входят стандартные анализы (клинический и биохимический анализ крови), ЭКГ, ЭХОКГ и холтеровское мониторирование ЭКГ.
Лечебная тактика зависит от множества факторов и подбирается индивидуально. При этом учитываются анатомические особенности — обструкция выносного тракта левого желудочка, растяжение полостей сердца, наличие клапанной патологи, стадия сердечной недостаточности и также сопутствующие заболевания. Необходимо выявлять факторы, повышающие риск внезапной смерти и жизнеугрожающих аритмий [15]
При дилатационной кардиомиопатии необходимо лечить причину развития растяжения полостей сердца, если это возможно. В медикаментозной терапии сердечной недостаточности применяют все стандартные группы лекарств:
Помимо лекарств в ряде случаев прибегают к хирургическим методам лечения кардиомиопатии.
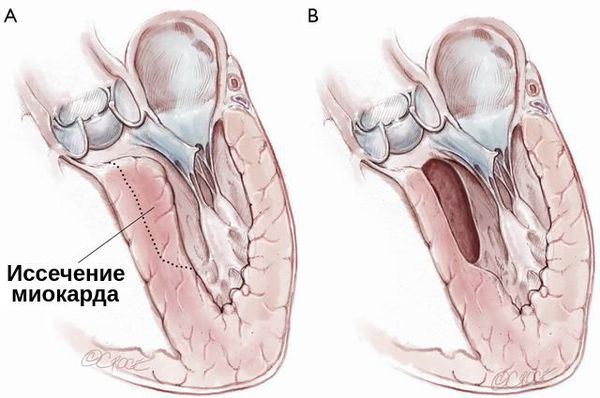
При гипертрофической кардиомиопатии применяется септальная миэктомия — иссечение миокарда, расположенного в основании межжелудочковой перегородки. Она может быть дополнена и вмешательством на изменённом митральном клапане: вальвулопластикой, протезированием митрального клапана и коррекцией кольца митрального клапана.
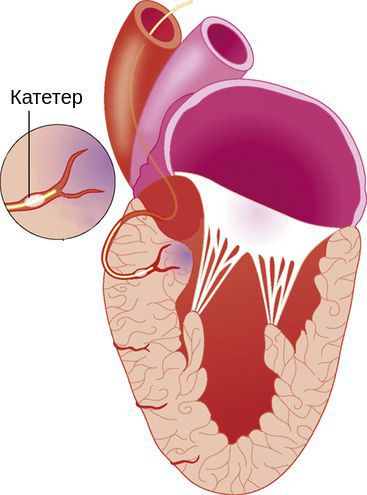
При тяжёлой обструктивной гипертрофической кардиомиопатии рассматривается проведение операции — иссечения части сердечной мышцы или более щадящая методика — чрескожная транслюминальная алкогольная абляция. При ней через катетер вводится до 3 мл 96 % спирта в зону максимальной гипертрофии миокарда и вызывается его инфаркт. Из-за этого мышца уменьшается в размере, исчезает препятствие (обструкция) току крови через митральное кольцо. Далее проводится установка кардиостимулятора для синхронизации работы всех отделов сердца. Эта процедура проводится кардиохирургами в специализированных отделениях.
Прогноз. Профилактика
Прогноз при гипертрофической кардиомиопатии также неблагоприятный, но смертность не такая высокая — в первый год умирают 1 % заболевших, чаще от внезапной смерти, обусловленной факторами риска (наследственностью, тахикардией, предшествующим обмороками, понижением давления).
При рестриктивной кардиомиопатии прогноз неблагоприятный, так как заболевание часто находят уже на поздней стадии развития. Лечение только симптоматическое и поддерживающее.
Для человека с выявленной кардиомиопатии частота посещений и обследований устанавливается индивидуально.