Диастолическая дисфункция миокарда что это такое
Диастолическая дисфункция миокарда что это такое
Определение диастолической дисфункции (или типа диастолического наполнения) основано на нескольких признаках. При большинстве (если не при всех) заболеваниях сердца сначала нарушается процесс расслабления миокарда. При прогрессировании болезни и повышении давления в ЛП от легкого до умеренного скорость ТМП напоминает нормальную (псевдонормализация). При дальнейшем снижении податливости миокарда ЛЖ и увеличении давления в ЛП диастолическое наполнение становится рестриктивным.
У большинства больных с рестриктивным типом диастолической дисфункции присутствуют клиническая симптоматика и плохой прогноз, за исключением тех случаев, когда рестриктивный тип может претерпеть обратное развитие после лечения. Рестриктивный тип может быть необратимым и представлять конечную стадию диастолической си. Таким образом, на основе типа диастолического наполнения можно выделить следующие степени диастолической дисфункции:
• степень 1 (легкая дисфункция) нарушенная релаксация с нормальным давлением наполнения;
• степень 2 (умеренная дисфункции) — псевдонормальная картина ТМП;
• степень 3 (тяжелая обратимая дисфункции) — обратимая рестрикция (высокое давление наполнения);
• степень 4 (тяжелая необратимая дисфункция) — необратимая рестрикция (высокое давление наполнения).
Для диастолической дисфункции степени 1 характерно нормальное давление наполнении, несмотря на имеющееся нарушение расслабления миокарда. Однако у больных С выраженным нарушением релаксации, например при ГКМП, давление может быть повышенным (Е/А 2 10 меск). Это состояние называют диастолической дисфункцией степени 1а (гемодинамически она напоминает диастолическую дисфункцию степени 2).
У молодых пациентов пластическое притяжение ЛЖ в норме сильно выражено, что связано с нормальной релаксацией миокарда, поэтому основное наполнение ЛЖ происходит в раннюю диастолу. В результате обычно Е/А > 1,5, DT = 160-240 мсек (в области перегородки), Еа > 10 см/сек, E/Еа 50 см/сек. Такое сильное расслабление у здоровых лиц проявляется активным движением митрального кольца от верхушки в раннюю диастолу при парастернальной позиции но длинной оси и апикальной четырехкамерной позиции.
При нормальном миокардиальным расслаблении картина скорости продольного движения митрального кольца во время диастолы является зеркальным отражением нормального трансмитрального кровотока: скорость кровотока в раннюю диастолу (Еа) выше, чем скорость кровотока в позднюю диастолу (Аа). Скорость латерального отдела кольца МК всегда выше (в норме > 15 см/сек), чем септального. Еа у здоровых лиц увеличивается при нагрузке, однако соотношение Е/Еа остается таким же, как в покое (обычно < 8).
С возрастом происходит постепенное снижение скорости расслабления миокарда, а также эластического притяжения, что приводит к более медленному снижению давления в ЛЖ. Наполнение его становится более медленным, что способствует развитию картины, сходной с диастолической дисфункцией степени 1. К = 65 годам скорость пика Е достигает скорости пика А, и у лиц старше 70 лет соотношение Е/А обычно < 1,0.
Реверсия соотношения Еа/Аа наступает на 10-15 лет раньше, чем Е/А. Скорость кровотока н легочных венах с возрастом также меняется: скорость ортоградного диастолического кровотока снижается по мере наполнения ЛЖ во время сокращения предсердий, и скорость ортоградного систолического кровотока становится более значительной.
Изучение диастоличсской функции у 1012 лиц без ССЗ в анамнезе при двухмерной ЭхоКГ показали, что все параметры диастоличсской функции ассоциированы с возрастом.
Диастолическая дисфункция миокарда левого желудочка
Диастолическая дисфункция миокарда – что это значит?
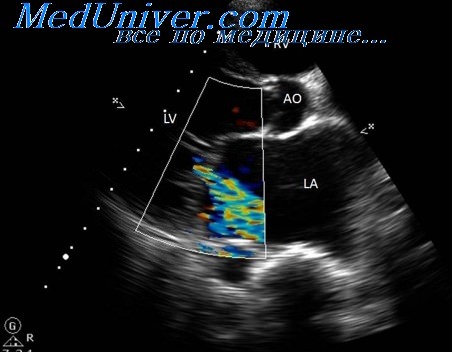
Дисфункция – это сбой в работе органа, в переводе с латинского «затруднение действия», диастолическая дисфункция миокарда, соответственно, это нарушение процесса работы сердечной мышцы и снижение заполнения кровью левого желудочка в период диастолы (ее расслабления). При данном патологическом процессе, уменьшается способность левой камеры миокарда перекачивать в свою полость кровь из легочной артерии, таким образом, уменьшается ее наполняемость при релаксации.
Диастолическая дисфункция миокарда левого желудочка проявляется увеличением отношения конечного давления желудочка и конечного объема в период диастолы. Развитие данной патологии сопровождается снижением податливости стенок левой камеры сердца.
Факт! У 40% больных с сердечной недостаточностью – систолических дисфункций левой камеры нет, а острая сердечная недостаточность — это прогрессирующая диастолическая дисфункция левого желудочка.

Интересно! Несмотря на то, что сердечно-сосудистые заболевания чаще поражают представителей мужского пола, данная дисфункция, наоборот, немного больше «предпочитает» женщин. Возрастная категория – от 60 лет.
Разновидности данной патологии
На сегодняшний день, данную патологию принято разделять на следующие типы:
В зависимости от степени тяжести патологии, принято дополнительное подразделение на:
Основные симптомы внешнего проявления дисфункции
Диастолическая дисфункция миокарда достаточно часто протекает бессимптомно, годами не выдавая своего присутствия. Если же патология проявляется, то обратить внимание следует на появление:
Факторы, провоцирующие развитие патологии
В первую очередь следует отметить, что развитию диастолической дисфункции миокарда, способствует его гипертрофия, т.е. утолщение стенок желудочков и межжелудочковой перегородки.
Основной причиной гипертрофии сердечной мышцы является гипертония. Кроме того, опасность ее развития связывают с чрезмерными физическими нагрузками на организм (например, усиленные занятия спортом, тяжелый физический труд).
Отдельно выделяются факторы, способствующие развитию основной причины – гипертрофии и это:
Способы выявления патологии

Современная терапия патологических нарушений
Для лечения диастолической дисфункции миокарда применяются консервативные методы. План терапии начинается с устранения причин развития патологии. Учитывая, что основной фактор развития – гипертрофия, которая развивается вследствие гипертонии, то непременно назначаются антигипертензивные препараты и производится постоянный контроль артериального давления.
Среди препаратов, применяющихся для терапии дисфункции, выделяют такие группы:
Сердечные болезни: лечение диастолической дисфункции
Диастолическая дисфункция относится к механическому отказу камер сердца правильно заполняться кровью во время диастолической фазы сердечного цикла. Это вызвано неадекватным расслаблением желудочков во время диастолы.
Фазы сердечного цикла
В сердцебиении или сердечном цикле есть две фазы:
Диастолическая дисфункция
Нарушение диастолической фазы может вызвать несколько проблем. Неадекватное наполнение левого желудочка приводит к уменьшению количества крови, которая откачивается из сердца для насыщения кислородом различных частей тела. Кроме того, если желудочек не заполняется кровью должным образом, кровь забирается обратно в предсердие, а затем — в легкие, повышая градиент давления крови в легочных сосудах. Этот несоответствующий градиент давления вызывает утечку жидкости или транссудата из этих сосудов в альвеолы легких, вызывая отек легких.
Симптомы и лечение диастолической дисфункции
Диастолическая дисфункция может вызывать симптомы в течение многих месяцев или даже лет, а медленное прогрессирование заболевания означает, что многие люди переносят болезнь, не требуя какого-либо специального лечения.
В случаях состояний, которые предрасполагают к диастолической дисфункции, следует лечить основное заболевание. Например, высокое кровяное давление и диабет следует лечить надлежащим образом.
Мерцательная аритмия — это еще одно состояние, требующее немедленного лечения, поскольку неадекватная перекачка крови через предсердие в желудочки также может привести к диастолической дисфункции. Если мерцательная аритмия вызывает учащение сердцебиения, для замедления сердечного ритма можно назначать лекарства.
Специфическая терапия
Роль специфических агентов в лечении диастолической дисфункции еще не ясна. Некоторые исследования показывают, что блокаторы кальциевых каналов в некоторых случаях могут снижать жесткость желудочков. Ингибиторы ангиотензинпревращающего фермента могут быть эффективными в предотвращении ремоделирования желудочков.
Примеры этих агентов включают:
Подход первой линии к диастолической дисфункции в настоящее время — это терапия бета-блокаторами, которая замедляет частоту сердечных сокращений и позволяет желудочкам правильно наполняться кровью.
Диастолическая дисфункция может в конечном итоге привести к отеку легких, серьезному состоянию, которое требует немедленного лечения. Подход к лечению отека легких ориентирован на препараты, снижающие частоту сердечных сокращений, а также диуретики для удаления жидкости из организма.
Отказ от ответственности: этот контент, включая советы, предоставляет только общую информацию. Это никоим образом не заменяет квалифицированное медицинское заключение. Для получения дополнительной информации всегда консультируйтесь со специалистом или вашим лечащим врачом.
Добавьте «Правду.Ру» в свои источники в Яндекс.Новости или News.Google, либо Яндекс.Дзен
Быстрые новости в Telegram-канале Правды.Ру. Не забудьте подписаться, чтоб быть в курсе событий.
Сердечная недостаточность: симптомы, причины, лечение
Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Левая сторона сердца отвечает за перекачку богатой кислородом крови по всему телу к органам. При левосторонней сердечной недостаточности насосная функция левого желудочка ограничена, что приводит к недостаточному количеству крови, обогащенной кислородом, для прокачки по всему организму. Вместо этого кровь остается в легочной циркуляции, что может привести к образованию жидкости в легких (отек легких), затрудненному дыханию, раздражению горла, «дребезжащему» звуку при дыхании, слабости или головокружению.
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
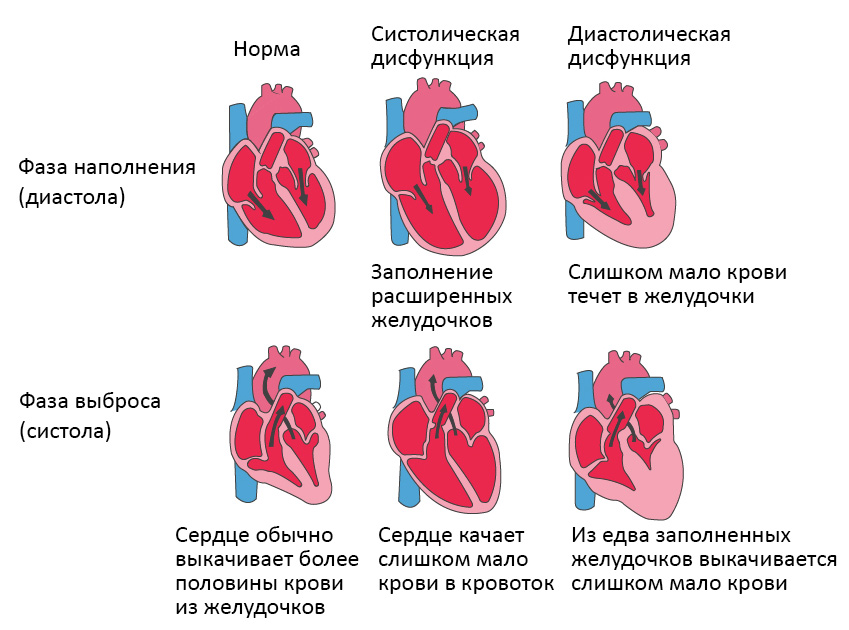
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Сердечная недостаточность не может быть «излечена». Тем не менее, ожидаемая продолжительность жизни пациента может быть значительно увеличена. Это зависит от типа сердечной недостаточности, а также от возраста, сопутствующих заболеваний и образа жизни человека. Если лечить сопутствующие заболевания (например, высокое кровяное давление), вести здоровый образ жизни и соблюдать рекомендации врача, возможен хороший долгосрочный прогноз.
Ишемия миокарда и нарушение диастолической функции левого желудочка
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Кафедра кардиологии РМАПО, Москва
В последние годы внимание многих исследователей привлекает возможность изучения функции миокарда в фазу диастолы, т.е. диастолической функции миокарда левого желудочка.
Интерес к данной проблеме основан на том, что в целом ряде исследований продемонстрирована ведущая роль нарушения диастолической функции левого желудочка в развитии сердечной недостаточности при многих заболеваниях. Известно также, что некоторые нарушения ритма сопровождаются явлениями диастолической дисфункции. Все вышесказанное делает проблему изучения процесса расслабления левого желудочка весьма актуальной.
Накопленные на сегодня данные свидетельствуют о том, что диастолическое наполнение левого желудочка определяется многими факторами, среди которых наибольшее значение придают активному расслаблению миокарда левого желудочка в раннюю фазу диастолы, эластическим свойствам самого миокарда, в частности, степени его ригидности, давлению, которое создается в левом предсердии в момент его систолы, состоянию митрального клапана и связанных с ним подклапанных структур [1—4]. При различных заболеваниях сердца патологические изменения самого миокарда левого желудочка могут привести к нарушению диастолической функции левого желудочка.
Принято выделять следующие периоды диастолы: период раннего диастолического наполнения левого желудочка, который состоит из фазы быстрого и медленного наполнения, и период позднего диастолического наполнения левого желудочка, совпадающий с систолой левого предсердия [8,13]. Объем кровотока через митральный клапан и его скорость во время раннего диастолического наполнения определяется активным энергозависимым расслаблением миокарда левого желудочка, жесткостью камеры [2,3] и уровнем давления в левом предсердии в начале диастолы левого желудочка [4,5]. Рядом исследований показано, что расслабление левого желудочка в раннюю диастолу представляет собой активный энергозависимый процесс, управляемый такими основными механизмами, как нагрузка сокращения, расслабления, неоднородность распределения нагрузки [2]. На период раннего диастолического наполнения левого желудочка влияют диастолическая деформация полости желудочка, а также внутрижелудочковое давление в момент открытия митрального клапана [1,2]. Совокупность действия перечисленных факторов создает так называемую присасывающую функцию левого желудочка, которая и определяет перемещение части объема крови из полости левого предсердия в полость левого желудочка. По окончании быстрого наполнения разница в давлении между левыми камерами снижается, наступает фаза медленного наполнения, во время которой градиент между предсердием и желудочком невелик, и кровоток из предсердия в желудочек небольшой. К моменту наступления систолы левого предсердия этот градиент начинает вновь возрастать, что проявляется в повторном ускорении кровотока через митральный клапан [5].
Во время систолы предсердия объем трансмитрального кровотока, поступающий в полость левого желудочка, зависит от давления в левом предсердии во время систолы, от ригидности стенок левого желудочка, конечного диастолического давления в полости желудочка. Дополнительным фактором, влияющим на процесс наполнения, следует считать также вязкость крови [1,2]. В норме объем и скорость кровотока через митральный клапан в период ранней диастолы значительно превышают эти показатели в период систолы предсердий.
Методические вопросы определения диастолической функции
В последние годы с внедрением в широкую практику допплер-кардиографии появилась возможность измерения скоростей трансмитрального кровотока в различные периоды диастолы неинвазивным путем. Следует заметить, что допплерографическое исследование трансмитрального кровотока позволяет надежно верифицировать только фазу раннего быстрого диастолического наполнения и фазу систолы предсердия, поскольку волна L, отражающая медленное диастолическое наполнение, может быть выявлена на допплерограмме только в 25% случаев и к тому же очень вариабельна по величине и продолжительности [1].
При отсутствии нарушений диастолической функции левого желудочка у здоровых лиц молодого и среднего возраста пиковая скорость Е (Еmax) и площадь под кривой Е (интеграл скорости Е, обозначаемый Еi) превышают величину пиковой и интегральной скоростей А (соответственно Аmax и Аi) [1,6—8]. По данным разных авторов, соотношение скоростей периодов раннего и позднего диастолического наполнения левого желудочка колеблется от 1,0 до 2,2 для интегралов скоростей и от 0,9 до 1,7 для пиковых скоростей. Измеряемое при одновременной записи митрального и аортального потоков время изометрического расслабления миокарда левого желудочка также в значительной мере зависит от возраста, наиболее часто оно составляет 74±26 мс [1,2].
В ряде работ показана также взаимосвязь между возрастанием вклада предсердной составляющей диастолического наполнения левого желудочка и возрастом обследуемых, что выражается уменьшением соотношений скоростей периодов раннего и позднего диастолического наполнения за счет возрастания скоростей периода предсердной систолы и уменьшения скоростей периода раннего диастолического наполнения. Следует также отметить, что данные по фазовому анализу диастолы в литературе неполны и неоднородны в терминологическом определении, что требует дальнейшего исследования этого вопроса.
На основании вышеизложенного можно сделать вывод, что в норме диастолическая функция левого желудочка определяется следующими наиболее существенными моментами: диастолической деформацией левого желудочка, давлением в его полости к моменту открытия митрального клапана, ригидностью стенок левого желудочка, сохранностью структур митрального комплекса и реологическими свойствами самой крови.
Нарушение диастолической функции при ишемии миокарда
При наличии хронической ишемии миокарда возрастает жесткость или ригидность его стенок [4,6,9]. В частности, ряд исследователей убедительно показали наличие тесной корреляции между диастолическими свойствами сердца и максимальным потреблением кислорода миокардом в покое и при нагрузке.
На современном уровне разработки этого вопроса патогенетический механизм нарушения диастолического расслабления левого желудочка выглядит следующим образом: недостаточное обеспечение миокарда кислородом приводит к возникновению дефицита макроэргических соединений, что в свою очередь приводит к замедлению процесса раннего диастолического расслабления левого желудочка.
Указанные изменения сказываются на процессе наполнения камеры желудочка в раннюю диастолу: вследствие более медленного, чем обычно, снижения давления в камере левого желудочка, момент, когда уровни давления между желудочком и предсердием сравниваются, достигается позже. Это приводит к увеличению продолжительности периода изометрического расслабления миокарда левого желудочка. После открытия митрального клапана градиент давления между желудочком и предсердием оказывается меньшим, чем в норме, и, следовательно, поток раннего диастолического наполнения уменьшается. Своеобразная компенсация обеспечивается в период систолы предсердия, когда объем крови, необходимый для адекватного наполнения левого желудочка, поступает во время активного сокращения камеры предсердия. Таким образом, предсердный вклад в формирование ударного объема камеры возрастает [1—4, 6, 8, 10]. Вышеуказанные гемодинамические изменения относят к раннему типу нарушения диастолы желудочка, при котором не происходит существенного повышения давления в камере левого предсердия, и, соответственно, изменений гемодинамики малого круга кровообращения и признаков застойной сердечной недостаточности при этом не наблюдается [2,11].
Значительно сложнее выглядит объяснение патогенетических моментов влияния ишемии у больных с нарушением диастолической функции по рестриктивному типу. Для формирования данного вида нарушения диастолы необходимы следующие основные моменты: высокое конечно-диастолическое давление в полости левого желудочка, формируемое значительной жесткостью его миокарда [2,11,12], высокое давление в полости левого предсердия [4,11,13], обеспечивающее адекватное наполнение желудочка в раннюю диастолу, снижение систолической функции левого предсердия. Большинство авторов в этой связи указывают на достаточно редкую встречаемость рестриктивного типа нарушения диастолы у больных ИБС [4 6], поскольку высокая жесткость миокарда чаще связана с его органическим поражением, например, при рестриктивной кардиомиопатии, инфильтративных кардиопатиях [7,8]. Для больных коронарной болезнью сердца характерно наличие очаговой патологии миокарда и формирование высокой его жесткости в связи с длительной, хронической его ишемией и развитием фиброза.
Таким образом, на сегодняшний день достаточно очевидным является факт отрицательного влияния ишемии миокарда на процесс диастолического наполнения левого желудочка. Поэтому целесообразно коснуться также и вопросов диагностики нарушения диастолической функции у рассматриваемой категории больных.
Наряду с инвазивными методами исследования (вентрикулография) и радионуклидными методами (радионуклидная вентрикулография) все большее значение приобретает в последние годы допплер-кардиография [8,11,12]. Общепринятым на сегодня является выделение 2 типов нарушения диастолической функции левого желудочка по данным допплер-кардиографии [8].
1-й тип, при котором в результате нарушения ранней фазы диастолы желудочка уменьшаются скорость и объем кровотока через митральное отверстие в раннюю фазу диастолы (Епик) и увеличиваются объем и скорость кровотока в период предсердной систолы (Апик), при этом отмечается увеличение времени изометрического расслабления миокарда левого желудочка (ВИРМ) и удлинение времени замедления (ВЗ) потока Е.
2-й тип, обозначаемый как псевдонормальный, или рестриктивный, который предполагает наличие значительной ригидности миокарда желудочка, что приводит к повышению диастолического давления в камере желудочка, а затем и в предсердии, причем давление в камере предсердия может значительно превышать давление в полости желудочка к моменту начала диастолы последнего, что обеспечивает наличие значительного градиента давления между камерами в начале диастолы; при этом меняется характер трансмитрального кровотока: увеличивается Епик и уменьшается Апик, укорачиваются и ранее указанные временные интервалы (ВИРМ и ВЗ).
Ряд авторов предлагают разделять нарушения диастолической функции левого желудочка на 3 типа: ранний, псевдонормальный и рестриктивный. Так, Е.Braunwald [2] предлагает дифференцировать псевдонормальный тип нарушения от нормы и рестриктивного типа на основании продолжительности времени замедления пика Е раннего наполнения, который, как известно, укорачивается при псевдонормальном и рестриктивном типах нарушения диастолы. Правомерность такого подхода вызывает сомнения в свете наличия в литературе данных о существенном влиянии на продолжительность временных интервалов диастолы частоты сердечных сокращений в момент исследования.
Другие авторы указывают на возможность дифференциации между псевдонормальным типом нарушения и нормой с помощью оценки потоков в легочных венах. При псевдонормальном типе имеется повышение давления в левом предсердии, что сказывается на характере наполнения левого предсердия [11].
Роль и место цветной допплеровской М-модальной ЭхоКГ в дифференциальной диагностике между вышеуказанными типами наполнения левого желудочка на сегодняшний день не вполне ясны. Ряд авторов считает, что указанная методика помогает отличить псевдонормальный тип наполнения от рестриктивного и нормы [1,2], в то же время остается открытым вопрос о степени и характере влияния на точность измерений в этом режиме таких факторов, как частота сердечных сокращений, вязкость крови, состояние миокарда левого предсердия и др. Думается, что цветное допплеровское картирование в этой ситуации не имеет принципиальных преимуществ перед обычной допплерограммой, потому что при М-модальной развертке цветного допплеровского изображения также проводится измерение временных интервалов, описанных выше, а значит, сохраняется и влияние всех ранее указанных ограничивающих факторов.
Важной представляется возможность изучения сегментарной диастолической функции при помощи метода допплеровской визуализации тканей с М-модальной разверткой [8,11]. Применение этого метода дает возможность оценить не только общее состояние диастолической функции, но и характер расслабления отдельных сегментов, что особенно важно при оценке влияния ишемии миокарда на эти параметры в покое и при проведении нагрузочных проб.
Клиническое значение диастолической дисфункции левого желудочка и возможности медикаментозного воздействия
ИБС является одной из самых частых причин возникновения диастолической дисфункции левого желудочка [1,4,6] вследствие нарушения раннего диастолического расслабления на фоне острой или хронической ишемии, повышения жесткости миокарда в месте постинфарктного рубца и формирования соединительной ткани на фоне хронической ишемии. Кроме того, повышение жесткости гипертрофированного интактного миокарда у больных ИБС может быть связано с ишемией на фоне коронарной недостаточности вследствие стеноза артерии, кровоснабжающей этот участок миокарда, и в результате относительной коронарной недостаточности, которая часто имеет место при гипертрофии. Известно также, что диастолическая дисфункция может возникать и без нарушения систолической функции левого желудочка [2,14]. Но нарушение диастолической функции даже в изолированном виде приводит к существенному ухудшению центральной гемодинамики и может способствовать возникновению или прогрессированию существовавшей ранее систолической сердечной недостаточности [11,14].
Прогноз у больных ишемической болезнью сердца, у которых имеется диастолическая дисфункция, более неблагоприятный [1,2,14], что делает актуальной проблему ее медикаментозной коррекции.
Вопросам медикаментозной терапии нарушения диастолической функции у больных ИБС посвящено мало работ. Кроме того, на сегодняшний день нет ни одного крупного исследования по этому вопросу. В научной литературе за последние годы опубликованы в основном экспериментальные работы на животных, посвященные изучению влияния антиангинальных препаратов различных групп, а также ингибиторов АПФ (эналаприл – SOLVD – investigators) на процесс диастолического расслабления миокарда [15,16,17,18]. По результатам этих исследований наибольшая эффективность отмечена при применении антагонистов кальция, b-адреноблокаторов, ингибиторов АПФ. Так, например, E.Omerovic и соавт. (1999) продемонстрировали положительный эффект селективного b1-блокатора метопролола на состояние систолической и диастолической функции левого желудочка при инфаркте миокарда.
Существуют и отдельные клинические работы, посвященные этому вопросу. A.Tsoukas и соавт. (1999), изучая влияние комбинированной терапии диуретиками и ингибиторами АПФ на состояние центральной гемодинамики у больных с рестриктивным типом трансмитрального кровотока и сниженной фракцией выброса левого желудочка (
Литература
1. Барац С.С., Закроева А.Г. Диастолическая дисфункция сердца по показателям трансмитрального кровотока и потока в легочных венах: дискуссионные вопросы патогенеза, терминологии и классификации. Кардиология 1998; 5: 69—76.
2. E. Braunwald ed., Heart disease, 5th Ed., W.B. Saunders company 1997.
3. Caash W.H., Apstein C-S., Levine H.J. et al. Diastolic properties of the left ventricle. In.- The LV-basic and clinical aspects. Ed. H.J.Levine. Boston. 1985; 143.
4. Choong C.Y. Left ventricle: diastolic function — its principles and evaluation.-Principles and practice of echocardiography. Ed. A.Weiman. Philadelphia. Lea and Febiger. 1994; 1721—9.
5. Bonow P.O., Frederick 1.М., Bacliarach S.J. et al. Atrial systole and left ventricular filling in Hypertrophic cardiomyopathy: effect of verapamil. Amer J Cardiology 1983; 51: 1386.
6. Бащинский С.Е., Осипов М.А. Диагностическая ценность изучения диастолической функции левого желудочка при проведении стресс-допплер-эхокардиографии у больных ишемической болезнью сердца. Кардиология 1991; 9: 28—31.
7. Bessen M., Gardin J-N. Evaluation of left ventricular diastolic function. Cardiol.Clinics 1990; 18: 315—32.
8. Feigenbaum H. Echocardiography.- 5th Edition.- Lea & Ebiger.-Philadelphia. 1994; 166—72,189—91.
9. Желнов В.В., Павлова И.Ф., Симонов В.И., Батищев А.А. Диастолическая функция левого желудочка у больных ишемической болезнью сердца. Кардиология 1993; 5: 12—4.
10. Добротворская Т.Е., Супрун Е.К., Шуков А.А. Влияние эналаприла на систолическую и диастолическую функцию левого желудочка при застойной сердечной недостаточности. Кардиология 1994; 12: 106—12.
11. Christopher P., Appleton M.D. Doppler assesement of left venricular diastolic function: the refinements continue. JACC 1993; 21(7): 1697—700.
12. Cecconi M.,Manfrin M., Zanoli R. et al. Doppler echocardiographic evaluation of left ventricular end-diastolic pressure in patients with coronary artery disease. J Am Soc Echocardiol 1996; 110: 241—50.
13. Castello D., Vaughn M., Dressler F.A. et al. Relation between pulmonary venous flow and pulmonary weige pressure: influence of cardiac output. Amer Heart J 1995; 130: P.127—31.
14. Vasan R.S., Benjamin E.J., Levy D. Congestive heart failure with normal left ventricular systolic function. Arch Intern Med. 1996: 156: 146—57.
15. Barbier Р., Tamborini G., Alioto G., Pepi M. Acute filling pattern changes of the failing left ventricle after captopril as related to ventricular structure. Cardiology 1996; 87: 153—60.
16. Goldstein S. Beta-blockers: insights into the mechanism of action in patients with left ventricular dysfunction. J Heart Failure. 1996: 13: 115.
17. Poultur H., Rousseau M.F., van Eyll C., et. al. Effects with long-term enalapril therapy on left ventricular diastolic properties in patients with depressed ejection fraction. SOLVD Investigators. Circulation 1993 Aug 88: 2 481-91
18. Sasaki M.,Oki T., Inchi A., Tabata T., et. al. Relationship between the angiotensin converting enzyme gene polymorphism and the effects of enalapril on left ventricular hypertrophy and impaired diastolic filling in essential hypertension: M-mode and pulsed Doppler echocardiographic studies. J Hypertens 1996 Dec 14: 12 1403-8