Диагноз фнп у ребенка что
Функциональные расстройства желудочно-кишечного тракта у детей: диагностика и возможности спазмолитической терапии
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Статья посвящена проблеме функциональных расстройств желудочно-кишечного тракта у детей и вопросам их диагностики и лечения
Введение
Функциональные нарушения (ФН) желудочно-кишечного тракта (ЖКТ) – одна из самых распространенных проблем в детской гастроэнтерологии. По данным различных авторов, ФН ЖКТ встречаются у 55–75% детей первых месяцев жизни [1]. По мере взросления ребенка частота функциональных расстройств нарастает, формы их становятся более разнообразными. У многих детей c возрастом наблюдается эволюция симптомов ФН, к примеру: срыгивания у детей до 1 года, циклическая рвота у детей 3–8 лет и абдоминальные боли, диспепсия у детей старше 8 лет [2]. Этому способствуют анатомо-физиологические возрастные особенности развития ЖКТ у детей, нарушения режима и техники вскармливания у младенцев, режима и характера питания – у старших детей, а также нарастающие физические и психоэмоциональные нагрузки, частая сочетанная патология ЦНС. Особенностями детского возраста являются неспецифичность жалоб, которые может предъявить маленький пациент, невозможность локализации боли у детей младшего возраста. Многочисленные жалобы ребенка вызывают значительную тревогу у родителей. На их простые вопросы «Что не так с моим ребенком? Почему такое происходит? Как долго это будет продолжаться? Можно ли это вылечить?» должен ответить педиатр.
Терминология и классификация
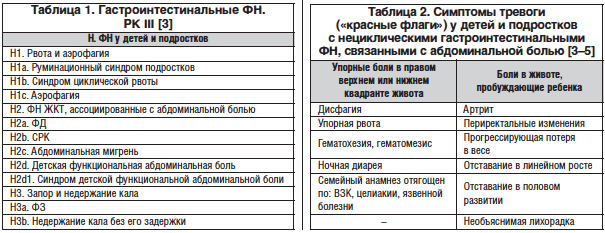
Согласно Римским критериям III пересмотра (РК III, 2006) [3] (табл. 1), гастроинтестинальные ФН у детей и подростков включают разнообразную комбинацию хронических или рецидивирующих симптомов без структурных или биохимических нарушений.
Задача педиатра на первичном приеме при сборе анамнеза болезни и осмотре ребенка обратить внимание на возможные «симптомы тревоги» («красные флаги») (табл. 2) для исключения органической патологии ЖКТ [4–5]. Такие изменения требуют углубленного, нередко инвазивного обследования.
Преимущественный симптом ФН позволяет установить диагноз и определить подходы к терапии. РК III являются важным диагностическим инструментом в ежедневной работе педиатра.
Наиболее часто среди детей и подростков выявляются следующие ФН ЖКТ: абдоминальная боль (25–40% случаев), функциональная диспепсия (ФД) (до 27% случаев), синдром раздраженного кишечника (СРК) (до 45% детей) и функциональный запор (ФЗ) (до 25% случаев). Остальные расстройства (рвота и аэрофагия, абдоминальная мигрень, детская функциональная абдоминальная боль, недержание стула) наблюдаются значительно реже [2, 3, 5, 14, 21].
H2. Функциональные расстройства ЖКТ, связанные с абдоминальной болью
Абдоминальная боль – самая частая, пугающая, но неспецифичная из жалоб у детей при ФН ЖКТ. Она заставляет пациентов и их родителей обращаться за врачебной помощью. 10–15% детей и подростков, не имеющих каких-либо органических заболеваний, предъявляют жалобы на боли в животе [6], т. е. имеют ФН. С другой стороны, боли в животе у ребенка в 90% случаев являются функциональными.
Диагностические РК III [3] позволяют установить преимущественную форму ФН.
H2a. Функциональная диспепсия (табл. 3)
Диспепсия беспокоит от 3,5 до 27% детей и подростков в различных странах [2, 5]. Разграничение диспепсии на варианты – язвенноподобный и дискинетический – у младших детей не оправданно вследствие неспецифичности жалоб, невозможности разграничить чувства боли и дискомфорта в животе [3].
Обязательная необходимость эндоскопического обследования при постановке такого диагноза ставится под сомнение. Частота изменений слизистой оболочки верхних отделов ЖКТ, объясняющих диспепсические жалобы, у детей значительно меньше, чем у взрослых [7]. При «симптомах тревоги» (табл. 2) проведение эзофагогастродуоденоскопии, подтверждение ассоциации с Helicobacter pylori (H. pylori) обязательно, особенно при наличии дисфагии и сохранении или рецидиве упорной симптоматики на фоне антисекреторной терапии [8]. Диспепсия может длительно сохраняться после перенесенных кишечных и респираторных вирусных инфекций [9]. Поэтому наличие умеренных воспалительных изменений в биоптатах слизистой оболочки пищевода, желудка, двенадцатиперстной кишки при морфологическом исследовании не противоречит диагнозу ФН [9]. У детей с ФД наблюдаются: расстройства миоэлектрической активности желудка, замедленная эвакуация пищи из желудка, изменение антродуоденальной моторики, снижение ответа стенки желудка на нагрузку объемом пищи [10–12].
Принципы и подходы к терапии ФД у детей: отказ от применения нестероидных противовоспалительных препаратов, диета с исключением/ограничением провоцирующих продуктов (таких как кофеин, специи, жирная пища). При преимущественно болевом синдроме применяются антисекреторные препараты (ингибиторы протонной помпы), прокинетики – при дискомфорте в верхней половине живота [3]. При подтверждении H. pylori-этиологии функциональных расстройств показана эрадикационная терапия [13].
H2b. Синдром раздраженного кишечника (табл. 4)
Согласно данным западных исследователей, СРК встречается у 22–45% детей 4–18 лет [14].
Подтверждают диагноз СРК сочетание дискомфорта или боли в животе с изменениями стула: частоты (4 и более раз в день или 2 и менее раз в неделю), формы (от «овечьего»/твердого стула до неоформленного/водянистого), нарушение пассажа стула (натуживание, внезапные позывы к дефекации или ощущение неполного опорожнения прямой кишки), пассаж слизи, метеоризм [3].
Основным патогенетическим компонентом СРК является висцеральная гиперчувствительность [15], возникающая из-за ряда патологических процессов: инфекций, воспаления, травмы кишечника, аллергии, нарушающих моторику кишечника [16]. Также имеют значение генетическая предрасположенность, стрессовые ситуации, наличие схожих нарушений у родителей. Часто симптомам СРК сопутствуют тревожность, депрессия и спектр различных соматических жалоб.
В зависимости от ведущего клинического синдрома выделяют 3 варианта течения СРК: с преобладанием болей и метеоризма, с запорами, с диареей. Хотя нередки комбинации и чередование основных симптомов СРК.
Внимательное изучение анамнеза заболевания, возможных триггерных факторов возникновения СРК у пациента, отсутствие «симптомов тревоги», нормальные данные физикального обследования, неизмененные ростовые кривые ребенка позволяют избежать инвазивных процедур в большинстве случаев [17].
Принципы и подходы к терапии разнообразны: беседа с родителями и самим пациентом (снижение тревожности, объяснение причин и механизмов развития данных нарушений), психологическая коррекция, диетотерапия, фармакотерапия (в зависимости от варианта течения СРК – спазмолитики, слабительные или антидиарейные, седативные препараты, пре- и пробиотики), лечебная физкультура и физиотерапия, в т. ч. иглорефлексотерапия.
Лечение
Лечение СРК начинается с изменения стиля жизни, выработки определенного стереотипного поведения в отношении туалета: регулярное посещение туалета и ведение дневника стула, поощрение продуктивного посещения туалета.
Диетотерапия при преобладающих запорах обогащена пищевыми волокнами, включает достаточный объем жидкости, продукты, стимулирующие моторику толстой кишки (фрукты и овощи, молочнокислые продукты). При преобладании диареи включаются продукты с закрепляющим действием. При преобладании метеоризма исключают газообразующие продукты.
Фармакотерапия СРК зависит от варианта его течения [18–20, 30], общим является обязательное подключение седативных средств, адаптогенов, которые может назначить педиатр или невролог. Предпочтительны в педиатрии растительные седативные средства с доказанной эффективностью на основе мяты перечной, мяты лимонной, валерианы. Полезен их дополнительный спазмолитический эффект. Также дополнительный терапевтический эффект при любом варианте СРК дает присоединение к терапии ферментов (при запорах – желчесодержащих), пре- и пробиотиков.

При преимущественно болевом синдроме применяются спазмолитики различных групп и средства, уменьшающие метеоризм (симетикон).
При запорах показаны слабительные, увеличивающие объем каловых масс (лактулоза, макрогол и др.), короткие курсы стимулирующих слабительных, спазмолитики. При диарее применяются антидиарейные средства (лоперамид), сорбенты, спазмолитики. Интересно применение комплексного препарата, содержащего релиз-активные антитела к гистамину, фактору некроза опухоли-a, белку S-100, применяемого при различных вариантах СРК [20]. Терапия направлена не только на купирование основных симптомов СРК, но и на нормализацию моторных нарушений кишки, снижение висцеральной гиперчувствительности, коррекцию механизмов восприятия болей.
H3. Функциональный запор (табл. 5)
Каждый четвертый ребенок страдает запорами [21], более чем у 1/3 детей с этой проблемой заболевание принимает хроническое течение. Истинная частота запоров неизвестна, т. к. не все родители понимают серьезность проблемы и не обращаются за медицинской помощью, занимаясь самолечением. Кроме того, имеется множество возрастных и индивидуальных детских особенностей строения и развития толстой кишки, что обусловливает значительную вариабельность частоты стула у ребенка.
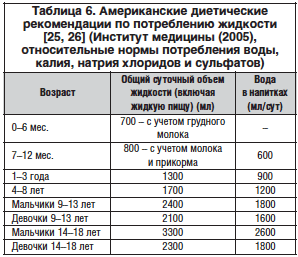
Запор (от лат. constipatio) (по W.G. Thommpson, 1999 [22]) – нарушение функции кишечника, выражающееся увеличением интервалов между актами дефекации по сравнению с индивидуальной физиологической нормой, затруднением акта дефекации, чувством неполного опорожнения кишечника, отхождением малого количества кала повышенной плотности (табл. 6).
Запоры принято подразделять на первичные (функциональные, идиопатические) либо вторичные, связанные с множеством патогенетических механизмов. Вторичные запоры чаще связаны с органическими и неврологическими причинами и очень редко – с эндокринными [23]. Хронические запоры вследствие органических причин, как правило, развиваются постепенно, утяжеляются с ростом ребенка и отражают декомпенсацию функции кишки. Большая часть детей (до 95%) страдают ФЗ [24].
При сборе анамнеза болезни и осмотре следует обратить внимание на возможные «симптомы тревоги» [25, 26], подозрительные в отношении врожденной органической патологии толстой кишки, аномалии развития спинного мозга и метаболических расстройств: возникновение запора с рождения, позднее (более 48 ч) отхождение мекония; отставание в развитии ребенка; выраженный метеоризм и рвота; нарушения раннего моторного развития.
Оценка комплекса данных анамнеза и специализированного физикального обследования ребенка с запором, включающего осмотр перианальной области, ягодиц, спины, оценку мышечного тонуса, силы и рефлексов в нижних конечностях, в некоторых случаях – пальцевое ректальное исследование, позволяет решить вопрос о необходимости дальнейших диагностических мероприятий. Если запор носит функциональный характер, назначается стартовая терапия. В большинстве случаев не требуется дальнейших инструментальных исследований. Обнаружение «симптомов тревоги» является показанием к дообследованию ребенка [26].
Для успешного лечения запора необходим индивидуальный подход к каждому ребенку. Нужно учитывать все возможные факторы: возраст ребенка, этиологию и длительность запора, наличие сочетанной патологии, эффективность ранее проведенного лечения. Комплексное лечение запоров включает изменение образа жизни, коррекцию питания, медикаментозные и немедикаментозные методы лечения (лечебная физкультура, физиотерапевтические процедуры, санаторно-курортное лечение, методика биологической обратной связи).
Для ребенка старшего возраста крайне важна «информационная поддержка»: в беседе с ребенком и родителями обсуждаются вопросы о частоте и качестве стула, запорах, на руки даются материал о содержании диеты, лечебной физкультуре, памятка о приеме лекарств, информация о наблюдении для участкового педиатра. В рационе ребенка старше 1 года, страдающего запором, должна быть пища с высоким содержанием пищевых волокон (отруби, овощи, фрукты), лакто- и ацидофильными бактериями.
Для профилактики запоров у детей старшего возраста необходимым условием является постоянная физическая нагрузка. Лечебная физкультура должна быть направлена на повышение давления в брюшной полости, стимуляцию кишечной моторики, укрепление мышц тазового дна. Необходимы соблюдение режима дня, профилактика острых инфекционных заболеваний.
Согласно данным большинства исследователей, даже стартовая терапия запоров не должна ограничиваться рекомендациями относительно режима и диеты (достаточный прием жидкости и пищевых волокон) [26]. Имеющиеся в арсенале педиатра слабительные средства разделяются на группы по механизму действия (табл. 7) [23].
Лекарственная терапия запоров для детей до 1 года: в качестве смягчителей показаны лактулоза, сорбит, кукурузный сироп, изредка стимулирующие слабительные, не показаны минеральные масла. Дети старше 1 года: возможна диетическая коррекция (фрукты, овощи, зерна), из лекарственных средств применяются минеральные масла, магния сульфат, лактулоза, сорбитол, короткие курсы стимулирующих слабительных(возможно использование пикосульфата натрия (Гуттулакс®) у детей младше 4-х лет в дозировке 1 капля на 2 кг массы тела), длительный прием полиэтиленгликоля (макрогол) в низких дозах у детей с упорным запором [3, 23–28].
Дополнительное назначение препаратов определяется преимущественным механизмом развития запора и спектром сочетанной патологии, применяются спазмолитики, прокинетики, желчегонные препараты, ферменты с желчными кислотами, пре- и пробиотики.
Правильное формирование туалетных навыков, метод биологической обратной связи высокоэффективны при аноректальной дисфункции [27, 28].
Гладкомышечный спазм часто является патогенетически последним звеном и основной причиной многих ФН ЖКТ у детей, прежде всего синдрома абдоминальной боли, СРК, большинства случаев ФЗ.
В арсенале педиатра имеется большой спектр спазмолитических препаратов, список их постоянно пополняется [29].
Регуляция активности гладкомышечных клеток осуществляется центральной и вегетативной нервными системами, а также воздействием на опиоидные и серотониновые рецепторы с помощью нейропептидов. Спазмолитические препараты можно разделить на 2 группы: нейротропные и миотропные.
Нейротропные препараты влияют на проведение импульса в вегетативной нервной системе путем действия на холино- и адренорецепторы. Наиболее известен и активно применяется в педиатрии препарат тримебутин, действующий на энкефалиновые рецепторы нервных сплетений Мейсснера и Ауэрбаха, обладающий прокинетическим и спазмолитическим действием. Показания к применению анксиолитиков и антидепрессантов, также обладающих нейротропным спазмолитическим действием, в педиатрии ограничены.
В практической педиатрии наиболее широко применяются миоспазмолитики. Возбуждение М-холинорецепторов вызывает открытие натриевых каналов, поступление ионов натрия в клетку приводит к деполяризации мембраны, открытию потенциал-зависимых кальциевых каналов и поступлению ионов кальция в клетку. Далее следует каскад биохимических реакций, приводящий к образованию актин-миозинового комплекса, сокращению миоцита. Расслабление миоцита происходит за счет накопления в клетке циклического аденозинмонофосфата (цАМФ) и циклического гуанозинмонофосфата.
В настоящее время известно несколько групп миотропных спазмолитиков, отличающихся по механизму действия.
Дротаверин и папаверин давно используются в педиатрии и доказали свою эффективность. Препараты ингибируют фосфодиэстеразу 4-го типа, что ведет к накоплению цАМФ и расслаблению миоцита. Однако системность их действия на гладкомышечные органы, наличие постспазмовой гипотонии ограничивают курсовое применение, препараты чаще применяются по требованию.
Необходимость селективного действия спазмолитиков привела к созданию новых препаратов.
Мебеверин – миотропный спазмолитик, блокирующий натриевые каналы. Эффективность препарата выше, чем у традиционных спазмолитиков, он хорошо переносится, действует длительно (до 12 ч), включен в схемы лечения заболеваний кишечника, билиарных путей, поджелудочной железы, но имеет возрастные ограничения – применяется только с 18 лет.
Сочетанное действие пинаверия бромида связано с блокадой кальциевых каналов, подавлением спазма, вызванного холецистокинином и субстанцией Р, умеренным М-холиноблокирующим эффектом. Препарат широко используется в гастроэнтерологии при многих ФН ЖКТ у взрослых больных. Опыт применения его в педиатрии ограничен, препарат не рекомендован до 18 лет.
К спазмолитикам первой ступени применяется ряд требований: высокий уровень безопасности, высокая спазмолитическая активность, длительный спазмолитический эффект, большой международный опыт применения, доступность (невысокая стоимость), возможность самолечения (безрецептурный отпуск), наличие пероральных форм.
Гиосцина бутилбромид (Бускопан®, «Берингер Ингельхайм Фарма», Германия) как медицинский препарат известен с 1950-х гг., впервые получен и применен в Германии и неоднократно доказал свою эффективность и безопасность во многих странах при различных заболеваниях, сопровождающихся болевым синдромом [30]. Гиосцина бутибромид – М-холиноблокатор на натуральной основе (получен из листа растения Datura stramonium) и является уникальным спазмолитиком направленного действия, тропным к гладкомышечным клеткам стенок внутренних органов: ЖКТ, желчевыводящих и мочевыводящих путей [31]. Бускопан® обладает также антисекреторным эффектом, снижая секрецию пищеварительных желез. Быстрый клинический эффект (через 15 мин) объясняется прямым М-холиноблокирующим действием. Действие холинолитических препаратов тем сильнее, чем выше начальный тонус блуждающего нерва, что важно при вегетативной дисфункции, являющейся фоном ФН ЖКТ.
Гиосцина бутилбромид является четвертичным аммониевым производным и не проникает через гематоэнцефалический барьер [31], поэтому не оказывает антихолинэргического влияния на ЦНС, что важно для более свободного и безопасного применения препарата Бускопан® в педиатрии. Большим преимуществом данного лекарственного средства является избирательность его спазмолитического действия – только в месте возникновения спазмов. Сохранение перистальтической активности ЖКТ при ФН способствует нормализации моторной функции толстой кишки.
Бускопан® имеет широкий спектр показаний к применению: различные спастические состояния – желчные, кишечные и почечные колики, спастическая дискинезия желчевыводящих путей, пилороспазм, комплексная терапия обострений язвенной болезни желудка и двенадцатиперстной кишки, холецистита. Однозначным преимуществом для применения в педиатрии является наличие различных форм препарата: Бускопан® выпускается в виде таблеток, покрытых сахарной оболочкой, и ректальных суппозиториев по 10 мг; назначается детям старше 6 лет по 1–2 таблетке (10 мг) 3 р./сут или по 1 суппозиторию (10 мг) 3 р./сут per rectum [31].
Множество исследований [33–36] показало безопасность и эффективность применения препарата Бускопан® в педиатрии для купирования абдоминального болевого сидрома, различных диспепсических расстройств, симптомов СРК, улучшения качества жизни таких пациентов. Интересно применение различных форм препарата в комплексной терапии хронических ФЗ у детей в зависимости от преимущественного механизма их возникновения [36]. Подчеркивается дополнительное преимущество ректальной формы препарата (прямое спазмолитическое на сфинктеры прямой кишки и местнораздражающее действие) при дисфункции анального сфинктера.
Таким образом, ФН ЖКТ – распространенная проблема среди детей различного возраста. Проявления ФН ЖКТ разнообразны, имеются определенная динамика и эволюция симптомов с возрастом. ФН любой локализации свойственны рецидивирующее течение, повышенная тревожность пациента, сочетанные нарушения со стороны других систем органов, что значительно снижает качество жизни ребенка.
Учитывая необходимость уменьшения инвазивности процедур в детском возрасте диагностика функциональных состояний ЖКТ педиатром возможна на основе РК III, но следует осуществлять обязательный динамический контроль «симптомов тревоги».
Патогенетическая терапия ФН ЖКТ может быть только комплексной с обязательной коррекцией сопутствующих нейрогенных расстройств, сочетанным применением медикаментозной и различных методов немедикаментозной терапии.
Гиосцина бутилбромид (Бускопан®) является высокоэффективным безопасным спазмолитиком для купирования спастических состояний при различных ФН ЖКТ у детей, особенно при ФН с диспепсией, абдоминальной болью, СРК, ФЗ. Наличие оральных и ректальных форм препарата удобно в педиатрии, в т. ч. при запорах с аноректальной дисфункцией.
Функциональные расстройства ЖКТ
У детей часто нарушается функция пищеварительного тракта. Проявления дисфункции происходят эволюционные преобразования. Младенцы чаще срыгивают, у детей от одного до трёх лет преобладает циклическая рвота, а диспепсия возникает у детей до восьмилетнего возраста. Правильная тактика позволяет избавиться от этих проблем и избежать органической патологии в будущем.
Виды функциональных гастроинтестинальных нарушений у детей
Согласно Римским критериям третьего пересмотра функциональные нарушения пищеварения у детей и подростков – это комбинация хронических или рецидивирующих симптомов, которые возникают без органической патологии и биохимических нарушений. Педиатры на первом приёме для исключения органической патологии обращают внимание на «симптомы тревоги». При их наличии проводят углублённое обследование, нередко с применением инвазивных методов диагностики.
У детей и подростков чаще всего педиатры определяют следующие функциональные расстройства пищеварительной системы:
Значительно реже наблюдается рвота и срыгивание воздуха, абдоминальная мигрень, недержание стула.
Боль в животе и синдром раздражённого кишечника
Дети часто жалуются на боль в животе. Это неспецифическая, но пугающая родителей жалоба. В 90% случаев она имеет функциональный характер.
Второй по частоте признак функциональных нарушений желудочно-кишечного тракта – диспепсия. Она проявляется нарушением глотания, частоты и характера стула. Диспептические явления часто сохраняются после перенесенной респираторно-вирусной и кишечной инфекции. Они особенно упорны после проведения антибиотикотерапии без восстановления нормальной микрофлоры кишечника. 
При проведении исследований врачи выявляют у детей с функциональной диспепсией следующие нарушения:
При наличии у ребёнка функциональных диспепических явлений педиатры ни в коем случае не назначают для снятия боли нестероидные противовоспалительные препараты. Родителям следует обеспечить малышу диетическое питание, которое исключает или ограничивает наличие в пище таких провоцирующих продуктов, как специи, кофеин, жиры. При преобладании болевого синдрома применяют антисекреторные препараты (ингибиторы протонной помпы). Если выражен дискомфорт в вержней части живота, отдают предпочтение прокинетикам. При подтверждении обсеменения пищеварительного тракта Хеликобактер Пилори проводят эрадикационную терапию.
Синдром раздражённого кишечника проявляется дискомфортом или болями в животе с изменением частоты стула. У ребёнка акт дефекации происходит чаще четырёх раз день или реже одного раза в неделю. Консистенция каловых масс варьирует от твёрдой, как у овец, до водянистой, неоформленной. Нарушается продвижение каловых масс по кишечнику. У детей возникает вздутие кишечника, ощущение неполного опорожнения прямой кишки или внезапные позывы к дефекации, в кале появляется слизь.
Основной компонент механизма развития синдрома раздражённого кишечника – чрезмерная чувствительность внутренних органов. Она возникает по следующим причинам:
Эти факторы приводят к нарушению моторики кишечника. Определённое значение имеет генетическая предрасположенность, хронический стресс, наличие аналогичных нарушений у родителей. У детей с синдромом раздражённого кишечника часто возникает депрессия, тревожность, различные соматические жалобы.
Педиатры выделяют 3 варианта клинического течения СРК:
При наличии у ребёнка триггерных факторов возникновения синдрома раздражённого кишечника, отсутствии «симптомов тревоги», нормальных данных физикального обследования, неизмененных ростовых кривых ребёнка педиатры в большинстве случаев устанавливают диагноз без проведения инвазивных процедур.
Подходы к терапии могут быть разнообразными:
Лечение пациента начинают с изменения стиля его жизни, выработки стереотипного поведения в отношении походов в туалет.
При преобладающих запорах детям проводят диетотерапию, при которой в пище содержатся продукты, богатые пищевыми волокнами. Детям рекомендуют давать много жидкости (чистой негазированной воды). В рацион питания включают продукты, которые стимулируют моторику толстой кишки. Если у ребёнка преобладают поносы, ему дают кушать продукты, обладающие закрепительным эффектом. При преобладании метеоризма следует исключить из меню продукты, усиливающие образование газов в кишечнике.
Педиатры отдают предпочтение растительным седативным средствам с доказанной эффективностью. Они содержат мяту перечную и лимонную, валериану. Они дополнительно обладают спазмолитическим эффектом. Эффективна терапия ферментными препаратами (при запорах – содержащими желчь), пре- и пробиотиками.
Выраженность болевого синдрома уменьшается спазмолитиками различных групп и средствами, уменьшающими метеоризм (симетиконом). При запорах назначают слабительные средства, препараты, которые увеличивают объём каловых масс (лактулозу, макрогол), проводят короткие курсы стимулирующими слабительными, спазмолитиками. При поносе показаны средства, уменьшающие перистальтику кишечника, спазмолитики, сорбенты.
Функциональный запор
У трети детей, страдающих функциональными расстройствами, возникают хронические запоры. Частая причина этому симптому — возрастные и индивидуальные особенности строения и развития толстой кишки у детей. Запор выражается следующими проявлениями:
На первичном приёме педиатры обирают анамнез и проводят осмотр ребёнка. Они обращают внимание на возможные «симптомы тревоги», которые вызывают подозрение в отношении врождённых дефектов толстого кишечника, аномалии развития спинного мозга, расстройств обмена веществ. Проводят следующее обследование:
При наличии показаний назначают дополнительные диагностические процедуры.
Лечение индивидуальное. Детей старшего возраста и их родителей информируют о желаемой частоте и качестве стула. Врачи рекомендуют детям, страдающим запорами, заниматься лечебной физкультурой, разрабатывают комплекс упражнений, повышающих давление в брюшной полости, стимулирующих кишечную моторику, укрепляющих мышцы тазового дна. Даже стартовую терапию запоров педиатры никогда не рекомендациями относительно диеты и режима. Детям обязательно назначают слабительные средства.
Лекарственная терапия запоров детей до одного года включает лактулозу, кукурузный сироп, сорбит. Иногда применяют стимулирующие слабительные, но никогда не назначают минеральные масла. Детям старше одного года проводят диетическую коррекцию фруктами, овощами, зёрнами. Назначают лекарственные препараты:
Проводят короткие курсы стимулирующих слабительных. Детям с упорными запорами назначают полиэтиленгликоль. В зависимости от сопутствующей патологии могут применяться спазмолитические средства, желчегонные препараты, прокинетики, пребиотики и пробиотики. При аноректальной дисфункции у детей правильно формируют туалетные навыки, применяют метод биологической обратной связи.
При наличии спазма гладкой мускулатуры применяют нейротропные и миотропные спазмолитики. Учёными доказана эффективность папаверина и дротаверина. Они обладают системным действием и применяются только для купирования приступа спастической боли. В отличие от этих препаратов, у детей безопасно применение букоспана.
Функциональные расстройства пищеварения у детей первого года жизни
У детей первого года жизни функциональные расстройства пищеварения могут возникать по причинам, которые связаны с матерью:
У ребёнка первого года жизни может возникать дисфункция пищеварении при наличии короткого брюшного отдела пищевода, недостаточности сфинктеров, пониженной ферментативной активности, особенностей формирования кишечной микробиоты.
У младенцев может быть срыгивание. Оно происходит вследствие самопроизвольного заброса желудочного содержимого в пищевод и ротовую полость. Этот признак определяют как функциональное расстройство в том случае, ели оно происходит редко, небольшим количеством съеденной пищи. В большинстве случаев оно не требует медикаментозной терапии и проходит с взрослением ребёнка, его вертикализации и введения в качестве прикорма густой пища.
У младенцев иногда развивается синдром руминации. Это периодически повторяющиеся приступы сокращения диафрагмы, мышц брюшного пресса, языка, в результате которых желудочное содержимое забрасывается в полость рта. Если оно не проходит после изменения характера питания малыша начинают кормить через соску. По показаниям накладывают гастростому.
Синдром циклической рвоты характеризуется остро возникающими приступами тошноты и рвоты, продолжительность которых может варьировать от нескольких часов до нескольких дней. В промежутке бывают бессимптомные периода, которые могут длиться несколько месяцев. Они больше характерны для детей старше трёх лет. В этом случае врачи проводят неврологическое обследование.
Все мамы встречаются с коликами новорожденных. Ребёнок эпизодически, но не более трёх часов в сутки, болезненно плачет и беспокоится. Они начинаются на второй или третьей неделе жизни малыша. Кульминация наступает в 3-4 месяца. После четырёх месяцев колики внезапно заканчиваются.
Кишечные колики у новорожденных чаще наступают вечером. Ребёнок внезапно начинает плакать без внешних причин, также неожиданно плач прекращается. Во время колики у малыша лицо обретает красный цвет. Он прижимает ножки к животу, не может выпустить газы и совершить акт дефекации. После стула наступает заметное облегчение.
Причина колик новорожденных учёными не установлена. Некоторые исследователи считают, что приступы колики – результат аллергической реакции на коровье молоко. Коликами страдают даже те дети, чьи мамы соблюдают строгую диету. Педиатры рекомендуют во время колики согреть животик малыша, дать ветрогонный чай или сорбенты, уменьшающие количество газов в кишечнике.
ИСХОДНИКИ:
Материал размещен в ознакомительных целях, не является медицинским советом и не может служить заменой консультации у врача.
Эксперт
Палишена Елена Игоревна
Врач-терапевт
Специалист по функциональной диагностике,
сертификат №7523,
диплом о медицинском образовании №36726043