Дерматоскопия и трихоскопия в чем разница
Трихоскопия и дерматоскопия
Аппаратное исследование состояния волос и кожи головы
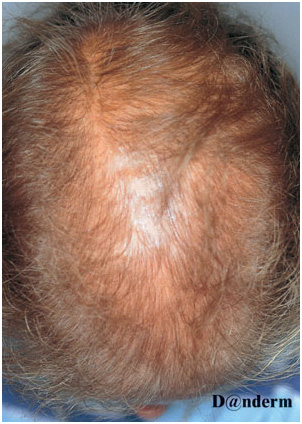
В Региональном центре трихологии клиники Persona проводится диагностика состояния волосяного покрова (трихоскопия) и кожи (дерматоскопия) головы с применением современного комплекса Aramo Smart Lite ASL-300 (Южная Корея).
Прибор оборудован видеокамерой с увеличивающей оптикой, что позволяет проводить осмотр проблемного участка кожи головы под большим увеличением. Полученные данные обрабатываются специальной компьютерной программой, которая позволяет наиболее точно оценить состояние волос, кожи волосистой части головы, что очень важно для постановки правильного диагноза и лечения.
Трихоскопия – надёжный, информативный и быстрый метод диагностики в трихологии, рекомендован при всех заболеваниях волос и кожи головы. Противопоказаний к проведению трихоскопии нет.
Трихоскопия позволяет определять:
степень выпадения волос,
состояние кожи головы (тип кожи головы),
кератин кожи головы,
состояние капиллярных сосудов,
толщину стержня волоса,
состояние волосяной поры,
состояние волосяной кутикулы.
Диагностика кожи позволяет определить следующие важные для назначения лечения показатели:
тип кожи по выделению кожного сала (жирность),
состояние пор (в ультрафиолетовом (UV) свете),
глубину и ширину морщин,
Только после проведения трихоскопии и дерматоскопии врач может назначить лечение, эффективное для решения проблемы.
Трихоскопия
Трихоскопия
Трихоскопия – это способ визуализации кожи и волос
Трихоскопия позволила увеличить качество диагностики на приеме у трихолога. Благодаря данному методу исследование волос перешло на качественно новый уровень. Трихоскопия позволила открыть новые болезни волос и новые формы заболеваний, такие как алопеция ареата инкогнита, диффузная форма гнездной алопеции, новые клинические варианты фронтальной фиброзной алопеции.
Особенности трихоскопии на консультации у трихолога
Трихоскопия необходима для
В ряде случаев трихоскопия проводится совместно с компьютерным анализом изображения – так называемой компьютерной диагностикой волос. Компьютерная диагностика волос – это та же самая трихоскопия, дополненная подсчетом волос на полученных фотографиях (плотности волос, диаметра, % одиночных фолликулярных юнитов, % веллусных волос). Обычно компьютерный анализ изображений проводится для того, чтобы различить наиболее часто встречающиеся формы выпадения волос – андрогенетическую алопецию и диффузное выпадение.
Главный врач нашего центра Цимбаленко Татьяна Валерьевна является одним из ведущих специалистов в нашей стране, занимающих изучением и развитием данного метода исследования волос. На счету у Цимбаленко Т. В. множество докладов и статей, посвященных данной тематике. В 2018-19 гг. на базе Центра трихологии было проведено ретроспективное исследование, посвященное изучению частоты встречаемости трихоскопических признаков у пациентов, страдающих андрогенетической алопецией, результаты которого были представлены на Мировом конгрессе исследования волос в Ситжесе WCHR2019.
При желании, в нашем Центре также предоставляется уникальная возможность получить «второе мнение» по трихоскопии от коллег-трихологов Европы
Выполненные на аппарате Фотофайндер изображения отправляются для консультации и анализа, по результатам пациент получает трихоскопический отчет от ведущих специалистов-трихологов.
Трихоскопический отчет основан на оценке ряда видеодерматоскопических изображений кожи головы. Эти изображения подлежат автоматическому компьютерному анализу. Усовершенствованные алгоритмы распознавания позволяют автоматически обнаруживать и точно измерять волосы, волосяные фолликулы и другие важные объекты, видимые на изображениях. Подробные данные о волосах и волосяных фолликулах затем используются для расчета ключевых статистических факторов трихоскопического метода.
Трихоскопия позволяет объективно оценить исследуемые структуры. Благодаря этому подбирается оптимальная терапия, а результаты лечения могут быть оценены путем сравнения значимых параметров волос, полученных в ходе последующих испытаний.
«Жемчужины» в сети.
Не будем подробно разбирать «перлы» которые можно найти в Интернете на тему дерматоскопии.
Достаточно перейти по первой же ссылке по этому запросу:
Автор предлагает нам делать срочно делать дерматоскопию сразу после травматизации родинки. Чтобы не упустить драгоценное время, вдруг родинка уже стала злокачественной.
Очень часто мне приходится сталкиваться с проявлениями депрессии у людей, начитавшихся подобных публикаций.
А ведь мы разобрали только одну из них.
Какие исследования родинок существуют? Как можно проверить мои родинки
Попробуем разобраться, действительно ли дерматоскопия «лучше всех». Для начала коротко опишем варианты обследования образований кожи.
Перед удалением мы можем обследовать родинки двумя способами:
Как проводится дерматоскопия?
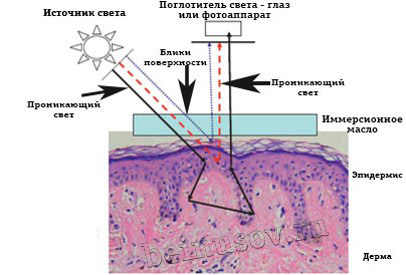
Врач наносит на родинку специальное иммерсионное масло, прикладывает к ней дерматоскоп и анализирует изображение.
Чем дерматоскоп лучше глаза онколога?
У этого прибора есть 2 серьёзных преимущества:
Как оценивается злокачественность родинки?
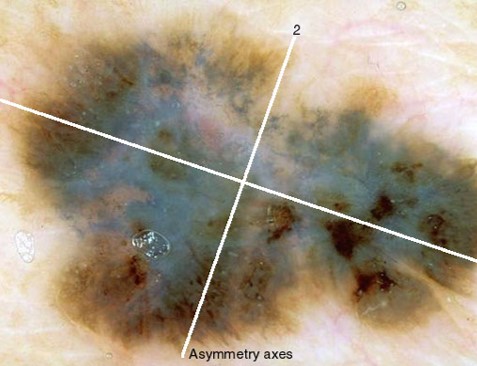
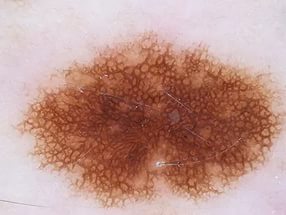
1) асимметрия структуры или окраски по двум осям симметрии
меланома доброкачественный невус
2) атипичная пигментная сеть
3) бело-голубые структуры
Всё достаточно просто, однако, требуется не маленький опыт для правильной интерпретации дерматоскопической картины.
Резюме или коротко о главном:
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос
| Цитата |
|---|
| Ксения написал: Здравствуйте. Хочу сводить ребенка на дерматоскопию, но боюсь: ведь дерматоскоп прижимают прямо к коже, можно так что-нибудь подхватить? Ведь неизвестно, кого и с чем смотрели этим дерматоскопом перед нами. Ведь к дерматологу люди и с чесоткой и лишаями и чем только не ходят. Есть риск? Родинка странная, год назад была точкой 2-3 мм, сейчас расползлась ассиметрично, как будто хвостик несколько мм у нее появился. Кроме того, там где раньше была только точка, она теперь возвышается на пару мм над кожей, а в остальной области плоская. Были у детского онколога, она визуально посмотрела, сказала, просто структура такая. Но можно визуально установить, что с родинкой все нормально? |
Здравствуйте! Попросите обработать дерматоскоп антисептиком при Вас. Этого будет достаточно.
Дерматоскопия обладает значительно большей точностью, чем осмотр невооружённым глазом.
По словесному описанию ничего не могу сказать.
| Цитата |
|---|
| Гость написал: Здравствуйте! Подскажите, пожалуйста, нужно ли удалять невус сальных желез на волосистой части головы. Начиталась много статей, кто-то пишет, обязательно, кто-то нет и просто нужно наблюдать каждые полгода. Ребенку 11 лет. И будут ли расти после удаления на этом месте волосы? Спасибо. |
Слишком мало информации. Вы даже не указываете размер и давность существования
К сожалению, предоставленной Вами информации недостаточно.
3) В связи с очень большим количеством вопросов, я отвечаю только по понедельникам.
Содержание
Дерматология в России
Зарегистрируйтесь!
Если Вы врач, то после регистрации на сайте Вы получите доступ к специальной информации.
Если Вы уже зарегистрированы, введите имя и пароль (форма в верхнем правом углу или здесь).
Трихоскопия при алопециях: простота диагностики
Трихоскопия при алопециях: простота диагностики
Введение
Дерматоскопическая картина кожи волосистой части головы в норме
При дерматоскопии кожи волосистой части головы в норме обнаруживаются фолликулярные единицы, содержащие 2-4 терминальных волоса и 1-2 веллюсных волоса. У людей с темной кожей хорошо различается выраженная коричневая гомогенная пигментная сеть в виде «медовых сот», особенно выраженная на участках кожи, не защищенных от солнца. Рисунок 1.
Трихоскопические структуры
При трихоскопическом обследовании пациента производится оценка фолликулярных, межфолликулярных структур и изменений волосяного стержня.
Таблица 1. Трихоскопические структуры
Характеристики волосяного стержня
Специфические изменения, характерные для определенного генетического или воспалительного заболевания.
Большая часть ручных дерматоскопов является контактными, что требует использования иммерсионного раствора (масляного, спиртового). Помимо этого, в клинической практике применяются видеодерматоскопы, которые являются бесконтактными, имеют три режима – белый свет, ультрафиолетовый свет ( UV ), поляризованный свет. Видеодерматоскоп, также, позволяет провести более полноценную консультацию, так как пациент и врач могут совместно просматривать изображения на мониторе компьютера, также есть возможность сохранения отобранных изображений для отслеживания динамики симптомов во время последующих визитов.
Межфолликулярные структуры, относящиеся к сосудистым и пигментным структурам, хорошо визуализируются только в поляризующем свете, либо при использовании поляризующего фильтра. Пигментные образования визуализируются лучше при контактной дерматоскопии с использованием иммерсионного раствора, в то время как сосудистые образования лучше видны в видеодерматоскоп, так как контакное исследование может приводить к их побледнению. Однако, у темнокожих пациентов сосудистые образования сложно оценить из-за выраженной пигментации кожи.
Фолликулярные и межфолликулярные структуры будут описаны ниже, патологические изменения стержня волоса приведены в описании отдельных нозологических форм.
Фолликулярные структуры
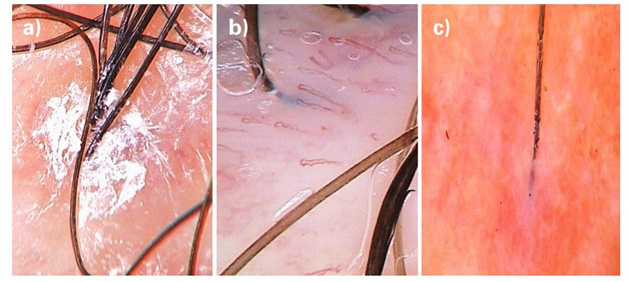
Желтые точки
Белые точки
Данные образования выглядят как белые точки, встречаются при рубцовых алопециях, не поражающих межфолликулярный эпидермис, например, красный плоский лишай, декальвирующий фолликулит. Белые точки представляют собой разрушенные волосяные фолликулы, замещенные фиброзной тканью, они лучше заметны у темнокожих пациентов или на фоне загорелой кожи. Пигментная сеть в виде «медовых сот» создает контраст, позволяющий лучше разглядеть белые точки. Их легко спутать с отверстиями выводных протоков эккринных потовых желез, которые также выглядят бледными. Трихоскопические отличия выводных протоков эккринных потовых желез – округлая форма образования, наличие четких границ, равномерное расположение, они обнаруживаются как в очагах поражения, так и на здоровой коже. Рисунок 3.
Черные точки
Обнаруживаются на фоне желтых точек, представляют собой обломанные волосы (кадаверизированные волосы), которые повреждаются до выхода на поверхность. Рисунок 4.
Межфолликулярные структуры
Сосудистые структуры
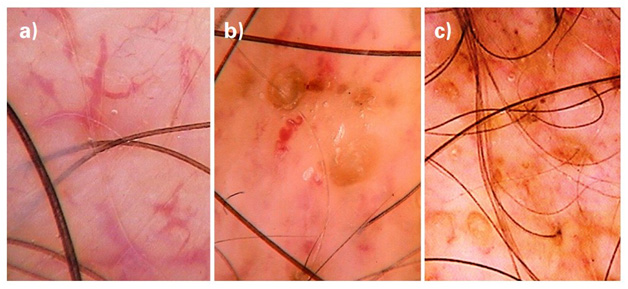
1. Межфолликулярные простые красные петли. Обнаруживаются на неизмененной коже, а также при большинстве воспалительных состояний, представляют собой множественные равномерно распределенные структуры по типу шпильки. Отсутствуют при атрофии эпидермиса.
2. Межфолликулярные перекрученные петли. Представляют собой перекрученные спирали, лучше всего обнаруживаются при осмотре под углом(тангенциально) к поверхности кожи скальпа. Такие образования характерны для патологических процессов, сопровождающихся акантозом, например, для псориаза, декальвирующего фолликулита.
Описанные сосудистые единицы хорошо визуализируются у светлокожих пациентов, однако, при наличии большого количества пигмента в коже, могут различаться хуже.
Пигментные структуры
Диффузная пигментная сеть по типу «медовых сот» характерна для нормальной кожи скальпа, более выражена у пациентов с темной кожей. В участках облысения и поредения волос, например, при андрогенной алопеции в поздних стадиях, пигментная сеть более выражена за счет появления пигментации при загаре.
Данная пигментная структура характеризуется наличием сети и отверстий. Линии гиперхромны, соответствуют пигментированным эпидермальным гребням, в то время как отверстия представляют собой гипопигментированный супрапапиллярный эпидермис.
Андрогенная алопеция
В основе патогенеза андрогенной алопеции лижет миниатюризация волосяных фолликулов, поэтому наиболее ранним и диагностичеки значимым симптомом является вариабельность диаметра стержня волоса более чем у 20% волос. Андрогенная алопеция характеризуется прогрессирующим увеличением доли тонких веллюсных волос. К тому же, для андрогенной алопеции характерно наличие единичных волос, исходящих из волосяного фолликула в то время как интактные волосяные фолликулы могут содержать до 4 волос одновременно. Этот симптом хорошо визуализируется при выполнении сравнении трихоскопической картины в очаге и, как правило, интактной затылочной области. Перламутровые белые точки или папулы, которые могут обнаруживаться при длительном течении андрогенной алопеции, представляют собой гипертрофированные сальные железы. Активность сальных желез не нарушается даже у миниатюризированных волосяных фолликулов. Причиной гипертрофии сальных желез может служить сохранение чувствительности к циркулирующим андрогенам. Рисунок 5а, 5б
В данном исследовании проводился сравнительный анализ лобной и затылочной области пациенток с телогеновой алопецией, андрогенной алопецией и здоровых лиц (группа контроля). У каждой пациентки исследовались лобная, затылочная и височные области, выполнялось по 5 снимков с каждой зоны – один при увеличении х20 и четыре – при увеличении х70.
Критериями оценки были: 1. Число веллюсных волос
2. Толщина волос – процентное соотношение тонких ( 0,05 мм).
3. Процентное соотношение сально-волосяных единиц, содержащих 1, 2 и 3 волоса на увеличении х20.
4. Число желтых точек
5. Процент перифолликулярной гиперпигментации при увеличении х20.
Для диагностики андрогенной алопеции у женщин авторы предложили свои критерии диагностики, представленные в таблице 2. Для постановки диагноза необходимо наличие 2 больших критериев, либо 1 большой и 2 малых, специфичность метода – 98%.
Таблица 2. Критерии диагностики андрогенной алопеции у женщин.
Критерии андрогенной алопеции у женщин
1. общее число желтых точек в 4х полях зрения
2. средняя толщина волоса(мм)
3. процентное соотношение тонких ( 0,05 мм).
1. Процентное соотношение сально-волосяных единиц в одном поле зрения: 1)содержащих 1 волос
2) содержащих 2 волоса
3) содержащих 3 волоса на увеличении х20
2. Другие признаки (белые точки, кадаверизированные волосы и др)
>4 в лобной области
Меньше в лобной области
Более 10% тонких волос в лобной области
Отношение сально-волосяных единиц, содержащих 1 волос к остальным вариантам > 2:1
В поздних стадиях в очагах облысения обнаруживается выраженная пигментная сеть по типу «медовых сот», пустые фолликулы, видимые как возвышенные белые точки за счет гипертрофированных сальных желез (послеследствие андрогеночувствительности).
Существует ряд коммерческих программ, способных производить подсчет соотношения терминальных и веллюсных волос, мониторировать толщину волосяного стержня, оценивать тяжесть алопеции.
Очаговая алопеция
Данная аутоиммунная форма алопеции характеризуется внезапной остановкой цикла роста волоса, формированием обломанных кадаверизированных волос, миниатюризированных волос, коротких заново отрастающих веллюсных волос, дистрофичных телогеновых волос.
Изменения, обнаруживаемые при трихоскопии могут варьировать, в зависимости от локализации очага, стадии и тяжести заболевания. Наиболее специфичными признаками являются черные точки, суживающиеся волосы (по типу «восклицательного знака»), кадаверизированные волосы, наблюдается корреляция симптомов с тяжестью заболевания. Желтые точки, описанные ранее, встречаются на всех стадиях заболевания, отражают тяжесть патологического процесса. По опыту авторов, данные признаки чаще встречаются у европейцев. Желтые точки обычно содержат обломанные дистрофичные волосы (кадаверизированные волосы, черные точки), короткие веллюсные или телогеновые волосы. Рисунок 6.
Волосы в виде «восклицательных знаков»могут обнаруживаться в большинстве случаев в острую фазу заболевания, однако не являются строго специфичными, так как встречаются и при трихотилломании.
Телогеновая алопеция характеризуется такими признаками, как уменьшение густоты волос, обнаружение пустых волосяных фолликулов. В отличие от андрогенной алопеции, при телогеновой нет вариабельности диаметра волосяного стержня, периферического гало в перифолликулярной области. Также, поражение волосистой части головы диффузное, не привязано к определенной анатомическо области. При трихоскопическом обследовании телогеновая алопеция является диагнозом исключения.
Tinea capitis
Микоз волосистой части головы – наиболее частая инфекция у детей, вызываемая дерматофитами. Диагноз обычно ставится клинически. Микологическое исследование является золотым стандартом диагностики tinea capitis, однако, для получения результатов требуется время, что отдаляет время начала терапии. Трихоскопическое исследование может ускорить диагностику заболевания, однако, необходимо соблюдение всех правил антисептики при использовании инструмента, либо использование его через разделительную пленку. Невоспалительный вариант черноточечной трихофитии характеризуется наличием обломанных волос, различаемых как черные точки на поверхности кожи скальпа. Они представляют собой обломанные стержни волос, которые были разрушены в результате жизнедеятельности грибка. Обычно эти симптомы сопровождаются шелушением. Также, обнаруживаются специфичные волосы в виде «запятой». Воспалительный вариант tinea capitis характеризуется неравномерной пигментацией, эритемой, шелушением, пустулами и формированием фолликулярных чешуйко-корок. Рисунок 8.
При осмотре в ультрафиолетовом свете можно обнаружить флоуресценцию, вызываемую грибками.
Трихотилломания
Трихотилломания чаще встречается у детей, характеризуется наличием очагов алопеции с нерегулярными, причудливыми границами.
При трихоскопии обнаруживаются обломанные стержни волос различной длины с продольным расщеплением на конце. Иногда обломанные волос могут завиваться на фоне выраженной тракции. Иногда они напоминают волосы по типу «восклицательных знаков».
Желтые точки и короткие веллюсные волосы Иногда обнаруживаются желтые точки и короткие веллюсные волосы, которые никогда не бывают белыми(в отличие от веллюсных волос при очаговой алопеции). К менее характерным чертам относят перифолликулярную эритему, пигментацию, геморрагии.
Красный плоский лишай
Перифолликулярное воспаление приводит к формированию характерных чешуек в форме трубочки (tubular scales), называемых также «слепки волос» (peripilar casts ), чаще обнаруживаемых на периферии очага. Также визуализируются мишеневидные «серо-голубые точки», отражающие перифолликулярное нарушение пигментации. В хронических случаях видны белые точки, ассоциирующиеся с участками фиброза на месте рубцово измененных волосяных фолликулов.
Интактная межфолликулярная ткань содержит пигментную сеть по типу «медовых сот», а также нормальные волосяные фолликулы с терминальными волосами. При выдергивании обнаруживаются анагеновые волосы с сохраненным внутренним эпителиальным влагалищем.
Дискоидная красная волчанка
Дискоидная красная волчанка – нечасто встречающееся заболевание кожи волосистой части головы, диагноз, как правило, ставится клинически, так как характерно вовлечение других участков кожи. При изолированном поражении кожи волосистой части головы трихоскопическое обследование помогает в дифференциальной диагностике с другими рубцовыми алопециями.
Дерматоскопия пораженной кожи демонстрирует атрофию с потерей отверстий волосяных фолликулов. Также наблюдаются древовидно ветвящиеся сосуды. На периферии бляшки обнаруживаются гиперкератотические пробки в устьях волосяных фолликулов. Темно-коричневая, серо-голубая пригментация при дискоидной красной волчанке обнаруживается преимущественно в межфолликулярном пространстве, в отличие от красного плоского лишая, при котором пигмент сосредоточен в перифолликулярном пространстве. К тому же, при красном плоском лишае в очаге могут обнаруживаться интактные фолликулы, чего не бывает при дискоидной красной волчанке. И при красном плоском лишае, и при дискоидной красной волчанке часто обнаруживаются гиперкератотические перифолликулярные чешуйки, отражающие воспалительные изменения.
Другие рубцующие алопеции
Абсцедирующий и подрывающий фолликулит и перифолликулит Гоффмана характеризуется наличием желтых точек, накладывающихся на дистрофические волосы. Поздние стадии сложно дифференцировать от других рубцовых алопеций, так как они представляют собой очаги фиброза с отсутствующими отверстиями волосяных фолликулов.
Псевдопеллада Брока является диагнозом исключения, так как в типичных случаях обнаруживаются неспецифические изменения. Обнаруживаются гипопигментированные очаги рубцевания с редко расположенными отверстиями волосяных фолликулов и немногочисленные дистрофичные волосы.
Декальвирующий фолликулит характеризуется наличием множественных (>5) волос, вертикально выходящих из одного отверстия волосяного фолликула. Обнаруживается фолликулярное шелушение, отражающее воспалительные изменения в области волосяного фолликула. К тому же, вдоль активной границы очага обнаруживаются фолликулярные пустулы. В межфолликулярном пространстве обнаруживаются перекрученные капиллярные петли. Сосудистые элементы могут плохо различаться на фоне темной кожи, даже при осмотре в поляризованном свете. Неактивные рубцовые очаги визуализируются в виде розовато-белых пятен с отсутствием отверстий волосяных фолликулов.
Патология стержня волоса
Ограничения трихоскопии
Будучи полностью автоматизированным прибором, зависящим от программного обеспечения, иногда трихоскопия может иметь технические трудности. Трихоскоп – карманный инструмент, позволяющий произвести диагностику у постели больного, тем не менее, врачу необходимо помнить, что на точность обследования влияет ряд факторов – начиная от привычки пациента мыть голову с определенной частотой и заканчивая этническими особенностями. Желтые точки могут не обнаруживаться на недавно вымытой коже волосистой части головы, а сосудистая сеть плохо определяется у пациентов с темной кожей. К тому же, на ранних стадиях заболевания, когда характерные диагностические симптомы не проявились в полной мере, могут быть затруднения в постановке диагноза, требующие выполнения биопсии.
Табл 3. Сводная таблица с трихоскопическими характеристиками упомянутых ранее патологических состояний
Заболевания волос
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для лечения заболеваний волос
Оглавление
Заболевания волос — патологии волосяных фолликулов и/или стержней, приводящие к нарушению их роста, структуры, функции.
В нашей компании Вы можете приобрести следующее оборудование для диагностики заболеваний волос:
Наиболее распространенными заболеваниями волос являются:
Себорейный дерматит и перхоть
Папулосквамозное заболевание, связанное с воспалением участков кожи, богатых сальными железами. При возникновении на голове в легкой форме называется перхотью. Распространенность себорейного дерматита в мире составляет 3–5%, перхоть встречается чаще — до 15–20%.
Патогенез себорейного дерматита
Под влиянием окружающей среды и микробиома кожи триглицериды и сложные эфиры кожного сала распадаются на ди- и моноглицериды, глицерин и жирные кислоты — последние бывают насыщенными и ненасыщенными. Из-за недостатка десатуразы Malassezia способна метаболизировать только насыщенные жирные кислоты. В итоге на коже остается много ненасыщенных жирных кислот, которые, при определенной восприимчивости эпидермального барьера, начинают разрушать его. Ответственный за это генетический дефект еще предстоит выяснить.
Исследования говорят о том, что у пациентов с себорейным дерматитом и перхотью повышена проницаемость кожного барьера, которая усугубляется ненасыщенными жирными кислотами — в частности, олеиновой. В итоге запускается хроническое воспаление и активное отшелушивание корнеоцитов, что проявляется типичными симптомами себорейного дерматита и перхоти.
Интересно, что число Malassezia у больных и здоровых людей примерно одинаковое — ключевое значение имеет состояние эпидермальной защиты и врожденного иммунитета.
Клиника себорейного дерматита
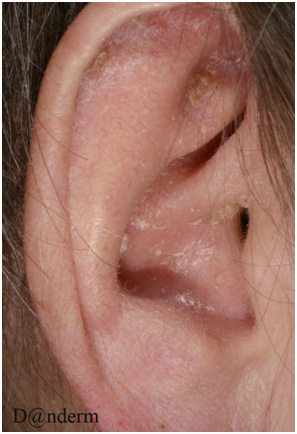
Проявления себорейного дерматита на коже головы варьируются от легкого беловатого налета до обширных толстых корок. Со скальпа они могут переходить на лоб, тыльную поверхность шеи и ушную раковину и заушную область (рис. 1). Иногда себорейный дерматит распространяется на грудную клетку, в межлопаточную, подмышечную или паховую область.
В более тяжелых случаях участки поражения представляют собой чешуйки на фоне красного воспаленного очага. При вторичном инфицировании развивается экзематоидный дерматит с мокнутием и корками. У людей с темными фототипами кожи (V–VI) может наблюдаться очаговая гипопигментация.
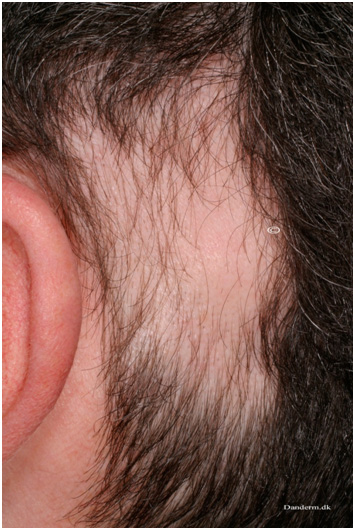
Рис. 1. Себорейный дерматит на ушной раковине (Danish national service on dermato-venereology)
Трихоскопия себорейного дерматита
Рис. 2. Трихоскопический признак себорейного дерматита — сосуды в виде запятых (Kibar M., et al. Dermoscopic findings in scalp psoriasis and seborrheic dermatitis; two new signs; signet ring vessel and hidden hair. Indian J Dermatol 2015; 60(1): 41–45)
Андрогенетическая алопеция
Генетически обусловленное заболевание, при котором волосы постепенно трансформируются из толстых терминальных в промежуточные и далее в тонкие веллусные с последующим облысением. Веллус представляет собой небольшой слабо пигментированный волос диаметром менее 30 мкм и длиной менее 2 см. Его луковица расположена на уровне сетчатого слоя дермы, а стержень лишен мозгового вещества и мышцы, поднимающей волос. Нормой веллуса считается до 20% включительно.
Андрогенетическая алопеция (АГА) поражает около 50% мужчин после 40 лет. До 13% женщин в пременопаузе имеют некоторые признаки АГА, при этом частота заболевания после 65 лет растет — по некоторым данным, АГА в этом возрасте встречается у 75% женщин.
Патогенез андрогенетической алопеции
Одним из базовых механизмов АГА считается влияние фермента 5-альфа-редуктазы, обнаруженного в клетках волосяной луковицы и волосяного сосочка, на тестостерон. Этот половой гормон трансформируется в более активный 5-альфа-дигидротестостерон, который проникает в клетку и образует активированный комплекс с цитоплазматическим белком. После взаимодействия с ядерным акцептором комплекс переходит в клеточное ядро, где нарушает синтез протеинов — в итоге размер фолликулов уменьшается, а волосы превращаются из терминальных в веллусные.
Другой механизм АГА проявляется у женщин. Фермент ароматаза трансформирует тестостерон в эстрадиол, а дигидротестостерон — в эстрон. Эти эстрогенные гормоны оказывают модулирующий эффект на андрогены, в результате чего развивается андрогенетическая алопеция по женскому типу.
Это далеко не все механизмы АГА — ученые постоянно находят новые звенья патогенеза, в результате чего общая картина усложняется.
Клиника андрогенетической алопеции
Основные симптомы АГА:
У мужчин постепенно истончаются волосы в височных областях, что приводит к изменению линии их роста. Часто бывает затронута линия роста волос на лбу.
У женщин истончение волос может не приводить к полному облысению, но если оно возникает, то обычно на макушке. В то же время лобная и височные линии роста у женщин почти никогда не затрагиваются.
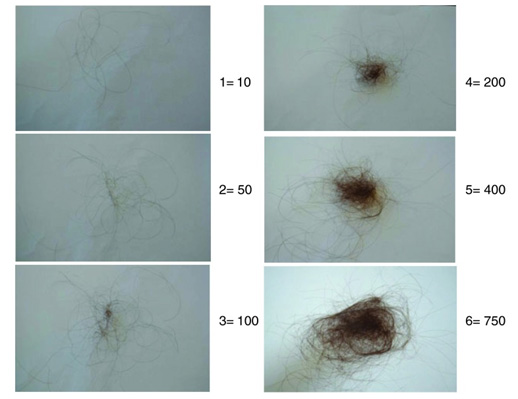
Рис. 3. Степень выпадения волос (указано количество волосков в сутки): 1–4 — нормальная, свойственная женщинам с длинными волосами; 5–6 — усиленная, приводящая к алопеции (Sinclair R., et al. Androgenetic alopecia: new insights into the pathogenesis and mechanism of hair loss. F1000Res 2015; 4(F1000 Faculty Rev): 585)
Трихоскопия андрогенетической алопеции
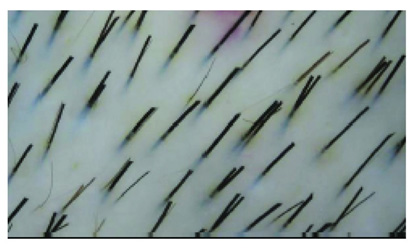
Рис. 4. Снижение плотности волос при андрогенетической алопеции (Sinclair R., et al. Androgenetic alopecia: new insights into the pathogenesis and mechanism of hair loss. F1000Res 2015; 4(F1000 Faculty Rev): 585)
Очаговые алопеции
Аутоиммунное заболевание, проявляющееся нерубцовой потерей волос. Является широко распространенной патологией — до 3,8% всех пациентов дерматологов страдают очаговыми алопециями. Около 20% больных являются детьми, а у 60% заболевание манифестирует в возрасте до 20 лет.
Патогенез очаговых алопеций
Точный патогенез очаговых алопеций неизвестен. Наиболее популярная гипотеза говорит о том, что это аутоиммунное состояние, связанное с Т-клеточным иммунным ответом у генетически предрасположенных людей.
Клиника очаговых алопеций
Очаговые алопеции обычно протекают бессимптомно, но некоторые пациенты испытывают жжение или зуд в пораженной области. Около 80% больных имеют 1 участок облысения, 12,5% — 2 участка, 7,7% — 3 и более участков. Очаговые алопеции чаще поражают кожу головы — 70–95% случаев, реже бороду — 28%, брови — 3,8% и конечности — 1,3%.
Локализованная форма (гнездная алопеция) — выпадает менее 50% волос, зоны поражений ограничены, у большинства пациентов волосы самопроизвольно отрастают в течение нескольких месяцев (рис. 5).
Распространенная форма (тотальная/универсальная алопеция) — выпадает более 50% волос, этот вариант встречается реже (в среднем у 7% пациентов). У 30% пациентов с тотальной алопецией полная потеря волос происходит за 6 месяцев после начала заболевания.
Рис. 5. Очаговая алопеция (Danish national service on dermato-venereology)
Трихоскопия очаговых алопеций
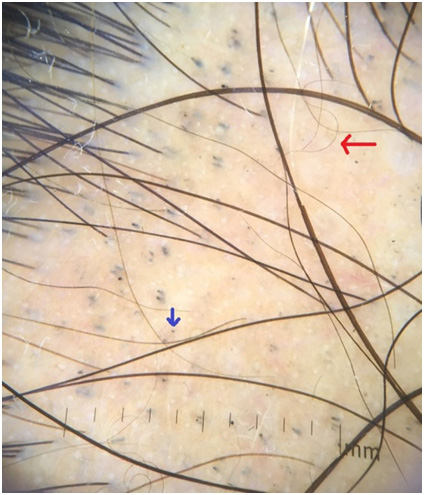
Рис. 6. Трихоскопические признаки очаговой алопеции: черные точки (синяя стрелка) и извитые волосы (красная стрелка) (Jha A.K., et al. Dermoscopy of alopecia areata — a retrospective analysis. Dermatol Pract Concept 2017; 7(2): 53–57)
Рубцовые алопеции
Представляют собой потерю устьев волосяных фолликулов с замещением их фиброзной тканью и невосполнимой утратой волос. Рубцовые алопеции возникают на фоне вирусных или бактериальных инфекций (системная красная волчанка, гнойничковые и грибковые поражения кожи), а также после физических травм, тепловых или химических ожогов. Распространенность в мире составляет около 7%.
Классификация рубцовых алопеций
Патогенез рубцовых алопеций
Первичные рубцовые алопеции развиваются из-за хронического воспалительного процесса в зоне волосяного фолликула. Важным моментом патогенеза является расположение инфильтрата в верхней половине фолликула — области сальных желез, под которыми сгруппированы мультипотентные стволовые клетки зоны bulge (бугорка). Поскольку сальные железы и bulge являются ключевыми структурами, определяющими рост и регенерацию волоса, их утрата приводит к его гибели. Уменьшение количества сальных желез также является ранним гистологическим признаком заболевания.
Патогенез вторичных рубцовых алопеций связан с системными заболеваниями организма — например, склеродермией.
Клиника рубцовых алопеций
Рис. 7. Алопеция после химиотерапии (Danish national service on dermato-venereology)
Трихоскопия рубцовых алопеций
Рис. 8. Трихоскопические признаки рубцовой алопеции при фолликулярном плоском лишае: а — перифолликулярный налет, b — вытянутые сосудистые петли, с — классические белые точки с тенденцией к образованию фиброзированных областей (Rakowska. A., et al. Trichoscopy of cicatricial alopecia. J Drugs Dermatol 2012; 11: 753–758)
Рис. 9. Трихоскопические признаки рубцовой алопеции при дискоидной красной волчанке: а — толстые ветвящиеся сосуды, b — крупные желтые точки, с — пятнистая коричневая пигментация (Rakowska. A., et al. Trichoscopy of cicatricial alopecia. J Drugs Dermatol 2012; 11: 753–758)
Диагностическая визуализация заболеваний волос
Как видно из описания заболеваний волос, огромным значением в их дифференциальной диагностике обладают признаки, оцениваемые визуально. Трихоскопия — это отдельное молодое направление в дерматоскопии, которое объединяет методики осмотра волосистой части головы с использованием дерматоскопа.
На сегодняшний день среди заболеваний волос насчитывается около 200 нозологий, и для правильного лечения в большинстве случаев необходимо трихоскопическое исследование. Наиболее современным и удобным методом является цифровая трихоскопия — исследование с использованием дерматоскопа, который делает цифровые фотографии, а также обрабатывает и хранит их. Обычно для этого применяется 60- или 70-кратное увеличение, что намного больше, чем у обычного дерматоскопа. Это очень важно, т.к. при трихоскопии нужно визуализировать состояние мелких сосудов, стержней волос и фолликулов.
Признанным лидером в цифровой дерматоскопии является немецкая компания FotoFinder, которая производит целый ряд программно-аппаратных комплексов — в том числе для диагностики заболеваний волос и кожи головы. Сегодня все ведущие трихологи в мире используют решения FotoFinder, а большинство учебников и атласов по трихологии созданы на цифровых камерах FotoFinder.
Другой исследовательский метод в трихологии — это трихография. Она заключается в количественной оценке состояния волос: подсчете числа и плотности волосяных стержней, количества фолликулов, доли тонких, средних и толстых волос и других признаков, которые важны в первую очередь для оценки эффективности лечения.
Современным стандартном является фототрихограмма, в ходе которой сохраняются и подвергаются анализу цифровые фотографии, полученные на дерматоскопе. Данная методика пока не может быть полностью автоматизирована — подсчет ведется вручную, что не очень удобно и занимает много времени. К счастью, уже есть сервисы удаленного анализа для поручения рутинного подсчета профессионалам. Они не только определят все параметры фототрихограммы, но и выставят предположительный диагноз. Ярким примером такого сервиса является tricholab.com — подразделение FotoFinder, которое объединяет экспертов мирового уровня в области трихологии.
При диагностике ряда заболеваний волос важным признаком является оценка количества (плотности) волос в стадии анагена. Сегодня это можно сделать с помощью компьютерного анализа, используя программные продукты FotoFinder. Для этого нужна предварительная подготовка пациента: на коже выбривают небольшой сектор, через 48 часов отрастающие волосы окрашивают, делают снимок и анализируют на специальной программе. Волосы, находящиеся в анагене, успевают отрасти за 48 часов и сильно отличаются по длине от других волос. Программа умеет распознавать и подсчитывать анагеновые волосы, быстро давая врачу максимально точную информацию.