Деформация грудной клетки что делать
Деформация грудной клетки у детей и подростков — комплексный подход к лечению врожденных и приобретенных деформаций
В НМИЦ детской травматологии и ортопедии им. Г. И. Турнера проводятся серьезные научные исследования по вопросам диагностики и лечения врожденных и приобретенных патологий опорно-двигательного аппарата у детей. В частности, на базе первого отделения НМИЦ успешно внедрены передовые методы лечения врожденных и приобретенных деформаций грудной клетки. Данное направление активно развивается, благодаря научной и клинической деятельности наших специалистов.
Для каждого случая разрабатывается индивидуальный подход к лечению. Осуществляется консервативное или хирургическое вмешательство, в зависимости от особенностей состояния каждого конкретного пациента. Хирургические методы лечения деформаций грудной клетки применяются в рамках специализированной и высокотехнологичной медицинской помощи (ВМП в системе ОМС для всех граждан РФ, на платной основе – для иностранных граждан). Предоперационное обследование и лечение проводятся за счет государственного финансирования для пациента из любого региона России.
Деформация грудной клетки – это врожденное или приобретенное изменение костно-мышечного каркаса и формы грудной клетки.
В чём причина деформации грудной клетки у ребенка- вопрос, который волнует каждого родителя. По своей природе все деформации бывают или врождённые, или приобретённые.
Врождённые деформации грудной клетки у детей
Врождённая деформация грудной клетки у детей может быть связана с генетическими особенностями, и изменением формирования грудинно-реберного комплекса, что может формировать постепенное усиление деформации до завершения роста скелета ребёнка, подростка.
Врождённая патология бывает связана с неправильным развитием скелета (позвоночного столба, рёбер) из-за дисбаланса минерального и эндокринного обмена. Следствием может быть специфическое развитие тела:
Наследственная деформация определяется в 20-65% случаях деформаций грудной клетки. Есть заболевания и специфические синдромы, где данный вид деформации является одним из симптомов. Например, нередко патология развивается на фоне синдрома Марфана.
Синдром Марфана
Для этого заболевания характерна воронкообразная и килевидная деформация грудной клетки.
Синдром Марфана имеет следующие симптомы:
Развитию деформации грудной клетки может способствовать дисплазия соединительной и хрящевой тканей, причиной которой стали ферментативные нарушения.
Спорадические (ненаследственные) формы деформации
Ненаследственная деформация грудной клетки развивается вследствие тератогенных факторов, которые воздействуют на плод во время его развития. Чаще всего неправильное развитие обусловлено несинхронным, негармоничным ростом грудины, реберных хрящей.
Приобретенные деформации грудной клетки
Приобретённая деформация грудной клетки у ребенка развивается на фоне заболеваний легких и рёбер (включая опухолеподобные образования). Такая патология может привести к другим нарушениям организма, например, неправильной работе дыхательной системы или психологическим проблемам.
Для приобретённой деформации характерен ослабленный иммунитет, ребёнок часто болеет острыми респираторными вирусными инфекциями.
Затормаживается физиологическое развитие, появляется переутомляемость после слабых физических нагрузок. Наблюдаются резкие перепады в артериальном давлении.
Приобретённое искривление грудной клетки у ребёнка может развиться после перенесенных костно-мышечных заболеваний:
Патологию могут спровоцировать гнойно-воспалительные процессы в мягких тканях грудных стенок и плевры, травмы и ожоги грудной клетки. В ряде случаев деформация является следствием кардиохирургических операций после срединной стернотомии, которая может изменять рост грудины у ребёнка.
Виды деформации грудной клетки
Рыжиков Дмитрий Владимирович (руководитель отделения общей костной патологии ФГБУ «НМИЦ детской травматологии и ортопедии им. Г.И. Турнера, кандидат медицинских наук, врач высшей квалификационной категории, врач-травматолог-ортопед)
По типам чаще всего мы видим корпо-костальный тип, это деформация грудины в нижней части с вовлечением рёбер.
Манубриальный тип (манубрио-костальный) встречается гораздо реже, этот тип включает в себя деформацию Рукоятки грудины (это верхняя часть данной кости).
Также ортопеды дифференцируют ассиметричные формы деформации и её эластичность.
В каком возрасте и по каким симптомам можно обнаружить деформацию грудной клетки у ребенка?
Среди пациентов нашего Центра встречаются дети любого возраста. Большинство пациентов поступают именно с врождённой формой патологии. Иногда ребёнок рождается с уже заметной деформацией грудной клетки, но чаще всего мы видим ситуации, когда деформация становится заметной впервые в возрасте 6-8 лет и выраженно прогрессирует в 10-13 лет. Деформации грудной клетки могут увеличиваться, пока есть потенциал роста скелета, то есть в среднем до 15-17 летнего возраста. И чем выше рост родителей и активнее рост детей, тем выше риск формирования очень выраженной деформации. В отличие от деформации конечностей деформации грудной клетки нередко включают в свой перечень симптомов и нарушения работы органов грудной клетки.
Уникальные методы лечения в НМИЦ имени Г. И. Турнера
Виссарионов Сергей Валентинович (Директор НМИЦ детской травматологии и ортопедии им. Г.И. Турнера Минздрава России, доктор медицинских наук, профессор, член-корреспондент РАН, лауреат премии Правительства РФ)
Сегодня наш Центр один из немногих, кто проводит уникальные операции по устранению воронкообразной деформации грудной клетки у детей (ВДГК) путём применения малотравматичных методов хирургической коррекции. А килевидные деформации грудной клетки у детей мы можем в некоторых ситуациях лечить консервативно путём использования специальных, разработанных в нашем Центре, брейсов для коррекции этого патологического состояния.
Лечением деформаций грудной клетки у детей и подростков занимается Клиника общей костной патологии нашего центра.
Как попасть на лечение в Центр детской травматологии и ортопедии имени Турнера (ранее Научно-исследовательский детский ортопедический институт им. Г.И. Турнера)
Решение о возможности и необходимости госпитализации в клинику НМИЦ принимается после консультации специалиста профильного отделения и рассмотрения Подкомиссией Врачебной Комиссии Центра по отбору пациентов.
Для тех пациентов, кто не может приехать на очную консультацию, есть 2 варианта:
Лечение деформации грудной клетки — хирургические и консервативные методы
Сегодня Национальный медицинский исследовательский центр детской травматологии и ортопедии им. Г.И. Турнера активно ведёт свою научную и клиническую деятельность не только в сторону развития хирургических методов лечения, но и уделяет большое внимание консервативным технологиям.
Виссарионов Сергей Валентинович (Директор НМИЦ детской травматологии и ортопедии им. Г.И. Турнера Минздрава России, доктор медицинских наук, профессор, член-корреспондент РАН, лауреат премии Правительства РФ)
Благодаря внедрению новых технологий, методов и тактик лечения современное оперативное вмешательство стало более щадящим. Многие операции являются малоинвазивными, а восстановительный период проходит для пациентов в разы легче и быстрее.
Наш Центр один из немногих, кто проводит уникальные операции по устранению воронкообразной деформации грудной клетки у детей (ВДГК) путём применения малотравматичных методов хирургической коррекции. А килевидные деформации грудной клетки у детей мы можем в некоторых ситуациях лечить консервативно путём использования специальных, разработанных в нашем Центре, брейсов для коррекции этого патологического состояния.
Лечением деформаций грудной клетки у детей и подростков занимается Клиника общей костной патологии нашего центра.
Консервативные методы лечения деформации грудной клетки у детей и подростков
Консервативное лечение при деформациях грудной клетки может включать в себя функциональную терапию или ортезирование. Тактику лечения врач определяет на основании ряда факторов, в числе которых: и степень деформации, и тип, и форма, и возраст пациента, и эластичность грудной клетки, и фактор формирования деформации, и наличие-отсутствие кардиореспираторного синдрома, и т. д.
При назначении функциональной терапии или ортезирования, стационарный режим не нужен. Пациент проходит лечение амбулаторно, ведя обычный образ жизни, с этапными консультациями в очном или дистанционном варианте (это также решает врач).
Укрепление тонуса мышц грудной клетки затормаживает развитие деформации. Такой эффект даёт, например, плавание. Данный вид спорта развивает и укрепляет опорно-двигательный аппарат и мышечную массу. После длительной терапии могут наблюдаться заметные улучшения: выпрямление спины, укрепление иммунитета, психологическая стабильность.
В некоторых случаях врач понимает, что оптимальный вариант лечения данного ребёнка – хирургический, но возраст и состояние работы внутренних органов позволяют выждать время, прооперировать позже, снизить риск рецидива или изменения деформации. В таких случаях даются иные рекомендации консервативного ведения.
Консервативные методы лечения и их длительность определяет врач. Самостоятельное назначение лечения запрещено.
Хирургическое лечение деформации грудной клетки
На данный момент в медицине существует более 100 хирургических методов лечения врождённых деформаций грудной клетки. Традиционно практически все формы деформации грудной клетки оперировали, используя радикальные (с широким операционным доступом) методики хирургического вмешательства. Они имели большое количество как ранних, среднесрочных осложнений и поздних осложнений и последствий.
Рыжиков Дмитрий Владимирович (руководитель отделения общей костной патологии ФГБУ «НМИЦ детской травматологии и ортопедии им. Г.И. Турнера, кандидат медицинских наук, врач высшей квалификационной категории, врач-травматолог-ортопед)
Уникальные методы хирургического лечения в НМИЦ им. Г. И. Турнера
Благодаря новым технологиям и собственным разработкам, мы в НМИЦ детской травматологии и ортопедии им. Г. И. Турнера стали применять малоинвазивные процедуры, которые подразумевают меньшую травматичность мягких тканей и неизмеримо лучший косметический эффект, чем применяемые для той же цели открытые операции. Благодаря такому методу удаётся сократить время лечения и пребывания в стационаре для пациентов. Лечение занимает в среднем неделю. Бытовые ограничения действуют не более двух месяцев, профессиональный спорт с экстремальными нагрузками требует большего срока реабилитации.
Ещё два не до конца решённых направления в торакопластиках – вопрос адаптации лёгких в изменённых по размеру плевральных полостях и обезболивание в раннем послеоперационном периоде. В НМИЦ идёт работа по совершенствованию в том числе и этих двух задач.
Особое значение имеет внедрение в нашем центре новых трансплевральных торакопластик, которые позволяют снизить количество осложнений в сравнении с традиционными операциями (Например, в сравнении с операцией Г. Абрамсон при килевидной деформации, которая имеет широкое распространение).
Абсолютное большинство наших операций при тяжёлых степенях воронкообразной, килевидной, комбинированной деформации делаются из операционных доступов до 35-40 мм длиной, имеют высокую степень стабильности установленных конструкций, высокий корригирующий момент при исправлении тяжёлых степеней деформаций.
Как проходит операция?
С применением техники минимального разреза мы имплантируем пациентам титановую пластину, которая держит форму грудной клетки.
Малоинвазивные технологии имеют высокий корригирующий (исправляющий) момент, оставляют минимальные послеоперационные рубцы, надежно фиксируют грудинно реберный комплекс в правильном положении, снимают психологический дискомфорт и функциональные трудности таких деформаций. Этот метод оценило уже большое количество мам и детей, и десятки пациентов ждут своей очереди.
Мы будем рады помочь Вам и готовы работать с детьми из любых уголков России.
Восстановление после операции, послеоперационный период
Малоинвазивные операции, применяемые в нашем национальном медицинском исследовательском центре им. Г. И. Турнера, позволяют сократить постельный режим – пациент сидит уже в первые сутки, а поднимается на ноги на вторые сутки. Максимально быстрое восстановление физиологических оправлений, сна, аппетита и бытовых нагрузок. Именно эти факторы выводят наши технологии на лидирующие позиции в России и в мировой практике.
Есть ли противопоказания к таким операциям?
В некоторых случаях операция откладывается при выявлении острых заболеваний или обострении хронических сопутствующих заболеваний. В этом случае сначала пациент восстанавливает здоровье, а потом проводится ортопедическое лечение. Речь идет о плановой хирургии, то есть мы располагаем временем для операции в условиях полного здоровья.
Цены – сколько стоит операция? Где сделать бесплатно операцию по устранению деформации грудной клетки у ребенка?
Выполнение данных операций для граждан РФ любых регионов возможно за счёт средств государственного финансирования в рамках общей очереди, либо в рамках платных услуг.
Цены на подобные операции для иностранных граждан можно найти в Официальном Прейскуранте НМИЦ.
Деформации грудной клетки
Деформация грудной клетки — редкая патология, с которой сталкиваются около 2 % людей во всем мире. Она выражается в изменении формы костно-мышечного каркаса, спровоцированном деформацией костной и хрящевой ткани. Нарушение является не только косметическим дефектом — зачастую оно сопровождается снижением функции внутренних органов таких, как сердечная мышца и легкие. Негативное влияние распространяется также и на опорно-двигательный аппарат, приводя к искривлению позвоночника. Пациент страдает от психологического и эмоционального дискомфорта, испытывает проблемы с дыханием, быстро утомляется и часто болеет респираторными заболеваниями. Болезнь способна быстро прогрессировать при отсутствии своевременного медицинского вмешательства.
Причины развития патологии
К причинам приобретенной деформации относятся перенесенные заболевания легких, инфекционные болезни костей, механические травмы, сильные ожоги.
В большинстве случаев нарушение носит генетический характер и может быть скорректировано при обращении к специалисту. Ряд упражнений и медикаментозная терапия способны свести к минимуму косметический дефект и снизить физический дискомфорт, а оперативное вмешательство кардинально решает проблему искривления.
Виды деформаций грудной клетки
У детей чаще всего встречается два вида врожденной патологии: воронкообразная (еще встречается название « грудь сапожника ») и килевидная:
Одно из наиболее тяжелых заболеваний — синдром Поланда. Это редкий врожденный синдром, для которого характерно полное или частичное отсутствие мышечного каркаса с одной стороны и сопутствующий порок развития кисти. Его причиной считается нарушение кровообращения в позвоночных артериях во время внутриутробного развития. При этом сердечная мышца и магистральные артерии оказываются не защищенными костным скелетом грудной клетки и подвержены риску механического повреждения.
Симптомы
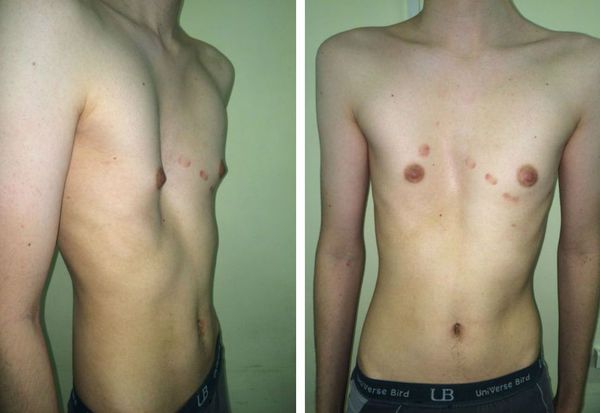
Первым симптомом деформации грудной клетки являются внешние изменения. Косметический дефект может быть малозаметен у новорожденных малышей: выявить его можно при вдохе, при этом происходит западение ребер. По мере взросления ребенка болезнь становится все более выраженной и достигает пика к 3 годам.
Впалая грудная клетка у ребенка составляет более 90 % случаев заболевания. При этой патологии реберные хрящи развиты не полностью, грудина оказывается увеличенной в ширине, полость грудной клетки уменьшается, происходит искривление позвоночника. Вследствие этих процессов ребенок может отставать в физическом развитии от своих ровесников, часто болеть респираторными инфекциями, страдать вегетативными расстройствами, дыхательной недостаточностью. Малыши плохо реагируют на физические нагрузки, быстро устают и не способны заниматься спортом наравне со сверстниками. Если наблюдается нарушение в верхнем или среднем отделе, страдает также двигательная функция.
Диагностика патологии
Диагностика заболеваний, связанных с костным корсетом грудины, обычно не представляет сложностей и может быть проведена при изучении внешних проявлений. На начальном этапе специалист назначает рентгенографическое исследование в двух проекциях, дающее полную картину искривления и степени тяжести болезни. Далее может быть назначена компьютерная томография, по результатам которой будет ясна не только степень деформации костей и хрящей, но и характер смещения средостения, сердечной мышцы, насколько сдавленно легкое. Магнитно-резонансная томография дает полное представление о состоянии костных, хрящевых и мягких тканей.
В качестве дополнительных методов назначаются функциональные обследования сердца и дыхательной системы: электрокардиограмма, ЭХО-кардиограмма, спирографическое обследование, исследование функции дыхания и определения объема легких. Комплекс этих методов позволяет выявить функциональные нарушения и отследить динамику восстановления после операций.
Как исправить деформацию грудной клетки
В травматологической практике различают три стадии деформации. С возрастом патология у ребенка будет прогрессировать, поэтому консервативное лечение может дать результаты только на первом этапе. На второй и третьей стадии консервативные методы не показывают эффективности, поэтому врачи рекомендуют провести реконструкцию грудной клетки оперативным путем. Таким образом можно избежать дальнейшего ухудшения и создать нормальные условия для функционирования сердца и легких. Как правило, оперативное вмешательство проводится при достижении ребенком 7-летного возраста. В лечении деформации грудной клетки у подростка последние несколько лет активно используется метод помещения двух магнитных пластин. Одна имплантируется за грудину, а вторая помещается на специальный корсет. Внешняя пластина притягивает внутреннюю за счет магнитного поля, и происходит постепенное изменение положения костей.
Профилактические меры
В качестве профилактики женщине, ожидающей ребенка, рекомендуется регулярно проходить осмотр у лечащего врача и диагностику на предмет выявления патологий плода. Выявленное на ранней стадии заболевание позволит своевременно начать терапию и предупредить дегенеративные изменения позвоночника. ЛФК и курс массажа также могут оказать положительное влияние в качестве профилактики и не дать развиться возможному заболеванию.
Что такое воронкообразная грудная клетка? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гацуцын В. В., детского хирурга со стажем в 12 лет.
Определение болезни. Причины заболевания
Воронкообразная деформация грудной клетки (ВДГК) (впалая грудь, воронкообразная грудь, грудь сапожника, ресtus ехсаvatum) — это тяжелый порок развития передней грудной стенки, представляющий собой различные по форме и глубине западения грудины с вовлечением грудино-реберных хрящей и ребер. Это приводит к снижению объема грудной клетки, смещению и сдавлению органов загрудинного пространства, к заметному косметическому дефекту, выраженным функциональным изменениям со стороны сердца и легких. Среди врожденных деформаций грудной клетки воронкообразная деформация составляет 91%. Мальчики болеют в 4 раза чаще девочек.
Данный вид деформации грудины известен человечеству издавна. Первые упоминания в литературе встречаются в 1594 году, а первое детальное описание ВДГК сделал в 1870 году H. Eggel.
Этиология воронкообразной деформации грудной клетки остается до конца не изученной. Большинство авторов в своих работах ссылаются на диспластический процесс как основную причину возникновения деформации, что подтверждает повышенная экскреция оксипролина как продукта деградации коллагена.
Дисплазия соединительной ткани — это генетически детерминированный процесс, обусловленный мутацией генoв, которые отвечают за синтез коллагеновых структур. Вследствие различных мутаций в генах происходит неправильное формирование коллагеновых цепей, что приводит к слабости при механических воздействиях на основные разновидности соединительной ткани — хрящи и кости.
Почти 65% пациентов с данной патологией имеют родственников с деформацией грудной клетки в анамнезе. Учитывая системное нарушение коллагеновых структур, у пациентов с воронкообразной деформацией грудной клетки наблюдается астеническое телосложение, удлиненные конечности, различные формы нарушения осанки, плоскостопие, арахнодактилия, гипермобильность суставов, миопия, слабо развитая мышечная система, нарушение прикуса и т. д. Нередко у пациентов с ВДГК имеется сопутствующая различная синдромальная патология, например, синдром Элерса-Данлоса, Марфана, Сиклера, Жена, нейрофиброматоз I типа.
Основная причина западения грудины — чрезмерный рост грудино-реберных хрящей, которые опережают рост ребер, тем самым вворачивая грудину внутрь грудной клетки. [1] [3]
Симптомы воронкообразной грудной клетки
Больные отмечают «чувство сердцебиения» в состоянии покоя, быструю утомляемость при малых физических нагрузках, одышку, реже — дисфагические и дыхательные нарушения, связанные со степенью деформации грудино-реберного комплекса.
Дети с ВДГК часто болеют различными респираторными заболеваниями, что, во-первых, обусловлено хроническим сдавлением органов загрудинного пространства, а во-вторых, связано с этиологией заболевания. Дисплазия соединительной ткани носит полиорганный характер и влияет не только на хрящи и ребра, но и на бронхолегочную ткань в частности. Пораженная дисплазией легочная ткань и бронхиальное дерево подвержены таким заболеваниям, как бронхоэктазы, трахеобронхомаляция, бронхообструктивный синдром, аномалия развития бронхиального дерева. У пациентов этой группы часто встречаются малые аномалии развития сердца, которые проявляются в виде пролапса митрального клапана, открытым овальным окном, дополнительными хордами в камерах сердца. [5] [7]
Патогенез воронкообразной грудной клетки
У 79% детей, страдающих ВДГК, деформация определяется на первом году жизни, когда заболевание проявляется «симптомом парадокса при вдохе». Отмечается западение грудины во время вдоха в проекции мечевидного отростка. Функциональные нарушения на первом году жизни обычно не проявляются, что сглаживает клиническую картину заболевания, но общепризнанно считать ВДГК врожденным пороком.
В периоде новорожденности втяжение в области грудины может быть незначительным, проявляется ригидностью грудино-реберного комплекса, втяжением при акте дыхания и визуально не привлекать к себе внимания педиатров и родителей, в возрасте 4-6 лет ригидность исчезает, и деформация постепенно начинает прогрессировать. Основным возрастом для манифестации воронкообразной деформации грудной клетки у детей является пубертатный период. Как правило, родители отмечают активный рост ребенка, одновременно сопровождающийся усилением западения грудины и грудино-реберных хрящей, ранее остававшимися без внимания. [8]
Классификация и стадии развития воронкообразной грудной клетки
Существует множество классификаций воронкообразной деформации грудной клетки. С развитием малоинвазивной хирургии эти классификации добавляются и уточняются. Наиболее анатомически емкая и полная классификация, используемая нами, классификация по Park. На основании РКТ органов грудной клетки выделяется две группы:
I с симметричной деформацией
II с ассиметричной деформацией
Существует достаточное количество шкал оценки степени деформации. Мы использовали общеевропейскую шкалу, принятую ассоциацией торакальных хирургов, занимающихся воронкообразной деформацией грудной клетки, для оценки степени деформации и выставлении показаний к операции — шкалу Халлера, или индекс Халлера (Haller Index (HI). Этот индекс представляет собой отношение поперечного грудного размера к передне-заднему размеру, в норме равен 2,5. В нынешнее время практически все ведущие специалисты в области воронкообразной деформации грудины считают индекс Халлера основным диагностическим показателем и критерием выбора в показаниях к операции. При превышении показателя 3,2-3,5 показано оперативное лечение.
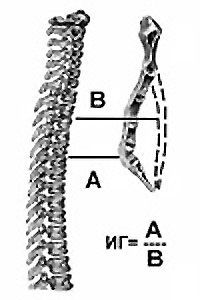
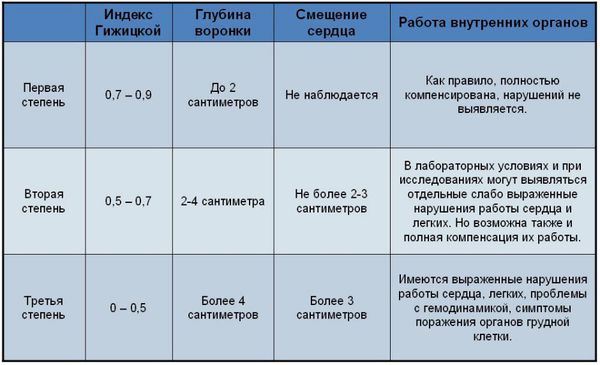
Одним из наиболее известных и применяемых методов оценки степени деформации является предложенный в 1962 году индекс Гижицкой. Индекс представляет собой отношение наименьшего (А) стерно-вертебрального расстояния к наибольшему (В), и характеризует 3 степени деформации. [3]
Осложнения воронкообразной грудной клетки
Зачастую ВДГК как фенотипическое проявление дисплазии соединительной ткани влияет не только на форму и внешний вид грудины и грудинно-реберного комплекса в частности, но и вызывает изменения со стороны сердечно-легочной системы. Со стороны легких у пациентов с выраженной воронкообразной деформацией грудной клетки отмечается снижение ЖЕЛ (жизненная емкость легких) до 25%, что влияет на общее состояние ребенка, его быструю утомляемость и плохое развитие. Характерны частые обструктивные заболевания, ОРВИ, бронхиты.
У детей с воронкообразной деформацией грудной клетки в 70% случаев выявлены патологические изменения на ЭКГ. Наиболее часто встречаются нарушения в проводимой системе сердца и изменения положения электрической оси, гипертрофия миокарда как следствие компрессии, сдавления камер сердца, пролапс или недостаточность клапанов, дополнительные хорды в камерах сердца, расширение аорты и т. д. [3]
Диагностика воронкообразной грудной клетки
Для оценки степени деформации, выбора метода коррекции и объема оперативного вмешательства необходимо провести полный комплекс диагностических исследований, включающий:
Помимо общих клинических и биохимических анализов, комплекс обследования включает в себя:
Клинический осмотр
Для установления диагноза воронкообразной деформации грудной клетки достаточно внешнего осмотра. Деформация, как правило, начинается от места соединения рукоятки с телом грудины с наибольшей выраженностью на уровне соединения с мечевидным отростком и распространяется на III – VIII ребра, чаще всего включая обе реберные дуги. Ширина и глубина варьируют в разных пределах. Часто реберные дуги развернуты, и эпигастральная область выбухает.
При вовлечении в ее общую площадь и костной части ребер по сосковой или передней подмышечной линии, помимо первичной (воронкообразной) выявляется вторичная — плоская грудная клетка, в целом формируется плоско-воронкообразная грудь. На фоне воронкообразной деформации отмечаются острый эпигастральный угол и парадоксальное дыхание. Больные с ВДГК имеют заметно выраженную астеническую конституцию за счет диспропорции массы и роста, кифосколиотическую установку туловища, общую гипотонию мышц. При детальном физикальном обследовании выявляются разной степени выраженности признаки соединительно-тканой дисплазии: гипермобильность суставов, повышенная эластичность кожи, плоскостопие и др. В диагностике синдромальных форм ВДГК используется клинико-генетическое исследование.
Рентгенография
Одним из важных исследований, но менее актуальным в последнее десятилетие, в предоперационном периоде является рентгенография органов грудной клетки в прямой и боковой проекциях. В прямой проекции можно определить патологию со стороны костной системы, ребер, грудины и легочной ткани. Боковая рентгенография, до появления и широкого внедрения в практику современных компьютерных рентген-технологий, широко применялась и использовалась для определения степени деформации грудины.
Функции внешнего дыхания
С целью выявления тяжести поражения дыхательной системы всем пациентам с ВДГК необходимо проведение исследования функции внешнего дыхания. При ВДГК наиболее значимым показателем внешнего дыхания является функциональная остаточная емкость легких.
Функция внешнего дыхания оценивается с помощью спирографического метода на компьютерном спирографе с графической фиксацией и записью кривой поток-объема при выполнении маневра форсированного выдоха и регистрацией показателей. Диагностика вентиляционных нарушений основана на оценке отклонения от нормы показателей, выраженных в процентах от должной величины.
Определяются следующие функциональные параметры:
При проведении спирометрических проб у больных с I-II степенью деформации отмечаются рестриктивные изменения функции внешнего дыхания, а при III степени деформации более тяжелые изменения по реструктивно-обструктивному типу. При этих изменениях происходит снижение вентиляционно-обструктивных соотношений. Это ведет к хроническому гипоксическому состоянию тканей и гиперфункциональным изменениям в миокарде и в последующем может прогрессировать.
Кардиография
Зачастую ВДГК как фенотипическое проявление дисплазии соединительной ткани влияет не только на форму и внешний вид грудины и грудино-реберного комплекса в частности, но и вызывает изменения со стороны сердечно-сосудистой системы. ЭКГ — один из наиболее доступных и простых методов обследования сердечно-сосудистой системы. ЭХО-КГ, помимо ЭКГ, — один из наиболее важных методов обследования ССС. Исследование проводится с целью определения формы и положения сердца, изучения строения клапанной системы, межпредсердной и межжелудочковой перегородок, состояния сердечной мышцы, сдавления камер сердца, непосредственно состояния правого и левого желудочков, выявления малых аномалий сердца.
Компьютерная томография
Наиболее полным, емким, информативным, доступным методом обследования является мультиспиральная компьютерная томография с 3D реконструкцией грудной клетки. При проведении данного обследования появляется полное понимание взаимоотношения костно-хрящевого каркаса и органов средостения. Нередко выявляется сопутствующая патология как в костно-хрящевом каркасе так и с стороны легочной ткани, к примеру, «реберная вилка» или расщепление ребра, буллы верхушки легкого. Анатомическая ориентированность помогает осуществить безопасный вход в плевральную полость, не травмировав сердце и дополнительные внутриплевральные сосуды. С учетом формы и степени деформации появляется возможность моделирования положения и количества корригирующей пластины. С помощью 3D моделирования возможно оценить точку максимальной депрессии, тем самым выбрать нужное межреберье для установки корригирующей пластины с целью достижения наилучшего косметического и физиологического результата, выставить медицинские показания для коррекции грудной клетки.
Лечение воронкообразной грудной клетки
Cегодня существует более 100 разновидностей оперативного лечения воронкообразной деформации грудной клетки. Основоположниками в этой области являются Ludwig Meyer и Ferdinand Sauerbruch, которые первыми описали методики оперативного лечения воронкообразной деформации грудной клетки, сочетая наружное вытяжение, стернотомию и остеотомию деформированных ребер в 1911 и 1920 годах соответственно. Основным принципом хирургического лечения являлось удаление второй и третей пары грудинно-реберных хрящей. В методике F.Sauerbruch выполнялась резекция реберных хрящей от третьей до седьмой пары, с последующей стернотомией, мобилизацией подмечевидной связки и наложением тяги. Однако этот метод не увенчался успехом и признанием в широких хирургических кругах из-за неудовлетворительного косметического результата. Золотым стандартом в хирургическом лечении воронкообразной деформации грудной клетки с 1949 по 2000 гг. являлась техника оперативной коррекции по M. Ravitch, которая обладала лучшим косметическим результатом без использования каких-либо тяг. Техника основывалась также на резекции деформированных реберных хрящей от реберной дуги до третьих (реже — вторых) ребер включительно через большой поперечный или мерседес-образный разрез с отсепаровкой мышц, последующей поперечной стернотомией и ретростернальной поддержкой грудины металлоконструкцией. Безусловно операция являлась крайне травматичной, с обширной кровопотерей, продолжительностью от 160 до 200 минут, и обладала рядом осложнений как ранних, так и отсроченных, таких как пневмонии, развившиеся вследствие длительного ателектаза легкого, грубый послеоперационный рубец, рестрикция грудной клетки, развившаяся в связи с обширной резекцией реберных хрящей, рецидивы, повторные оперативные резекции хрящей. К ранним можно отнести послеоперационные гидротораксы, вызванные аллергической реакцией плевры на травму и инородное тело — пластину, гематораксы, пневмотраксы, подкожные эмфиземы и гематомы. Этот метод операции сопровождался нестабильностью грудной клетки и подвижностью грудины.
В конце ХХ века началась эпоха эндохирургии. В 1998 году американский хирург D. Nuss опубликовал десятилетний опыт лечения ВДГК по собственной малоинвазивной методике торакопластики, получившей название Minimally invasive repair of pectus excavatum (MIRPE), или просто Nuss procedure. Этот метод сразу вышел на первое место в торакопластике ВДГК, стал самым малоинвазивным, менее травматичным, и менее продолжительным по времени операции. Но, несмотря на то, что старая школа торакальных хирургов и ортопедов использует до сих пор методики открытых торакопластик, операция Насса считается золотым стандартом в лечении воронкообразной деформации грудной клетки у детей. Данная методика позволяет непосредственно на операционном столе добиться хорошего косметического результата, избежать травмирующей отсепаровки мышц передней грудной клетки, резекции грудино-реберных хрящей и стернотомии, что снижает риск возможных интра- и послеоперационных осложнений, а также формирования грубых и уродующих послеоперационных рубцов, встречающихся при открытых торакопластиках. Кроме того, значительно сокращается время операции и минимизируется интраоперационная кровопотеря. Удовлетворительный косметический результат достигается при помощи проведенной загрудинно-коррегирующей пластины через два минимальных разреза кожи по переднеподмышечным линиям.
На сегодняшний день основной выбор при торакопластике у пациентов с ВДГК хирурги отдают предпочтение в большинстве случаев методике Дональда Насса. Торакопластика по Нассу завоевала всеобщее признание среди ортопедов-хирургов, торакальных хирургов и особенно у детских хирургов. Преимущество методики заключается в удовлетворительном косметическом результате в сравнении с открытыми торакопластиками, относительной простоте выполнения операции, сокращении операционного времени, а соответственно и количестве наркоза, уменьшении интраоперационных осложнений, отсутствии уродующих послеоперационных рубцов. Как показали опросы пациентов, перенесших торакопластику по Нассу, после удаления пластины, они отмечали улучшение качества жизни и хороший косметический результат. [11] [12]
Для выполнения этих операций необходимы пластины из титанового сплава либо из стали. Важно, чтобы пластины были прочными и идеально полированными. Пластина должна выдерживать большое давление грудины, особенно высокое у детей старшего возраста и подростков. Все края и поверхности пластин должны быть идеально гладкими и полированными, чтобы уменьшить силу трения при проведении и перевороте, тем самым предотвратить возможность повреждения органов и тканей. [13]
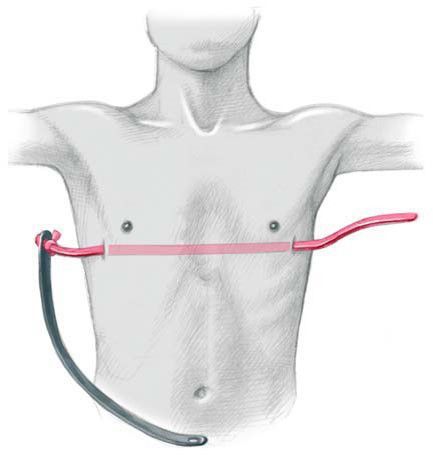
Операция производится под комбинированным эндотрахеальным наркозом в сочетании с эпидуральной аналгезией. Положение больного на спине. Руки отведены под 90 градусов или приведены к туловищу в случае положения больного на ортопедической подушке. Маркером отмечается дно воронки, самые выступающие точки в проекции наибольшей депрессии грудины, производится разметка межреберий, отмечаются места точек входа и выхода в плевральные полости с каждой стороны и места будущих разрезов, как правило, это проекция IV или V межреберья. Кожные разрезы производятся на боковых поверхностях грудной клетки параллельно ходу ребер длиной до 3 см. Грудные мышцы отслаиваются от ребер, формируются подкожно-мышечные тоннели. В VI межреберье по среднеподмышечным линиям устанавливаются торакопорты 5 мм, накладывается карбокситоракс. При помощи интрадюсера тупым способом прокалывается грудная стенка справа, чуть медиальнее самой выступающей вперед части ребер. Под контролем торакоскопа интрадюсер вводится в плевральную полость и подводится к грудинно-перикардиальной связке или межплевральной перегородке. Плавными движениями под тщательным видеоконтролем производится разделение связки и проведение интрадюсера в левую плевральную полость. При деформации IIА3 и IIB степени во время проведения проводника через средостенье крайне важно, чтоб интрадюсер не касался перикарда во избежание его травматизации. Торакоскоп переставляется в левый порт и под видеоконтролем с мануальной асситенцией через прокол грудной стенки выводится наружу. К концу интрадюсера фиксируется силиконовая трубка, и он извлекается в обратном порядке. К грудной клетке прикладывается металлический шаблон и мануально изгибается по наиболее анатомической форме грудной клетки. Затем изгибается корригирующая пластина по форме заготовленного шаблона. Конец пластины фиксируется к силиконовой трубке справа. Проведение пластины осуществляется путем тракции за силиконовую трубку слева направо и поступательного движения пластины справа налево вдоль сформированного тоннеля выпуклой стороной к позвоночнику. Затем пластина переворачивается на 180º. [14] [15] [16]
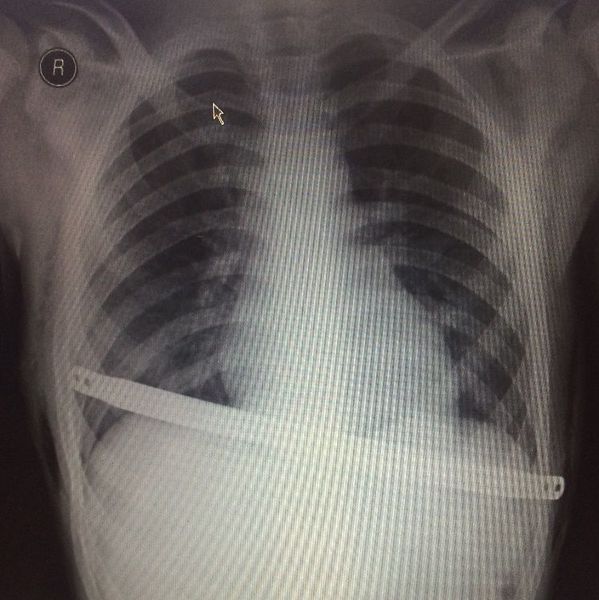
Давление пластины на заднюю поверхность грудины в месте наибольшей деформации вызывает коррекцию грудино-реберного комплекса сразу же после ее переворота. С учетом увеличения грудной клетки ребенка по мере роста необходимо оставлять концы пластины на 0,5 – 0,8 см от грудной стенки во избежание рестрикции грудной клетки в месте стояния пластины. Концы пластины фиксируются к ребрам ранее проведенной нитью PDS-II 1/0 и укрываются мышцами. После контрольного осмотра плевральных полостей через торакопорты вводятся силиконовые дренажи, погружаются в емкости с физраствором. На этапе ушивания мышц анестезиолог проводит форсированное раздувание легких для удаления воздуха из плевральных полостей. В момент прекращения поступления воздуха из плеваральных полостей дренажи удаляются, раны ушиваются наглухо с оставлением подкожных дренажей. На кожу накладываются косметические швы. Ребенок из операционной переводится в хирургическое отделение. В современной медицине, пролонгированное использование эпидуральной анестезии и малотравматичность операции Насса позволяет избежать применения в послеоперационном периоде наркотических анальгетиков. Эти же факторы позволяют начинать раннюю активизацию пациентов в первые сутки после операции. Во избежание ранних послеоперационных осложнений пациентам через 8-10 часов после операции выполняется контрольный рентген органов грудной клетки в палате лежа. Ранняя активизация пациента, физиолечение, дыхательная гимнастика, ЛФК приводит к сокращению срока пребывания в стационаре, который составляет в среднем 7 суток. Использование антибактериальной терапии цефалоспоринового ряда в послеоперационном периоде позволяет избежать нежелательных осложнений в виде нагноения раны, различных плевритов, пневмонии. Как правило, курс составляет не более 7 дней, при сохраняющемся нейтрофилезе антибактериальную терапию следует продолжить. В таких случаях при отсутствии осложнений пациент выписывается домой с назначением пероральных антибиотиков.
В связи с установкой инородного тела — пластины в организм пациента, показано назначение НПВС длительным курсом. Длительность назначения НПВС контролируется общим анализом крови, при сохраняющемся эозинофилезе, повышенном СОЭ терапию следует продолжить.
Прогноз. Профилактика
Эффективность коррекции воронкообразной деформации можно наблюдать уже непосредственно на операционном столе. Незначительных дефектов грудной клетки в виде небольших «ямок», западения опорного ребра, выпирающей реберной дуги, которые наблюдаются в послеоперационном периоде, не стоит остерегаться. С возрастом, при физических нагрузках и ростом грудной клетки практически все дефекты самостоятельно корригируются либо «прикрываются» мышечной массой. По истечении периода реабилитации пациенты отмечают резкое улучшение самочувствия, пропадает чувство «ощущения сердцебиения», пациенты становятся более выносливыми и могут переносить большие физические нагрузки, что является основным показателем эффективности выполненной операции.
Рентгенография органов грудной клетки в двух проекциях каждые 1-3-6 месяцев позволяет избежать ранних послеоперационных осложнений, отметить рост грудной клетки, заметить возможное смещение пластины по оси, умеренную миграцию и дать нужные рекомендации.
Через полгода после операции большинство пациентов отмечают активный рост и прибавку к массе тела. Это связано с тем, что ткани начинают больше и лучше насыщаться кислородом, и пациент перестает пребывать в состоянии «хронической гипоксии». Помимо того, у пациентов данной группы после операции выравнивается психоэмоциональный фон. Они становятся более контактными и лучше социализируются.