Что такое выраженный анаэробный дисбиоз у женщины
Дисбактериоз: причины, симптомы, диагностика, лечение
Дисбактериоз – качественное и количественное изменение микрофлоры в организме на любом его участке, включая кожные покровы, кишечник, полость рта, влагалище и другие области, населяемые микроорганизмами. Патология встречается при многих заболеваниях, длительном или неконтролируемом употреблении антибиотиков и иммунодепрессантов, развивается под влиянием вредных факторов окружающей среды.
Состояние опасно сопутствующим снижением иммунитета, нарушением барьерной функции кожи и слизистых оболочек, через которые патогенная флора проникает во внутренние органы.
Роль микробиоты в организме
Причины дисбиоза
Одна из причин кожного дисбактериоза – чрезмерная гигиена, применение агрессивных уходовых средств, смывающих защитный водно-жировой слой с эпителия.
Классификация дисбактериоза
Также, в зависимости от длительности процесса и выраженности симптомов, выделяют острый и хронический дисбактериоз.
Кишечный дисбактериоз протекает в три стадии:
Симптомы нарушенной микрофлоры
Проявления дисбактериоза кишечника у взрослых зависят от пола пациента. У женщин болезненные ощущения в животе усиливаются перед менструацией. Наблюдается повышенная активность сальных желез, на лице и на теле появляются высыпания. Слизистая оболочка влагалища раздражается, больную беспокоит зуд и жжение вульвы. Кожа становится сухой, дряблой и шелушится. Дисбактериоз кишечника у мужчин сопровождается ухудшением потенции, проблемами с мочеиспусканием.
По мере прогрессирования дисбактериоза присоединяются и симптомы осложнений.
При нейропсихическом расстройстве появляются слабость, апатия, тревожность, пониженное настроение, снижение концентрации внимания и стрессоустойчивости, навязчивые мысли, судороги.
Для инсулинорезистентности характерны прибавка в весе, высокая концентрация глюкозы и липидов крови, ощущение тяжести в правом подреберье. При генерализованной воспалительной или аутоиммунной реакции возможно появление боли в суставах, сыпи на коже, примеси слизи либо крови в испражнениях, повышения температуры тела, озноба, быстрой утомляемости.
Для кожного дисбиоза характерны сыпь на теле, дряблость, краснота, зуд, сухость либо избыточная жирность кожных покровов. При дисбактериозе влагалища проявляются молочница – творожистые выделения белого цвета, жжение и зуд в области наружных половых органов. При дисбалансе флоры ротовой полости прогрессируют стоматит, пародонтоз и кариес, ощущаются неприятный привкус и запах изо рта, появляется белый налет на языке.
Осложнения дисбиоза
Диагностика дисбактериоза
Лечение дисбактериоза
Полезными для микрофлоры считаются продукты, обогащенные клетчаткой – цельнозерновая выпечка, крупы, за исключением белого риса, овощи, листовая зелень и сушеные фрукты. Рекомендована также кисломолочная продукция, содержащая пребиотики и стимулирующая рост полезной микрофлоры.
Также применяются средства патогенетической терапии для восстановления моторики кишечника, уменьшения воспаления и восстановления ферментной активности органов пищеварения. Для облегчения проявлений диареи, боли в животе, метеоризма назначаются препараты симптоматической терапии.
Профилактика
Для предотвращения нарушения микрофлоры у новорожденных рекомендуется отдавать предпочтение естественному родоразрешению и грудному вскармливанию.
Дисбактериоз влагалища
Специалисты ЦМРТ проводят информативные гинекологические обследования. Прием ведет опытный и квалифицированный врач-гинеколог.
Дисбактериоз влагалища – это воспалительное заболевание, обусловленное дисбалансом микроэкосистемы урогенитального тракта. Замена нормального вагинального биотопа многочисленными условно-патогенными и облигатными микроорганизмами негативно воздействует на женское здоровье, может стать причиной серьезных инфекционных осложнений и даже создает риск развития опухолевых процессов. Поэтому очень важно регулярно обследоваться у гинеколога и, в случае выявления дисбиоза, проводить лечение, направленное на создание оптимальных физиологических условий.
Рассказывает специалист ЦМРТ
Дата публикации: 25 Августа 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины дисбактериоза влагалища
Существует множество факторов, приводящих к изменению видового и количественного состава микроорганизмов вагинальной экосистемы:
В отдельных случаях влагалищный дисбактериоз может развиться из-за применения барьерных методов контрацепции (ВМС, таблетки, кремы, гели спермицидного действия).
Симптомы дисбиоза влагалища
Нарушение механизмов биологической защиты сопровождается появлением патологических выделений. Серовато-белый вагинальный секрет имеет липкую пенистую консистенцию и неприятный рыбный запах. Его количество может достигать 20-30 мл в сутки. Продукты жизнедеятельности аномально увеличенного количества анаэробных бактерий нарушают целостность эпителиальных клеток слизистой оболочки влагалища. Пациентки жалуются на покраснение, припухлость, зуд и жжение в интимной области, рези при мочеиспускании, выраженный дискомфорт при сексуальном контакте. При осмотре в зеркалах наблюдается равномерное распределение выделений по влагалищным стенкам. На слизистой могут выявляться небольшие красноватые пятнышки. У 40% пациенток на влагалищной части шейки матки обнаруживается воспаление, эрозии, рубцы, выворот слизистой шейного канала (эктропион).
Разновидности и степени тяжести вагинального дисбактериоза
Специалисты в области гинекологии условно подразделяют дисбактериоз у женщин на 4 формы. В зависимости от тяжести симптомов и клинического течения он может быть:
Нарушение имеет 3 степени тяжести:
Самыми опасными для репродуктивного здоровья являются бессимптомные формы заболевания. Зачастую они остаются не выявленными, и, как следствие, не леченными.
Основные методы диагностики
Для постановки диагноза «дисбактериоз влагалища» используются клинические и лабораторные методики:
Дополнительно возможно назначение УЗИ органов малого таза, анализа кала на дисбиоз кишечника, биохимических и гормональных обследований крови и мочи.
К какому врачу обратиться
Ведением пациенток с микроэкологическим дисбалансом урогенитального тракта занимается врач-гинеколог. При необходимости, может потребоваться консультация венеролога, уролога, эндокринолога и других узкопрофильных специалистов.
Как лечить дисбактериоз влагалища
Лечение дисбактериоза влагалища назначается индивидуально, с учетом формы нарушения, состояния репродуктивной системы женщины и наличия сопутствующих заболеваний. Двухэтапная терапевтическая программа включает:
Дополнительно может проводиться системная иммуномодулирующая, десенсибилизирующая и энзимотерапия. Однако важнейшим фактором полного выздоровления является лечение основного заболевания.
Последствия вагинального дисбиоза
Несвоевременное выявление дисбаланса и отсутствие оптимизации видового и количественного состава влагалищной микрофлоры может повлечь за собой серьезные для здоровья последствия:
Профилактика
Чтобы предотвратить нарушение вагинальной микрофлоры, необходимо строго соблюдать правила интимной гигиены, воздерживаться от беспорядочных половых контактов и частых спринцеваний, продуманно использовать гигиенические и рационально подбирать противозачаточные средства. Очень важно регулярно проходить гинекологические обследования, строго выполнять рекомендации по лечению имеющихся патологий и избегать бесконтрольного приема антибиотиков и противогрибковых препаратов.
Лечение дисбактериоза влагалища в ЦМРТ
Одним из направлений работы гинекологов ЦМРТ является комплексное восстановление баланса микроэкосистемы женского репродуктивного тракта. Индивидуальная терапевтическая программа включает:
Желающим записаться на консультативный прием, пройти диагностическое обследование и лечение вагинального дисбиоза, необходимо оставить заявку на сайте клиники или связаться с администратором по телефону.
Дисбактериоз влагалища (дисбиоз)
Слишком влажно или слишком сухо? И то, и другое – в равной степени отклонение от нормы. И то, и другое – может говорить о дисбактериозе влагалища.
Дисбактериоз (дисбиоз) влагалища – это нарушение микробного баланса. Оно выражается в изменении количественного соотношения компонентов микрофлоры.
Состав нормальной флоры влагалища у женщин:
Симптомы дисбактериоза влагалища
В норме выделения прозрачного цвета, по консистенции схожи с яичным белком, не имеют запаха. При нарушении микробного баланса они меняют запах (запах рыбы, кислый запах), цвет (становятся желтоватые или зеленоватые, серые, коричневые) и консистенцию (густая и более вязкая или творожистого типа).
Почему возникает дисбактериоз?
Типичными причинами могут стать:
Половое созревание, беременность, аборт, нерегулярная половая жизнь, менопауза, нарушение цикла.
Они подавляют патогенную флору по всему организму, в том числе и во влагалище.
К какому врачу обращаться при дисбиозе влагалища?
Дисбактериоз может быть как самостоятельным заболеванием, так и сопутствовать нарушениям в разных системах – мочевыделительной, эндокринной, а также ЖКТ.
Если вы испытываете один или несколько симптомов из перечисленных, обязательно пройдите осмотр у гинеколога!
Исследование мазка на флору, бактериального посева поможет определить соотношение всех компонентов флоры и поставить диагноз. В зависимости от этой картины врач гинеколог может направить пациентку на консультацию к венерологу, гастроэнтерологу, гинекологу-эндокринологу.
Посетить всех этих врачей вы можете в нашем центре. Обследование строго конфиденциально!
Оптимизация терапии вагинальных дисбиозов
Изучение микроэкологии влагалища (вагинального биотопа), начатое более 100 лет тому назад А. Дедерлейном, показало, что настоящая экосистема сложная, многокомпонентная, гормонально зависимая и легкоранимая.
Изучение микроэкологии влагалища (вагинального биотопа), начатое более 100 лет тому назад А. Дедерлейном, показало, что настоящая экосистема сложная, многокомпонентная, гормонально зависимая и легкоранимая. Состояние ее динамического равновесия определяется, во-первых, уровнем гликогена в клетках эпителия влагалища, который в свою очередь связан с функциональным состоянием яичников, затем концентрацией лактофлоры, рН влагалищного содержимого и состоянием местного иммунитета.
Наличие индигенной флоры является одним из основных механизмов защиты половых путей от патогенных бактерий. Выраженный антагонистический эффект в отношении широкого круга патогенов проявляют лактобациллы, которые помимо образования молочной кислоты продуцируют перекись водорода, и бактериоцины, угнетающие развитие посторонних микробов. Кроме того, лактобактерии и неспорообразующие анаэробы проявляют высокую конкурентоспособность в заселении экологической нищи. Имеет большое значение и фактор адгезии индигенной флоры между собой и к поверхности эпителиоцитов. Специфическое прикрепление обеспечивается как за счет выростов в виде пилей и фимбрий, так и особыми химическими агентами— лектинами-гликопротеинами. В результате таких взаимодействий формируется гликокаликс, защищающий микробный пул от воздействия неблагоприятных факторов— антител, лизоцима, бактериофагов. Все вышеперечисленное входит в понятие «колонизационная резистентность», означающее совокупность механизмов, придающих стабильность влагалищного биотопа и предотвращающих заселение данной ниши.
В последнее десятилетие все больше внимания уделяется проблеме микозов, актуальность ее обусловлена продолжающимся ростом заболеваемости различными видами грибковой инфекции во всем мире, в частности, хроническими кандидозами кожи и слизистых, висцеральными микозами с поражением желудочно-кишечного тракта, респираторной системы и репродуктивных органов.
В акушерской и гинекологической практике прослеживается явная тенденция увеличения числа заболеваемости инфекционными процессами нижнего отдела гениталий, в частности бактериальным вагинозом и кандидозной инфекцией. Последние два заболевания зачастую объединяют в понятие «дисбиоз влагалища», который можно определить как полимикробный инфекционный синдром, представляющий собой патологию экосистемы влагалища, вызванную дисбалансом, проявляющимся уменьшением количества ферментирующих лактобацилл с одновременным увеличением количества условно-патогенных микроорганизмов.
В нашей стране вагинальный дисбиоз прочно занимает одно из ведущих мест в структуре причин обращений пациенток на амбулаторно-поликлинический этап оказания медицинской помощи населению. Внедрение современных технологий в клиническую микробиологию позволило существенно расширить представления специалистов и наглядно продемонстрировать, что отрицательное воздействие эндогенных и экзогенных факторов на микрофлору биотопов макроорганизма различной локализации, в том числе влагалища, ведет к развитию разнообразных патологических процессов как воспалительного, так и невоспалительного генеза. Несмотря на значительные успехи, достигнутые в диагностике, терапии и профилактике дисбиозов влагалища, их частота продолжает оставаться высокой (Стрижаков А. Н. с соавт., 2003; Радзинский В. Е. с соавт., 2006; Кира Е. Ф. с соавт., 2007; Макаров О. В. с соавт., 2007; Culligan P. J. et al., 2005; Klebanoff M. A. et al., 1991, 2005).
Одной из важных причин этого является рост числа иммунодефицитных состояний, наблюдаемый на фоне ухудшения экологической обстановки, нерационального питания, стрессов, «бума самодиагностики и самолечения» с бесконтрольным применением лекарственных средств, в первую очередь антибиотиков. Чаще всего генитальная инфекция обусловлена несколькими патогенными факторами: вирусами, бактериями, грибами, простейшими, которые вызывают схожие по клиническому течению, но различные по патогенезу и методам лечения заболевания.
Анализ видового и количественного состава микрофлоры влагалища пациенток с урогенитальным кандидозом позволил выделить В. И. Кисиной с соавт. (1999) следующие типы вагинального микроценоза у обследованных женщин:
I тип. Выделение дрожжеподобных грибов рода Candida с сохранением лактофлоры у 12,1% пациенток в концентрации 10 4 –10 5 КОЕ/мл, у 18,97%— в концентрации 10 6 –10 7 КОЕ/мл.
IIа тип. Выделение дрожжеподобных грибов рода Candida в количестве 105–107 КОЕ/мл на фоне полимикробной микрофлоры с наличием Gardnerella vaginalis и/или Mobiluncus, «ключевых» клеток, снижения/отсутствия лактобацилл у 12,1% пациенток.
IIб тип. Картина микроценоза, аналогичная таковой при типе IIа, в ассоциации с Mycoplasma hominis и/или Ureaplasma urealyticum в количестве 4 –10 6 КОЕ/мл в ассоциации с Chlamydia trachomatis, с сохранением лактофлоры у 22,4% пациенток.
IVa тип. Выделение дрожжеподобных грибов рода Candida в количестве 10 5 –10 7 КОЕ/мл в ассоциации с С. trachomatis, M.hominis и/или U.urealyticum, с сохранением лактофлоры у 8,6% пациенток.
IVб тип. Выделение дрожжеподобных грибов рода Candida в количестве 10 5 –10 7 КОЕ/мл в ассоциации с М.hominis и/или U.urealyticum, с сохранением лактофлоры у 24,1% пациенток.
Кроме этого, у 87,9% пациенток обнаружен один или несколько факультативно-анаэробных микроорганизмов (стафилококки, коринебактерии, кишечная палочка, энтерококки) в концентрации от 10 3 до 10 6 КОЕ/мл.
При анализе результатов изучения кишечного микроценоза установлено умеренное уменьшение численности популяции бифидобактерий, лактобактерий в сочетании с резким снижением содержания полноценных Escherichia coli у 56,9% пациенток. Наряду с изменениями количественного состава нормальной микрофлоры зарегистрированы и ее качественные сдвиги: значительное увеличение количества лактозонегативных энтеробактерий у 53,4% пациенток, Escherichia coli со сниженными ферментативными свойствами у 20,7%, кокковых форм в количестве 10 6 –10 8 КОЕ/мл (Staphilococcus aureus, S.saprophiticus, S.epidermidis) у 77,6% пациенток. Повышенная пролиферация дрожжеподобных грибов рода Candida в количестве 10 5 –10 8 КОЕ/мл обнаружена в кишечнике у 46,6% обследованных.
Следует отметить, что манифестация кандидозной инфекции на фоне уже имеющегося инфекционного процесса влагалища усугубляет течение последнего и затрудняет лечение. Таким образом, формируется своеобразный порочный круг: кольпиты любой этиологии способствуют активации вульвовагинального кандидоза, который, в свою очередь, осложняет течение и усложняет лечение кольпита, обусловленного бактериально-вирусной инфекцией (Краснопольский В. И. с соавт., 2005; Мальцева Л. И. с соавт., 2004, 2007).
Все чаще приходится сталкиваться с необоснованными подходами к диагностике и лечению вульвовагинального кандидоза, что объясняется, с одной стороны, недостаточно полной осведомленностью врачей в вопросах современных особенностей этиологии и патогенеза настоящего заболевания, с другой стороны, излишне агрессивным лоббированием интересов производителей как оригинальных, так и генерических антимикотиков. Одним из вопросов, важных для гинекологов, сталкивающихся с проблемой кандидозной инфекции, является причина ее резистентности к традиционным методам терапии.
Традиционными подходами к лечению вагинальных дисбиозов следует признать различные методы, основанные на стадийности проводимого лечения и базирующиеся на понятиях коррекции, элиминации и восстановления влагалищного биотопа (Кира Е. Ф., 2001, 2007; Кондулукова И. А. с соавт., 1999; Линева О. И. с соавт., 2005; Мельников В. А., 2007; Шляпников М. Е., 2005, 2008). Применяемые для коррекции многокомпонентные препараты для локального (интравагинального) введения всегда оставались популярны как среди практикующих врачей, так и среди пациенток, благодаря высокой комплаентности, относительно невысокой стоимости курса лечения в сочетании с достаточной клинической и микробиологической эффективностью.
Одним из таких препаратов, появившихся в последнее время на российском рынке, является «Метрогил Плюс» в виде вагинального геля, содержащий наряду с традиционно используемым для лечения бактериального вагиноза метронидазолом, антимикотический компонент— клотримазол, что дает полное основание для использовании препарата в первую очередь для коррекции бактериального вагиноза, сочетанного с микотической инфекцией. Обоснованным следует считать введение в состав препарата именно клотримазола, поскольку, согласно исследованием последних лет (Кудрина М. И. с соавт., 2005; Пестрикова Т. Ю с соавт., 2005), параллельно с ростом резистентности грибов к флуконазолам происходит процесс восстановления чувствительности к таким ранее традиционно используемым на протяжении десятилетий препаратам, как нистатин и клотримазол (Жестков А. В. с соавт., 2007; Шляпников М. Е. с соавт., 2008). Дополнительным преимуществом препарата, выгодно отличающим его от большинства вагинальных форм, следует отметить гелевую основу, способствующую максимально равномерному распределению активных компонентов препарата на слизистой оболочке влагалища и экзоцервикса.
Нами проведено проспективное исследование эффективности использования препарата у 30 женщин репродуктивного возраста с верифицированным состоянием дисбиоза влагалища.
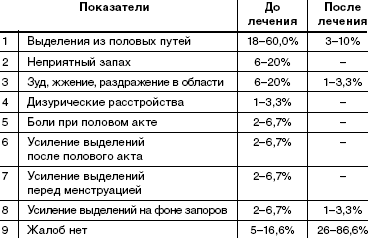
При анализе жалоб, с которыми обратились пациентки, выявлено, что большинство пациенток беспокоит наличие выделений из половых путей (60%), выделения с неприятным запахом (20%), наличие зуда, жжения в области вульвы и промежности (20%). У 4 пациенток (13,3%) выделения усиливались и начинали беспокоить только после полового акта или перед менструацией. У 2 пациенток (6,7%) выделения усиливались на фоне запоров кишечника (табл. 1).У 5 (16,6%) пациенток жалобы отсутствовали. Диагноз был поставлен при профилактическом обращении после гинекологического осмотра и микроскопии влагалищных выделений.
После пятидневного курса лечения препаратом «Метрогил Плюс» в виде вагинального геля субъективные жалобы отсутствовали у 86,6% женщин. У 10% сохранялись жалобы на выделения из половых путей: 1 случай (3,3%)— только выделения, 1 случай (3,3%) выделения в сочетании с усиливающимся зудом, 1 случай (3,3%) жалобы на усиление выделений на фоне запора.
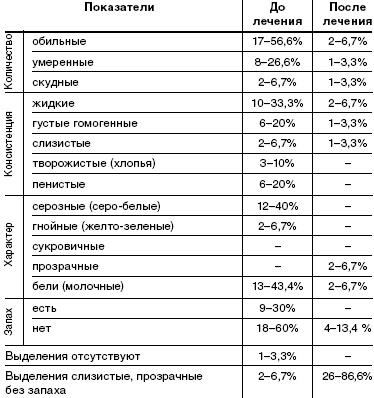
Характер выделений описан в табл. 2. До лечения у пациенток при гинекологическом осмотре выделения носили следующий характер: в основном обильные (56,6%), жидкие (33,3%) или пенистые (20%), серо-белые (40%) или молочные (43,3%), с неприятным запахом(60%). У 3 женщин из 30 (10%) при гинекологическом осмотре выделения соответствовали норме.
При осмотре после лечения препаратом «Метрогил плюс» в виде вагинального геля у 26 (86,6%) пациенток выделения имели критерии нормы: умеренные, слизистые, прозрачные, без запаха. У 4 пациенток (13,4%) выделения имели патологический характер: обильные 6,7%, жидкие 6,7%. Серозных, гнойных, пенистых, с неприятным запахом выделений после лечения не наблюдалось.
Из табл. 3 видно, что у большинства пациенток слизистая влагалища при вагинальном дисбиозе не изменена (63,3%). Но у 26,6% пациенток отмечалась гиперемия слизистой влагалища, у 6,7%— отечность, в 1 случае (3,3%)— мацерация слизистой влагалища.
После лечения в 96,7% видимой патологии слизистой влагалища не отмечается. В 1 случае (3,3%) сохранялась умеренная гиперемия.Эффективность действия препарата по этому признаку составляет 91%.
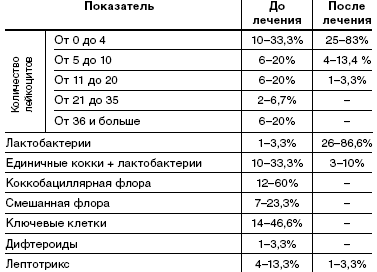
При анализе микроскопии влагалищного содержимого у пациенток исследуемой группы до лечения в 20% в мазке большое количество лейкоцитов, в 60% коккобациллярная флора, в 46,6%— в мазке «ключевые клетки», в 23,3% смешанная флора. Влагалищная флора, состоящая только из лактобактерий, в одном случае— 3,3%.
После лечения у 86,6% пациенток влагалищная флора состояла только из лактобактерий, лактобактерии с единичными кокками у 10% пациенток, наличие лептотрикса отмечалось в 3,3% случаев. В 83,3% мазков лейкоциты были единичные, большого количества лейкоцитов не отмечалось (табл. 4).
Степень чистоты влагалища до лечения в 96,7% случаев была IV; II степени чистоты влагалища до лечения в исследуемой группе пациентов не было. После курса лечения препаратом «Метрогил Плюс» в виде вагинального геля в 76,6% случаев стала II степень чистоты.
Данные, приведенные в табл. 5, наглядно демонстрируют достаточно высокий комплаенс использования препарата «Метрогил Плюс» в виде вагинального геля.
Таким образом, на основании проведенного исследования можно сделать вывод о высокой клинической и лабораторной эффективности использования препарата «Метрогил Плюс» в виде вагинального геля при коррекции дисбиотических состояний влагалищного биотопа. Наличие в составе препарата двух высокоэффективных компонентов— метронидазола и клотримазола, гелевой основы, обусловливающей равномерное распределение активных компонентов на слизистой оболочке, в сочетании с высоким комплаенсом, предопределяют максимально широкое применение Метрогила Плюс в качестве препарата «первой линии» у женщин с вагинальными дисбиозами.
По вопросам литературы обращайтесь в редакцию.
Н. В.Спиридонова, доктор медицинских наук, доцент М. Е.Шляпников, кандидат медицинских наук, доцент Е. А.Махлина *СГМУ, *клиника «Панацея», Самара
Дисбактериоз влагалища
Наши сотрудники свяжутся с Вами в ближайшее рабочее время
Дисбиоз (дисбактериоз) влагалища — это нарушение нормальной микрофлоры влагалища. Этим заболеванием в той или иной степени страдает большая часть женщин. Чаще всего проявления его незначительны, но иногда дисбиоз влагалища приводит к очень серьезным проблемам.
Вагинальный дисбиоз, или дисбактериоз влагалища — это наиболее точный термин, он как раз и переводится как нарушение микрофлоры влагалища.Частными случаями дисбоза влагалища являются бактериальный вагиноз(гарднереллеза) и кандидоз («молочница»). В первом случае нарушение микрофлоры влагалища связано с чрезмерным размножением бактерии гарднерелла (Gardnerella vaginalis), во втором с преобладанием грибов рода Кандида. Однако традиционно женщины, да и многие врачи называют «молочницей» любые выделения из влагалища, толком не разобравшись в их природе.
Симптомы дисбактериоза влагалищ
При развитии дисбиоза появляются выделения из влагалища беловато-желтоватой окраски с неприятным запахом. Больше никакими симптомами дисбактериоз влагалища сам по себе не проявляется, все остальные симптомы (зуд, нарушения мочеиспускания, боли) связаны уже с его осложнениями.
Причины нарушения микрофлоры влагалища
Причин дисбиоза влагалища существует великое множество. Едва ли не любое воздействие на организм женщины может привести к нарушению микрофлоры. Перечислим лишь некоторые факторы.
Разумеется, все эти факторы приводят к нарушению микрофлоры влагалища далеко не всегда. Иммунная система поддерживает нормальную микрофлору, и помогает ей восстанавливаться в случае незначительного нарушения. Однако всех этих факторов так много, встречаются они так часто, что в большинстве случаев дисбактериоз влагалища у женщины все-таки развивается.
Нахождение во влагалище большого количества патогенных бактерий рано или поздно вызовет воспаление стенки влагалища и воспаление шейки матки — тех органов, с которыми они находятся в постоянном контакте. Это проявляется резким увеличением количества выделений из влагалища, появлением неприятных ощущений в половых органах (зуд, резь, жжение, боль) и болей во время полового акта. Одним из первых симптомов воспаления нередко становится отсутствие достаточного количества смазки во время полового акта.
Кроме того, бактерии из влагалища постоянно инфицируют матку, что может привести к развитию эндометрита, и придатки матки, с перспективой развития аднексита. Также при дисбиозе влагалища идет постоянное инфицирование мочеиспускательного канала и мочевого пузыря, что может привести к появлению симптомов уретрита и цистита.
Диагностика дисбактериоза влагалища
В «МедиАрт клиник» проводится полноценная диагностика нарушений микрофлоры влагалища, которая помимо обычного осмотра, включает в себя лабораторные анализы:
Мазок дает общее представление о состоянии микрофлоры влагалища и позволяет выявить степень нарушения и выраженности воспалительного процесса. Диагностика половых инфекций и посев позволяют выяснить, за счет каких именно возбудителей произошло нарушение микрофлоры, а также определить чувствительность бактерий к антибиотикам. Без этих анализов никогда нельзя начинать антибактериальную терапию.
Лечение дисбактериоза влагалища
В «МедиАрт клиник» применяется комплексный подход к лечению дисбактериоза влагалища, включающий в себя несколько этапов:
Подавление нарушенной микрофлоры
Если дисбиоз влагалища связан с половой инфекцией, то задачей лечения является полное устранение возбудителя заболевания, передающегося половым путем (ЗППП) из организма женщины. В этом случае лечение обязательно включает в себя курс антибактериальной терапии, одновременно или после которой проводятся все прочие мероприятия.

Значительно эффективнее бывает применение местных процедур. Они позволяют сочетать в себе одновременно все задачи лечения — и подавление патогенной флоры, и население нормальных обитателей влагалища, и местную иммунокоррекцию. Применение антисептиков при местных процедурах значительно более эффективно, нежели использование антибиотиков. Спектр действия антисептиков шире, а резистентности (невосприимчивости) к ним у бактерий практически никогда не возникает.
Население нормальной микрофлоры влагалища
Это самая главная часть лечения. Все остальные мероприятия проводятся лишь для того, чтобы создать условия для приживления и роста нормальной флоры. Население нормальной микрофлоры влагалища проводится большей частью во второй стадии курса, когда обитавший во влагалище возбудитель максимально подавлен. Для этого применяются массивные дозы эубиотиков (препаратов, содержащие живые бактерии) как общего, так и местного действия.
Применение для восстановления микрофлоры влагалища одних лишь эубиотиков неоправданно и как правило бесполезно. Пока во влагалище женщины живет в большом количестве, скажем, кишечная палочка, женщина может съесть килограмм лактобактерий, но ни одна из них не приживется во влагалище. Обязательно нужно сначала подавить ту бактерию (или бактерии), которые вызвали заболевание, а лишь потом населять нормальную микрофлору влагалища.
Восстановление иммунитета стенки влагалища
Иммунная система вагинальной стенки контролирует микрофлору влагалища, не позволяя расти другим бактериям. Нарушение микрофлоры влагалища всегда связано со снижением иммунитета его стенки. Поэтому местная иммунокоррекция обязательно должна являться частью лечения, иначе все прочие мероприятия окажутся неэффективными.
В простых случаях для иммунокоррекции можно ограничиться применением местных иммуномодуляторов. При запущенных формах заболевания восстановление иммунитета требует более серьезных мероприятий, а иногда в очень сложных ситуациях курс иммуномодулирующей терапии следует проводить перед всем остальным лечением.
Как правило лечение дисбиоза влагалища занимает 3 недели. Перед этим пациентка тщательно обследуется, при необходимости обследуется и ее половой партнер. После лечения проводится контрольный осмотр и делаются контрольные анализы.