Что такое воспаление щитовидной железы у женщин
Акция! Скидка 20% на первичный прием врача для новых пациентов клиники по промокоду «ПЕРВЫЙ20».
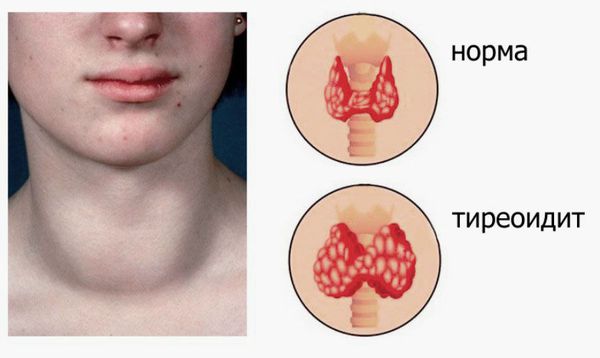
Тиреоидит – это группа заболеваний, при которых, по какой-то из причин, в щитовидной железе происходит воспаление. По мере прогрессирования процесса, нарушается ее работа, увеличивается или уменьшается количество вырабатываемых ею гормонов. Без лечения тиреоидит может привести к разрушению клеток железы вплоть до полной атрофии.
Тиреоидит щитовидной симптомы излечим (при своевременном начале терапии). Разберем подробней причины и симптомы тиреоидита щитовидной железы, варианты лечения и можно ли защититься от болезни.
Тиреоидит и его виды
Воспаление (в том числе и в щитовидной железе) возникает по разным причинам и может протекать по-разному. Исходя из этих факторов по Международной Классификации Болезней (МКБ-10), выделяют такие основные виды тиреоидита:
Встречается еще и такие виды тиреоидита, как послеродовый и лекарственный. Первый может развиться у беременных, появиться после родов, а второй появляется, как побочный эффект от лекарств. Такая патология не лечится отдельно – все нормализуется самостоятельно спустя время.
К общим симптомам тиреоидита щитовидной железы относятся общая слабость и недомогание, боль в шее, которая усиливается при надавливании на область, где расположена щитовидка. Позже добавляются отечность, брадикардия, ухудшается память и работоспособность, снижается температура тела.
Любые признаки неправильной работы щитовидной железы являются веской причиной для срочного посещения врача.
Любое заболевание легче поддается терапии на ранних стадиях.
У нас вы получите полноценную квалифицированную медицинскую помощь. Мы не применяем стандартных подходов ко всем пациентам. Для каждого больного подбирается индивидуальное лечение после тщательного обследования. Записывайтесь на прием в Кутузовский лечебно-диагностический центр. Мы максимально внимательно относимся к проблемам каждого пациента и всегда готовы вам помочь.
Каждая из форм воспаления имеет свои характерные особенности течения и лечения.
Аутоиммунный тиреоидит Хашимото
Развивается, если у человека есть врожденная предрасположенность к патологиям иммунной системы на генном уровне. Для тиреоидита Хашимото типичны мутации, которые влияют на производство антител. Иммунная система начинает воспринимать клетки щитовидной железы, как посторонние и опасные для организма. Она производит особые белки – антитела, которые действуют на щитовидную железу, нарушают ее работу. Эта форма патологии отличается затяжным, хроническим течением и может быть пожизненным состоянием.
Причины тиреоидита щитовидной железы хронического аутоиммунного типа:
Если речь не о диффузном зобе, когда увеличен весь орган, то применяется классификация по локализации:
У женщин тиреоидит Хашимото встречается до 10-20 раз чаще. Средний возраст пациентов – от 40 до 50 лет, однако все чаще стали болеть более молодые люди.
Симптомы хронического тиреоидита щитовидной железы Хашимото появляются из-за снижения активности работы органа (гипотиреоза). Среди основных:
Поставить диагноз помогут:
Лечение хронического воспалительного процесса аутоиммунного типа направлено на нормализацию работы железы и терапию гипотериоза. Для этого применяется гормональная терапия. Дозировка индивидуальная в каждом случае. Грамотный подбор лекарств восстанавливает нормальное качество жизни пациентов или существенно замедляет скорость развития болезни.
Острый тиреоидит
Развивается на фоне поражения бактериями или вирусами. Часто является осложнениями от ЛОР-инфекций: синусита, тонзиллита и других. Возбудителем гнойного воспаления может стать любая инфекционная бактерия, но в основном это такие распространенные микроорганизмы, как стрептококки, клебсиеллы, энтеробактерии.
Острое воспаление негнойного характера может появиться после ушибов шеи в области щитовидки, пройденной лучевой терапии.
Симптомы острого тиреоидита щитовидной железы:
Характерной особенностью этого вида тиреоидита является быстрое нарастание интенсивности симптомов.
Подтвердить диагноз помогут:
Лечение острого воспаления проводят антибиотиками. Если есть абсцесс, то пораженную часть необходимо удалить хирургически, чтобы не столкнуться с осложнениями.
Подострый тиреоидит
Причинами тиреоидита такого типа становится специфичная реакция на инфекции: корь, паротит, грипп и ОРВИ. От вируса фолликулы железы разрушаются, нарушается цельность их оболочек, а попавшие в кровь гормоны и приводят к появлению специфических симптомов. Обычно, с момента выздоровления до появления заметных признаков проблем со щитовидкой проходит несколько недель (или даже месяцев).
Болезнь часто встречается под названиями тиреоидит де Кервена или гигантоклеточный, гранулематозный тиреоидит.
У женщин симптомы тиреоидита и само заболевание встречаются в 5-6 раз чаще. Болезнь может начаться с симптомов, которые напоминают гипертиреоз с повышением уровней тиреоидных гормонов:
Есть и типичные внешние проявления, связанные с увеличением железы:
Острая стадия длится 1-2 месяца.
Для постановки диагноза применяются:
Во многих случаях воспаление проходит самостоятельно. Это основано на том, что избыток гормонов снижает активность гипоталамуса и выработку его гормона тиреотропина. Это гормон-регулятор работы щитовидной железы, а значит, его уменьшение в организме приводит к снижению активности щитовидной железы. Такой процесс саморегуляции займет около двух месяцев (хотя возможны и рецидивы), а терапия в течение этого времени направлена на снижение боли и дискомфорта у пациента. Помогут нестероидные противовоспалительные средства, при тяжелом течении – кортикостероидные препараты или бета-блокаторы. Врач может назначить и заместительную гормональную терапию. Рецепты, дозировка, частота и длительность приема индивидуальны.
Хронический тиреоидит
Другое название этой формы воспаления – тиреоидит Риделя. Это наименее изученный тип заболевания.
Среди его основных причин предполагаются системные иммунные сбои, которые увеличивают активность клеток плазмы. Это приводит к тому, что клетки железы гибнут, оставляя фиброзные участки. Вероятность заболеть выше у людей с Базедовой болезнью или эндемическим зобом (даже в прошлом).
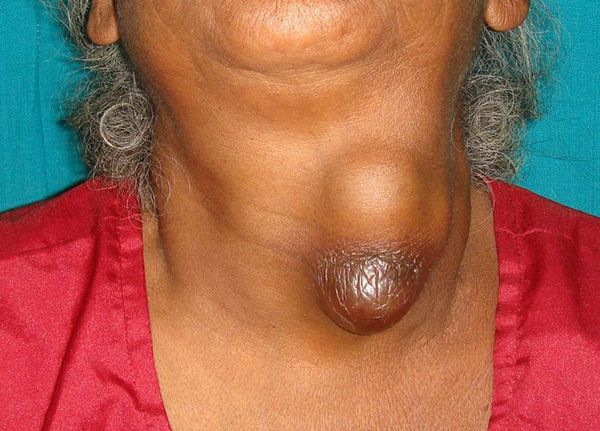
Симптомы хронического тиреоидита щитовидной железы редко будут заметны в самом начале болезни. Из-за этого теряется время, когда консервативная терапия эффективна. По мере развития болезни пациент ощущает симптомы, которые напоминают онкологические. Они вызваны быстрым ростом органа:
Боли при надавливании на железу нет.
Для диагностики тиреоидита Риделя применяются:
Такие обследования, как ультразвуковая диагностика и даже МРТ, с тиреоидитом Риделя мало информативны.
Терапия направлена на предупреждение осложнений. Если опухоль слишком велика и сдавливает соседние органы, производят ее частичное (или полное) удаление хирургическим путем. После операции проводится заместительная гормональная терапия, препараты, которые подавляют фиброз в тканях, и лекарства от аутоиммунных процессов. На начальном этапе такая консервативная терапия чаще не помогает – опухоль слишком быстро растет, поэтому избежать операции сложно.
Профилактика тиреоидитов
Снизить риски воспаления помогает здоровый образ жизни с:
Профилактикой, диагностикой и лечением этих заболеваний занимается врач-эндокринолог, в ряде случаев с помощью иммунолога.
Пройти качественные обследования в экспресс-формате можно в медицинском центре «Кутузовский». Предварительная запись возможна онлайн или по телефону клиники.
В Кутузовском лечебно-диагностическом центре можно пройти полноценное обследование на высокоточном оборудовании и определить причину патологии. Современные методики лечения и уникальные собственные разработки позволяют нашим специалистам добиваться отличных результатов. Мы ценим ваше время и предлагаем посещение врача по предварительной записи. Приходите к нам в центр, чтобы пройти тщательное обследование и получить индивидуальную схему лечения выявленной патологии в комфортных условиях и в удобное время. Кроме того, врач даст полноценные рекомендации о профилактических мероприятиях, которые помогут избежать развития патологии в будущем.
Что такое тиреоидит острый? Причины возникновения, диагностику и методы лечения разберем в статье доктора Федоровой М. В., эндокринолога со стажем в 22 года.
Определение болезни. Причины заболевания
Острый тиреоидит — это воспаление ткани щитовидной железы, которое характеризуется острым началом и сопровождается подъёмом температуры тела до 38-40 °C, ознобом, острой болью в области передней поверхности шеи, отёком, чувством давления в области шеи и осиплостью голоса.
В переводе с латинского «thyroid» — это щитовидная железа, окончание «ит» указывает на воспаление. Заболевание не заразное, не передаётся от человека к человеку и к животным. Опасно тем, что может распространяться на окружающие органы и осложняться формированием абсцесса.
Причиной острого тиреоидита является повреждение ткани щитовидной железы. Повреждение, в свою очередь, может быть вызвано как инфекционными причинами (патогенными микроорганизмами), так и неинфекционными.
Инфекционные причины:
Неинфекционные причины:
Острый тиреоидит может развиться вследствие различных болезней:
Инфекция из вышеперечисленных очагов по крови или лимфе попадает в щитовидную железу, вызывая воспаление.
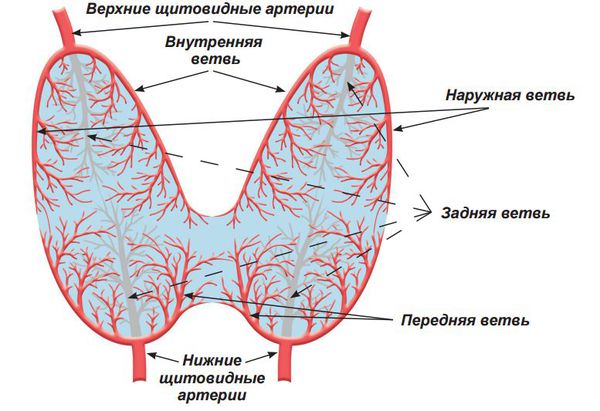
При распространении воспалительного процесса необходимо учитывать анатомические особенности кровоснабжения и лимфооттока щитовидной железы. Орган имеет очень обильное кровоснабжение (две верхние и две нижние щитовидные артерии, малые артериальные ветви передней и боковой поверхности трахеи) и достаточно активный лимфоотток. Это объясняет быстрое вовлечение ткани щитовидной железы в воспалительный процесс и более яркую, бурную клиническую картину воспаления.
Инфекционные агенты (микроорганизмы) могут попасть в щитовидную железу не только через кровеносные и лимфатические сосуды, но и напрямую — через повреждение в капсуле щитовидной железы. Это очень редкий путь инфицирования, который возможен при тонкоигольной аспирационной биопсии (когда медицинским работником не соблюдены антисептические меры) или при травмах щитовидной железы (например, в результате ДТП). П опадая в щитовидную железу, патогенные микроорганизмы вызывают острое воспаление её тканей.
Симптомы острого тиреоидита
Вышеперечисленные симптомы острого тиреоидита в основном обусловлены разрушением клеток щитовидной железы в процессе воспаления. В результате этого происходит выброс гормонов щитовидной железы в кровоток. Также проявления болезни связаны с реакцией организма на общее воспаление, наличием инфекционного агента и общей интоксикацией организма (накоплением отравляющего вещества).
Патогенез острого тиреоидита
Развитие заболевания начинается с того, что инфекционный агент из любого острого или хронического очага инфекции (больного зуба, фарингита, гайморита и др.) по кровотоку или по лимфатическим сосудам попадает в щитовидную железу. После этого в ткани развиваются процессы, характерные для общего воспаления:
Классификация и стадии развития острого тиреоидита
В медицинской практике острый тиреоидит принято классифицировать по степени вовлечённости ткани щитовидной железы в воспалительный процесс:
По наличию гнойного процесса выделяют две формы:
Стадии острого тиреоидита соответствуют стадиям воспаления:
Осложнения острого тиреоидита
Диагностика острого тиреоидита
Диагностика острого тиреоидита основана на жалобах пациента, данных анамнеза, результатах клинического осмотра, лабораторных и инструментальных исследований.
Основные жалобы пациентов: острое начало заболевания, наличие высокой температуры тела, боли в области щитовидной железы с различной иррадиацией (чаще всего боль отдаёт в нижнюю и верхнюю челюсть, в затылок, уши и височную область), ухудшение общего самочувствия, выраженная слабость, утомляемость, снижение работоспособности, озноб.
Анамнез. В постановке правильного диагноза помогает информация о перенесённых ранее острых инфекционных заболеваниях ЛОР-органов, органов дыхания, а также о наличии хронических очагов инфекции.
Принимаются во внимание и данные ультразвукового исследования (увеличение объёма щитовидной железы, усиление скорости кровотока, наличие зон воспалённой, уплотнённой ткани), а также данные клинико-лабораторных исследований:
При наличии уже сформировавшегося абсцесса щитовидной железы делается пункция под контролем ультразвукового исследования для определения чувствительности бактерий к антибиотикам.
Дифференциальная диагностика
В связи с этим полезны следующие данные:
Лечение острого тиреоидита
Лечение острого тиреоидита нужно начинать как можно раньше, чтобы не допустить рецидива заболевания и развития серьёзных осложнений. Поэтому человек с симптомами острого тиреоидита должен сразу обратиться к врачу-эндокринологу.
В дополнение к антибиотикотерапии для уменьшения отёчности и воспаления тканей часто используются антигистаминные (противоаллергические) препараты. При выраженной интоксикации организма в результате активно протекающего воспалительного процесса в ткани щитовидной железы используется внутривенное введение солевых и плазмозамещающих растворов (Реополиглюкина). При лечении острого тиреоидита используются также анальгетические средства для уменьшения болевого синдрома и снижения температуры тела.
Пациенты с острым тиреоидитом должны придерживаться определённого режима: полупостельный режим, достаточный сон, отсутствие психоэмоциональных переживаний и нагрузок. Необходимо достаточное употребление воды, пища должна быть лёгкой, но калорийной и витаминизированной. Исключается копчёная, острая, жирная и жареная пища (такие продукты поддерживают воспаление, усиливая иммунный ответ организма на наличие воспалительного очага).
В ходе операции берётся материал (отделяемое абсцесса) для анализа на чувствительность к антибиотикам. Этот анализ помогает назначить правильную этиопатогенетическую антибиотикотерапию (т. е. направленную на подавление конкретного микроорганизма, вызвавшего острый тиреоидит).
Госпитализируют пациентов обычно на 5-7 дней. Всё это время они должны находиться под наблюдением лечащего врача-хирурга.
Прогноз. Профилактика
Профилактика острого тиреоидита:
После излечения тиреоидита пациенту необходимо выполнять все рекомендации лечащего врача для предотвращения рецидива заболевания.
Тиреоидит: причины, симптомы, диагностика, лечение
Тиреоидит – воспаление тканей щитовидной железы – представляет собой группу патологических состояний, различающихся по природе, происхождению и клиническим проявлениям. Это воспаление может быть острым и хроническим, носить аутоиммунный или инфекционный характер, развиваться после родов или цитокинового шторма. По частоте встречаемости тиреоидиты занимают второе место среди нарушений функционирования эндокринной системы.
Причины тиреоидита
Острый тиреоидит чаще имеет инфекционное происхождение (грибковое, бактериальное или вирусное). Возбудитель проникает в щитовидную железу с током крови или лимфы, реже – при травмах или анатомических аномалиях этого органа.
Подострый тиреоидит может быть гранулематозным или лимфоцитарным.
Гранулемы – узелки – образуются на поверхности щитовидной железы под влиянием воспаления. При лимфоцитарных тиреоидитах ткань щитовидной железы пропитывается лимфоцитами, макрофагами и прочими клетками воспаления.
Подострый гранулематозный тиреоидит (зоб де Кервена, вирусный или гигантоклеточный тиреоидит) чаще всего развивается после перенесенной вирусной инфекции (вирусы Коксаки, эпидемического паротита) и имеет генетическую предрасположенность. Заболевание носит сезонный характер, возникая преимущественно осенью и зимой.
Подостый лимфоцитарный тиреоидит – безболевой («молчащий»), послеродовый, спонтанно разрешающийся тиреотоксикозом – относится к группе аутоиммунных заболеваний, также имеющих семейную предрасположенность. Начинаясь как гипертиреоз, в дальнейшем приводит к гипофункции, но переходя в хроническое течение, незначительно влияет на уровень гормонов щитовидной железы.
Хронический тиреоидит может быть иммунным или фиброзным.
Хронический аутоиммунный тиреоидит – тиреоидит (зоб) Хашимото, ХАИТ, лимфоцитарная струма – это органоспецифическое генетически обусловленное аутоиммунное заболевание. Антитела разрушают клетки щитовидной железы, причем дефект может замещаться лимфоидной (гипертрофическая форма) или фиброзной (атрофическая форма) тканью. Гипертрофическая форма характеризуется увеличением ткани пострадавшего органа, при этом может встречаться узловатый зоб. В обоих случаях количество гормонов снижается (гипотиреоз). Именно зоб Хашимото встречается чаще прочих форм тиреоидита.
Хронический фиброзный тиреоидит – тиреоидит или струма Риделя, деревянистый тиреоидит – редкое фиброзное воспаление тканей щитовидной железы на фоне распространенного или очагового склероза. Процесс относительно быстро прогрессирует и завершается гипотиреозом.
Симптомы тиреоидита
Диагностика тиреоидита
Постановка диагноза тиреоидита, независимо от его формы и происхождения, базируется на клиническом осмотре и лабораторной диагностике. При осмотре проводят измерение массы тела, определение пульса и артериального давления, а также пальпацию щитовидной железы.
Из инструментальных исследований специфическим является сцинтиграфия – радиоизотопное исследование по поглощению тканями щитовидной железы заряженных изотопов йода.
Ультразвуковое исследование щитовидной железы позволяет обнаружить значительные изменения ее тканей, лимфоидное или фиброидное перерождение ее участков. Для диагностики осложнений назначают компьютерную томографию.
Наибольшей точностью обладает инвазивная процедура – пункция щитовидной железы с забором биологического материала для биопсии. Широко применяется ее щадящая модификация – тонкоигольная аспирационная биопсия или ТАБ. Процедура длится несколько секунд и позволяет получить достаточный материал для гистологического исследования.
Тиреоидит быстро приводит к функциональным нарушениям, поэтому для постановки диагноза требуется начать с линейки лабораторных тестов.
Лечение тиреоидита
Острый тиреоидит в случае развития гнойного воспаления требует применения антибиотиков и, возможно, хирургического лечения. В противных случаях лечится симптоматически – нестероидными противовоспалительными препаратами и бета-блокаторами, глюкокортикостероидными гормонами.
При подостром тиреоидите неинфекционного характера назначают антигистаминные средства, в тяжелых случаях – кортикостероиды, бета-адреноблокаторы и НПВС, ингаляции противовоспалительных средств.
Лечение аутоиммунного тиреоидита заключается в компенсации сниженной функции щитовидной железы с помощью заместительной гормональной терапии – приема гормонов щитовидной железы в таблетках. Способы воздействия на аутоиммунный процесс в самой железе с доказанной эффективностью на сегодняшний день отсутствуют.
Тиреоидит
Тиреоидит — это понятие, обозначающее воспаление щитовидной железы, т.е. лимфоидную инфильтрацию клеток.
Этиология. Причинами тиреоидита могут быть вирусные и бактериальные инфекции, аутоиммунные нарушения, длительный прием йодсодержащих препаратов.
Классификация
По течению тиреоидит классифицируется на
По нарушению функции щитовидной железы:
По изменению объема щитовидной железы:
Наши врачи
Острый и подострый тиреоидиты.
Как правило развиваются после перенесенных вирусных или бактериальных инфекций. Острый тиреоидит может быть гнойным и негнойным. Острый гнойный тиреоидит развивается вследствие наличия очага хронической инфекции, после перенесенного о.тонзиллита, периодонтита, о.пневмонии и др.
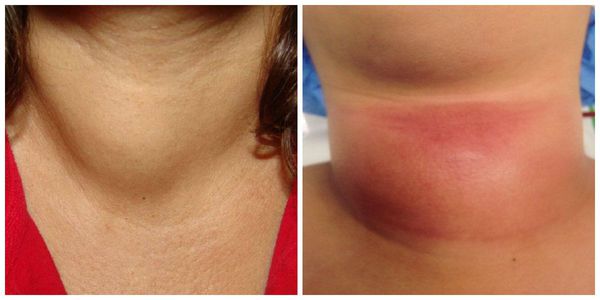
Клиническая картина начинается остро и характерна для воспалительного процесса: отек железы (увеличение и болезненность при пальпации), выраженная болезненность, иррадиирующая в нижнюю челюсть, шею, повышение температуры тела, озноб, выраженная астения.
При лабораторном обследовании выявляются изменения воспалительного характера в общем анализе крови (повышение уровня лейкоцитов, изменение лейкоцитарной формулы, ускорение СОЭ). При исследовании гормонального статуса чаще всего изменения не выявляются, но возможна картина тиреотоксикоза. На УЗИ щитовидной железы определяются признаки воспаления, усиление кровообращения в железе.
Лечение: покой, антибиотикотерапия, противовоспалительная терапия НПВС, выявление и лечение очага инфекции.
Острый негнойный тиреоидит является результатом травмы, кровоизлияния в железу, облучения органов головы и шеи (постлучевой тиреоидит). Начинается через некоторое время после воздействия, протекает менее остро. Лечение заключается только в применении НПВС, иногда глюкокортикоидов.
Подострый тиреоидит (тиреоидит Де Кервена) начинается менее остро, по сравнению с о.тиреоидитом. Причиной возникновения является вирусная инфекция. Чаще заболевают женщины.
Клиническая картина так же характеризуется признаками местного воспаления, астенией, болевым синдромом, ознобом, повышением температуры до субфебрильной, иногда с признаками тиреотоксикоза. Если начать лечение своевременно, то картина воспаления проходит быстро и без последствий.
Лабораторные изменения характерны для о.тиреоидита, но менее выражены.
Лечение: противовоспалительная терапия НПВС или глюкокортикоидами, симптоматическая терапия проявлений тиреотоксикоза.
В результате перенесенного тиреоидита может развиться гипотиреоз, поэтому рекомендовано после перенесенного острого и подострого тиреоидитов наблюдение в течение 6 месяцев с исследованием гормонального статуса, показателей антител и УЗИ.
Хронический аутоиммунный тиреоидит
Хронический аутоиммунный тиреоидит (ХАИТ) — воспалительное заболевание щитовидной железы, связанное с нарушением функционирования иммунной системы. Оно характеризуется образованием специфических аутоантител, которые оказывают деструктивное воздействие на клетки щитовидной железы. Последнее происходит из-за сбоя в деятельности иммунной системы, которая воспринимает собственные ткани как чужие.
Результатом длительного течения хронического аутоиммунного тиреоидита является гипотиреоз, который выражается в стойком недостатке гормонов щитовидной железы в крови, что требует немедленного назначения заместительной терапии. Чаще страдают женщины.
Пройти курс лечения данного заболевания можно в многопрофильной клинике ЦЭЛТ.
Наши эндокринологи располагают эффективными средствами для того, чтобы вернуть нашим пациентам здоровье.
Этиология
Как любое аутоиммунное заболевание хронический аутоиммунный тиреоидит в основе развития имеет дефект в генах, отвечающих за выработку специфических аутоантител. Как правило, эти изменения определяются в виде полиморфизмов, патологическое действие которых инициируется средовыми факторами:
Существует и наследственная предрасположенность в развитии ХАИТ. Чаще всего болеют девочки, мамы которых уже страдают этой патологией.
Клинические проявления
Дебют ХАИТ не имеет специфической клинической картины. Начало аутоиммунного процесса, как правило, вообще не имеет каких-либо клинических проявлений и поэтому выявляется либо случайно при УЗИ щитовидной железы, либо подозревается на приеме у эндокринолога при пальпации щитовидной железы. Во время сбора жалоб пациент может обращать внимание на лёгкую апатию или нервозность, общую слабость или головные боли или другие вегетативные расстройства.
В результате длительного аутоиммунного воспаления защитные факторы ослабевают и клетки железы начинают разрушаться, что сказывается на самочувствии пациента. В этот период клиническая картина зависит от изменения функции щитовидной железы. В основном, результатом аутоиммунного процесса является гипотиреоз, но иногда дебют клинической стадии ХАИТ начинается с тиреотоксикоза. Тогда пациент отмечает:
Чаще всего изменение функции щитовидной железы при ХАИТ происходит по следующей схеме: эутиреоз — тиреотоксикоз — эутиреоз — гипотиреоз. Но иногда фаза тиреотоксикоза бывает настолько краткосрочной, что диагностировать ее не предоставляется
Диагностика
Диагностика ХАИТ в настоящее время не вызывает каких-либо трудностей и не является дорогостоящей. Если на приеме эндокринолога врач заподозрил наличие ХАИТ, тогда проводятся диагностические исследования, позволяющие точно поставить диагноз.
Для этого больному назначают:
Лечение
После получения результатов обследования, стратегия лечения разрабатывается нашими специалистами в индивидуальном порядке. Лечение ХАИТ, как правило, патогенетическое и симптоматическое. На активность аутоиммунного процесса, к сожалению, мы повлиять не можем, поэтому в первую очередь следует учитывать функцию щитовидной железы на момент обращения. А мы уже упомянули, что при ХАИТ могут быть различные состояния:
В связи с этим медикаментозное лечение заключается в следующем:
Основными направлениями в лечении ХАИТ является определенная коррекция образа жизни: ограничение инсоляции, перегревания (бани, сауны), избегать чрезмерные физические и психические нагрузки, не использовать препараты, содержащие йод.
Контроль проводимой терапии обязателен. Как правило, при лечении гипотиреоза, после подбора дозы тироксина, и при тиреотоксикозе после нормализации уровня гормонов, гормональный статус исследуется через 6 месяцев, а УЗИ через 1 год. Пациент с любой формой ХАИТ подлежит постановке на диспансерный учет и регулярно должен посещать врача-эндокринолога.
Уже не первый год наши специалисты успешно лечат ХАИТ, используя современные методики лечения и подбирая их в соответствии с индивидуальными особенностями каждого пациента. Обращаясь в ЦЭЛТ, Вы можете рассчитывать на успешное лечение!