Что такое внебольничная пневмония симптомы
Внебольничная пневмония: симптомы, факторы риска, лечение
Пневмония – острое инфекционное заболевание легочной паренхимы (чаще- альвеол, реже — интерстициальной ткани) с инфильтрацией клетками воспаления, экссудацией, а также выраженными в различной степени бронхолегочным и интоксикационным синдромами. Пневмонии подразделяются на внебольничные, в том числе атипичные; госпитальные; иммунодефицитобусловленные, возникшие на фоне тяжелых дефектов иммунитета.
Для диагностики пневмоний важно уточнить, имеют ли место следующие симптомы:
Для подтверждения пневмонии важное значение имеет рентгенография органов грудной клетки. Этот метод позволяет, кроме того, контролировать процесс выздоровления и оценить прогноз заболевания.
Внебольничная пневмония – это одно из наиболее распространенных заболевание органов дыхания. Заболеваемость может достигать 8-15 на 100 населения.
Смертность может составить до 5 %. Возрастает у лиц пожилого возраста.
Диагностика основывается на таких симптомах, как повышение температуры до фебральных цифр, кашель, чаще с выделениями мокроты. Могут сопутствовать плевральная боль, одышка. При долевых поражениях перкуторно обнаруживаются признаки консолидации легочной ткани, сопровождающиеся аускультативным феноменом характерной крепитации. Доказательным является рентгеноисследование.
В плане дифференциальной диагностики следует учитывать, что плохо поддающаяся лечению пневмония может быть маской онкологических (рак, лимфома), иммунных (васкулиты, эозинофильная пневмония), а также сердечно-сосудистых заболеваний (застойная сердечно-сосудистая недостаточность, тромбоэмболия легочной артерии).
При тяжелом течении пневмонии своевременная госпитализация и внутривенная антибактериальная терапия обязательны, причем лечение больных с полиорганными нарушениями должно проводиться в отделениях интенсивной терапии.
Лечение внебольничной пневмонии.
Базисная этиотропная терапия при пневмониях – это антибиотикотерапия. Следует придерживаться такой позиции: пневмония – это процесс, характеризирующийся определенной стадийностью развития. Поэтому в острой стадии наиболее значимы антибиотики (период максимальной агрессии инфекции), а также дезинтоксикационная терапия, коррекция сосудистых, дыхательных, гемореологических нарушений. При иммунодефиците на этом этапе показана иммунозаместительная терапия. После подавления остроты инфекционно-воспалительного процесса наступает стадия разрешения, и дальнейшая антибактериальная терапия не имеет смысла. На этом этапе важны противовоспалительная, симптоматическая терапия, способствующая восстановлению нарушенных функций.
Подготовила заведующая пульмонологическим отделением
УЗ «Борисовская больница №2»
Муравлева Е.Ф.
Что такое внебольничная пневмония симптомы
Внебольничная пневмония — воспалительное заболевание легких, которое возникает вне условий стационара (больницы) или выявляется в первые двое суток после госпитализации. Эта разновидность пневмонии также называется домашней или амбулаторной.
Причины возникновения внебольничной пневмонии.

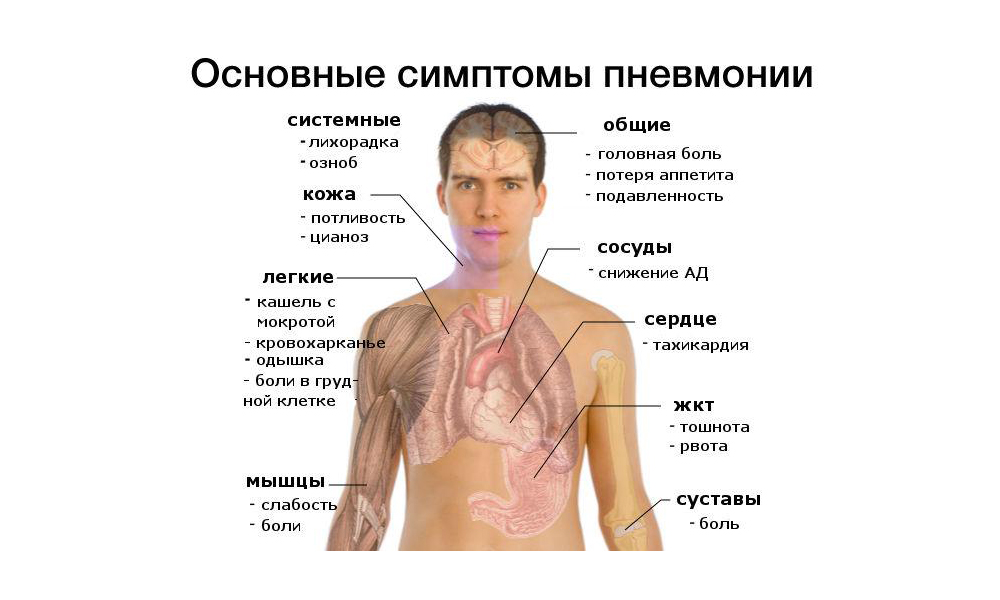
Симптомы пневмонии.
В типичных случаях острая пневмония проявляется следующими жалобами:
• повышение температуры тела, озноб;
• кашель (сухой, либо влажный с отделением мокроты);
• одышка – ощущение затруднения при дыхании;
• боли в грудной клетке при дыхании;
• увеличение в крови показателя лейкоцитов – воспалительных клеток.
Также больного могут беспокоить общие симптомы, особенно при тяжелых случаях:
• резкая слабость,
• отсутствие аппетита,
• боли в суставах,
• диарея (понос),
• тошнота и рвота,
• тахикардия (частый пульс),
• снижение артериального давления.
Профилактика внебольничной пневмонии.
Здесь очень важную роль играет предупреждение респираторных вирусных инфекций.
1. Соблюдайте гигиену рук. Мойте руки водой с мылом как можно чаще, особенно после кашля или чихания. Также эффективными являются средства для обработки рук на основе спирта.
2. Прикрывайте рот и нос бумажной салфеткой во время кашля или чихания. Если у вас нет салфетки, при кашле или чихании прикрывайтесь локтем или плечом, а не руками.
3. Оставайтесь дома, если вы или ваш ребенок переболели, в течение, по крайней мере, 24 часов после того, как температура спала или исчезли её симптомы (и больной при этом не принимал жаропонижающих средств). Для предотвращения распространения вируса заболевший школьник должен оставаться дома.
4. Все члены семьи должны сделать прививку от сезонного гриппа, как только поступит соответствующая вакцина.
5. При первых признаках респираторного заболевания необходимо обратиться к врачу. Качественные профилактические меры против пневмонии помогут вам оставаться абсолютно здоровыми в любую погоду. Будьте здоровы!

 |  |
 |  |
(c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Республике Алтай, 2006—2015 г. Все права на материалы, размещенные на сайте, охраняются в соответствии с законодательством РФ, в том числе об авторском праве и смежных правах. Сейчас 856 гостей онлайн | |
 | В последнее время регистрируется все больше случаев вирусной внебольничной пневмонии. Лабораторные маркеры (С-реактивный белок, прокальцитонин) могут помочь в диагностике заболевания и определении его прогноза. При выборе антибактериального препарата след Recently more and more cases of viral community-acquired pneumonia have been recorded. Laboratory markers (C-reactive protein, procalcitonin) can help diagnose this disease and determine its prognosis. When choosing an antimicrobial drug, data on antibiotic resistance, the presence of concomitant diseases, previous antibiotic therapy should be taken into consideration. An effective measure for the prevention of community-acquired pneumonia is vaccination against pneumococcus and influenza. В апреле 2019 г. в Москве состоялись XXVI Российский национальный конгресс «Человек и лекарство» и III Саммит пульмонологов. В качестве ключевой темы Конгресса и Саммита были выбраны проблема внебольничной пневмонии, подходы к фармакотерапии в условиях растущей антибиотикорезистентности. Внебольничная пневмония — острое заболевание, возникшее во внебольничных условиях, сопровождающееся симптомами инфекции нижних дыхательных путей (лихорадка, кашель, отделение мокроты, возможно гнойной, боль в груди, одышка) и рентгенологическими признаками «свежих» очагово-инфильтративных изменений в легких при отсутствии диагностической альтернативы. Внебольничная пневмония является лидирующей причиной заболеваемости и смертности в мире и в Российской Федерации и представляет собой одну из самых частых причин госпитализации и смертности среди взрослых, особенно пожилых лиц. Этиология внебольничной пневмонииГлобально Streptococcus pneumoniae (S. pneumoniae) является основным возбудителем внебольничной пневмонии, вне зависимости от возраста и сопутствующей патологии. Однако в последнее время регистрируется все больше случаев пневмонии, вызванной респираторными вирусами. 50% всех вирусных причин внебольничной пневмонии приходятся на вирус гриппа, риновирусы и коронавирусы. Проблемы диагностики и терапии пациентов с вирусной внебольничной пневмонией стали темой для открытых дискуссий на Конгрессе «Человек и лекарство». Полагают, что вирусная причина обуславливает 7–36% случаев внебольничной пневмонии [1, 2]. Так, по данным одного недавнего исследования, среди всех госпитализированных взрослых пациентов с внебольничной пневмонией у 9% был выявлен риновирус, у 6% — вирус гриппа и у 5% — S. pneumoniae [1]. В систематическом обзоре и метаанализе 2017 г. показано, что в европейских странах вирусы были диагностированы примерно у 22% пациентов, госпитализированных с рентгенологически подтвержденной внебольничной пневмонией [3]. Обращает на себя внимание, что вирусы чаще выявляют у пациентов с тяжелой пневмонией или осложненным течением заболевания (например, острым дистресс-синдромом) [4, 5]. К тому же выявляют сезонные вспышки вирусной пневмонии у маленьких детей и пожилых лиц, обусловленные вирусом гриппа и респираторно-синцитиальным вирусом [6]. В последние годы были зафиксированы случаи развития внебольничной пневмонии, вызванные метапневмовирусом, коронавирусом и бокавирусом (данные вирусы также ответственны за развитие тяжелой острой дыхательной недостаточности). Помимо вирусной этиологии внебольничной пневмонии, настоящим вызовом для клиницистов становится ведение пациентов с мультирезистентной пневмококковой инфекцией. Проблема резистентности возбудителей пневмонии к антибактериальным препаратамВ 2017 г. был опубликован систематический обзор, посвященный распространенности, механизмам развития и клиническим последствиям резистентности S. pneumoniae к антибиотикам [7]. Отмечено, что резистентность к пенициллинам обусловлена генетическими структурными изменениями в пенициллин-связывающих белках. Резистентность к макролидам варьирует от 20% до 40%. Основными механизмами резистентности выступают изменение рибосомальной мишени действия, изменение транспорта антибиотика и модификация самого антибиотика. Примерно 22% изолятов S. pneumoniae были резистентны к клиндамицину, основным механизмом нечувствительности являлось изменение мишени действия. Показано, что резистентность к фторхинолонам низка, однако наблюдается тенденция к повышению ее частоты. Основными механизмами резистентности выступают накопление мутаций в бактериальном геноме, повышение выведения антибиотика из бактериальных клеток или приобретение плазмид-кодирующих генов. Также показан рост резистентности пневмококка к тетрациклинам. Резистентность обусловлена двумя генами, обеспечивающими защиту рибосом. Обращает на себя внимание растущая резистентность S. pneumoniae к макролидам. Резистентность к макролидам, как было сказано выше, обусловлена несколькими механизмами. В Северной Америке наиболее частым механизмом является активное выведение антибиотиков из бактериальных клеток, что обеспечивает низкий уровень устойчивости к макролидам. В Европе самым частым механизмом выступают изменение мишени действия (метилирование рибосом), что ассоциировано с высоким уровнем резистентности. Обращает на себя внимание, что в России резистентность может быть обусловлена и тем, и другим механизмом. а также мутациями в 23S рРНК и рибосомальных белках L4. В 2018 г. были представлены результаты исследования чувствительности изолятов S. pneumoniae (n = 279) и Haemophilus influenzae (H. influenzae) (n = 279), собранных в России в 2014–2016 гг. [8]. Показано, что чувствительность к оральным пенициллинам и макролидам была низкой у S. pneumoniae. При этом чувствительность была 100% к фторхинолонам и ≥ 92,8% к амоксициллину, амоксициллину/клавуланату и цефтриаксону. Изоляты H. influenzae имели сниженную чувствительность к ампициллину, цефаклору и кларитромицину. Таким образом, отмечается рост резистентности пневмококка к различным антибактериальным препаратам, что диктует необходимость поиска новых эффективных молекул и рациональное использование имеющихся антибиотиков. Факторы риска антибиотикорезистентных возбудителей внебольничной пневмонииФакторами риска внебольничной пневмонии, вызванной грамотрицательными бактериями, включая Pseudomonas, являются ранее проводимая антибактериальная терапия, недавние госпитализации, иммуносупрессивная терапия, легочные коморбидные состояния (например, легочный фиброз, бронхоэктазы, частые обострения хронической обструктивной болезни легких (ХОБЛ), требующие назначения глюкокортикоидов и/или антибиотиков), потенциальная аспирация, наличие коморбидных заболеваний (например, алкоголизм, сахарный диабет). Результаты международного проспективного исследования, включавшего 3193 пациента, госпитализированных с внебольничной пневмонией, показали, что Pseudomonas aeruginosa (P. aeruginosa) встречалась у 4,2% пациентов. При этом изоляты Pseudomonas имели лекарственную резистентность практически в половине случаев. Были выявлены независимые факторы риска инфекции P. aeruginosa. Они включали указание в анамнезе на инфекцию/колонизацию Pseudomonas (отношение шансов (ОШ) 16), трахеостомию (ОШ 6), бронхоэктазы (ОШ 3), необходимость в респираторной и вазопрессивной поддержке (ОШ 2) и очень тяжелую ХОБЛ (ОШ 3) [9]. Факторами риска пневмонии, вызванной метициллин-резистентным Staphylococcus aureus, считаются поздняя стадия почечной недостаточности, контактный вид спорта, использование инъекционных наркотиков, скученное проживание, половые контакты мужчин с мужчинами, недавний грипп в анамнезе, антимикробная терапия (особенно фторхинолоны) в последние 3 месяца, некротическая или казеозная пневмония, наличие эмпиемы. Факторами риска лекарственно-устойчивой пневмонии, вызванной S. pneumoniae являются возраст > 65 лет, применение бета-лактамных антибиотиков, макролидов или фторхинолонов в последние 3–6 месяцев, алкоголизм, коморбидность, иммуносупрессивные состояния или терапия. Обращает на себя внимание, что недавняя терапия или повторные курсы бета-лактамов, макролидов и фторхинолонов являются фактором риска резистентности пневмококка к тем же самым классам антибиотиков [9]. Именно поэтому таким пациентам необходимо назначать альтернативные антибактериальные препараты. Спорные аспекты диагностики внебольничной пневмонииДиагностика внебольничной пневмонии основана на клинической картине заболевания (наличие кашля, мокроты, боли в грудной клетке, повышения температуры тела) и данных рентгенологического исследования обычно, радиографии (рентгенографии) органов грудной клетки. В настоящее время альтернативой радиографии (рентгенографии) считается ультразвуковое исследование (УЗИ) легких. По данным метаанализа 2017 г., включавшего 12 исследований (1515 взрослых пациентов), чувствительность УЗИ в диагностике пневмонии составила 88%, специфичность 86% [10]. Непосредственное обследование больного является важным компонентом диагностики, однако менее специфично и чувствительно, чем радиографическое исследование. Обращает на себя внимание, что симптомы и результаты физикального обследования могут отсутствовать или быть изменены у пожилых пациентов. Всем пациентам также следует выполнить пульсоксиметрию для диагностики гипоксемии. В рамках Конгресса «Человек и лекарство» прошла школа для практикующих врачей по пульмонологии, в рамках которой в интерактивном формате обсуждалась лабораторная диагностика пневмонии. Микробиологическое исследование позволяет выявить возбудителя пневмонии, однако рутинные тесты часто дают ложноотрицательный результат. В международных рекомендациях, включая рекомендации Американского инфекционного общества и Американского торакального общества, говорится о необходимости поиска антигена в моче к S. pneumoniae и Legionella pneumophila (L. pneumophila) у пациентов с внебольничной пневмонией. Однако результаты недавнего исследования свидетельствуют, что из 1941 пациента, включенного в анализ, только у 4% был позитивный тест на S. pneumoniae и у 2% пациентов положительный тест на L. pneumophila. По данным мультивариантного анализа не было выявлено предикторов положительного теста на S. pneumoniae. Для L. pneumophila гипонатриемия, лихорадка и диарея были достоверно ассоциированы с положительным тестом на антиген [11]. Одним из лабораторных тестов, который вызывает дискуссию у клиницистов, является воспалительный маркер прокальцитонин. Сторонники определения прокальцитонина приводят аргументы в пользу более рационального назначения антибиотикотерапии. Результаты систематического обзора 14 рандомизированных клинических исследований говорят, что использование высокочувствительного показателя прокальцитонина ассоциировано со снижением частоты назначения антибиотиков и сокращением длительности терапии [12]. Однако результаты некоторых клинических исследований оспаривают данный факт. Так, по данным рандомизированного контролируемого исследования показано, что антибиотикотерапия, назначаемая на основании уровня прокальцитонина, не ассоциирована со снижением дней применения антибиотика и более низкой частотой неблагоприятных исходов [13]. Другим маркером воспаления, который рекомендуется определять при внебольничной пневмонии, является С-реактивный белок. Показано, что наибольшую ценность с практической точки зрения данный маркер представляет при неопределенном диагнозе (отсутствие четкой рентгенологической картины у пациентов с характерным анамнезом, жалобами и данными непосредственного обследования, свидетельствующими в пользу легочной консолидации). Если концентрация С-реактивного белка ≥ 100 мг/л — его специфичность в подтверждении диагноза превышает 90%, если же показатель не превышает 20 мг/л — диагноз внебольничной пневмонии является маловероятным [14]. Антибактериальная терапия внебольничной пневмонииНа Конгрессе «Человек и лекарство» и III Саммите пульмонологов детально обсуждались принципы рациональной антибактериальной терапии у больных пневмонией. Важно подчеркнуть, что при выборе терапии следует ориентироваться на данные о локальной резистентности, наличие сопутствующих заболеваний, указание в анамнезе на аллергические реакции, а также наличие антибиотикотерапии в течение 3 предшествующих месяцев. В качестве терапии нетяжелой внебольничной пневмонии, проводимой амбулаторно, у пациентов без сопутствующих заболеваний, не принимавших в течение последних 3 месяцев антибиотиков, следует выбрать амоксициллин, его альтернативой считается макролид (азитромицин, кларитромицин). Если же речь идет о пациентах с сопутствующими заболеваниями и/или указанием в анамнезе на антибиотикотерапию на протяжении последних 3 месяцев, препаратом выбора является амоксициллин/клавуланат, альтернативным препаратом — респираторный фторхинолон или цефалоспорин 3-го поколения [15]. Клиницистам следует помнить, что в регионах с высоким (> 25%) уровнем устойчивости S. pneumoniae к макролидам следует рассмотреть возможность применения респираторного хинолона; при известной или предполагаемой микоплазменной этиологии в районах с высоким (> 25%) уровнем устойчивости M. pneumoniae к макролидам следует рассмотреть возможность применения респираторного хинолона или доксициклина. Парентеральные антибиотики при лечении пневмонии в амбулаторных условиях не имеют доказанных преимуществ перед пероральными, при этом ассоциированы с повышением частоты постинъекционных осложнений и более высокими затратами на введение [15]. При лечении нетяжелой внебольничной пневмонии в стационаре у пациентов без сопутствующих заболеваний и не получавших антибиотики на протяжении 3 последних месяцев предпочтение следует отдать амоксициллину/клавуланату в/в, в/м или ампициллину в/в, в/м, альтернативой служит левофлоксацин или моксифлоксацин в/в. У пациентов с нетяжелой пневмонией с сопутствующими заболеваниями и/или принимавшими за последние 3 месяца антимикробные препараты, следует выбирать между амоксициллином/клавуланатом в/в, в/м, или цефалоспорином 3-го поколения (цефотаксим, цефтриаксон) в/в, в/м, или респираторным фторхинолоном (левофлоксацин, моксифлоксацин) в/в, или эртапенемом в/в, в/м [15]. Какова же оптимальная продолжительность антибактериальной терапии при внебольничной пневмонии? Четкого ответа на этот вопрос не получено. Считается, что длительность терапии зависит от возраста, сопутствующих заболеваний, наличия осложнений и др. Решение о прекращении терапии должно основываться на клинических данных (стойкое снижение температуры тела ≤ 37,2 °C в течение не менее 48 ч; отсутствие интоксикационного синдрома; частота дыхания Ю. В. Евсютина, кандидат медицинских наук ФГБУ НМИЦПМ Минздрава России, Москва Внебольничная пневмония, коротко о главном. Что важно знать практикующему врачу. По материалам Конгресса «Человек и лекарство» и III Саммита пульмонологов/ Ю. В. Евсютина
|