Что такое везикулярное дыхание у женщин
Везикулярное дыхание
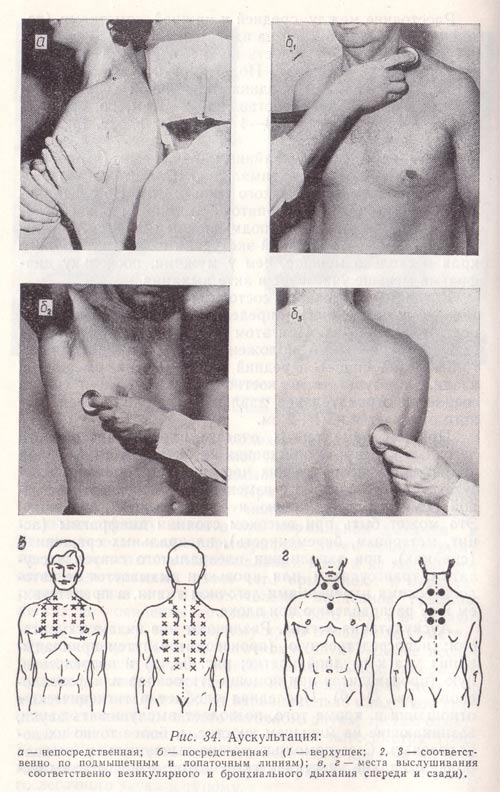
Везикулярное дыхание возникает в результате колебания стенок альвеол в момент их расправления при вхождении в них воздуха. Поскольку альвеолы расправляются последовательно, образуется продолжительный, мягкий, дующий шум, постепенно усиливающийся и занимающий всю фазу вдоха. Он напоминает звук «ф», произносимый в момент вдоха. Во время выдоха напряжение стенок альвеол быстро снижается, уменьшается и способность их к колебаниям. Поэтому везикулярное дыхание на выходе выслушивается только в самом начале этой фазы. Лучше всего везикулярное дыхание выслушивается на передней поверхности грудной клетки, а также в подмышечных и подлопаточных областях (рис. 34, в). В области верхушек и краев легких, где масса альвеол меньше, оно слышно хуже.
Везикулярное дыхание может изменяться как в физиологических условиях, так и при патологических состояниях. В первом случае оно, как правило, изменяется симметрично над всей поверхностью грудной клетки, во втором — одновременно в обоих легких либо в одном из них или на ограниченном участке его. Различают количественные и качественные изменения везикулярного дыхания.
В количественном отношении везикулярное дыхание может изменяться как в сторону усиления, так и ослабления.
Физиологическое усиление везикулярного дыхания наблюдается в момент выполнения большой физической работы, когда увеличивается экскурсия грудной клетки, вследствие чего в легкие поступает больше воздуха и амплитуда колебания стенок альвеол возрастает, и у людей с тонкой грудной клеткой (в данном случае легкое располагается ближе к уху врача). У детей везикулярное дыхание усилено за счет более тонкой грудной стенки, большей эластичности стенок альвеол и их способности к колебаниям. Такое дыхание называется пуэрильным.
Усиленное везикулярное дыхание выслушивается также над участками легкого, располагающимися рядом с патологически измененными или на противоположной (здоровой) половине грудной клетки. В таких случаях здоровые участки легкого как бы берут на себя функцию пораженных и расправляются больше, чем обычно.
Физиологическое ослабление везикулярного дыхания наблюдается при утолщенной грудной стенке (ожирение, хорошо развитая мускулатура), т. е. когда оно плохо проводится на поверхность грудной клетки.
Патологически ослабленное везикулярное дыхание отмечается при сужении воздухоносных путей (гортани, трахеи, бронха) вследствие их частичной закупорки (опухолью или инородным телом) либо сдавления извне (опухолью, лимфоузлом или рубцом). Из-за этого альвеолы меньше наполняются воздухом и амплитуда колебаний их стенок снижается. В случае полной закупорки просвета крупного бронха (обтурационный ателектаз) дыхание на соответствующей стороне грудной клетки не выслушивается.
Везикулярное дыхание ослабляется и при сращении листков плевры, в результате чего легкое недостаточно расправляется при вдохе. Если листки плевры утолщены, везикулярное дыхание кажется ослабленным (выслушивается через более толстые, чем в норме, плевральные листки).
При эмфиземе легких (уменьшено количество альвеол в результате гибели межальвеолярных перегородок и снижены их эластические свойства, а следовательно, и способность быстро расправляться при вдохе), наличии в легких мелких рассеянных очагов уплотнения (куда воздух не поступает и где меньше альвеол, участвующих в акте дыхания) везикулярное дыхание также ослабляется.
Ослабление везикулярного дыхания наблюдается в начальной и конечной стадиях крупозной пневмонии (уменьшено напряжение легочных альвеол при пропитывании их стенок экссудатом), в начальной стадии компрессионного ателектаза (альвеолы менее напряжены и амплитуда их колебаний снижена, но воздух из них еще полностью не вытеснен). При переломе ребер, межреберной невралгии, сухом плеврите из-за болей рефлекторно уменьшается дыхательная подвижность больной половины грудной клетки, что ведет к меньшему расправлению альвеол и, следовательно, к ослаблению везикулярного дыхания.
В случае накопления воздуха или жидкости в плевральной полости везикулярное дыхание также ослабляется вследствие уменьшения дыхательной экскурсии легкого на пораженной половине. Кроме того, жидкость или газ в полости плевры ухудшает проведение звука к поверхности грудной клетки. При значительном накоплении жидкости или воздуха в плевральной полости дыхание совсем не прослушивается.
Качественные изменения везикулярного дыхания наблюдаются, как правило, при патологических состояниях.
Шероховатое, неровное везикулярное дыхание (называется жестким) отмечается при неравномерном сужении просвета бронхов вследствие воспалительного набухания их слизистой (бронхит). Это вызывает образование стенотических шумов, накладывающихся на везикулярное дыхание и придающих ему грубый шероховатый характер.
Жесткое дыхание может быть саккадированным (прерывистым). Оно возникает в связи с затруднением прохождения воздуха из бронхиол в альвеолы. При этом фаза вдоха состоит из отдельных коротких прерывистых вдохов. Саккадированное дыхание наблюдается в случае неравномерного сокращения дыхательных мышц при воспалении или при заболеваниях их нервов, а также при нервной дрожи. Саккадированное дыхание, выслушивающееся на ограниченном участке, указывает на воспалительный процесс в мелких бронхах (бронхиолит) чаще всего туберкулезной этиологии.
Перевод терминов с английского на русский (подробнее о западной терминологии читайте здесь):
ВЕЗИКУЛЯРНОЕ ДЫХАНИЕ
Везикулярное дыхание (лат. vesicula пузырек) — аускультативный феномен, выслушиваемый в нормальных условиях над всей поверхностью легких; характеризуется преобладанием времени шума вдоха над временем шума выдоха и мягким («дующим») тембром дыхательных шумов. Частотный спектр Везикулярного дыхания находится в пределах 80—600 гц, наиболее характерна полоса 80—200 гц; в фазе вдоха частота несколько выше, чем в фазе выдоха. Инспираторный компонент Везикулярного дыхания обусловлен в основном колебаниями, связанными с поступлением воздуха в альвеолы и напряжением вследствие этого их стенок. Экспираторный компонент Везикулярного дыхания короче и тише, иногда он вообще не слышен. Он возникает в бронхиальном дереве, но отличается от бронхиального дыхания (см.), т. к. наиболее характерные для последнего звуковые колебания с частотой 500— 1000 гц задерживаются нормальной легочной тканью и не доходят до грудной клетки.
Ослабленное (тихое) Везикулярное дыхание указывает на недостаточное поступление воздуха в аускультируемый участок легких вследствие местной гиповентиляции (щажение пораженной стороны грудной клетки при болях, наличие жидкости или воздуха в плевральной полости, пневмосклероз, обструкция бронха) или при общей гиповентиляции (угнетение дыхательного центра, диффузная бронхиальная обструкция при эмфиземе легких или при тяжелом приступе бронхиальной астмы). Везикулярное дыхание также ослабляется при чрезмерной толщине тканей между легкими и стетоскопом (напр., при ожирении). При ателектазе легких Везикулярное дыхание исчезает полностью.
Усиленное (громкое) Везикулярное дыхание указывает на гипервентиляцию как общую (физическая нагрузка), так и местную (компенсаторное увеличение дыхательных экскурсий одних участков легкого при гиповентиляции других участков). Усиление Везикулярное дыхание с подчеркиванием экспираторного компонента наблюдается также при тонкой эластичной грудной клетке и узких бронхах у детей (пуэрильноe дыхание).
При умеренном сужении просветов бронхов, напр. при бронхите, время шума выдоха удлиняется и начинает проводиться шум более высокой частоты, возникающий при прохождении воздуха по бронхам (жесткоe Везикулярное дыхание); последнее часто сочетается с сухими хрипами. Иногда Везикулярное дыхание слышно как прерывистый, толчкообразный шум — саккадированное дыхание (см.), что указывает на прерывистое поступление воздуха в альвеолы. Оно возникает при неравномерном сокращении дыхательных мышц, а иногда при сужении мелких бронхов.
Библиография: 3ислин Д. М., Розенблат В. В. и Лихачева Е.И. Объективное исследование дыхательных шумов с помощью частотного анализа, Тер. арх., т. 41, № 11, с. 108, 1969, библиогр.; Шелагуров А. А. Методы исследования в клинике внутренних болезней, с. 84, М., 1964; Laennec R.T.H. Traite de l’auscultation médiate et des maladies des poumons et du coeur, P., 1828.
И. П. Замотаев, H. А. Магазаник.
Что такое хроническая обструктивная болезнь легких (ХОБЛ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Никитина И. Л., врача УЗИ со стажем в 26 лет.
Определение болезни. Причины заболевания
Данная болезнь коварна тем, что основные симптомы болезни, в частности, при табакокурении проявляются лишь через 20 лет после начала курения. Оно долгое время не даёт клинических проявлений и может протекать бессимптомно, однако, в отсутствии лечения незаметно прогрессирует обструкция дыхательных путей, которая становится необратимой и ведёт к ранней нетрудоспособности и сокращению продолжительности жизни в целом. Поэтому тема ХОБЛ представляется в наши дни особенно актуальной.
Важно знать, что ХОБЛ — это первично хроническое заболевание, при котором важна ранняя диагностика на начальных стадиях, так как болезнь имеет тенденцию к прогрессированию.
Если врач поставил диагноз «Хроническая обструктивная болезнь лёгких (ХОБЛ)», у пациента возникает ряд вопросов: что это значит, насколько это опасно, что изменить в образе жизни, какой прогноз течения болезни?
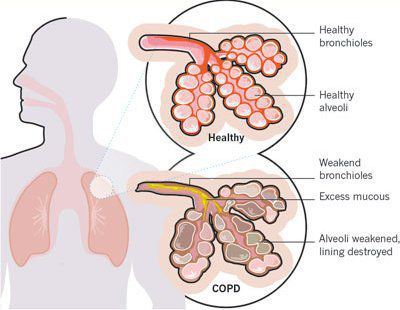
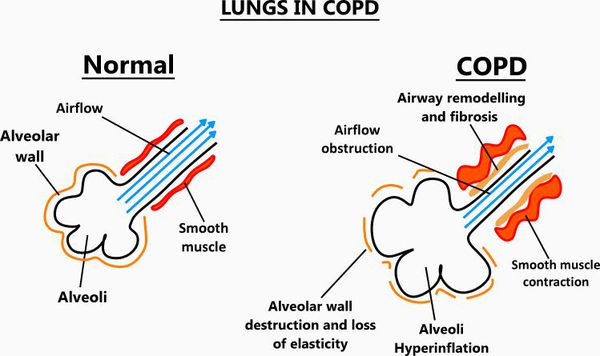
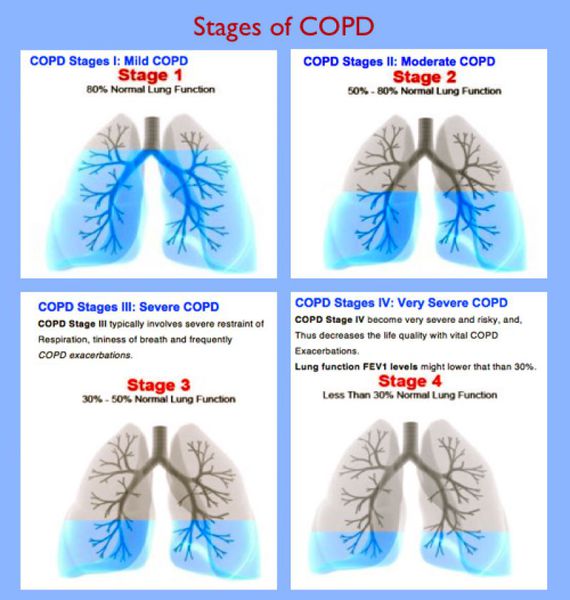
Итак, хроническая обструктивная болезнь лёгких или ХОБЛ – это хроническое воспалительное заболевание с поражением мелких бронхов (воздухоносных путей), которое приводит к нарушению дыхания за счёт сужения просвета бронхов. [1] С течением времени в лёгких развивается эмфизема. Так называется состояние, при котором снижается эластичность лёгких, то есть их способность сжиматься и расширяться в процессе дыхания. Лёгкие при этом находятся постоянно как будто в состоянии вдоха, в них всегда, даже во время выдоха, остается много воздуха, что нарушает нормальный газообмен и приводит к развитию дыхательной недостаточности.
Основными причинами заболевания ХОБЛ являются:
К другим причинам относятся:
Симптомы хронической обструктивной болезни легких
ХОБЛ — болезнь второй половины жизни, чаще развивается после 40 лет. Развитие болезни — постепенный длительный процесс, чаще незаметный для пациента.
Обратиться к врачу заставляют появившиеся одышка и кашель — самые распространённые симптомы заболевания (одышка почти постоянная; кашель частый и ежедневный, с выделениями мокроты по утрам). [2]
Типичный пациент с ХОБЛ — курящий человек 45-50 лет, жалующийся на частую одышку при физической нагрузке.
Кашель — один из самых ранних симптомов болезни. Он часто недооценивается пациентами. На начальных стадиях болезни кашель носит эпизодический характер, но позже становится ежедневным.
Мокрота также относительно ранний симптом заболевания. На первых стадиях она выделяется в небольших количествах, в основном по утрам. Характер слизистый. Гнойная обильная мокрота появляется во время обострения заболевания.
Одышка возникает на более поздних стадиях заболевания и отмечается вначале только при значительной и интенсивной физической нагрузке, усиливается при респираторных заболеваниях. В дальнейшем одышка модифицируется: ощущение недостатка кислорода во время обычных физических нагрузкок сменяется тяжёлой дыхательной недостаточностью и через время усиливается. Именно одышка становится частой причиной для того, чтобы обратиться к врачу.
Когда можно заподозрить наличие ХОБЛ?
Вот несколько вопросов алгоритма ранней диагностики ХОБЛ: [1]
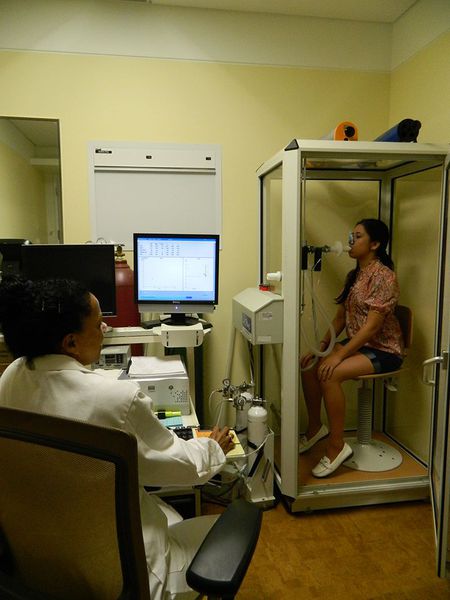
При положительно ответе более чем на 2 вопроса необходимо проведение спирометрии с бронходилятационным тестом. При показателе теста ОФВ1/ФЖЕЛ ≤ 70 определяется подозрение на ХОБЛ.
Патогенез хронической обструктивной болезни легких
При ХОБЛ страдают как дыхательные пути, так и ткань самого лёгкого — лёгочная паренхима.
Начинается заболевание в мелких дыхательных путях с закупорки их слизью, сопровождающейся воспалением с формированием перибронхиального фиброза (уплотнение соединительной ткани) и облитерации (зарастание полости).
При сформировавшейся патологии бронхитический компонент включает:
Эмфизематозный компонент приводит к разрушению конечных отделов дыхательных путей — альвеолярных стенок и поддерживающих структур с образованием значительно расширенных воздушных пространств. Отсутствие тканевого каркаса дыхательных путей приводит к их сужению вследствие тенденции к динамическому спадению во время выдоха, что становится причиной экспираторного коллапса бронхов. [4]
Ко всему прочему, разрушение альвеолярно-капиллярной мембраны влияет на газообменные процессы в лёгких, снижая их диффузную способность. В результате этого возникают уменьшение оксигенации (кислородное насыщения крови) и альвеолярной вентиляции. Происходит избыточная вентиляция недостаточно перфузируемых зон, приводящая к росту вентиляции мёртвого пространства и нарушению выведения углекислого газа СО2. Площадь альвеолярно-капиллярной поверхности уменьшена, но может быть достаточной для газообмена в состоянии покоя, когда эти аномалии могут не проявляться. Однако при физической нагрузке, когда потребность в кислороде возрастает, если дополнительных резервов газообменивающихся единиц нет, то возникает гипоксемия — недостаток содержания кислорода в крови.
Появившаяся гипоксемия при длительном существовании у пациентов с ХОБЛ включает ряд адаптивных реакций. Повреждение альвеолярно-капиллярных единиц вызывает подъём давления в лёгочной артерии. Поскольку правый желудочек сердца в таких условиях должен развивать большее давление для преодоления возросшего давления в лёгочной артерии, он гипертрофируется и расширяется (с развитием сердечной недостаточности правого желудочка). Кроме того, хроническая гипоксемия способна вызывать увеличение эритропоэза, который впоследствии увеличивает вязкость крови и усиливает правожелудочковую недостаточность.