Что такое вдкн в медицине у женщин
Адреногенитальный синдром — наследственное заболевание надпочечников, при котором вследствие функциональной несостоятельности ферментов нарушается стероидогенез. Проявляется вирилизацией гениталий, маскулиноподобным телосложением, недоразвитием груди, гирсутизмом, акне, аменореей или олигоменореей, бесплодием. В ходе диагностики определяют уровни 17-гидроксипрогестерона, 17-кетостероидов, андростендиона, АКТГ, проводят УЗИ яичников. Пациенткам назначают заместительную гормонотерапию глюкокортикоидами и минералокортикоидами, эстрогены в комбинации с андрогенами или прогестинами нового поколения. При необходимости выполняют пластику половых органов.
МКБ-10
Общие сведения
Адреногенитальный синдром, или врожденная дисфункция (гиперплазия) коры надпочечников, — наиболее частое из наследуемых заболеваний. Распространенность патологии отличается у представителей разных национальностей. Классические варианты АГС у лиц европеоидной расы встречаются с частотой 1:14 000 младенцев, в то время как у эскимосов Аляски этот показатель составляет 1:282.
Существенно выше заболеваемость у евреев. Так, неклассическую форму адреногенитального расстройства выявляют у 19% лиц еврейской национальности группы ашкенази. Патология передается по аутосомно-рецессивному типу. Вероятность рождения ребенка с таким синдромом при носительстве патологического гена у обоих родителей достигает 25%, в браке носителя и больного — 75%. Если один из родителей имеет полноценные ДНК, клинические проявления синдрома у детей не развиваются. При наличии АДС у отца и матери ребенок также будет болен.
Причины
У больных с наследуемой гиперплазией надпочечников генетический дефект проявляется несостоятельностью ферментных систем, участвующих в секреции стероидных гормонов. В 90-95% случаев патология возникает при повреждении гена, который отвечает за синтез 21-гидроксилазы — фермента, влияющего на образование кортизола. В остальных клинических случаях вследствие дефекта ДНК нарушается производство других ферментов, обеспечивающих стероидогенез, — StAR/20,22-десмолазы, 3-β-гидрокси-стероиддегидрогеназы, 17-α-гидроксилазы/17,20-лиазы, 11-β-гидроксилазы, P450-оксидоредуктазы и синтетазы альдостерона.
У пациентов с признаками вирилизирующего синдрома вместо активного гена CYP21-B в коротком плече 6-й аутосомы расположен функционально несостоятельный псевдоген CYP21-A. Структура этих участков ДНК-цепи во многом гомологична, что повышает вероятность конверсии генов в мейозе с перемещением участка нормального гена на псевдоген или делецию CYP21-B.
По-видимому, именно этими механизмами объясняется существование скрытых форм болезни, дебютирующих в пубертате или постпубертатном периоде. В таких случаях клинические признаки патологии становятся заметными после нагрузок, истощающих кору надпочечников: тяжелых болезней, травм, отравлений, радиационных воздействий, длительного периода интенсивной работы, психологически напряженных ситуаций и т. д.
Патогенез
В основе механизма развития наиболее распространенного варианта адреногенитального синдрома с дефектом CYP21-B-гена лежит принцип обратной связи. Ее начальным звеном становится дефицит стероидов — кортизола и альдостерона. Несостоятельность процессов гидроксилирования сопровождается неполным переходом 17-гидроксипрогестерона и прогестерона в 11-дезоксикортизол и дезоксикортикостерон. В результате снижается секреция кортизола, а для компенсации этого процесса в гипофизе усиливается синтез АКТГ — гормона, вызывающего компенсаторную гиперплазию коры надпочечников для стимуляции выработки кортикостероидов.
Параллельно возрастает синтез андрогенов и появляются видимые признаки их влияния на чувствительные ткани и органы. При умеренном снижении активности фермента минералокортикоидная недостаточность не развивается, поскольку потребность организма в альдостероне почти в 200 раз ниже по сравнению с кортизолом. Только глубокий дефект гена вызывает тяжелую клиническую симптоматику, которая проявляется с раннего возраста. Патогенез развития заболевания при нарушении структуры других участков ДНК аналогичен, однако пусковым моментом являются нарушения в других звеньях стероидогенеза.
Классификация
Систематизация различных форм вирилизирующей гиперплазии надпочечников основана на особенностях клинической картины заболевания, выраженности генетического дефекта и времени проявления первых патологических признаков. Тяжесть расстройства напрямую связана со степенью повреждения ДНК. Специалисты в сфере эндокринологии различают следующие виды адреногенитального синдрома:
Сольтеряющий и простой вирильный виды адреногенитальных расстройств относят к категории антенатальной патологии, формирующейся внутриутробно и проявляющейся с момента рождения. При дефекте строения других генов наблюдаются более редкие варианты заболевания: гипертензивные — классический (врожденный) и неклассический (поздний), гипертермический, липидный, с ведущими проявлениями гирсутизма.
Симптомы
Сольтеряющий и простой вирильный
При антенатальных формах заболевания основным клиническим симптомом является видимая вирилизация гениталий. У новорожденных девочек обнаруживаются признаки женского псевдогермафродитизма. Клитор большой по размерам или имеет пенисообразную форму, преддверие влагалища углублено, сформирован урогенитальный синус, большие и малые половые губы увеличены, промежность высокая. Внутренние половые органы развиты нормально.
У младенцев-мальчиков увеличен половой член и гиперпигментирована мошонка. Кроме того, при сольтеряющем адреногенитальном расстройстве выражена симптоматика надпочечниковой недостаточности с тяжелыми, зачастую несовместимыми с жизнью соматическими нарушениями (понос, рвота, судороги, обезвоживание и др.), которые проявляются с 2-3-недельного возраста. У девочек с простым вирильным АГС по мере взросления признаки вирилизации усиливаются, формируется диспластическое телосложение.
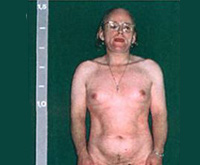
Из-за ускорения процессов окостенения пациентки отличаются невысоким ростом, широкими плечами, узким тазом, короткими конечностями. Трубчатые кости массивные. Половое созревание начинается рано (до 7 лет) и протекает с развитием вторичных мужских половых признаков. Отмечается увеличение клитора, снижение тембра голоса, нарастание мышечной силы, формирование типичной для мужчин формы перстневидного хряща щитовидной железы. Грудь не растет, менархе отсутствует.
Неклассический
Менее специфичны клинические симптомы при неклассических формах вирилизирующего синдрома, возникшие в пубертате и после стрессовых нагрузок (выкидыша на ранних сроках беременности, медицинского аборта, операции и др.). Обычно пациентки вспоминают, что у них еще в младшем школьном возрасте появилось небольшое оволосение в подмышечных впадинах и на лобке. В последующем развились признаки гирсутизма с ростом стержневых волос над верхней губой, по белой линии живота, в области грудины, в сосково-ареолярной зоне.
Женщины с АГС предъявляют жалобы на стойкую угревую сыпь, пористость и повышенную жирность кожи. Менархе наступает поздно — к 15-16 годам. Менструальный цикл неустойчив, интервалы между менструациями достигают 35-45 дней и более. Кровянистые выделения во время месячных скудные. Молочные железы небольшие. Клитор несколько увеличен. Такие девушки и женщины могут иметь высокий рост, узкий таз, широкие плечи.
По наблюдениям специалистов в сфере акушерства и гинекологии, чем позже развиваются адреногенитальные расстройства, тем менее заметны внешние признаки, характерные для мужчин, и тем чаще ведущим симптомом становится нарушение месячного цикла. При более редких генетических дефектах пациентки могут жаловаться на повышение артериального давления или, наоборот, гипотонию с низкой работоспособностью и частыми головными болями, гиперпигментацию кожи с минимальными симптомами вирилизации.
Осложнения
Основным осложнением адреногенитального синдрома, по поводу которого пациентки обращаются к акушерам-гинекологам, является стойкое бесплодие. Чем раньше проявилось заболевание, тем меньше вероятность забеременеть. При значительной ферментной недостаточности и клинических проявлениях простого вирилизирующего синдрома беременность вообще не наступает.
У забеременевших пациенток с пубертатными и постпубертатными формами заболевания возникают самопроизвольные выкидыши на раннем сроке. В родах возможна функциональная истмико-цервикальная недостаточность. Такие женщины более склонны к возникновению психоэмоциональных расстройств — склонности к депрессии, суицидальному поведению, проявлениям агрессии.
Диагностика
Постановка диагноза при антенатальных типах АГС с характерными изменениями половых органов не представляет сложности и проводится сразу после родов. В сомнительных случаях применяют кариотипирование для подтверждения женского кариотипа (46ХХ), молекулярно-генетические тесты. Большее значение диагностический поиск приобретает при позднем клиническом дебюте или скрытом течении с минимальными внешними проявлениями вирилизации. В подобных ситуациях для выявления адреногенитального синдрома используют следующие лабораторные и инструментальные методы:
Для сольтеряющего варианта АГС также характерна повышенная концентрация ренина в плазме крови. Дифференциальная диагностика адреногенитальных расстройств, возникших в пубертатном и детородном возрасте, проводится с синдромом поликистозных яичников, овариальными андробластомами, андростеромами надпочечников, вирильным синдромом гипоталамического происхождения и конституциональным гирсутизмом. В сложных случаях к диагностике привлекают эндокринологов, урологов, врачей-генетиков.
Лечение адреногенитального синдрома
Основным способом коррекции вирильной дисфункции надпочечников является заместительная гормональная терапия, восполняющая дефицит глюкокортикоидов. Если у женщины со скрытым АГС нет репродуктивных планов, кожные проявления гиперандрогении незначительны и месячные ритмичны, гормоны не применяют. В остальных случаях выбор схемы лечения зависит от формы эндокринной патологии, ведущей симптоматики и степени ее выраженности. Зачастую назначение глюкокортикоидных препаратов дополняют другими медикаментозными и хирургическими методами, подобранными в соответствии с конкретной терапевтической целью:
Определенные сложности в ведении пациентки возникают в тех случаях, когда заболевание не диагностировано в акушерском стационаре, и девочка с выраженной вирилизацией гениталий регистрируется и воспитывается как мальчик. При решении о восстановлении женской половой идентичности хирургическую пластику и гормонотерапию дополняют психотерапевтической поддержкой. Решение о сохранении гражданского мужского пола и удалении матки с придатками принимается в исключительных случаях по настоянию больных, однако такой подход считается ошибочным.
Прогноз и профилактика
Прогноз при своевременном обнаружении адреногенитального синдрома и адекватно подобранной терапии благоприятный. Даже у пациенток со значительной вирилизацией гениталий после пластической операции возможна нормальная половая жизнь и естественные роды. Заместительная гормонотерапия при любой форме АГС способствует быстрой феминизации — развитию грудных желез, появлению месячных, нормализации овариального цикла, восстановлению генеративной функции. Профилактика заболевания осуществляется на этапе планирования беременности.
Если в роду наблюдались случаи подобной патологии, показана консультация генетика. Проведение пробы с АКТГ обоим супругам позволяет диагностировать гетерозиготное носительство или скрытые формы адреногенитального расстройства. При беременности синдром может быть обнаружен по результатам генетического анализа клеток хорионических ворсин или содержимого околоплодных вод, полученных методом амниоцентеза. Неонатальный скрининг, проводимый на 5-е сутки после родов, направлен на выявление повышенной концентрации 17-гидропрогестерона для быстрого выбора терапевтической тактики.
Врожденная дисфункция коры надпочечников
На сегодняшний день проблема диагностики данной патологии в большинстве развитых стран мира решается с помощью проведения неонатального скрининга на дефицит белка 21-гидроксилазы, который основан на определении уровня 17-гидроксипрогестерона в крови, взятой из пятки новорожденного. Данное исследование проводится с целью максимально раннего выявления врожденной дисфункции коры надпочечников, что позволяет приступить к началу заместительной гормональной терапии до возникновения симптомов надпочечниковой недостаточности.
К факторам, повышающим риск развития врожденной дисфункции коры надпочечников, относится наличие данной патологии у одного из родителей, либо если родители являются носителями гена, обусловливающего дефект транспортных белков, необходимых для синтеза кортизола корой надпочечников. Если подобный ген есть у обоих родителей, в четверти случаев есть риск проявления патологии у ребенка.
Механизм развития врожденной дисфункции коры надпочечников
Симптомы врожденной дисфункции надпочечников
Клиническая картина врожденной дисфункции коры надпочечников, вызванной дефектом фермента 21-гидроксилазы зависит от степени его выраженности и проявляется тремя формами:
— простая вирильная форма;
Сольтеряющая форма врожденной дисфункции коры надпочечников является наиболее часто встречаемой (встречается в трех случаях из четырех), и развивается в результате полной блокады белка 21-гидроксилазы, что влечет за собой нарушение продукции глюкокортикоидов и минералокортикоидов, в том числе кортизола и альдостерона. Начавшись ещё в период внутриутробного развития, врожденная дисфункция коры надпочечников проявляется практически сразу после рождения симптомами надпочечниковой недостаточности и избытка андрогенов.
Новорожденные девочки страдают при этом женским гермафродитизмом, который проявляется формированием их половых органов по мужскому типу, а именно, увеличением клитора, сходством его с половым членом и сращением половых губ наподобие мошонки. Внутренние половые органы при этом не изменяют своей анатомической формы. Однако, из-за избытка андрогенов, при отсутствии лечебных мероприятий, у девочек не наступят менструации.
У новорожденных мальчиков врожденная дисфункция коры надпочечников проявляется в виде увеличения размера полового члена и усиленной пигментации мошонки, в результате которой цвет её темнеет. Если не проводить своевременную коррекцию гиперандрогении, заболевание склонно к стремительному прогрессированию, что приводит к быстрому закрытию ростовых зон костей, в результате чего дети остаются низкорослыми. Кроме того у мальчиков в возрасте 2-3 лет наблюдается раннее огрубление голоса, чрезмерное развитие мускулатуры и рост волос в паховой зоне.
Сниженная концентрация кортизола и альдостерона при врожденной дисфункции коры надпочечников приводят к надпочечниковой недостаточности, которая клинически проявляется в виде вялого сосания, рвоты, обезвоживания, снижения активности и потемнением кожных покровов.
Простая вирильная форма врожденной дисфункции коры надпочечников развивается при частичном сохранении ферментативной активности 21-гидроксилазы, поэтому симптомы надпочечниковой недостаточности не наблюдаются, а трансформация половых органов сходна с таковой при сольтеряющей форме.
Постпубертатная форма врожденной дисфункции коры надпочечников развивается при незначительном дефекте фермента 21-гидроксилазы, что приводит к умеренному снижению уровня кортизола и альдостерона и незначительному повышению концентрации адренокортикотропного гормона. Именно этим и обусловлен тот факт, что у младенцев не наблюдаются симптомы надпочечниковой недостаточности и нарушения строения наружных половых органов. Заболевание может быть обнаружено при обращении пациенток с проблемой бесплодия или менструальной дисфункцией, а также с избыточным оволосением по мужскому типу. В некоторых случаях генетический дефект фермента настолько незначителен, что на протяжении жизни может клинически никак не проявляться.
Диагностика врожденной дисфункции коры надпочечников
Наряду с анализом анамнестических данных, позволяющих выявить наличие подобной патологии в семейном анамнезе, объективным осмотром, основным критерием для постановки диагноза являются данные лабораторных исследований. Определение уровня 17-гидроксипрогестерона (предшественник кортизола) и уровня андрогенов является одним из основных диагностических критериев врожденной дисфункции коры надпочечников, вызванной дефектом фермента 21-гидроксилазы.
Неонатальный скрининг, проводимый на 4-5 сутки после рождения ребенка и предполагающий исследование 17-гидроксипрогестерона в пяточной крови младенца, позволяет выявить врожденную дисфункцию коры надпочечников в самые ранние сроки.
Лечение врожденной дисфункции коры надпочечников
Если активность ренина в плазме крови повышена, что свидетельствует о сниженном уровне альдостерона, требуется назначение минералокортикоидов. Наиболее распространено использование флудрокортизона, доза которого должна подбираться с учетом данных лабораторного исследования активности ренина, и составляет примерно 0,05-0,15 мг/сутки. Изредка требуется введение солевых растворов (хлорида натрия), если происходит насыщение минералокортикоидами.
Такие формы врожденной дисфункции коры надпочечников, которые протекают с выраженным нарушением продукции андрогенов, требуют, начиная с подросткового возраста, назначения заместительной гормональной терапии половыми стероидами с учетом выбранного пола. Если диагностика заболевания проведена с опозданием и половые органы у женщины развиты по мужскому типу, прибегают к хирургическому вмешательству, подразумевающему пластику наружных половых органов.
Прогноз заболевания напрямую связан с тем, насколько своевременно установлен диагноз врожденной дисфункции коры надпочечников и верно ли выбрана схема проводимой коррекции.
Консультации пациентов с заболеваниями надпочечников проводят:
 |
 |
 |
 |
Консультации проводятся в амбулаторных филиалах центра:
— Петроградский филиал (Санкт-Петербург, Кронверкский пр., д. 31, 200 метров от станции метро «Горьковская», телефон для записи (812) 498-10-30, с 7.30 до 20.00, ежедневно);
— Приморский филиал (Санкт-Петербург, ул. Савушкина, д. 124, корп. 1, 250 метров направо от станции метро «Беговая», телефон для записи (812) 565-11-12 с 7.00 до 21.00 в будни и с 7.00 до 19.00 в выходные).
Для консультации просим привозить все имеющиеся у Вас результаты обследований.
ВНИМАНИЮ ПАЦИЕНТОВ!
В настоящее время в Северо-Западном центре эндокринологии проводится бесплатное оперативное лечение пациентов с новообразованиями надпочечников. Лечение проводится в рамках программы ОМС (обязательного медицинского страхования) или программы СМП (специализированная медицинская помощь).
Вопросы по госпитализации можно задать ответственному администратору Клешниной Валентине Петровне по телефону +7 900 6291427 (в будни, с 9 до 17 часов).
Пакет необходимых обследований должен в себя включать следующий перечень (в случае отсутствия результатов перечисленных исследований их требуется выполнить в любом случае):
Должны быть определены следующие лабораторные показатели:
Для проведения перечисленных обследований нет необходимости ложиться в стационар, их можно выполнить по месту жительства или в ближайшей лаборатории.
Пациентам из Санкт-Петербурга желательно до поступления в клинику обратиться для очной консультации (запись по телефону (812) 565-11-12, Приморский филиал центра, адрес: ул. Савушкина, д. 124, к.1, запись по телефону (812) 498-1030, Петроградский филиал центра, адрес: Кронверкский пр., д.31).
Преждевременное половое созревание
Кортикостерома
Анализы в СПб
Одним из важнейших этапов диагностического процесса является выполнение лабораторных анализов. Чаще всего пациентам приходится выполнять анализ крови и анализ мочи, однако нередко объектом лабораторного исследования являются и другие биологические материалы.
Консультация эндокринолога
Специалисты Северо-Западного центра эндокринологии проводят диагностику и лечение заболеваний органов эндокринной системы. Эндокринологи центра в своей работе базируются на рекомендациях Европейской ассоциации эндокринологов и Американской ассоциации клинических эндокринологов. Современные диагностические и лечебные технологии обеспечивают оптимальный результат лечения.
Анализ на АКТГ
Анализ на АКТГ применяется для диагностики заболеваний, связанных с нарушением работы коры надпочечников, а также в ходе наблюдения после оперативного удаления опухолей
Консультация гинеколога-эндокринолога
Гинеколог-эндокринолог – один из наиболее востребованных специалистов Северо-Западного центра эндокринологии. Консультации гинеколога в Санкт-Петербурге являются одними из наиболее востребованных, а консультации гинеколога-эндокринолога – особенно. Подавляющее большинство заболеваний, приводящих женщин на консультацию к гинекологу, имеют причины своих проблем в нарушенной функционировании эндокринной системы. Именно поэтому многие пациентки, обращающиеся за помощью в эндокринологический центр, нуждаются именно в консультации гинеколога-эндокринолога, а в ряде случаев – еще и в консультации терапевта-эндокринолога
Анализ на альдостерон
Альдостерон – гормон, вырабатываемый корой надпочечников. Его основная функция – регуляция содержания солей натрия и калия в крови
УЗИ надпочечников
Консультация уролога-андролога
Андрология — область медицины, изучающая мужчин, мужскую анатомию и физиологию, заболевания мужской половой сферы и методы их лечения. На данный момент специализации по андрологии в России не существует, поэтому специалисты, желающие заниматься этой областью медицины, должны получать базовое образование по урологии с последующей дополнительной специализацией по эндокринологии
Консультация детского эндокринолога
Очень часто на прием к специалистам Северо-Западного центра эндокринологии обращаются пациенты, не достигшие 18 лет. Для них в центре работают специальные врачи – детские эндокринологи
Отзывы
Истории пациентов
Видеоотзывы: опыт обращения в Северо-Западный центр эндокринологии
Врожденная дисфункция коры надпочечников у взрослых пациентов
Общая информация
Краткое описание
Общественная организация «Российская ассоциация эндокринологов»
Этиология и патогенез
Таблица 1. Фенотипическая корреляция наиболее частых мутаций гена CYP21 при различных формах ВДКН.
Таблица 2. Фенотипические проявления различных генотипов у взрослых пациентов с дефицитом 21-гидроксилазы в РФ [4].
Гипертоническая форма ВДКН развивается вследствие мутаций гена CYP11B, локализованном на 8 хромосоме (8q21-q22). В организме человека функционируют 2 изоформы фермента, обладающие 93% идентичностью. 11β-гидроксилаза 1 типа (CYP11В1) вырабатывается в пучковой зоне коры надпочечников, отвечает за биосинтез кортизола и регулируется АКТГ по механизму отрицательной обратной связи. Именно дефицит фермента 11β-гидроксилазы 1 типа приводит к развитию гипертонической формы ВДКН. Наиболее частая мутация в гене CYP11B1 ― R448H.
Рис. 1. Патогенез ВДКН вследствие дефицита 21-гидроксилазы.
Эпидемиология
Наиболее частая форма ВДКН, встречающаяся более чем в 90% случаев, обусловлена дефицитом фермента 21-гидроксилазы. В свою очередь, ВДКН вследствие дефицита 21-гидроксилазы подразделяется на неклассическую и классические (вирильная и сольтеряющая) формы.
Клиническая картина
Cимптомы, течение
Диагностика
В случае значений базального 17ОНР более 30 нмоль/л или 10 нг/мл, диагноз нВДКН считается подтвержденным, и дополнительной диагностики не требуется. При пограничных значениях 17ОНР (6-30 нмоль/л или 2-10 нг/мл – так называемая «серая зона»), выявленных минимум при двукратном определении, необходимо проводить дополнительный стимулирующий тест с синактеном (косинтропином, тетракозактидом – синтетическим аналогом АКТГ), что является золотым стандартом диагностики нВДКН во всем мире.
К сожалению, в настоящее время в РФ отсутствуют зарегистрированные препараты короткого синактена, поэтому проведение пробы в ее общепринятом варианте становится невозможным. Имеется зарегистрированный препарат пролонгированной формы – синактен-депо, ниже представлен адаптированный вариант проведения пробы.
Алгоритм диагностики неклассической ВДКН представлен в табл. 3.
Таблица 3. Диагностика ВДКН вследствие дефицита 21-гидроксилазы
При интерпретации полученных результатов необходимо учитывать несколько факторов. Во-первых, некоторые лаборатории в РФ проводят диагностику лишь 2-3 наиболее крупных мутаций, характерных для классических форм 21-гидроксилазы. Поэтому перед направлением на исследование необходимо уточнять, проводится ли исследование точечных мутаций, специфичных для неклассической формы (см. табл. 1). Во-вторых, ВДКН является аутосомно-рецессивным заболеванием, поэтому для подтверждения диагноза необходимо, чтобы было выявлено одновременно 2 мутации в определяемых положениях гена (это может быть гомозиготная мутация либо 2 разные мутации в гетерозиготном положении). При выявлении лишь одной гетерозиготной мутации человек считается здоровым гетерозиготным носителем, и лечения не требуется.
Лечение
В отличие от детского возраста, когда рекомендуется вести пациентов только на глюкокортикоидных препаратах короткого действия, у взрослых пациентов возможно использование как препаратов короткого (гидрокортизон, кортеф), так и длительного действия (преднизолон, дексаметазон, метипред). Это в ряде случаев приводит к улучшению комплаентности пациентов. Наиболее часто используется следующая схема перевода с одного глюкокортикоидного препарата на другой: 20 мг гидрокортизона ≈ 5 мг преднизолона ≈ 4 мг метипреда ≈ 0,375-0,5 мг дексаметазона.
Время назначения глюкокортикоидных препаратов при ВДКН остается в мире дискутируемым вопросом. Есть сторонники назначения больших доз утром, которые считают такой режим более физиологичным, так как он лучше имитирует циркадианный ритм выработки кортизола. Другие же отмечают достижение лучшей компенсации при применении больших доз на ночь за счет подавления ночного выброса АКТГ. В России чаще применяется второй вариант, однако строгих рекомендаций по данному вопросу нет, и решение может остаться за лечащим врачом.
Таблица 4. Препараты глюко- и минералокортикоидов, используемые в лечении классических форм ВДКН
В случае интеркуррентных заболеваний, при которых сохранена возможность продолжения перорального приема ГК, необходимо увеличение дозы глюкокортикоидов в 2-3 раза. При неэффективности вводится гидрокортизон (гидрокортизон сукцинат натрия (солу-кортеф)) 100-50 мг внутримышечно, далее при необходимости введение повторяется по 50 мг каждые 4-6 часов. В случае отсутствия улучшения самочувствия в течение 24-48 часов рекомендуется госпитализация в стационар, где проводится внутривенная инфузия гидрокортизона на фоне регидратационной терапии. При применении парентерального гидрокортизона, доза кортинеффа не меняется, либо даже МК отменяются полностью. Как только состояние пациента стабилизируется, следует постепенно вернуться к обычным дозам препаратов. При физических нагрузках и психологическом стрессе необходимости в увеличении дозы ГК нет.
Таблица 5. Препараты антиандрогенов и КОК, использующиеся в терапии неклассической ВДКН
Таблица 6. Препараты ГК, используемые в лечении неклассической ВДКН
Несмотря на то, что у 68% женщин с неклассической ВДКН самопроизвольные беременности могут наступить и без применения глюкокортикоидов, спонтанные выкидыши на ранних сроках при отсутствии лечения встречаются достаточно часто. Поэтому рассматривать вопрос о ГК терапии необходимо, прежде всего, на этапе планирования беременности, особенно у женщин с бесплодием или привычным невынашиванием беременности. Лечение может проводиться с помощью любого глюкокортикоидного препарата, за исключением дексаметазона. Дозы препаратов с наступлением беременности обычно не меняются, лечение проводится до родов.
Как правило, при неклассической ВДКН отсутствует дефицит кортизола и сольтеряющие кризы, поэтому нет необходимости повышать дозу ГК во время стрессорных состояний, оперативных вмешательств или острых вирусных заболеваний. Исключением является выявление недостаточной выработки кортизола во время стимулирующего теста (менее 500 нмоль/л), именно поэтому в случае подтверждения диагноза с помощью проведения пробы с синактеном необходимо исследовать этот показатель и учитывать его, например, при родоразрешении.
Таблица 7. Препараты, используемые в лечении ГФ ВДКН
3.3 При выявлении декомпенсации или передозировки ГК, помимо коррекции терапии, необходимо также провести дообследование на предмет осложнений, характерных для гиперандрогении или гиперкортицизма (2С)
При необходимости применения минералокортикоидов при сольтеряющей форме заболевания необходимо поддерживать уровень АРП на верхней границе нормы или повышенным, но не более чем в 2 раза. Следует помнить, что с возрастом потребность в МК снижается, и доза препарата может корректироваться.
Рисунок 4. Динамическое наблюдение за взрослыми пациентами с классической ВДКН
Комплекс метаболических нарушений при ВДКН весьма широк. Помимо основных побочных явлений, возникающих при длительном приеме ГК, таких как накопление жировой клетчатки, артериальная гипертензия, дислипидемия, инсулинорезистентность и нарушения углеводного обмена, при ВДКН на организм пациента влияют также и дополнительные факторы: гиперандрогения, гипогонадизм, а также адреномедуллярная недостаточность (рис. 5). Поэтому в рамках ежегодного обследования всем пациентам с ВДКН, а особенно в случаях длительной передозировки ГК, необходимо исследовать липидный спектр, выявлять нарушения углеводного обмена, контролировать АД и проводить разъяснительную беседу по контролю массы тела.
Рисунок 5. Патогенез метаболических нарушений при классических формах дефицита 21-гидроксилазы.
Вопрос частоты проведения рентгеноденситометрии пациентам с ВДКН по-прежнему остается открытым. В мире имеется множество исследований, которые показали диаметрально противоположные результаты, поэтому специалисты по всему миру не пришли к единому мнению: нужно ли мониторировать абсолютно всех пациентов с ВДКН с учетом приема ГК как независимого фактора риска остеопороза. По данным ФГБУ ЭНЦ было показано, что развитие остеопенического синдрома не зависело от степени компенсации заболевания и доз принимаемых ГК препаратов, поэтому рентгеноденситометрию желательно проводить всем пациентам с ВДКН вне зависимости от степени компенсации при первичном обращении, если ранее она не проводилась, а далее решать вопрос о частоте мониторинга костной плотности в зависимости от полученных результатов (не реже 1 раза в 5-7 лет при отсутствии снижения МПК и чаще при выявлении остеопенического синдрома).
У взрослых пациентов с ВДКН по данным КТ достаточно часто выявляются одно- или двусторонние доброкачественные образования надпочечников. Целенаправленный скрининг подобных образований обычно требуется только при наличии длительной декомпенсации, так как они могут достигать значительных размеров. При назначении адекватных доз ГК отмечается уменьшение размеров опухолей, хирургическое лечение обычно не проводится. При удовлетворительной компенсации в проведении скрининга нет необходимости, так как образования небольших размеров не имеют клинического значения.
Обычно пациентки получают те же дозы глюкокортикоидов, что и до беременности, доза минералокортикоидов иногда требует увеличения во 2 триместре беременности при развитии ортостатической гипотензии. Из всех препаратов глюкокортикоидов не должен применяться во время беременности дексаметазон, который не инактивируется ферментом плаценты 3β-гидроксистероиддегидрогеназой и в неизменном виде проходит в кровь плода. Остальные глюкокортикоиды допустимы к использованию.
У больных с тяжелой гиперандрогенией и выборе в пользу длительной ГК терапии наблюдение должно проводиться аналогично классическим формам ВДКН. Оценка компенсации заболевания проводится клинически (целевые значения лабораторных показателей, таких как 17ОНР, тестостерон и андростендион, до сих пор не разработаны). При появлении признаков ятрогенного гиперкортицизма необходимо проведение дообследования для выявления метаболических нарушений и снижения МПК.
Родоразрешение проводится по общим акушерским показаниям. В день родов женщинам, у которых в результате теста с синактеном выявлялось неадекватное повышение кортизола (менее 500 нмоль/л), необходимо введение гидрокортизона парентерально. После родов в плановом порядке эндокринологом принимается решение о необходимости дальнейшего лечения пациентки с помощью ГК или возможности постепенной его отмены.
Пациентам с ГФ ВДКН, как минимум, ежегодно необходимо проводить обследование у кардиолога, по показаниям проводить ЭКГ, эхокардиографию, суточное мониторирование АД и ЭКГ для своевременной диагностики и коррекции макрососудистых осложнений АГ.
4.1 В редких случаях у пациентов с неконтролируемой гиперандрогенией при условии достаточной приверженности к лечению может быть проведена двустороння адреналэктомия (2D)
Основная проблема заключается в том, что для достижения эффекта начинать терапию необходимо как можно раньше – не позднее 6 недели гестации. В то же время проведение пренатальной диагностики для уточнения пола и наличия ВДКН у плода возможно только на 9-10 неделе беременности. Поэтому лечение высокими дозами дексаметазона на этапах закладки органов напрасно будут получать 7 из 8 детей. В настоящее время на коммерческой основе доступен метод определения в крови беременной женщины Y-хромосомы плода с ранних сроков гестации, но пока эта методика не введена в повсеместную практику.