Что такое группа мышц
Строение мышц, биология мышцы
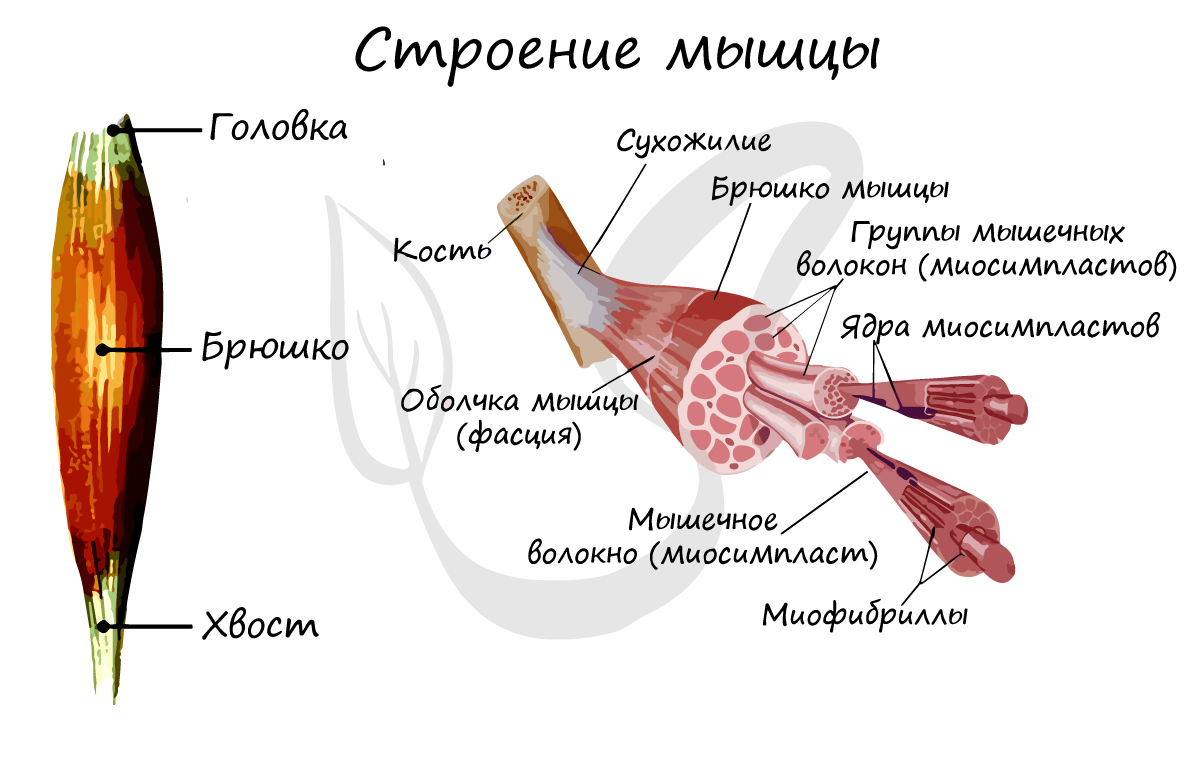
Строение мышцы
Мышцы состоят из многочисленных мышечных волокон, которые образуют брюшко мышцы. Выделяют головку и хвост мышцы: головка соединена с неподвижным элементом, а хвост при сокращении мышцы притягивает подвижную часть скелета.
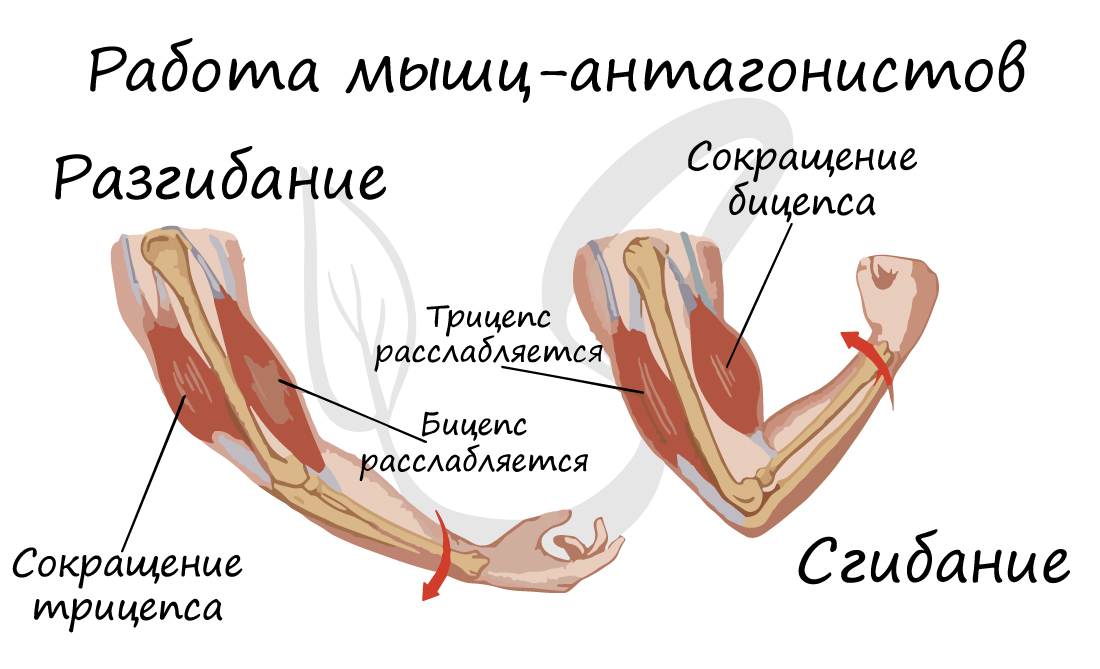
Антагонисты и синергисты
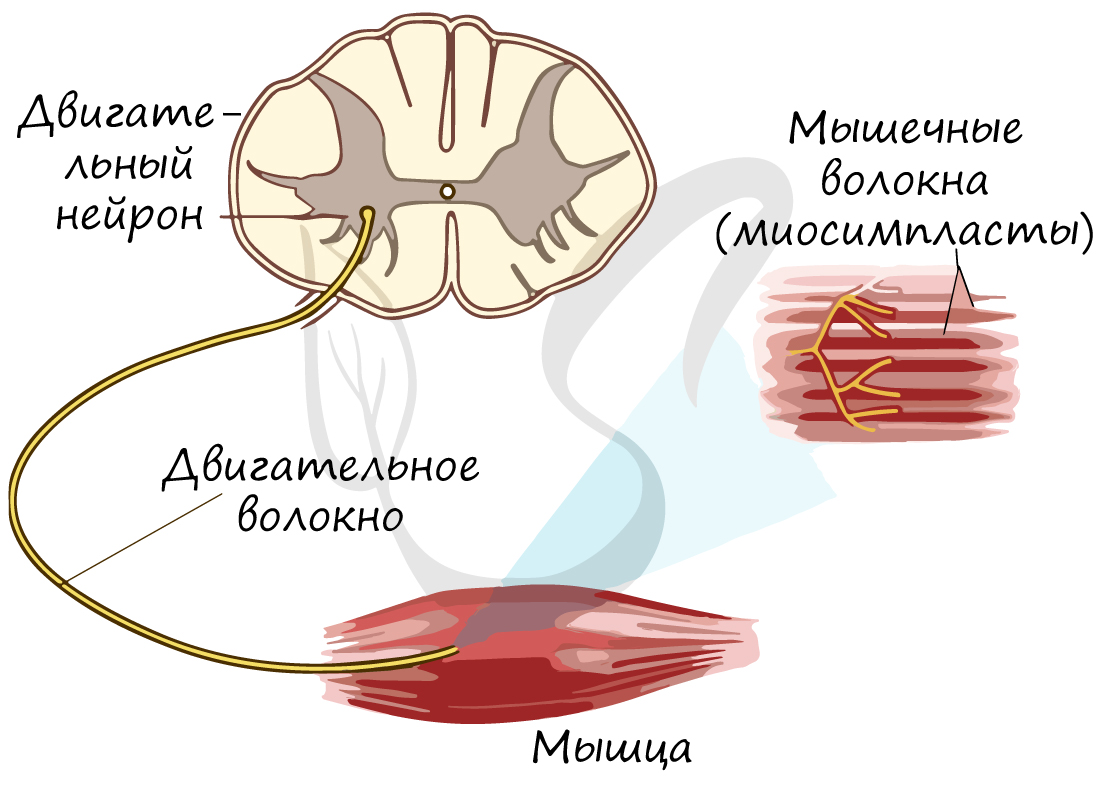
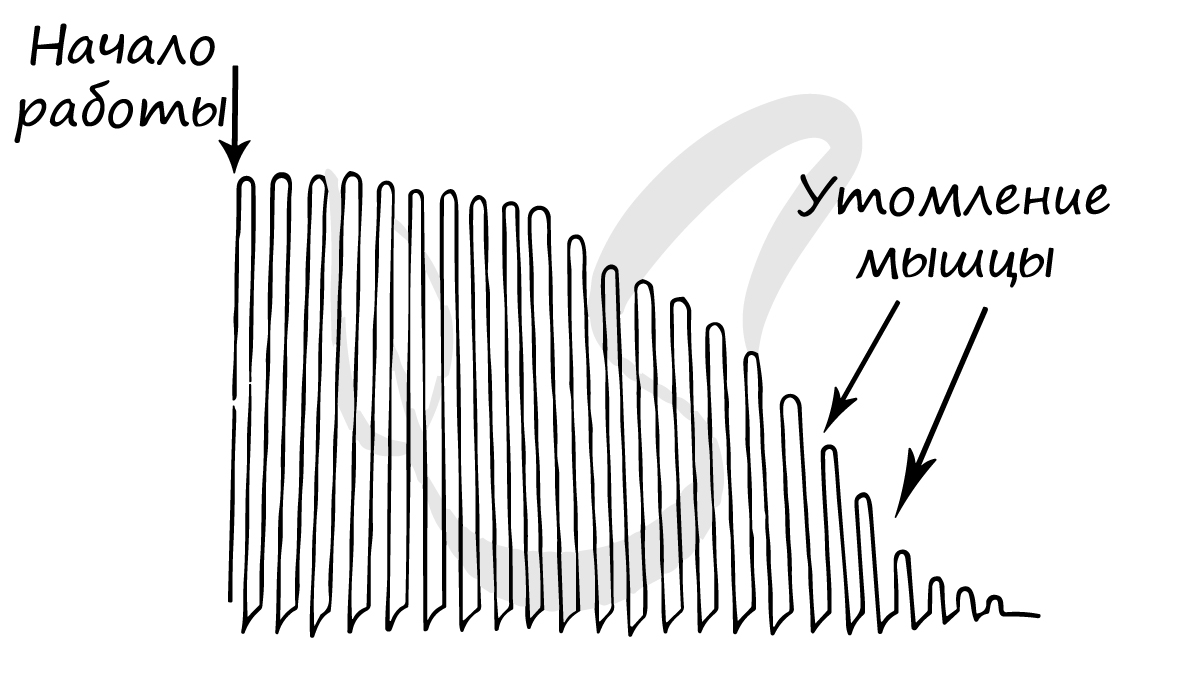
Работа и утомление мышц
Двигательное нервное волокно оканчивается на мышце нервно-мышечным синапсом, с помощью которого возбуждение передается многим мышечным волокнам. Сила сокращения мышцы есть сумма сокращений отдельных мышечных волокон в ней. То есть сила, с которой сокращается мышца, зависит от количества возбужденных (и, как следствие, сокращающихся) мышечных волокон.
Таким образом, суммарный выход АТФ с одной молекулы глюкозы равен 38 АТФ.
Болезни мышечной системы
При чрезмерной нагрузке существует риск разрыва мышцы, либо отрыва сухожилия. Эти состояния можно заподозрить на основании данных внешнего осмотра: при разрыве мышцы образуется гематома (скопление крови в мягких тканях), при отрыве сухожилия мышцы и попытке ее сокращения, образуется характерное полушаровидное выпяичвание.
Помните о законе средних нагрузок мышц, который открыл И.М. Сеченов! Он гласит, что максимальная эффективность в работе мышц достигается при средних нагрузка (не слишком легких, и не слишком тяжелых). Рационально оценивайте собственные силы и возможности, и всегда начинайте спортивную тренировку с разминки 😉
© Беллевич Юрий Сергеевич 2018-2021
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение (в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования, обратитесь, пожалуйста, к Беллевичу Юрию.
Научная электронная библиотека
Глава 12. МАССА МЫШЦ, СОЕДИНИТЕЛЬНОЙ И ЖИРОВОЙ ТКАНЕЙ У ДЕТЕЙ И ВЗРОСЛЫХ. Репина И.В., Свешников А.А.
Нежировую массу тканей тела человека и величину жировой определяют несколькими методами: денситометрией всего тела, по разведению радиоактивных изотопов, путем подсчета величины природного 40К, определением количества азота методом нейтронно-активационного анализа, подсчета экскреции креатинина в моче, измерением толщины кожной складки. Однако эти методы требуют точного знания количества воды, калия, азота в каждой части тела, что создает значительные трудности. Сложны сами исследования, дорого стоит оборудование, требуются большие затраты времени.
Используя сумму величин четырех кожных складов в различных участках тела, можно определить величину жира у женщин с ошибкой ± 3,5 % (± 2,3 кг) и ± 5 % (± 3,7 кг) – у мужчин. Однако точное измерение кожной складки требует большого навыка, без этого результаты порой вызывают определенные сомнения.
C 1985 г. начал применяться высокоэффективный метод – двухфотонная абсорбциометрия, который просто, быстро и неинвазивно дает возможность определить не только количество минеральных веществ в различных частях скелета, но и массу мягких тканей с ошибкой ± 2,5 % [245]. Данные отражают массу всех химически свободных от жира мягких тканей. Количество жировой ткани – сумма жировых элементов во всем теле.
Определение массы мышц, соединительной и жировой тканей представляется целесообразным в прогнозировании риска возникновения переломов. Результаты зарубежных исследований убедительно доказывают, что малая масса тела является предиктором низкой костной массы [295].
Повышенное содержание мышц у взрослых связывают с более крупными костями, а значительную жировую компоненту объясняют существенной выработкой периферических эстрогенов, защищающей кости от возрастной потери минералов [184].
В настоящее время в публикациях интенсивно обсуждается вопрос: влияет ли на минеральную плотность костей скелета, крупных его сегментов масса тела, а также мышц, соединительной и жировой тканей [120]. Эту литературу мы и решили внимательно проанализировать и представить результаты.
После изучении этого вопроса в педиатрии подтвердилась гипотеза о том, что у детей и подростков нежировая масса в большей степени определяет суммарное содержание минералов в скелете, чем жировая [327]. Такая зависимость была обнаружена у мальчиков и девочек [120].
При ежегодных измерениях массы костных минералов, нежировой и жировой тканей обнаружен разный прирост их массы. Наибольшим в возрасте 5 лет он был у мальчиков, а у девочек он –
в 6,5–7,5 лет. Пиковый прирост во время полового созревания у девушек был в 12 лет, у мальчиков – в 14–16 лет. В процентах количество жировой ткани, например, у девочек увеличивалось на 17 %, –
у мальчиков – на 15 % [151]. В дальнейшем после 20 лет значительных изменений мягких тканей у женщин не было обнаружено, а у мужчин – после 21–22 годов.
В группе девочек нежировая масса тела и сила мышц в наибольшей мере определяли минеральную плотность всего скелета, поясничного отдела позвоночника, проксимальной трети бедренной кости [213, 282, 342].
У девушек-подростков количество минеральных веществ в наибольшей мере зависело от массы тела [166]. Это же нашло свое подтверждение и в другой работе, но только при исключении массы жировой ткани [119].
У девушек пубертатного периода эстрадиол является важным детерминантом увеличения минералов костной ткани и ответственен за их уменьшение в позднем периоде полового созревания. Нежировая масса является параметром тела, который тесно связан с прибавлением костной массы [108].
Уровень двигательной активности и степень развития мышечной ткани являются прогностически благоприятными факторами для достижения пиковой костной массы в возрасте от 16 до 20 лет [224, 283].
В группе молодых женщин-атлеток проводили исследование и выясняли зависимость между массой тела, двигательной активностью и минеральной плотностью костей (МПК) скелета. Женщины были разделены на три группы: первая – с большой масса тела; вторая – с малой массой тела; третья – со средней массой. У атлеток из первой группы отмечались значительно большие показатели МПК, чем у атлеток из второй группы [229, 288].
Большая масса тела является прогностическим фактором высокой МПК и гарантом минимального снижения минералов в пожилом возрасте [176, 284, 288].
У пожилых женщин по сравнению с молодыми значительно больше жировой ткани, кожных складок и значительно меньше нежировой ткани, калия и воды во всем теле [178, 282].
Наступление менопаузы означало начало ускоренной потери минералов. Этот период также связан с уменьшением количества нежировой массы, увеличением жирового компонента и массы тела в целом [204, 286].
У женщин в пред- и постклимактерическом периодах существуют различия по относительному влиянию нежировой и жировой массы на МПК [119, 194, 320]. Доказано это путем проведения исследования у 360 женщин в предклиматерическом и 193 постклимактерическом периодах. Установлено, что нежировая масса тела – существенная детерминанта минерального состава в предклимактерическом периоде, в то время как жировая масса тела – существенная детерминанта МПК в постклимактерическом периоде [178]. При выяснении вопроса о влиянии массы жировой и тощей тканей на величину МПК у женщин установили, что ежегодные изменения МПК коррелировали с изменениями в жировой массе в постклимактерическом периоде [195, 282]. Однако в предклимактерический период МПК преимущественно зависела от массы мышц по сравнению с жировой тканью. Исключением были женщины, принимавшие эстроген. В этом случае количество жировой и мышечной ткани значительно не были связано с величиной МПК. Эти результаты доказали, что жировая ткань имеет большее значение в поддержании минералов кости у женщин, не принимавших эстроген, чем мышечная ткань [121, 129]. Большая МПК у тучных женщин говорит о более высоком уровне у них эстрогена, образуемого из андрогенов в крови.
Возникает вопрос: влияет ли тучность на величину МПК у женщин в периоды пред- и постменопаузы. Для этого обследовали 296 тучных женщин в период предменопаузы (первая группа), 233 тучных женщин в период постменопаузы (вторая группа) и пришли к заключению о том, что влияние тучности на величину МПК более заметно у женщин второй группы (постменопаузных), чем у женщин первой группы (предменопаузных) [147, 178, 223].
У мужчин среднего возраста детерминантой МПК являлась нежировая масса тканей [130]. Уменьшение массы тела приводило к потере массы кости. У пожилых мужчин снижение минералов связано с изменениями в соотношении тканей и уменьшенной с возрастом секрецией эндогенных анаболизирующих гормонов [130]. Авторы работы пришли к выводу, что масса тела – определяющий показатель величины минеральной плотности [131]
У 62 здоровых мужчин в возрасте 60–85 лет и у 77 здоровых женщин в возрасте 60–85 лет изучали взаимосвязь между МПК проксимальной трети бедренной кости, массой тела, количеством жировой и тощей массы. Масса тела и количество жировой ткани значительно связаны с МПК проксимальной трети бедра у обоих полов. Уменьшение массы тела и жировой ткани, отсутствие физической активности могут рассматриваться, как предрасполагающие факторы к увеличившейся с возрастом потери костной массы и развитию остеопороза у представителей как мужского, так и женского пола. Связь между малым количеством жировой ткани и сниженной МПК была особенно заметна у женщин из-за уменьшившейся скорости превращения андрогенов в эстрогены при малом количестве жировой ткани [152].
Нет сомнения, что соотношение тканей тела меняется при старении. Отмечается увеличение количества жировой ткани и как следствие этого высокая масса тела в среднем возрасте, а также снижение величин этих показателей и длины тела в пожилом возрасте [206].
Изложенные материалы свидетельствуют о том, что в настоящее время имеются лишь единичные разрозненные наблюдения о характере влияния не только массы тела, но и в отдельности мышц, соединительной, а также жировой тканей на МПК скелета. Можно высказать суждение, что у детей МПК скелета определяет масса тела. У взрослых людей решающее значение принадлежит мышцам и соединительной ткани. Мышцы, оказывая локальное давление на кость, приводят к большему накоплению минералов в соответствующем участке кости. У женщин в постменопаузе на МПК существенно влияет масса тела и жировая ткань.
Целью нашей настоящей работы было изучение влияния пола и возраста на массу мягких тканей.
Дети. В возрасте 3–4 лет различий в массе мягких тканей у девочек и мальчиков не выявлено (табл. 12.1 и 12.2). Первое существенное увеличение массы всех мягких тканей у мальчиков отмечено в 5 лет, у девочек в 6–7 лет. Второй значительный прирост массы тканей, обусловленный половым созреванием у девочек отмечен в 12 лет, у мальчиков – в 13–14 лет. Количество жировой ткани в это время у девушек возрастало на 17 %, у юношей – на 15 %.
Структура (композиция) тела в возрасте 3–20 лет
Масса мышц, соединительной и жировой тканей во всем теле у лиц женского пола в возрасте 3–20 лет ((М ± SD)
Скелетно-мышечные боли
Рассмотрена проблема терапии миофасциальных болей и возможности применения высокодозированного инъекционного препарата нейротропных витаминов группы В у пациентов со скелетно-мышечными болями. Препарат оказывает нейротропное и обезболивающее действие.
The problem of myofascial pains therapy was considered, as well as the possibilities of application of high-dosed injection preparation of neurotropic B vitamins in patients suffering from skeletal-muscular pains. The preparation has a neurotropic and analgesic effect.
Скелетно-мышечные боли (СМБ) чрезвычайно распространены и составляют примерно треть от всех острых и хронических болевых синдромов. Их локализация очень разнообразна, но наиболее излюбленными местами являются поясничный и крестцовый отделы позвоночника, голени, надплечья и шея. При этом у половины пациентов со СМБ боли возникают сразу в нескольких областях одновременно [1]. СМБ могут возникнуть в любом возрасте, как у пожилых, так и у молодых, трудоспособных людей, нередко встречаются среди студентов и школьников. Страдающие болями пациенты испытывают постоянные ограничения двигательной активности, что резко снижает качество их жизни, ухудшается профессиональная и бытовая деятельность. Таким образом, боль является не только медицинской, но и социальной проблемой.
СМБ (миофасциальная) возникает вследствие дисфункции скелетной (поперечно-полосатой) мышечной ткани, связанной с перегрузкой мышцы и мышечным спазмом. Причины, лежащие в основе возникновения этого мышечного спазма, могут быть самыми разнообразными. Мышцы откликаются напряжением на любую патологическую импульсацию, являясь неспецифическим индикатором патологического процесса, поэтому миофасциальные боли так распространены. Данный тип болей может быть связан не только с патологией позвоночных сегментов или внепозвоночных структур (суставов, связочного аппарата и др.), но и с патологией внутренних органов. Последнее должно вызывать особую настороженность. Практически любая соматическая патология может сопровождаться миофасциальным болевым синдромом, т. к. болевые импульсы от пораженного органа приводят к защитному напряжению окружающих его мышц. Поэтому выявление причин возникновения миофасциальных болей всегда требует детального анализа: жалоб, анамнеза жизни и заболеваний пациента, данных общесоматического, неврологического, ортопедического и психического статуса. Только при исключении тяжелой соматической патологии, такой как опухоли и метастазы, абсцессы, инфекционные и прочие заболевания, можно говорить о «доброкачественных» СМБ.
Предпосылкой к развитию таких СМБ являются функциональные нарушения в опорно-двигательной системе и срыв компенсации естественных возрастных процессов старения. К факторам риска развития СМБ относят [1]:
Для СМБ характерны как острые, так и хронические болевые синдромы. Первично возникающая боль обычно бывает острой, резкой, интенсивной, она проходит при устранении раздражителя и восстановлении поврежденной ткани или органа. Эта боль выполняет защитную функцию, предупреждает организм об опасности и обеспечивает активацию систем, направленных на устранение повреждающего фактора. Однако боль не всегда возникает в ответ на повреждение: часто оно уже устранено, а боль остается, являясь уже не защитным, а повреждающим фактором в организме. Компонент такой «патологической боли» обязательно присутствует у пациентов с хроническими болевыми синдромами. Хроническая боль нередко становится самостоятельной болезнью, являясь единственным симптомом, длительно беспокоящим пациента, и зачастую ее причину определить так и не удается. Хроническими болями страдает в среднем 15–20% населения, и чаще всего эти боли связаны со скелетно-мышечными проблемами [2].
Кроме разделения боли по временному фактору на острую и хроническую, большое значение для дифференциальной диагностики и определения терапевтической тактики имеет выделение локальной, иррадиирующей и отраженной боли и определение механизмов ее развития (ноцицептивный, нейрогенный, дисфункциональный).
Локальная боль всегда ощущается в пораженной части тела или около нее. Обычно она связана с патологическим процессом, воздействующим на болевые рецепторы (ноцицепторы) кожи, мышц, сухожилий, связок, суставов и костей. Это — ноцицептивная (соматогенная, соматическая) боль. Главные механизмы такой боли — воспаление и мышечный спазм. Она чаще постоянна, но может менять свою интенсивность при движении и изменении положения тела, может быть острой или ноющей, тупой, часто носит разлитой характер. Ноцицептивная боль исчезает при восстановлении поврежденного органа или ткани и хорошо отвечает на терапию наркотическими анальгетиками.
Отраженная боль распространяется в пределах дерматомов, связанных с иннервацией поврежденных структур позвоночника или внутренних органов. Часто отраженная боль бывает обусловлена патологией внутренних органов (феномен Захарьина–Геда), например, при заболеваниях поджелудочной железы, аневризме аорты, ишемической болезни сердца, патологии желудочно-кишечного тракта (ЖКТ), почек, гинекологических заболеваниях. Интенсивность боли, возникшей в результате поражения внутренних органов, обычно не меняется при движениях в позвоночнике. Исчерпывающего объяснения механизмов отраженной боли до настоящего времени нет. Предполагается, что она формируется вследствие схождения (прямого или опосредованного) соматических и висцеральных афферентных аксонов на одних и тех же группах нейронов центральной нервной системы (ЦНС), на уровне заднего рога спинного мозга, в таламусе или чувствительной зоне коры.
Миофасциальный болевой синдром является вариантом ноцицептивной локальной боли, а также наиболее частой причиной отраженных болей. Источником болей считаются миофасциальные триггерные точки, которые могут образовываться в мышцах, фасциях или сухожилиях. Триггерная точка представляет собой локальную зону очень высокой чувствительности, при пальпации она ощущается как уплотнение или тяж. Надавливание на активную триггерную точку провоцирует резкую локальную боль с вздрагиванием (симптомом прыжка) и боль в удаленном от давления, но строго определенном месте (отраженную боль). Каждая такая точка имеет свои зоны отраженной боли. Отраженная боль обычно бывает тупой, ноющей, глубокой, может сопровождаться парестезией, ограничением движений и вынужденным положением в пояснице, руке или шее [3, 4].
Существуют следующие критерии диагностики миофасциального болевого синдрома [5]:
А. «Большие» критерии (должны присутствовать все 5 признаков):
Б. «Малые» критерии (необходимо наличие одного из трех признаков):
Очевидно, что миофасциальные синдромы могут формироваться в любых мышцах и обусловливать боли в самых различных частях тела. Излюбленными местами формирования триггерных точек являются мышцы головы и шеи, надплечий и нижней части спины, что приводит к развитию головных болей, прострелов в лопатку и шею, болей с иррадиацией в ягодицу, бедро, стопу и т. д., вынужденному положению, например кривошее.
Считается, что к образованию триггерной точки приводят повторяющиеся микротравмы или острая травма, нарушающая структуру и функцию мышечных фибрилл. Интенсивная или длительная физическая активность, особенно при нетренированных или «неразогретых» мышцах, приводит к увеличению напряжения и к образованию надрывов в местах прикрепления мышц, в мышечных волокнах и в их соединительнотканных оболочках. Появлению боли и тонического мышечного сокращения способствует рефлекторное напряжение при патологии позвоночника (дистрофические процессы в позвоночных сегментах, радикулопатии, аномалии развития) и заболеваниях внутренних органов, неоптимальный двигательный стереотип (нарушение осанки, позное перенапряжение), переохлаждение. Часто спазмированные мышцы становятся вторичным источником боли, который, в свою очередь, запускает длительный порочный круг «боль — мышечный спазм — боль» [1] и формирование хронического болевого синдрома.
Иррадиирующая боль возникает при поражении корешка или нерва, характеризуется большей интенсивностью и дистальным распространением в зону соответствующего дерматома. Эта боль носит нейрогенный характер (невропатическая боль), т. е. связана с повреждением или дисфункцией нервной системы, а не болевых рецепторов. К нейрогенному типу относят боли при моно- и полиневропатиях, тригеминальной невралгии, травме мозга и т. д. Такие боли обычно сопровождаются нарушением чувствительности, двигательными и вегетативными расстройствами (снижением кровотока, нарушением потоотделения в болевой области), часто вызывают эмоциональные нарушения. Характерно возникновение боли в ответ на слабые раздражения, в нормальных условиях не вызывающие боли (аллодиния). Нейрогенная боль невосприимчива к морфину и другим опиатам в обычных анальгетических дозах, что свидетельствует о различии механизмов нейрогенной и опиоид-чувствительной ноцицептивной боли [6]. Нейрогенные боли, возникающие при радикулопатии, практически всегда сопровождаются напряжением соответствующих мышц и миофасциальным болевым синдромом.
Отдельную группу болевых синдромов составляют дисфункциональные боли. В их основе лежит изменение функционального состояния отделов ЦНС, участвующих в контроле боли. Основное влияние на их возникновение оказывают эмоциональные, социальные и психологические факторы. Главное отличие от ноцицептивных и нейропатических болей — это невозможность выявить причину или органическое заболевание, объясняющее появление боли. Примерами таких болей являются фибромиалгия, головная боль напряжения и психогенная боль при соматоформных расстройствах [7]. Дисфункциональные боли обычно присутствуют в структуре любого хронического болевого синдрома и требуют отдельной специфической терапии.
Разумеется, большинство болей имеют смешанный характер, и определить наличие того или иного компонента необходимо для правильного подбора терапии.
Терапия СМБ
Терапия СМБ носит комплексный характер, в ней важны как фармакологические, так и нефармакологические методы [8].
Среди последних особенно рекомендуются воздействия, способствующие расслаблению спазмированных мышц: постизометрическая релаксация, массаж, мануальная терапия, иглоукалывание, чрескожная электростимуляция, лечебная физкультура [9]. Хороший эффект реабилитационных процедур, направленных на миорелаксацию, — еще одно доказательство того, что основой формирования СМБ является нарушение функционирования мышцы. Однако в период острых болей активных манипуляций лучше избегать и соблюдать покой и постельный режим, а физиопроцедуры начать в подострый период [10].
Из фармакологических методов терапии наиболее распространено применение миорелаксантов, нестероидных противовоспалительных препаратов (НПВП) и анальгетиков. Идея назначения миорелаксантов очевидна — снимая мышечное напряжение, мы устраняем причину боли и разрываем порочный круг «боль — мышечный спазм — боль». Применяются баклофен, толперизон, тетразепам, тизанидин, каждый из препаратов имеет свои особенности, например, тизанидин обладает довольно выраженным центральным анальгетическим действием, толперизон имеет анальгетические свойства, оказывает сосудорасширяющий эффект, что увеличивает приток крови к стенозированной мышце. Для устранения боли, особенно в острый период, широко назначаются разнообразные анальгетические средства (НПВП, метамизол натрий, парацетамол и др.), усиление их действия возможно с помощью добавления небольших доз антиконвульсантов, например карбамазепина.
Ноцицептивная боль хорошо поддается терапии НПВП. Благодаря комбинации анальгетических и противовоспалительных свойств, их успешно применяют для купирования острых болей при СМБ. Однако длительный прием может повлечь за собой ряд осложнений со стороны ЖКТ, органов кроветворения, почек. Поэтому при выборе анальгетика следует руководствоваться не только эффективностью, но и безопасностью препарата. Например, при лечении пациентов с язвенной болезнью, диабетической или другой нефропатией не следует злоупотреблять назначением НПВП. В последнее время в практику все больше входят селективные НПВП, ингибиторы циклооксигеназы (ЦОГ) 2, например Амелотекс (мелоксикам). Главные терапевтические эффекты НПВП — анальгетический, противовоспалительный и жаропонижающий — основаны на снижении синтеза простагландинов из арахидоновой кислоты посредством ингибирования фермента ЦОГ. ЦОГ существует в двух формах: ЦОГ-1 постоянно присутствует во всех тканях, ЦОГ-2 синтезируется на фоне воспаления. Большинство НПВП и ненаркотических анальгетиков ингибируют оба вида ЦОГ. Блокирование ЦОГ-1 обусловливает большинство нежелательных лекарственных реакций. В РФ в настоящее время зарегистрировано три группы селективных ингибиторов ЦОГ-2: производные сульфонанилидов — нимесулид; представители коксибов — целекоксиб, валдекоксиб; производные оксикамов — Амелотекс (мелоксикам).
Амелотекс занимает промежуточное положение между неселективными и высокоселективными НПВП. Препарат избирательно блокирует ЦОГ-2 в зоне воспаления и в гораздо меньшей степени блокирует ЦОГ-1, таким образом синтез простагландина, защищающего слизистую оболочку ЖКТ, остается сохранным. Отличительной особенностью действия Амелотекса является его «хондронейтральность», в отличие от других НПВП он не оказывает негативного влияния на хрящ, что важно учитывать в терапии больных с остеоартрозом и остеохондрозом. Результаты клинических испытаний показали, что мелоксикам обладает оптимальным соотношением эффективности и безопасности [11]. Он характеризуется длительным действием (период полувыведения около 20 ч), что делает его удобным для лечения хронических болевых синдромов. Амелотекс имеет три формы выпуска: парентеральную для терапии обострений СМБ, пероральную для более длительного приема и безрецептурный гель для наружного применения, который особенно актуален для терапии локальных болевых синдромов [12].
При местном применении НПВП-содержащих препаратов вероятность развития нежелательных реакций снижается. Местные формы НПВП более безопасны по сравнению с таблетированными, кроме того, их использование позволяет снизить дозу препаратов, принимаемых перорально и парентерально [13]. При местном применении гель Амелотекс уменьшает или устраняет боли в области нанесения геля, в т. ч. в суставах в покое и при движении. Способствует увеличению объема движений. Местно также применяются мази и гели с другими анальгетическими средствами, перцовый пластырь, горчичники. Хороший эффект оказывают компрессы с диметилсульфоксидом, прокаином, НПВП и гидрокортизоном.
Большой эффективностью в устранении миофасциальных триггерных точек обладают инвазивные методы воздействия — проведение блокад в триггерные точки. Инъекции могут содержать анальгетик (новокаиновые блокады), НПВП, кортикостероиды, ботулотоксин или быть безмедикаментозными — «сухой иглой» [9, 14]. После прокалывания триггерной точки основные симптомы (локальная и отраженная боль, «симптом прыжка») исчезают и мышечный тяж расслабляется. Схожим эффектом обладает ишемическая компрессия триггерной точки пальцем (акупрессура) — по мере уменьшения боли давление на точку увеличивают, время давления индивидуально в каждом случае.
Для усиления анальгетического эффекта НПВП рекомендуется применять в комбинации с витаминами группы В, поскольку витамины этой группы способны потенцировать действие НПВП, и, кроме того, сами обладают анальгетической активностью. Витамины группы В участвуют во множестве метаболических процессов в организме, синтезе нуклеотидов, метаболизме фолиевой кислоты, синтезе катехоламинов, они нормализуют обменные процессы, необходимые для нормального кроветворения и развития эпителиальных клеток. Известно также об активном нейротропном действии витаминов группы В, необходимых для синтеза миелиновой оболочки нервов, проведения нервных импульсов и осуществления синаптической передачи, т. е. для нормального функционирования центральной и периферической нервной системы. Таким образом, витамины группы В эффективны как при ноцицептивной, так и при невропатической боли.
Сегодня на российском рынке имеется комбинированный инъекционный препарат КомплигамВ. Это высокодозированный инъекционный раствор нейротропных витаминов: В1, В6 и В12, в состав которого входит лидокаин. За счет такого сочетания препарат оказывает сразу и нейротропное, и выраженное обезболивающее действие. Надо заметить, что присутствие лидокаина делает инъекции препарата КомплигамВ гораздо менее болезненными, чем инъекции обычных витаминов группы В. КомплигамВ можно использовать в комплексной терапии как хронических, так и острых СМБ, сочетая с НПВП. Комбинация Амелотекс + КомплигамВ позволяет усилить анальгетический эффект, сократить длительность обострения заболевания и сроки приема НПВП [15]. Последнее очень важно, поскольку дает возможность уменьшить вероятность возникновения нежелательных лекарственных реакций, особенно у больных, входящих в группу повышенного риска (пациенты с язвенной болезнью, гематологическими заболеваниями). Такое комбинированное лечение превосходит по эффективности и безопасности терапию неселективными НПВП, например диклофенаком, что было продемонстрировано в клинических испытаниях [16].
Поскольку пациенты со СМБ могут иметь в составе болевого синдрома невропатический и дисфункциональный компоненты, необходимо помнить, что эти боли имеют отличный от ноцицептивных механизм развития, их отличительной чертой является слабая откликаемость на терапию ненаркотическими анальгетиками и НПВП. В данном случае потенцирование анальгетического эффекта и выраженное нейропротективное действие КомплигамВ могут оказаться очень полезными. В комплексной терапии хронических невропатических и дисфункциональных болей широко применяются препараты, действующие на ЦНС: трициклические антидепрессанты и селективные ингибиторы обратного захвата серотонина, либо серотонина и адреналина; антиконвульсанты; опиоидные анальгетики; небольшие дозы нейролептиков. Возможно применение антагонистов NMDA-рецепторов, например амантадина, который также положительно влияет на такие симптомы, как аллодиния и гипералгезия. Локализованные боли могут отвечать на терапию препаратами местного действия, содержащими биологически активные вещества стручкового перца.
Важным моментом в терапии болевого синдрома является не только его эффективное купирование, но и предотвращение дальнейшего развития патологического процесса, принятие мер, направленных на восстановление структурного и функционального повреждения. Для уменьшения выраженности и предотвращения дальнейшего развития заболевания применяют хондропротекторы и нейротропные витамины, в первую очередь витамины группы В. Применение препарата КомплигамВ в профилактических целях в качестве нейропротектора вполне оправдано у пациентов, склонных к СМБ.
Литература
ГБОУ ВПО Первый МГМУ имени И. М. Сеченова МЗ РФ, Москва