Что такое гнойный гайморит
Острый гнойный гайморит, причины возникновения, диагностика, лечение, осложнения
5.00 (Проголосовало: 1)
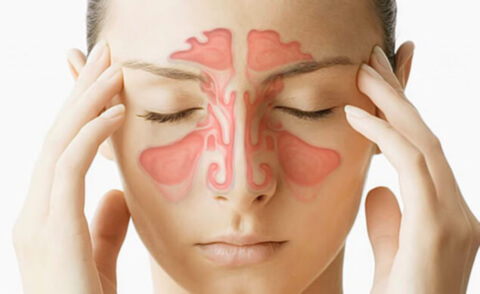
Острый гнойный гайморит (верхне-челюстной синусит) является частым осложнением респираторно-вирусных инфекций. Основными причинами возникновения гнойного гайморита является общее ослабление организма респираторно-вирусной инфекцией, снижение иммунитета и резистентности, нерациональное лечение острого ринита или его полное отсутствие.
Как правило, этиологическим фактором, вызывающим возникновение и развитие верхне-челюстного риносинусита являются вирусы. При проникновении их в организм человека через слизистую оболочку полости носа возникает местная реакция в виде сильного отека слизистой, симптоматически проявляющаяся в нарастании заложенности носа и затруднении носового дыхания. При дальнейшем нарастании клинической картины и отсутствии правильной терапии отек распространяется на слизистую оболочку придаточных пазух носа, вызывая сужение, а затем и полное закрытие естественных соустий. При этом в пазухах постепенно формируется отрицательное давление, симптоматически проявляющееся возникновением и нарастанием болей в области пораженных пазух носа. В полость пазух начинает пропотевать экссудат, который к концу 1й недели болезни с присоединением бактериальной флоры становиться гнойным.
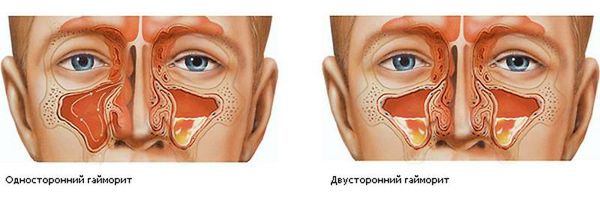
Вирусные и бактериальные гаймориты обычно являются двусторонними, в то время, как воспаление пазухи специфической этиологии (пломбировочный материал, глубокий кариес, инородные тела) всегда односторонние. Как правило, все специфические гаймориты имеют длительное течение и в лечении используются хирургические методы.
Клиническая картина острого гнойного гайморита характеризуется острым началом, с появлением гнойных выделений из полости носа, головной болью и тяжестью в области в/ч пазух, лихорадкой, общей слабостью, ломотой во всем теле, острым недомоганием. Возможно появление отечности, гиперемии и пастозности кожи в области орбиты и нижнего века.
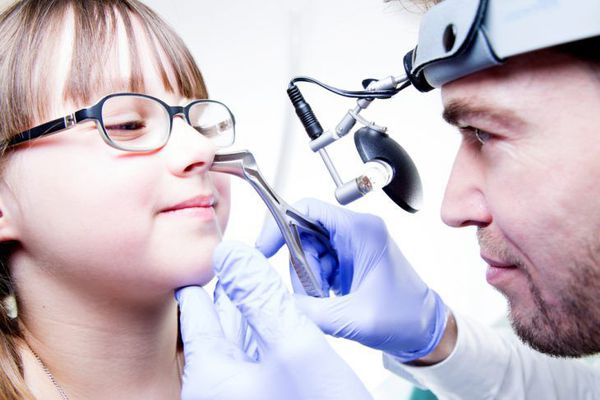
Главными методами в диагностике гнойного гайморита является качественная видеондоскопия полости носа, проведение УЗИ пазух носа и рентгенография придаточных пазух носа.
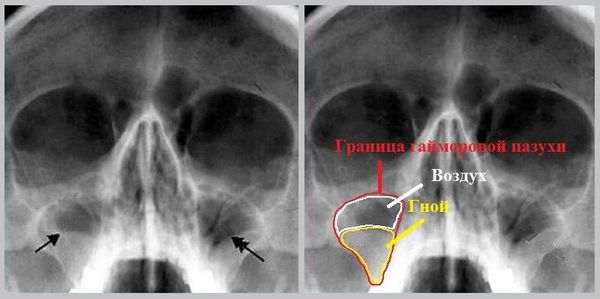
При катаральном воспалении, в начале заболевания на рентгенограмме можно определить утолщение слизистой оболочки пазух за счет отека. При скоплении экссудата на снимке определяется горизонтальный уровень жидкости.
Тактика лечения зависит от стадии процесса, общего состояния пациента, эпидемической обстановки, наличии сопутствующей патологии.
Основным в лечении является санация придаточных пазух носа, создание условий для возможности активного самостоятельного опорожнения пазух естественным путем – мощная противоотечная терапия, антигистаминные препараты. При наличии гнойного экссудата обязательно назначение краткого курса антибиотиков широкого спектра действия во избежание развития внутричерепных и других осложнений. Для повышения иммунитета и общей резистентности применяют поливитамины и неспецифические иммуномодуляторы.
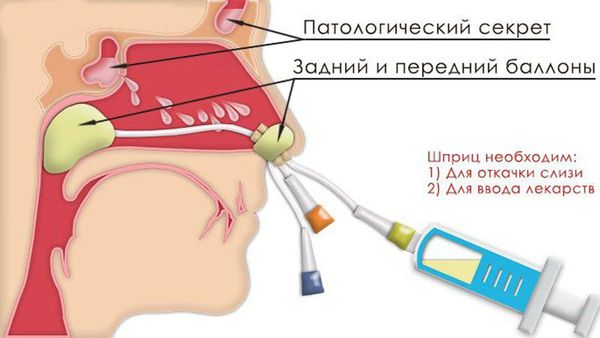
Поскольку главным в лечении любого гнойного процесса является эвакуация и быстрое освобождение органа от экссудата, для санации гайморовых пазух существует несколько разновидностей активного опорожнения. Самым старым, но тем не менее, действенным методом санации является промывание полости носа и придаточных пазух методом перемещения, в народе названного «Кукушкой». Более эффективным и щадящим методом лечения гайморита является промывание полости носа аппаратным методом, используя ультразвуковые волны на аппарате КАВИТАР – УЗОЛ-терапия. При гнойных процессах в пазухах и наличию уровней в пазухах на рентгенограмме показано проведение пункций гайморовых пазух или вакуум-аспирации с помощью ЯМИК-катетера.
Выбор метода лечения и соответственно, эффективность проводимой терапии, напрямую зависит от стадии заболевания и общего состояния пациента.
После эвакуации экссудата из пазух проводится воздействие низкоинтенсивным лазерным излучением красного спектра на слизистую полости носа и инфракрасным спектром на область околоносовых пазух через кожные покровы.
Для снятия симптомов общей интоксикации при гнойном гайморите и профилактики развития грозных внутричерепных и общих осложнений широко показано проведение внутривенного лазерного (ультрафиолетового) облучения крови – процедур ВЛОК/УФОК, которые усиливают эффективность местных санирующих процедур и ускоряют процесс выздоровления и последующей реабилитации пациентов.
В «ЛОР-КЛИНИКЕ в Чертаново» проводятся вышеописанные методики обследования для диагностики острых синуситов, и в частности, острого гайморита, разработаны высокоэффективные комплексные программы лечения, позволяющие провести лечение более эффективно, в короткие сроки и получить существенную экономию.
Помните, что чем раньше начато лечение, тем выше шансы скорейшего выздоровления без риска развития грозных осложнений.
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас.
Гайморит
Виды гайморита
В зависимости от причин заболевания, механизма и течения болезни гаймориты делятся на несколько видов или типов.
Острый гайморит
Если слизь без преград покидает места воспаления, болезнь проходит без осложнений. При закупорке каналов начинаются проблемы:
Хронический гайморит
В некоторых случаях воспаление гайморовых пазух принимает хроническую форму: как правило, это происходит после одной или нескольких попыток лечения острого гайморита. Хроническое воспаление придаточных пазух может быть обусловлено наличием других заболеваний, не связанных с органами ЛОР или травмирующими факторами. Симптомы воспаления периодически стихают и обостряются:
Гнойный гайморит
Двухсторонний гайморит
Болезнь легко диагностируется по следующим признакам:
Аллергический гайморит
Заболеванию аллергическим гайморитом подвержены люди, страдающие от негативной реакции иммунной системы организма на внешние раздражители: цветочную пыльцу, пыль, тополиный пух и даже воду. Аллерген, проникая в придаточные пазухи, вызывает усиленную выработку лейкоцитов, которые, скапливаясь в синусах, закупоривают каналы, и воспаляют слизистую оболочку.
Для аллергического гайморита характерны:
Катаральный гайморит
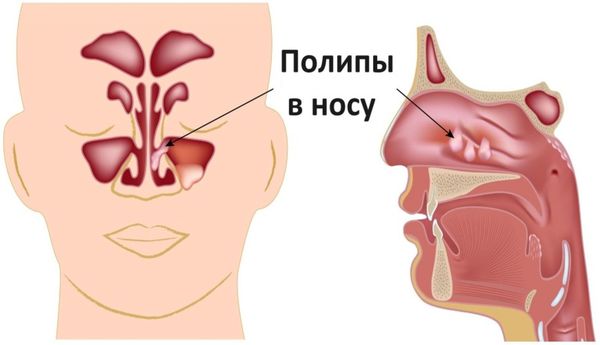
Полипозный гайморит
Больные жалуются на признаки, характерные для большинства форм гайморита: повышенную температуру, выделение соплей; ухудшение общего состояния, притупления вкуса и обоняния, заложенность носа.
Одонтогенный гайморит
Причины возниковения
Ухудшить работу слизистых оболочек может ослабление иммунной системы человека: причинами выделения недостаточного количества лейкоцитов являются постоянные заболевания простудой, ОРВИ, ринитами, аллегрические реакции, неправильное лечение болезней.
Основными причинами, вызывающими гайморит, можно выделить:
Медицинский факт: одной из основных причин возникновения гайморита является частое использование капель для лечения ринита. В результате чрезмерно частого применение лекарства в синусах образуется большое количество слизи в гайморовых пазухах, вызывающее закупорку каналов в носовую полость.
Симптомы
Температура
Сопли
Гайморит развивается на фоне других признаков:
Диагностика
Диагностировать гайморит с высокой вероятностью может врач-отоларинголог, при невозможности попасть на консультацию к профильному специалисту нужно записаться на прием к терапевту.
Методы диагностики
Диагностика заболевания производится при помощи:
Помощь профильных врачей
Если диагностика выявит признаки полипозного гайморита, то больному придется проконсультароваться с иммунологом, пульмонологом и аллергологом во избежание возможных осложнений: лечение проводится только хирургическим путем. Консультация аллерголога будет необходима в случае выявления аллергического гайморита.
Для успешного лечения одонтогенной формы заболевания потребуется помощь стоматолога: для устранения главного раздражающего фактора придется залечить или удалить корни пораженных зубов.
Лечение
Терапия
Физиотерапия
Физиотерпевтические процедуры назначают пациентам, у которых наметился прогресс в лечении: каналы пазух чисты, температура спала. Одним из таких методов является прогревание: оно проводится при помощи синей лампы. Прогревания и ингаляции можно делать самостоятельно дома, подышав над кастрюлей с картошкой, накрывшись одеялом, или приложив к области возле носа горячее вареное яйцо.
Хирургия
Для лечения запущенных форм гайморита, а также для удаления полип и других новообразований применяют хирургические методы лечения.
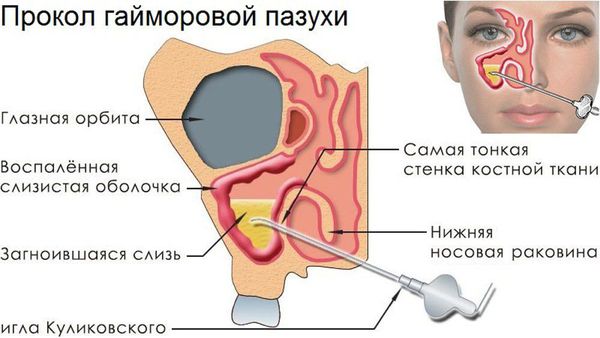
Пункцию или прокол пазухи делают специальной иглой для диагностики и извлечения гнойных масс.
Делать или не делать?
При назначении лечения врач, конечно, учитывает пожелания пациента и при малейшей возможности избежать вмешательства назначит консервативное лечение. Однако стоит прислушаться к настойчивому совету специалиста сделать пункцию носовой пазухи. Страх перед проколом чаще всего основывается на рассказах-страшилках друга, знакомого или родственника: «мне делали пять раз», «дырка не зарастала месяц, хотя доктор сказал, что через три дня зарастет».
В большинстве случаев операция по проколу гайморовых пазух происходит без осложнений, а ранка заживает через неделю другую в зависимости от организма человека. Пункция позволит врачу поставить более точный диагноз, быстро и своевременно очистить синус, удалив гной, ускорить излечение.
Профилактика
Для того, чтобы избежать воспаления в придаточных пазухах, нужно выполнять несколько простых правил:
Людям, склонным к заболеванию гайморитам, нужно поменьше бывать на холодном воздухе, избегать купания в бассейнах с хлорированной водой, раздражающей слизистую оболочку носовых пазух.
Справка: нельзя самостоятельно прогревать придаточные пазухи при остром гайморите: высокая температура только «подстегнет» развитие болезни и осложнит дальнейшее лечение.
Симптомы и лечение гнойного гайморита
Гнойный гайморит — одна из наиболее тяжёлых разновидностей воспаления верхнечелюстных пазух, когда в них скапливается гной. Болезнь может протекать в острой и хронической форме. Симптомы острого гнойного гайморита отличаются своей интенсивностью, и если на них вовремя не обратить внимание и не начать лечение, воспалительный процесс быстро переходит в хронический. А лечить хронический гнойный гайморит гораздо труднее. Симптомы, причины и лечение гнойного гайморита — тема нашей новой статьи.
Воспаление околоносовых пазух (синусит) — явление достаточно частое. Оно может проявиться практически в любом возрасте. Самой распространённой разновидностью синусита является верхнечелюстной синусит, или гайморит.
Гайморитом называется острое или хроническое воспаление верхнечелюстных (гайморовых) пазух.
Острый и хронический гайморит может протекать в двух формах: катаральной и гнойной. Последняя протекает тяжелее, соответственно, лечение её должно быть грамотным и своевременным.
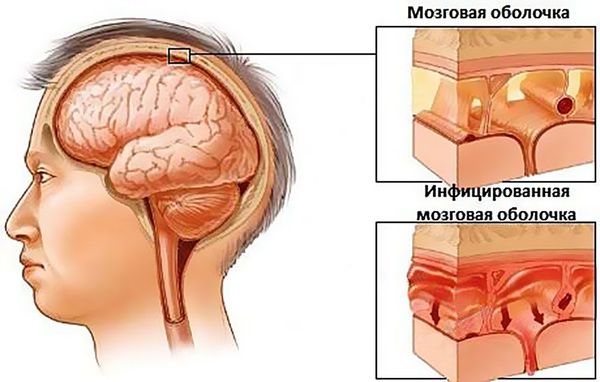
Такое гнойное воспаление — не банальные насморк или простуда. Его симптомы гораздо труднее переносятся пациентами, а близость гайморовых пазух к жизненно важным органам (глазнице, головному мозгу) создаёт риск проникновения в них гнойных масс из воспалённых пазух.
Знание основных симптомов острой и хронической форм болезни поможет своевременно распознать гнойный гайморит и обратиться к оториноларингологу, чтобы вылечить заболевание.
Причины, симптомы и лечение гнойного гайморита — тема нашей новой статьи.
Заразен ли гайморит?
Сам по себе гайморит не заразен. Он не передаётся воздушно-капельным путём. Это воспаление, которое протекает внутри гайморовых пазух. Но стоит отметить, что часто гайморит возникает как осложнение на фоне простудных заболеваний и ОРВИ, то есть на слизистых оболочках носоглотки человека находится патогенная микрофлора, которая может передаваться от больного человека здоровому. В этом случае, здоровый человек может заболеть ОРВИ, но это не означает, что у него разовьётся гайморит. Если причинами гайморита были аллергия, травмы пазух, искривлённая носовая перегородка, болезни зубов верхней челюсти, то он для окружающих не заразен.
Как возникает гнойное воспаление
Болезни обычно предшествует инфицирование пазух. Каждая пазуха сообщается с полостью носа с помощью небольшого соустья. Через это отверстие слизистый секрет, вырабатываемый пазухами, выводится из них в носовую полость. Отёк слизистой оболочки пазух, вызываемый рядом причин, о которых мы поговорим далее, провоцирует задержку слизи в пазухах, поскольку её выход через отёкшее соустье становится затруднённым или невозможным. Если на этом этапе попытки вылечить болезнь не проводились, патогенная микрофлора в пазухах активизируется, а отделяемое из пазух превращается в гной. Гной представляет собой жидкую смесь из погибших лейкоцитов и бактерий. Гнойные выделения из носа — главный признак заболевания острой и хронической форм.
Следует отметить, что бактерии, вызывающие первые признаки заболевания, могут присутствовать в организме длительное время, не проявляя себя. Но как только иммунитет человека снижается или возникают благоприятные факторы, микроорганизмы начинают усиленно размножаться и вести агрессивную жизнедеятельность.
Что мы в итоге получаем? Пазуху, которая в период воспаления напоминает закрытый резервуар с гнойным содержимым, и неприятные симптомы, которые сложно терпеть и которые мешают привычному образу жизни.
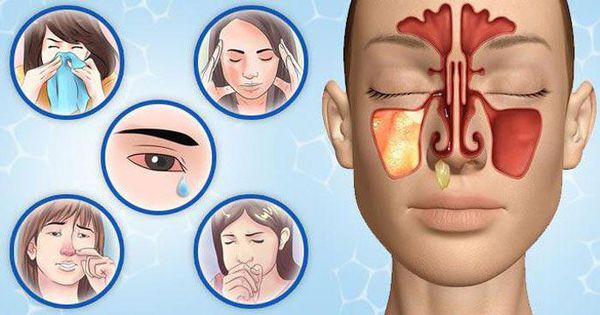
Симптомы гнойного гайморита
Главный отличительный симптом заболевания — гнойные выделения из носа жёлто-зелёного цвета.
Но есть и другие характерные признаки болезни.
Острый гнойный гайморит проявляется следующими симптомами:
Если симптомы воспаления длятся продолжительное время (острая форма, обычно, проходит за десять — четырнадцать дней), это означает, что болезнь перешла в разряд хронических.
Симптомами болезни в этом случае являются постоянные головные боли, периодические гнойные выделения из носовых ходов, постоянная заложенность носа. Но в отличие от острой формы симптомы хронического воспаления протекают менее ярко, и становятся более интенсивными в период обострения.
Справиться с этими симптомами поможет своевременное лечение острого гайморита и грамотное лечение хронического заболевания. Прежде чем рассказать о том, как вылечить хронический гайморит и гайморит острой формы, нужно понять, почему возникает воспаление.
Причины болезни
Обычно гнойный гайморит развивается как осложнение ОРВИ, но существуют и другие причины:
Если не лечить острый гайморит, воспаление легко становится хроническим. А лечить хронический гнойный гайморит будет уже гораздо сложнее.
Диагностика
Лечение острого и лечение хронического гнойного гайморита — профиль врача — оториноларинголога. Диагностика заболевания для опытного лор-врача не составляет труда. Заключение ставится после непосредственного осмотра пациента.
На приёме лор-врач изучает историю болезни, опрашивает больного на предмет жалоб (когда и при каких обстоятельствах появились первые симптомы, насколько они интенсивны, проводилось ли какое-то лечение и т.п.).
После диалога с пациентом доктор переходит к непосредственному осмотру полости носа — риноскопии.
Для диагностики воспаления может быть проведена процедура синуссканирования — как безопасная альтернатива рентгену, которая может использоваться при лечении детей и беременных женщин.
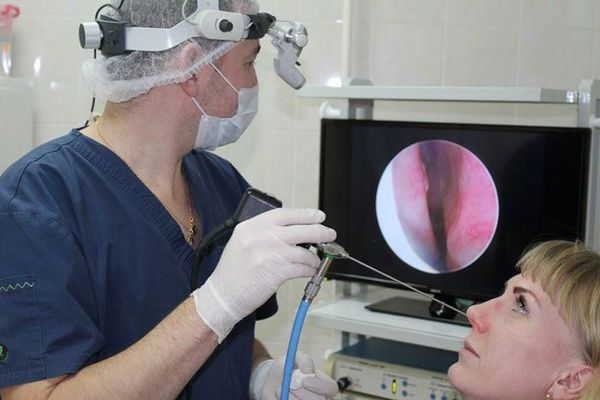
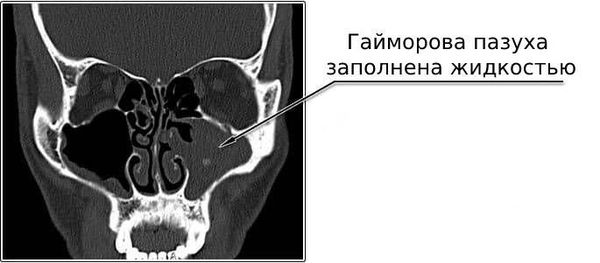
Наиболее информативным методом выявления воспаления является эндоскопическое исследование, позволяющее оценить состояние соустий и пазух. К дополнительным методам исследования, помогающим подтвердить диагноз или обнаружить осложнения, относят рентген и компьютерную томографию.
Чтобы установить природу возбудителя и определить его чувствительность к антибиотикам, проводится посев на микрофлору.
Если причина проблем с пазухами кроется в заболеваниях ротовой полости, может потребоваться консультация стоматолога.
Лечение гнойного гайморита
Учитывая, что возбудителем воспаления являются бактерии, основным методом лекарственной терапии является приём антибиотиков. Правильный, подходящий в каждом конкретном случае препарат подбирает исключительно лор-врач. Нельзя отклоняться от схемы приёма лекарства: если после двух-трёх дней лечения самочувствие улучшилось, прерывать курс приёма нельзя.
Но антибиотикотерапией эффективная схема лечения не ограничивается. Она также включает:
Чтобы обеспечить отток патогенного содержимого из пазух и отмыть их от скопленных выделений, проводятся промывания пазух. Промывания осуществляются двумя способами: методом перемещения жидкости («кукушка») и с помощью ЯМИК-катетера.
Наравне с медикаментозной терапией назначается физиотерапия: лазерная терапия, ультрафиолетовое облучение, виброакустическая терапия, магнитотерапия.
В сочетании с промываниями пазух и лекарственной терапией такая схема лечения показывает отличные результаты!
И лишь в крайнем случае, когда описанная выше терапия не приносит эффекта, приходится прибегать к пункции верхнечелюстной пазухи — проколу. В процессе этой манипуляции создаётся искусственное отверстие, через которое эвакуируются гнойные массы и вводят антисептическое средство.
При своевременном обращении к лор-врачу и чётком выполнении его рекомендаций прогноз на выздоровление благоприятный. Поэтому не затягивайте с визитом к оториноларингологу, записывайтесь на консультацию в «Лор Клинику Доктора Зайцева» по телефонам: +7 (495) 642-45-25, +7 (926) 384-40-04 и приходите на приём.
Мы вам обязательно поможем!
Об авторе: ЛОР врач высшей категории, кандидат мед. наук.
ГБОУ «НИКИО им. Л.И. Свержевского» Департамента здравоохранения города Москвы
ГБУЗ НИКИО им. Л.И. Свержевского ДЗМ
Гнойный гайморит, симптомы и лечение
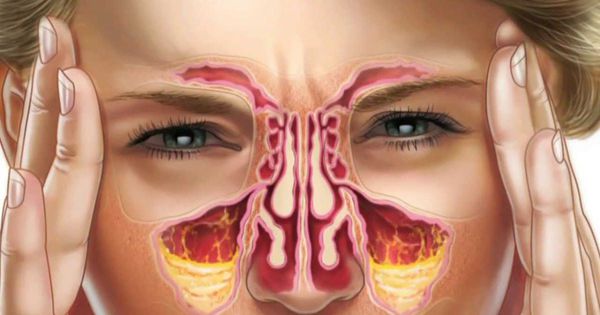
С полостью носа сообщается несколько придаточных пазух. Парная гайморова пазуха расположена в толще верхней челюсти и выстлана тонкой слизистой оболочкой. Причиной ее воспаления становится распространение инфекции из полости носа.
Гнойный гайморит сопровождается нарушением оттока образующегося воспалительного экссудата из-за сопутствующего отека слизистой оболочки. При этом возникают благоприятные условия для размножения патогенных микроорганизмов. Продукты их распада, пострадавший эпителий слизистой и погибшие иммунные клетки образуют гной.
По течению гнойный гайморит может быть острым и хроническим. Во втором случае заболевание длится более 4 недель, протекает с чередованием ремиссий и обострений. Обострения характеризуются усилением симптомов гнойного гайморита.
Симптомы гнойного гайморита
При несвоевременном лечении гнойного гайморита возможно развитие внутричерепных осложнений, например, менингита.
Предположить развитие гнойного процесса в верхнечелюстной пазухе можно в том случае, если эти признаки появились через несколько дней после возникновения первых симптомов респираторного заболевания. Кроме того, нагноение содержимого пазухи может вызвать повторное ухудшение самочувствия больного через некоторое время после выздоровления от ОРЗ.
Причины
Гнойный гайморит возникает как осложнение катарального при нарушении эвакуации содержимого из пазухи. Это приводит к задержке секрета желез, формированию отрицательного давления в пазухе и снижению содержания в ней кислорода. Такая среда благоприятна для размножения болезнетворных микроорганизмов.
Предрасполагают к развитию острого гнойного гайморита аллергический или вирусный риниты, вызывающие отек и нарушение функции мерцательного эпителия.
Переходу болезни в хроническую форму способствуют:
Самый частый возбудитель заболевания – золотистый стафилококк. В случае хронического течения нередко обнаруживается синегнойная палочка и другие грам-отрицательные бактерии. У трети больных имеется смешанный состав микрофлоры. Нередко гнойный гайморит вызывают микроорганизмы, живущие в полости носа в нормальных условиях и попадающие в гайморову пазуху при чихании, кашле, насморке. Чтобы полностью вылечить гнойный гайморит, рекомендуется определить вид возбудителя болезни.
Диагностика гнойного гайморита
При хронической форме болезни назначается диагностическая пункция. Она выполняется через нижний носовой ход и дает возможность определить количество и характер содержимого. После бактериологического исследования пунктата во многих случаях удается определить возбудителя болезни. Это дает возможность выбора наиболее эффективных антибиотиков для лечения гнойного гайморита.
Лечение гнойного гайморита в острой форме обычно не требует проведения такого комплекса исследований. Диагностика осуществляется на основании клинических данных.
Лечение гнойного гайморита
Терапия острой формы болезни обычно проводится с использованием медикаментов. Назначаются антибиотики, преимущество отдается средствам из группы макролидов. Они безопасны и действуют на большинство возбудителей синуситов.
Назначаются противовоспалительные препараты, муколитические средства, деконгестанты для улучшения оттока гнойного содержимого из пазухи.
Лечение гнойного гайморита без прокола дополняется промываниями носовой полости растворами антисептиков (фурацилин, хлоргексидин и другие).
Показания к пункции (проколу) гайморовой пазухи ограничены. Это обусловлено высоким риском осложнений и достаточной эффективностью антибактериальной терапии. Тем не менее, метод используется в тяжелых случаях заболевания, особенно при вероятности внутричерепных осложнений. Пазуху пунктируют с помощью специальной иглы, удаляют гнойное содержимое, промывают полость. В некоторых случаях после этого в пазуху вводится тонкая трубка – дренаж.
Положительные эффекты дренирования пазухи:
Дренирование верхнечелюстной пазухи можно провести и без прокола с помощью специального катетера ЯМИК.
После ликвидации гнойного воспаления назначают физиопроцедуры (УВЧ, УФО, электрофорез) для улучшения кровоснабжения пазухи и ускорения эвакуации остаточного содержимого.
Лечение гнойного гайморита при хроническом течении процесса требует значительных затрат времени. Обострения лечатся по тем же принципам, что и острое воспаление верхнечелюстной пазухи. Важно удаление очагов хронического воспаления в полости рта и носоглотке, лечение кариеса. Назначаются иммуностимулирующие средства.
В период ремиссии используется физиотерапия, санаторное лечение.
В тяжелых случаях заболевания выполняется хирургическое вмешательство – гайморотомия. Операция включает вскрытие пазухи и тщательное очищение ее стенок. Помимо традиционной методики, применяется эндоскопическая техника гайморотомии. Такая операция сопровождается минимальным повреждением тканей, коротким восстановительным периодом и отсутствием тяжелых осложнений.
Профилактика
Для профилактики гнойного гайморита рекомендуется:
Всех пациентов с острым и хроническим гайморитом мы приглашаем на лечение в платное отделение нашего медицинского центра. Здесь проводится тщательная диагностика и лечение по современным стандартам, с учетом индивидуальных особенностей каждого больного. В нашем центре работают ЛОР-врачи с большим опытом и высоким уровнем квалификации, что позволяет им лечить гайморит с хорошими результатами.
ФИЛИАЛ №1 (СУРДОЛОГИЧЕСКИЙ ЦЕНТР)
КЛИНИЧЕСКИЙ КОРПУС
Г. МОСКВА, ЗАГОРОДНОЕ ШОССЕ, Д.18А, СТР.2
+7 (495) 109-44-99
Многоканальный номер
ВРЕМЯ РАБОТЫ:
РЕГИСТРАТУРА ОМС:
ПН-ПТ 08:00-19:45,
СБ 08:00-14:00
РЕГИСТРАТУРА ПЛАТНЫХ УСЛУГ и УСЛУГ ДМС:
ПН-ПТ 08:00-19:45,
2Я и 4Я СУББОТА МЕСЯЦА 09:00-14:00
Для обеспечения санитарно-противоэпидемического режима Института посещение КДО №1 Института с детьми в возрасте до 14 лет запрещено.
Что такое гайморит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зайцев В. М., ЛОРа со стажем в 22 года.
Определение болезни. Причины заболевания
Гайморит — это инфекционно-воспалительный процесс в гайморовых, или верхнечелюстных, пазухах.
Синонимы: верхнечелюстной синусит, верхнечелюстной риносинусит.
В острой форме болезнь протекает с интенсивными симптомами: головная боль, стойкая заложенность носа, распирающие боли в переносице и области пазух (под глазами на уровне щёк), температура тела до 38–38,5 °С.
Если гайморит не вылечить вовремя, больному грозит развитие осложнений, вплоть до воспаления оболочек головного мозга — менингита.
Причины гайморита:
Предрасполагающие факторы развития гайморита:
Острый гайморит чаще всего вызывают вирусы, хронический гайморит, как правило, возникает при наличии предрасполагающих факторов.
Вероятность заболеть возрастает в осенне-зимний период, когда защитные силы организма ослаблены.
Симптомы гайморита
Симптомы острого гайморита
Гайморит начинается с насморка, как и любая другая респираторная инфекция. Появление насморка означает, что пазухи уже воспалены в той или иной степени.
Если насморк не проходит за 7 – 10 дней или симптомы ухудшаются, то к нему стоит отнестись серьёзно и обратиться за медицинской помощью.
Характерным признаком острого гайморита является боль в переносице и области гайморовых пазух — под глазами на уровне щёк. К вечеру распирающая боль становится интенсивнее. Также неприятное давление в пазухах усиливается при наклоне или повороте головы. Если у больного воспалена одна пазуха, боль ощущается с одной стороны. Если воспаление двустороннее, болит справа и слева от носа. Болевые ощущения могут иррадиировать (отдавать) в зубы или височную область.
Вторым типичным симптомом гайморита является стойкая заложенность носа. Иногда состояние сопровождается обильным слизе- или гноетечением из носа. На начальной стадии болезни выделения прозрачные, потом слизь становится густой и приобретает зелёный оттенок, это говорит о смене фазы воспаления. Изменение характера слизи иногда указывает на гнойное воспаление. Если сразу не начать лечение, заболевание может затянуться, перейти в более тяжёлую форму или осложниться. При сильном отёке слизистой носа выделений может не быть, но чувство заложенности в носу при этом сохраняется.
Температура тела, как правило, повышена до 38 °С и больше. Запахи становятся еле различимыми, иногда обоняние пропадает совсем. Больной чувствует сильную слабость, становится вялым. Работать и заниматься привычными делами в этот период очень сложно.
Симптомы хронического гайморита
При хроническом гайморите симптоматика смазана. Болезнь протекает не так ярко, как при острой форме. В период ремиссии жалобы отсутствуют. Когда болезнь обостряется, у пациента повышается температура тела до субфебрильных значений (37,5 °С), появляются выделения из носа различного характера (от жидких, прозрачных до гнойных) и головные боли.
Патогенез гайморита
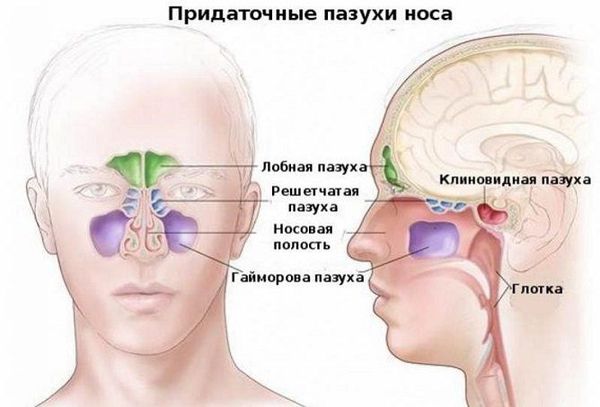
Верхнечелюстные, или гайморовы, пазухи — это полости, выстланные слизистой оболочкой и в норме заполненные воздухом. Среди всех околоносовых полостей они самые большие. Гайморовы пазухи не изолированы: каждая пазуха сообщается с полостью носа через маленькие отверстия — соустья. В здоровых пазухах постоянно образуется слизь. Ворсинки мерцательного эпителия на слизистой пазух, в носовой полости и нижних дыхательных путях продвигает слизь от дна пазухи к соустью, а затем в полость носа и носоглотку. Так пазухи очищаются и вентилируются.
Когда болезнетворные микроорганизмы проникают в полость пазухи, слизистая оболочка отекает и начинает усиленно производить слизь. За счёт антисептических свойств слизи организм пытается справиться с инфекцией. Из-за отёчности соустье сужается или полностью закрывается, а ворсинки мерцательного эпителия перестают адекватно двигаться. Слизь не может выходить из пазухи, накапливается и застаивается. Это благоприятная среда для размножения бактерий, которые живут на слизистых оболочках у всех людей.
Бактериальная флора начинает активно размножаться и «обживаться» в пазухе. Когда концентрация бактерий становится выше допустимой нормы, в гайморовой пазухе запускается острый воспалительный процесс — гайморит. Без своевременного лечения слизь в пазухах превращается в гной и воспаление становится гнойным.
Классификация и стадии развития гайморита
Выделяют несколько форм гайморита в зависимости от места локализации, типа возбудителя (этиологии), клинических проявлений и характера протекания воспалительного процесса.
По месту локализации воспаления:
По типу возбудителя:
По характеру течения воспалительного процесса:
По путям проникновения инфекции:
По характеру клинических проявлений:
Осложнения гайморита
Многие пациенты недооценивают гайморит и воспринимают воспаление пазух как обычный насморк. Но это ошибочное суждение. Любая форма острого гайморита может привести к серьёзным последствиям для здоровья.
Острый гайморит, если его не лечить своевременно или лечить неправильно, может стать хроническим. Лечение любого хронического заболевания — трудный и длительный процесс.
Поскольку ЛОР-органы — уши, глотка и полость носа — сообщаются друг с другом, инфекция из гайморовых пазух может перейти на соседние области и вызвать острый тонзиллит, фарингит или отит.
Гайморит в запущенной форме грозит больному и более опасными осложнениями. Из-за заблокированного соустья гнойные массы не выходят из пазухи в полость носа. Им становится тесно внутри, и они могут найти нестандартный выход — подняться выше к глазнице и головному мозгу и вызвать опасные для жизни заболевания:
Диагностика гайморита
Сбор анамнеза
На этом этапе ЛОР-врач выясняет, на что жалуется пациент, когда появились первые признаки болезни, какова их интенсивность, проводилось ли ранее лечение. Также доктор задаёт больному ряд вопросов, чтобы поставить диагноз и определить форму гайморита:
Общий осмотр
Лабораторная диагностика
По результатам можно судить о тяжести заболевания и о необходимости назначать антибактериальную терапию.
Инструментальная диагностика
Лечение гайморита
Консервативное лечение
Лечение гайморита должно быть комплексным. Тактика включает медикаментозную терапию, промывание пазух от патогенного содержимого и физиотерапевтические процедуры.
В качестве медикаментозной терапии больному назначаются:
Промывание гайморовых пазух проводится ЛОР-врачом. Существует два метода промывания:
Физиотерапия — важная составляющая лечения. Физиопроцедуры помогают купировать воспаление и ускорить выздоровление. Больному проводятся:
Хирургическое лечение
Пункция верхнечелюстной пазухи (прокол). Это малоинвазивная операция. Назначается в сложных случаях, когда не получается извлечь гной из пазух с помощью промываний. Показания для пункции:
Иглой Куликовского доктор делает в пазухе отверстие и с помощью шприца откачивает через него всё патогенное содержимое. Пациент чувствует облегчение сразу после манипуляции. В дополнение к пункции проводят медикаментозную и физиотерапию.
Прогноз. Профилактика
При своевременном обращении к ЛОР-врачу и соблюдении всех его рекомендаций прогноз благоприятный. С острым воспалением удаётся справиться за две недели и избежать осложнений.
Профилактика гайморита направлена на укрепление общего иммунитета. Рекомендуется: