Что такое гиперкальциемия на фоне онкологических
Гиперкальциемия
Существует большое число возможных причин гиперкальциемии. Частота возникновения гиперкальциемии и патофизиологическое значение этиологических факторов, приводящих к этому состоянию, до сих пор изучены недостаточно. Известно, что гиперкальциемии, прежде всего гиперкальциемии при гиперпаратиреозе, является довольно распространенным состоянием, которое у многих больных протекает либо бессимптомно, либо имеет стертую симптоматику. Fisken и соавт. сообщили, что ими обнаружены отчетливые различия в частоте возникновения и причинах гиперкальциемии между общей популяцией, а также амбулаторными больными и лицами, поступившими в стационар. На основании обзора литературы авторы пришли к заключению, что частота гиперкальциемии в общей популяции и среди амбулаторных больных колеблется от 0,1 до 1,6%, а у больных терапевтического стационара составляет от 0,5 до 3,6%. Согласно ряду сообщений, наиболее частой причиной гиперкальциемии в общей популяции и среди амбулаторных больных является гиперпаратиреоз; другие исследователи сообщают об относительно высокой частоте возникновения гиперкальциемии вследствие применения диуретиков из группы тиазидов, при заболеваниях щитовидной железы, синдроме Бернетта (молочно-щелочной), а также при длительной иммобилизации. Злокачественные новообразования чаще встречаются среди больных терапевтического стационара, чем в общей популяции, и, согласно большинству сообщений, являются наиболее распространенной причиной гиперкальциемии.
Независимо от категории больных оценку и дифференциальную диагностику гиперкальциемии всегда проводят на основании результатов клинического обследования и критической оценки данных биохимического исследования. Диагностика должна базироваться на глубоком понимании механизмов, участвующих в регуляции гомеостаза кальция в норме, и характера нарушений этих механизмов при патологических состояниях.
Что провоцирует / Причины Гиперкальциемия:
Патогенез (что происходит?) во время Гиперкальциемия:
Гиперкальциемия при злокачественных новообразованиях может быть обусловлена метастазами опухоли в кости, усиленной продукцией опухолевыми клетками ПГЕ2, вызывающего резорбцию костной ткани, действием активирующего остеокласты фактора, секретируемого лейкоцитами, и, наконец, паратиреоидным гормоном, синтезируемым опухолевыми клетками. При ОПН гиперкальциемия обычно в ранней диуретической фазе развивается вследствие резорбции депозитов кальция в мягких тканях и усиленной продукции метаболита витамина D регенерирующей почечной тканью. Тиазиды усиливают реабсорбцию кальция в почечных канальцах. При саркоидозе находят как повышение продукции 1,25-дигидроксихолекальциферола, так и повышение чувствительности к действию этого метаболита с усилением всасывания кальция в желудочно-кишечном тракте. Длительная иммобилизация вызывает высвобождение кальция из скелета.
Гиперкальциемия вызывает спазм афферентных артериол, снижает почечный кровоток (в большей степени в корковом веществе, чем в медуллярном), клубочковую фильтрацию в отдельном нефроне и в почке в целом, угнетает реабсорбцию в канальцах натрия, магния и калия, повышает реабсорбцию бикарбоната, увеличивает экскрецию кальция и ионов водорода. Нарушениями функции почек можно объяснить большинство клинических проявлении гиперкальциемии.
Симптомы Гиперкальциемия:
При длительно существующей гиперкальциемии в почках находят интерстициальный фиброз при минимальных изменениях в клубочках. Поскольку интраренальная концентрация кальция возрастает от коры к сосочку, при гиперкальциемии выпадение кристаллов кальция наблюдается преимущественно в мозговом веществе, вызывая нефрокальциноз и нефролитиаз. Другими клиническими проявлениями поражения почек при гиперкальциемии служат мочевой синдром (умеренная протеинурия, эритроцитурия), преренальная азотемия вследствие дегидратации, ОПН и ХПН как исход обструктивного пиелонефрита.
Диагностика Гиперкальциемия:
Первым делом при каждом неясном случае гиперкальциемии для подтверждения или исключения диагноза pHPT проводится измерение PTH. Наряду с определением iPTH с недавнего времени появились новые методы измерения с помощью специфических аминотерминальных антител. (Biointact-PTH, whole PTH). Применение PTH-Fragment-Assays obsolet.
FHH (гетерозиготно инактиврующая мутация Calcium-sensing-Rezeptors) встречается с частотой 1 : 15 000-20 000. На основании лаборотарно химических результатов ее нельзя с уверенностью отличить от pHPT. Типичными для FHH состояниями скорее являются небольшая гиперкальциемия и выраженная гипокальциуия; специфичность однако ограничена. В постановке диагноза помощь может оказать скрининг членом семьи на гиперкальцемию и гипокальциурию. Диагноз с уверенностью можно поставить только в настоящий момент при научной постановке вопроса при применении секвенцирования Calcium-Sensing-Rezeptor-Gens. Отличие от pHPT поэтому имеет большое значение, так как FHH, как правило, может рассматриваться, как не требующая терапии аномалия, и в отношении пораженных пациентов не проводятся ненужные опера-ции на паращитовидной железе.
Исходят из того, что около 70-80% тумор-ассоциированных гиперкальциемий опосредуются гуморально. В основе большинства таких форм гиперкальциемий лежит секреция PTHrP из опухолевой ткани (часто плоскоклеточные карциномы, такие как карцинома почек, карцинома бронхов и другие). В диагностике неясных гиперкальциемий одним из последующих этаплв является также измерение PTHrP.
Гематологические малиномы (плазмацитома, лимфома), как правило, не вырабатывают PTHrP. При непонятной гиперкальциемии с помощью соответствующих диагностических мероприятий (иммуноэлектрофорез, как обязательное исследование при всякой гиперкальциемии, пункция костного мозга, радиологическое обследование скелета) должна быть исключены плазмоцитома. Плазмоцитомы и лимфомы сецернируют цитокины (интерлейкин-1, тумор-некротизирующий фактор a), которые чрез активацию остеокластов приводят к гиперкальциемии. Систематическое выявление этих цитокинов не имеет никакого клинического значения.
Если имеется подозрение на опухоль, то должна быть проведена программа поиска с тщательным клиническим обследованием (например, лимфома, подозреваемые изменения кожи, опухоль груди, увеличение простаты), серологических маркеров опухоли, Haemoccult, снимок грудной клетки (объемный процесс), сонография живота (метастазы печени, опухоли почек) и радиологические исследования скелета (сцинциография, рентгеновские целенаправленные снимки, выявление костных метастазов, остеолизов, DD к pHPT, Morbus Paget).
Для диагностического выяснения непонятной гиперкальциемии проводится измерение 1,25 (OH)2D3. В редких случаях гиперкальциемия может быть вызвана повышенным уровнем 1,25 (OH)2D3. Это чаще всего указывает на гранулематозные заболевания (чаще всего саркоидоз, реже туберкулез и другие заболевания, см. табл. 2). Очень редко эктопично лимфомы сецернируют 1,25 (OH)2D3.
Лечение Гиперкальциемия:
К каким докторам следует обращаться если у Вас Гиперкальциемия:
Что такое гиперкальциемия на фоне онкологических
Повышенный уровень кальция в плазме часто сопровождает рак. В госпитале к самым общим зловредным причинам гиперкальциемии относится рак бронхов, молочной железы и почек вместе с множественной миеломой. Угрожающая жизни гиперкальциемия обычно возникает из-за рака. Небольшие отклонения в концентрации кальция в плазме (до 2,8 ммоль/л) обычно не ассоциируются с какими-либо симптомами.
Как только концентрация кальция в плазме увеличивается, у пациентов появляются потеря аппетита, тошнота, абдоминальная боль, запор и усталость. Могут возникнуть мышечная слабость, полиурия и полидипсия. Иногда с увеличивающейся гиперкальциемией происходит серьезная дегидратация, потеря сознания и в конечном итоге кома.
Костные метастазы — наиболее частые причины гиперкальциемии при раке. Большинство пациентов с серьезной гиперкальциемией имеют метастазы, доказуемые при радиографии или при сканировании кости. Аспирация костного мозга может показать наличие опухоли.
Даже если метастазы не обнаруживаются при анализе, они обычно быстро становятся видимыми. Метастазы в кости стимулируют активность остеобластов локальным выделением белка, родственного паратиреоидному гормону (РТНгР).
К маркерам костной резорбции относятся трансформирующий ростовой фактор (TGF-a, TGF-P), эпидермальный ростовой фактор и IL-1 (а- и b-формы). Эти факторы действуют не только локально, вызывая костную резорбцию, но также могут в случае рака груди вызывать дальнейшее высвобождение РТНгР из опухолевых клеток.
Кроме прямого лизиса кости метастазами рак может вызывать гиперкальциемию удаленно, гуморальными механизмами — синдром гуморальной паранеопластической гиперкальциемии (ННМ). Синдром происходит в основном из-за циркуляции РТНгР, высвобождающегося из клеток опухоли, но другие цитокины тоже могут частично влиять, особенно при лимфоме и миеломе. Этот белок обладает близкой гомологией с РТН в первых 13 аминокислотах, но различается в остальных.
Скорее всего, альтернативные сплайс-варианты mRNA приводят к двум или более различным белкам. В большей части сквамозных карцином экспрессируется этот белок (есть у пациента гиперкальциемия или нет). С увеличением костной реабсорбции кальция его метаболические эффекты схожи с РТН.
Гиперкальциемия при раке может быть медицинским неотложным состоянием, особенно у пожилых и у пациентов с ми-еломой. Возросший уровень кальция в плазме может сопровождаться уремией, которая из-за потери воды и солей в результате действия кальция на дистальные почечные канальцы приводит к отсутствию реакции на антидиуретический гормон. Гиперкальциемию может также сопровождать гипокалиемия, развивающаяся частично из-за почечной потери калия.
У пожилых пациентов и пациентов с ухудшенной почечной функцией, не способных сопротивляться эффектам возросшей концентрации кальция в плазме, может быстро развиться угрожающая жизни почечная недостаточность. Такая ситуация особенно характерна при миеломе, поскольку присутствуют другие причины почечной недостаточности.
При серьезной гиперкациемии начальным лечением назначается замещение солей и воды с использованием изотонического раствора соли. В первые 24 ч потребуется 4—8 л. Этого бывает достаточно для снижения уровня кальция до нормального. За пожилыми пациентами надо внимательно следить, чтобы не перегрузить их жидкостями.
Если концентрация кальция в плазме не начинает спадать в течение 24 ч, дается перорально преднизолон (30-60 мг/день) или внутривенно гидрокортизон (50-100 мг каждые 6 ч), которые часто снижают кальций, но не у всех пациентов. Фруземид вызывает кальциурию, он должен приниматься осторожно с заменой объема во избежание дальнейшей потери воды и солей.
Бисфосфонаты уменьшают концентрацию кальция в сыворотке ингибированием костной резорбции и эффективны против гиперкальциемии, вызванной метастазами или PTHrp. Памидронат эффективен у 90% пациентов. Довольно часто его дают каждые два часа инфузионно в дозе 60-90 мг. Прием можно повторять каждые 2-3 недели. Бисфосфонаты вызывают жар и раздражение кожи, предпочтительно использовать их после регидратации, так как может произойти временное ухудшение работы почек.
Этидронат выглядит довольно менее эффективным — он обычно дается в виде трех вливаний по 7,5 мг/кг. Клодронат в дозе пяти вливаний по 300 мг ежедневно возвращает кальций к нормальному уровню в 90% случаев. Можно принимать клодронат перорально (1600 мг/день), но он вызывает желудочно-кишечные расстройства.
Митрамицин практически повсеместно был заменен бисфосфонатами. Обычная доза составляет 15-25 мг/день, разовая инфузия как правило вызывает падение кальция в плазме после 24-48 ч. Случается, что необходимо использовать митрамицин два или три последующих дня. Это приводит к риску развития тромбоцитопении.
Внутривенная или пероральная фосфатная терапия нечасто бывает необходима для контроля уровня кальция в плазме, но фосфатные вливания (обычно при уровне кальция в сыворотке 4 ммоль/л и больше) могут быть полезны для пациентов с камнями в почках.
Кальцитонин вызывает более быстрое падение уровня кальция в плазме, но его эффект непостоянный и использование ограничено пациентами с серьезной острой гиперкальциемией. Обычная доза составляет 2-4 МЕ/кг лососевого кальцитонина подкожно каждые 12 ч, или 1-2 МЕ/кг внутривенными вливаниями каждые 6 ч.
Хотя обычно не сложно установить диагноз того, что вызывает паранеопластическую гиперкальциемию, диагностические проблемы могут произойти, когда гиперпаратироидизм является альтернативным диагнозом у раковых больных, не обладающих признаками диссеминации рака.
Супрессивный тест с дексаметазоном не уменьшит уровня кальция в плазме при гиперпаратироидизме, но 75% раковых больных показывают его падение после 10 дней приема гидрокортизона. Если все еще имеются серьезные сомнения, следует помнить, повышение паратгормона в плазме найдено у 80% больных с первичным гиперпаратироидизмом, но не у пациентов с раком.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое гиперкальциемия на фоне онкологических
Гиперкальциемия является наиболее частым из опасных для жизни метаболических нарушений при злокачественных новообразованиях. Чаще всего гиперкальциемией осложняются миеломная болезнь и метастатический рак молочной железы (до 40 % больных), однако она может развиться и у пациентов с лимфогранулематозом, лимфомами, лейкозами и т. д.. Несмотря на то что к гиперкальциемии могут приводить многие заболевания, чаще всего ее развитие обусловлено гиперфункцией паращитовидных желез или различными злокачественными опухолями.
На долю других причин приходится менее 10 % случаев гиперкальциемии. Нормальный уровень паратиреоидного гормона исключает гиперпаратиреоидизм с большой степенью вероятности.
Гиперкальциемия, обусловленная злокачественной опухолью, наиболее часто имеет острое начало и выраженную клиническую симптоматику, требующую госпитализации и экстренной помощи. Наоборот, бессимптомная хроническая гиперкальциемия чаще обусловлена гиперфункцией паращитовидных желез.
При злокачественных новообразованиях за развитие гиперкальциемии отвечают два основных механизма. При одном из них (гуморальном) опухолевые клетки выделяют в системный кровоток биологически активные вещества, вызывающие повышенный остеолиз как в зонах метастатического поражения костей, так и за его пределами. Развитие гуморально обусловленной гиперкальциемии может наблюдаться и при отсутствии метастатического поражения костей. Наиболее часто за развитие такого типа гиперкальциемии у онкологических больных отвечает паратиреоидподобная субстанция (протеин) и активная форма витамина D3.
При остеолитическом типе гиперкальциемии разрушение костной ткани происходит только в области метастатического поражения. В данном случае резорбция кости обусловлена паракринной (местной) стимуляцией остеокластов различными цитокинами, выделяемыми опухолевыми клетками. Возможно и сочетание обоих механизмов.
Паратиреоидподобная субстанция (белок, частично гомологичный нормальному паратиреоидному гормону, но отличный от него при иммунологическом определении) отвечает за развитие гиперкальциемии при многих солидных опухолях, однако в онкогематологической практике имеет клиническое значение только у пациентов с Т-клеточной лимфомой/лейкемией. При лимфогранулематозе, неходжкинских лимфомах, миеломной болезни развитие гуморально обусловленной гиперкальциемии чаще связано с избыточным образованием активной формы витамина D3 (1,25 ОН2-витамин D3) под воздействием специфических ферментов, содержащихся в опухолевых клетках.
Выявление цитокинов, отвечающих за остеолитический тип гиперкальциемии, затруднительно в связи с невозможностью их определения в системном кровотоке. Считается, что в развитии остеолитической гиперкальциемии при различных злокачественных новообразованиях задействованы ИЛ-1, ИЛ-6, фактор некроза опухоли, PgE и т. д. Однако наиболее вероятно, что в большинстве случаев развитие гиперкальциемии у пациентов со злокачественными опухолями обусловлено комплексом биологически активных субстанций. Кроме того, необходимо помнить, что наличие у больного злокачественной опухоли не исключает наличия других причин гиперкальциемии (хроническая почечная недостаточность, передозировка витаминов групп D и А, гипертиреоз и т. д.).
Клинические проявления гиперкальциемии многообразны и затрагивают многие органы и системы, а также способны «маскироваться» под другие заболевания. Развитие гиперкальциемии может сопровождаться следующими симптомами: жажда, потеря веса, полиурия, дегидратация, мышечная слабость, летаргия, судороги, психоз, тошнота, рвота, запоры, кишечная непроходимость, почечная недостаточность, брадикардия и желудочковые аритмии. Тяжесть проявлений варьирует в широких пределах в зависимости от выраженности гиперкальциемии, скорости увеличения уровня кальция и общего состояния пациента. У пациентов с остро развивающейся гиперкальциемией наиболее частыми начальными симптомами являются тошнота, рвота, жажда и полиурия.
При отсутствии квалифицированной помощи развивается ступор или кома, что может быть принято (учитывая жажду, полиурию в анамнезе и т. д.) за проявления сахарного диабета. В данной ситуации постановка правильного диагноза и начало специфической терапии являются жизненно важными, так как развивающаяся вследствие рвоты и полиурии дегидратация может значительно усугубить течение гиперкальциемии, замыкая «порочный» круг.
Уровень общего кальция сыворотки (рутинно определяемый в большинстве лабораторий) обычно адекватно отражает выраженность гиперкальциемии.
Однако только 40 % кальция сыворотки присутствует в физиологически активной ионизированной форме, в то время как 50 % связано с белками крови (в основном с альбумином) и до 10 % образует комплексы с анионами (бикарбонатом, фосфатом, цитратом и др.). Биологические (и патологические) эффекты повышения уровня кальция зависят именно от величины ионизированной фракции. Доля ионизированного кальция увеличивается при гипоальбуминемии и, соответственно, снижается при гиперпротеинемии (например, при миеломной болезни). Когда изменения затрагивают только уровень альбумина, для более точной характеристики выраженности гиперкальциемии может быть использована следующая формула:
корригированный кальций (ммоль/л) = общий кальций (моль/л) + 0,8 х [4 —альбумин (г/дл)].
Если у пациента имеется выраженная гиперпротеинемия, необходимо прямое определение ионизированного кальция в лаборатории.
Разумеется, наилучшим лечением гиперкальциемии, обусловленной опухолевым ростом, является лечение основного заболевания, однако данное осложнение наиболее часто наблюдается у пациентов с распространенными опухолями, резистентными к противоопухолевой терапии. В связи с этим, а также учитывая, что гиперкальциемия представляет непосредственную угрозу для жизни больного, основным методом экстренной терапии являются симптоматические мероприятия, направленные на снижение уровня кальция в крови (за счет повышения экскреции кальция с мочой и уменьшения резорбции костной ткани).
Попытки уменьшить поступление кальция в организм (диета со сниженным содержанием кальция) при гиперкальциемии, вызванной опухолью, неэффективны.
Должен быть приостановлен прием препаратов, снижающих экскрецию кальция (тиазидные диуретики), уменьшающих почечный кровоток (нестероидные противовоспалительные средства, Н2-блокаторы), и, разумеется, препаратов, напрямую вызывающих гиперкальциемию (препараты кальция, витамин D, ретиноиды).
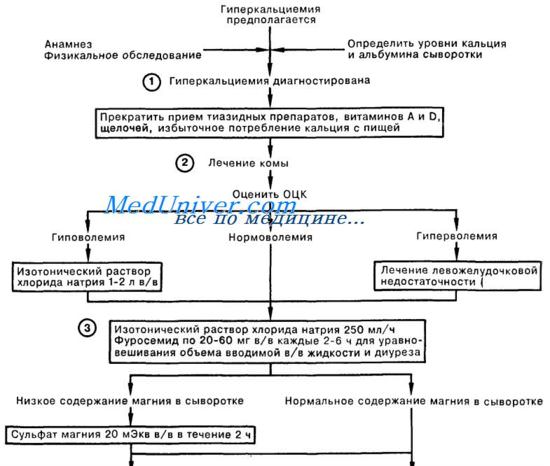
Ключевым моментом в экстренной терапии больных с гиперкальцемией является гидратация, которая, кроме увеличения экскреции кальция, позволяет избежать последствий обезвоживания, обусловленного рвотой и полиурией. В то же время даже массивная гидратация (4 л в сутки и более) не позволяет купировать гиперкальциемию у большинства пациентов со злокачественными новообразованиями. При проведении такого лечения временная нормализация уровня кальция наблюдается лишь у трети больных. Ранее широко использовавшаяся методика создания «форсированного диуреза» при помощи фуросемида, по данным исследований, к сожалению, не повышает эффективности гидратационной терапии.
Более того, фуросемид потенциально способен увеличить явления гиповолемии и реабсорбцию кальция в почках. Гидратация, однако, остается необходимым начальным компонентом терапии больных с гиперкальциемией, так как необходима для коррекции гиповолемии (представляющей наибольшую опасность для жизни) и позволяет сохранить адекватную функцию почек, препятствуя кристаллизации солей кальция в канальцах.
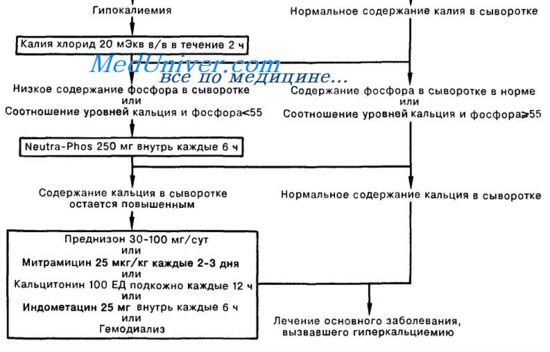
Первой линией терапии, направленной на снижение резорбции костной ткани, в настоящий момент признаны бисфосфонаты (синтетические аналоги пирофосфата, устойчивые к воздействию пирофосфатазы). Данные препараты, связываясь с молекулами костного матрикса (кристаллические гидроксиапатиты), подавляют метаболическую активность остеокластов, что приводит к уменьшению резорбции костной ткани и соответственно снижению экстракции из нее кальция. Преимуществами бисфос-фонатов, определяющими их широкое использование, являются высокая эффективность (гиперкальциемия купируется у 80—100 % больных) при малой токсичности (у 20 % больных может развиваться повышение температуры тела, гриппоподобный синдром или умеренно выраженные местные реакции в области введения). Эффект бисфосфонатов развивается достаточно быстро (в течение нескольких дней) и длительно сохраняется.
В настоящий момент для использования доступны следующие препараты, показавшие свою клиническую эффективность: аредиа (памидронат), бондронат (ибандронат), зомета (золендронат). Кальцитонин (миакальцик) также обладает способностью снижать уровень кальция за счет увеличения его почечной экскреции и снижения резорбции костной ткани. Данный препарат является наиболее быстродействующим (начало действия через 2—4 ч). Основным недостатком кальцитонина является кратковременность действия. Пик терапевтического действия приходится на 24—48 ч лечения с последующим быстрым снижением эффекта. Кортикостероиды также способны тормозить резорбцию костной ткани остеокластами, однако из-за меньшей активности и большего количества побочных эффектов их используют только у пациентов с опухолями, чувствительными к данному виду терапии. Пликамицин (митрамицин) и нитрат галлия, используемые в зарубежной практике при резистентности к терапии бисфосфанатами, в России недоступны.
При выборе тактики ведения больного с гиперкальциемией необходимо оценить тяжесть состояния больного и уровень кальция в крови. Уровень общего кальция более 3 ммоль/л и/или наличие симптомов гиперкальциемии (особенно дегидратации, нарушений ЦНС) является абсолютным показанием для госпитализации. В случае гиперкальциемии пациенту немедленно должна быть начата гидратация. Скорость регидратации зависит от выраженности дефицита воды и наличия у пациента сопутствующих сердечно-сосудистых и почечных заболеваний. При выраженной дегидратации и отсутствии сопутствующей патологии оптимальным можно считать введение физиологического раствора со скоростью 300— 400 мл/ч в течение 3—4 ч. Более медленная гидратация необходима при наличии кардиальной патологии, особенно застойной сердечной недостаточности.
Строгий контроль за диурезом (с поправкой на исходную дегидратацию), уровнем электролитов (калия, магния, натрия, хлора) и креатинина является необходимым при проведении такой терапии. Использование фуросемида допустимо только в случае задержки жидкости после адекватной регидратации. Сразу же после того, как будет налажен адекватный диурез (обычно через 2—3 ч после начала гидратации почасовой диурез становится равным объему вводимой жидкости), необходимо начать введение бисфосфонатов в рекомендованной дозе (аредиа 90 мг, бондронат 2—6 мг или зомета 4 мг). В связи с риском развития нефротоксичности необходимо строго соблюдать рекомендованную скорость введения (длительность инфузии: аредиа и бондронат — не менее 2 ч, зомета не менее 15 мин). Для пациентов, находящихся в критическом состоянии и/или при уровне кальция более 3,8 ммоль/л, рекомендуется использовать комбинацию бисфосфоната с кальцитонином (8 ME каждые 6 ч, внутримышечно 2— 3 дня), что позволяет добиться более быстрого эффекта.
При наличии у пациента опухоли, чувствительной к терапии кортикостероидами, эти препараты должны быть добавлены к терапии. В случае отсутствия эффекта от первой дозы бисфосфонатов их введение может быть осуществлено повторно через 5—7 дней. Необходимо помнить, что без эффективной противоопухолевой терапии достигнутая после введения бисфосфонатов нормокальциемия обычно длится от 15 до 40 сут, после чего вновь отмечается повышение уровня кальция, требующее повторного введения бисфосфонатов. При почечной недостаточности пациентам с гиперкальциемией рекомендован гемодиализ.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021