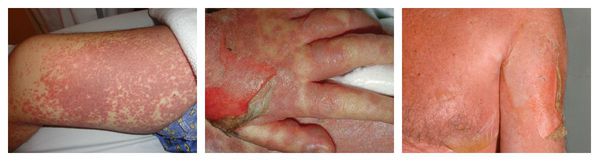
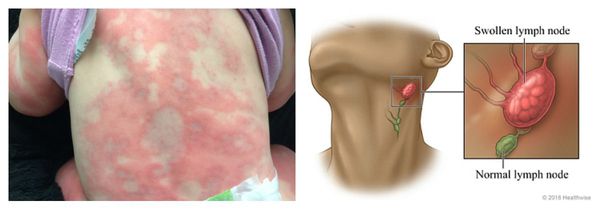
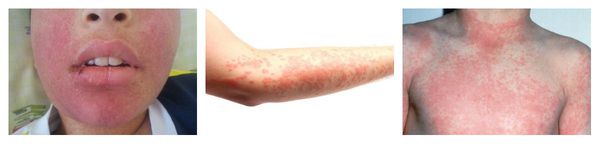
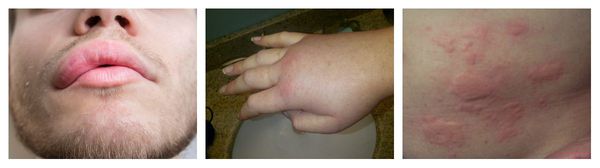
Что такое гиперчувствительность к лекарствам
Что такое лекарственная аллергия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Воронцова О. А., аллерголога со стажем в 19 лет.
Определение болезни. Причины заболевания
Лекарственное средство (препарат, лекарство) — это природное или искусственно созданное вещество (смесь веществ), представленное в форме таблетки, раствора или мази, которое предназначено для лечения, профилактики и диагностики заболеваний. Прежде чем препараты допускают к использованию, они проходят клинические исследования, в ходе которых выявляются их лечебные свойства и побочные эффекты.
С древних времён люди для спасения своей жизни и избавления от страданий использовали различные природные лекарственные средства, которые содержались в растениях или животном сырье. С развитием такой науки, как химия, выяснилось, что целебные свойства этих средств заключаются в определённых химических соединениях, которые избирательно воздействуют на организм. Постепенно эти «лечебные» соединения стали синтезировать в лабораторных условиях.
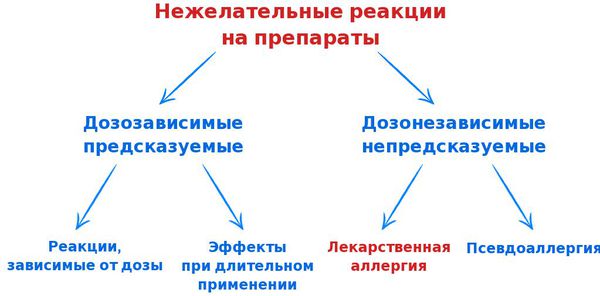
В связи с возникновением всё большего количества лекарств и широкого их применения для лечения разных патологий всё чаще стали возникать нежелательные реакции на препараты. Их можно разделить на две основные группы:
Также нежелательные реакции подразделяют на четыре типа:
Лекарственная аллергия — это реакция организма, связанная с повышенной чувствительностью к препарату, в развитии которой участвуют механизмы иммунной системы. [2] Аллергическую реакцию на препараты также называют лекарственной гиперчувствительностью.
В настоящее время количество пациентов, обращающихся к аллергологам в связи с предполагаемой аллергией на медикаменты, неуклонно растёт.
Вызвать лекарственную аллергию может любой препарат. [10] К лекарствам, чаще всего вызывающим аллергические реакции, относят:
Факторы риска лекарственной аллергии:
Симптомы лекарственной аллергии
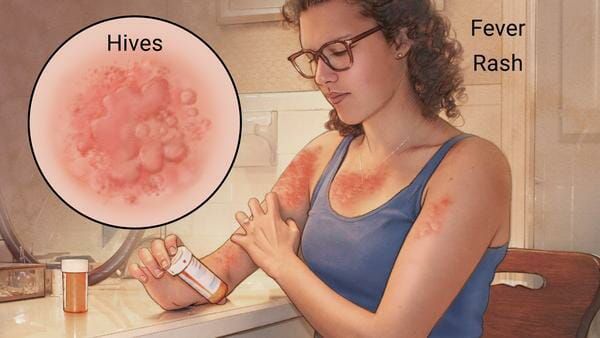
Аллергия на лекарства может возникать на любых участках тела и в любых органах. Выраженность симптомов варьирует от минимального дискомфорта до жизнеугрожающих состояний, а их продолжительность — от нескольких минут до недель или месяцев.
Выделяют три группы симптомов лекарственной аллергии:
Наиболее частые проявления лекарственной аллергии:
При лекарственной аллергии возможны нарушения различного характера:
СИСТЕМНЫЕ ПОРАЖЕНИЯ
Анафилаксия — серьёзная жизнеугрожающая системная реакция гиперчувствительности. Она возникает буквально через несколько минут или часов после проникновения аллергена.
Об анафилаксии свидетельствует появление двух и более следующих симптомов:
Ещё одним вариантом течения анафилаксии является острое изолированное снижение АД, также возникающее через несколько минут или часов после приёма препарата-аллергена. Систолическое (верхнее) давление взрослых снижается ниже 90 мм рт. ст. или более чем на 30% от исходного давления. Уровень АД детей и его снижение зависит от возраста.
Довольно часто аналогичные симптомы могут указывать на неаллергическую анафилаксию. Её лечение также не отличается от купирования аллергической анафилаксии. Разница лишь в том, что истинный анафилактический шок протекает намного тяжелее, а риск летальности выше.
Острые тяжёлые распространённые дерматозы:
Сывороточная болезнь — аллергическая реакция, которая длится несколько дней или недель. Возникает после введения гетерологичных сывороток и применения пенициллинов, цитостатиков, сульфаниламидов (противомикробных препаратов) и НПВС. Первые проявления возникают спустя 1-3 недели от начала лечения. К ним относятся: сыпь, лихорадка, боль в крупных суставах и увеличение лимфоузлов. Реже аллергия сопровождается синдромом Гийена — Барре, гломерулонефритом (повреждением почечных клубочков), поражением периферических нервов и системным васкулитом.
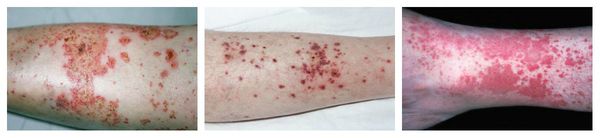
Системный лекарственный васкулит — аллергическая реакция, при которой на коже нижних конечностей и крестце возникает симметричная геморрагическая сыпь. Одновременно с этим появляется лихорадка, недомогание, боль в мышцах и анорексия. При более тяжёлом течении поражаются суставы, почки и желудочно-кишечный тракт. В редких случаях в лёгких появляются инфильтраты (скопления крови и лимфы), и нарушается функционирование нервных волокон (проявляется слабостью в мышцах и болью в поражённой области тела).
Лекарственно-индуцированный волчаночный синдром — аллергическая реакция, симптомы которой похожи на проявления системной красной волчанки. Отличие заключается в отсутствии «бабочки» на щеках (встречается крайне редко). Течение такой аллергии благоприятное. Она может проявляться болью в суставах и мышцах с увеличением размеров печени и нарушением функции почек (гломерулонефрит). После отмены препарата-аллергена состояние пациента улучшается спустя несколько дней или недель.
Лекарственная лихорадка — нежелательная реакция, отличающаяся от других лихорадок сохранением относительно хорошего самочувствия несмотря на высокую температуру и потрясающие ознобы. Исчезает спустя 2-3 для после отмены лекарства-аллергена, но в случае его повторного применения появляется спустя несколько часов.
Синдром лекарственной гиперчувствительности (DRESS-синдром) — потенциально жизнеугрожающая реакция на лекарственные средства, при которой возникает кожная сыпь и лихорадка, происходит увеличение лимфоузлов, развивается гепатит и другие системные поражения, а также повышается уровень лейкоцитов и эозинофилов в крови. Перечисленные симптомы могут развиваться от одной недели до трёх месяцев и продолжаться около нескольких недели даже после отмены препарата-аллергена.
КОЖНЫЕ ПОРАЖЕНИЯ
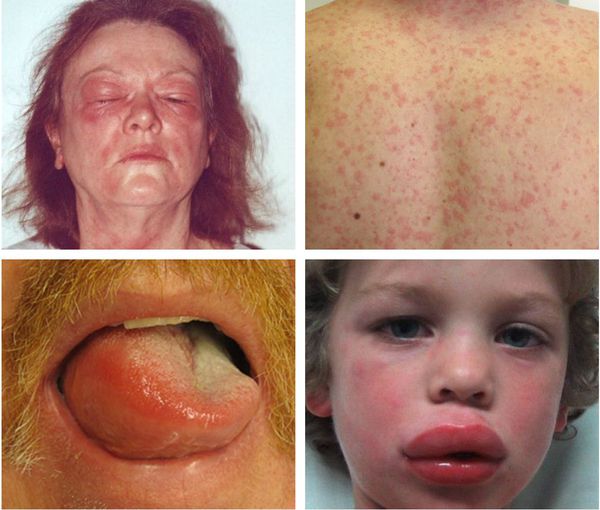
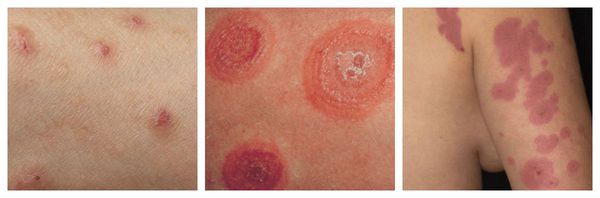
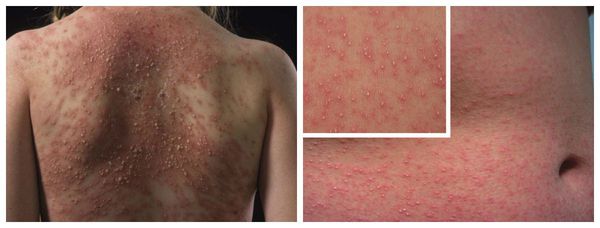
Макулопапулезные высыпания — зудящая сыпь, которая внезапно появляется спустя 7-10 суток от начала приёма лекарства. Возникает преимущественно на туловище. Может перерасти в синдром Стивенса — Джонсона и синдром Лайелла. Провоцирующие препараты: пенициллины, НПВС, сульфаниламиды и противосудорожные препараты.
Ангиоотёк — безболезненный при прикосновении отёк различной локализации с чёткими границами, который иногда сопровождается сыпью как при крапивнице и кожным зудом.
Аллергический васкулит — воспаление сосудистых стенок, которое сопровождается симметричными высыпаниями в виде мелких кровоизлияний на коже голеней (как правило, в нижней трети), ягодиц и рук. При этом кожа лица и шеи остаётся без изменений. Провоцирующие препараты: сульфаниламиды, барбитураты, соли золота и йодосодержащие препараты.
Контактный аллергический дерматит — аллергическое поражение кожи, возникающее в месте воздействия лекарства, которое проявляется эритемой, отёком, иногда появлением везикул и булл. В некоторых случаях возможно распространение воспаления на участок кожи, не контактировавший с лекарственным средством. Провоцирующие препараты: неомицин, левомицетин, сульфаниламиды, бензокаин, пенициллин и другие антибиотики.
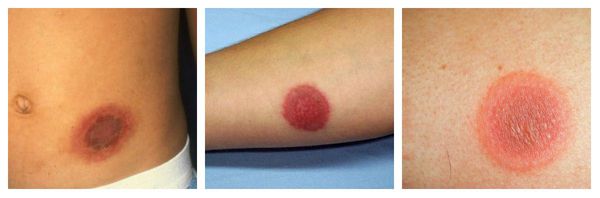
Фиксированная эритема — воспалительное аллергическое высыпание в виде эритем, булл или отёчных бляшек разных размеров с чёткими конурами. Оно может возникнуть снова даже после кажущегося улучшения. Через два часа после повторного применения причинно-значимого лекарства высыпания появляются ровно на том же месте и сохраняются примерно 2-3 недели, оставляя хроническую поствоспалительную пигментацию. Провоцирующие препараты: тетрациклины, барбитураты, сульфаниламиды и НПВС.
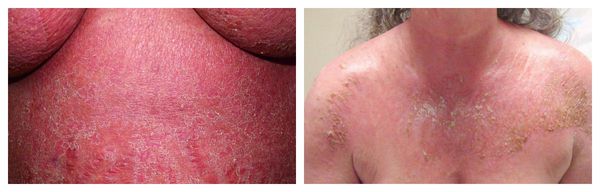
Фотодерматиты — аллергические высыпания в виде покраснения, возникающие на открытых участках тела, иногда сопровождающиеся появлением везикул и булл. Провоцирующие средства: препараты местного действия, в том числе и добавленные к мылу галогенизированные фенольные соединения, ароматические вещества, НПВС, сульфаниламиды и фенотиазины.
Феномен Артюса — Сахарова — местная аллергия в виде инфильтрата, абсцесса или фистулы, которая появляется через 7-9 дней или 1-2 месяца после контакта с лекарственным средством. Провоцирующие препараты: гетерологичные сыворотки и антибиотики, а также инсулин (спустя 1-2 месяца после его введения).
Эксфолиативная эритродермия — жизнеугрожающее распространённое поражение кожи (занимает более 50% её поверхности), представленное покраснением, инфильтрацией и обширным шелушением. Провоцирующие средства: препараты мышьяка, ртути и золота, пенициллины, сульфаниламиды и барбитураты.
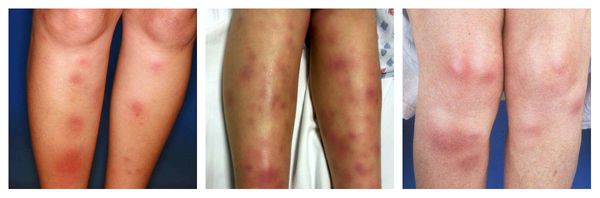
Узловатая эритема — аллергическая реакция в виде симметричных и болезненных при прикосновении подкожных красных узлов разного размера, которые обычно возникают на передней поверхности голеней. Может сопровождаться небольшим повышением температуры, недомоганием, болями в мышцах и суставах. Провоцирующие средства: сульфаниламиды, оральные контрацептивы, пенициллины, барбитураты, препараты брома и йода.
Острый генерализованный экзантематозный пустулёз — аллергическая реакция кожи, при которой на фоне покраснений возникают гнойничковые высыпания. Протекает с повышением температуры до 38°C и количества лейкоцитов в крови. Исчезает через 10-15 суток после отмены лекарства-аллергена. Провоцирующие препараты: блокаторы кальциевых каналов (дилтиазем), сульфаниламиды, аминопенициллины (ампициллин, амоксициллин) и макролиды.
ПОРАЖЕНИЯ ДРУГИХ ОРГАНОВ И СИСТЕМ
Помимо перечисленных клинических проявлений при лекарственной аллергии могут возникнуть:
Патогенез лекарственной аллергии
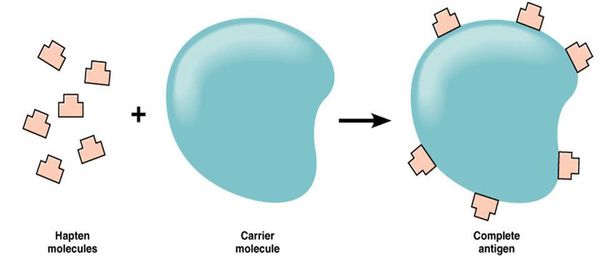
Большинство лекарств — это простые химические вещества небелковой природы, которые подвергаются метаболическим превращениям в организме. Если в результате биотрансформации препарата образуется вещество, которое способно соединяться с белком организма, то создаётся предпосылка для сенсибилизации — повышения чувствительности организма к чужеродным веществам (антигенам).
Так как в иммунологическом отношении лекарства являются неполноценными антигенами (т. е. гаптенами), то для сенсибилизирующего действия они должны превратиться в полный гаптен.
В связи с этим для развития лекарственной аллергии необходимы, по меньшей мере, три этапа:
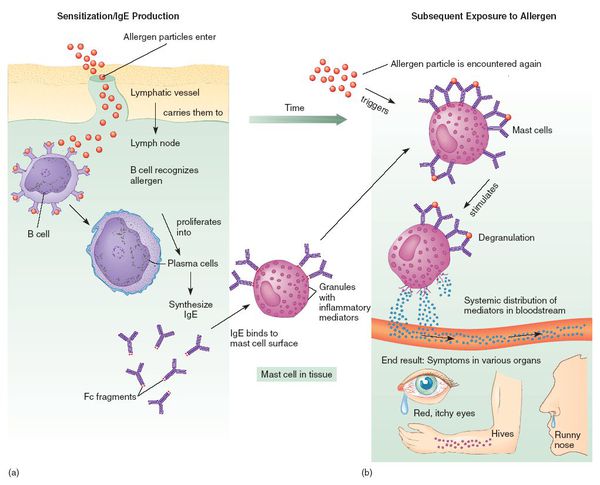
При развитии иммунного ответа на лекарственные препараты продуцируются гуморальные антитела (в том числе IgE) и сенсибилизированные Т-лимфоциты.
ЛА зачастую развивается после повторного приёма препарата. В редких случаях сенсибилизация не происходит, и аллергическая реакция возникает после первого применения лекарства. Такие ситуации относятся к псевдоаллергиям из-за отсутствия третьего этапа — развития иммунной реакции. [9]
Классификация и стадии развития лекарственной аллергии
Лекарственную аллергию можно классифицировать по механизму её развития. [2]
Лекарственная гиперчувствительность
Общее описание.
Каждый лекарственный препарат может иметь побочные эффекты: как умеренно выраженные, так и угрожающие жизни. Их развитие возможно на фоне аллергического ответа организма. Другие эффекты от лекарства могут представлять собой токсическое воздействие его на человека.
Причины.
Реакции на лекарственный препарат могут проявляться разными способами. Лекарство способно напрямую раздражать желудочно-кишечный тракт или головной мозг, что приводит к тошноте, рвоте, поносу и головной боли. Иммунный ответ вызывает васкулит, периферическую нейропатию и сывороточную болезнь. Если иммунная система уже сталкивалась с аллергеном прежде, то возникает аллергическая реакция. При повторном контакте с организмом аллерген вызывает выброс гистамина, что приводит к более или менее выраженной аллергической реакции. В некоторых случаях на лекарственный препарат реагируют определенные органы и ткани. Так, при использовании аспирина возможно желудочное кровотечение, а химический гепатит возникает на фоне применения противоэпилептического препарата дилантина.
Признаки и симптомы.
Сывороточная болезнь развивается, когда вещества, образующиеся в ходе иммунных реакций, аккумулируются в различных органах. При этом возможна лихорадка, сыпь, боли в суставах и повреждение нервной системы.
Как непосредственная реакция на некоторые препараты, могут возникать различные заболевания крови, например гемолитическая анемия. Периферическая нейропатия (повреждение нервов) и васкулит (воспаление кровеносных сосудов) могут развиваться как на фоне прямого воздействия лекарства, так и за счет ответа иммунной системы.
Другие реакции гиперчувствительности, которые не являются иммунными, включают рвоту, понос, лихорадку и фоточувствительность (кожную реакцию на солнечный свет). В ответ на введение лекарства также отмечаются головокружение и дезориентация в пространстве.
Диагностика в нашей клинике:
| Наименование услуги | Время процедуры | Стоимость, руб. |
|---|---|---|
| Прием врача- терапевта повторный | 30 минут | 1200 |
| Прием врача-терапевта первичный | 40 минут | 1700 |
Запись в Пресненский центр: +7 (495) 266-30-55
Реакции гиперчувствительности при лекарственной терапии
Я остановлюсь на схеме токсического действия парацетамола только для того, чтобы проиллюстрировать дозозависимые и ожидаемые побочные действия лекарств на данном примере. Парацетамол – излюбленный препарат, который применяется англичанами для самоубийства, смысл действия этого препарата состоит в том, что, попадая в организм в больших дозах, ( к примеру в руках самоубийцы), превращение парацетамола в печени в системе цитохрома Р450 приводит к образованию N-ацетил-P-бензохинонимина. Это соединение приводит, в конечном счете, к целому каскаду неблагоприятных побочных действий, в частности, происходит связывание этого соединения с глютатионом, основной разменной монетой гепатоцита, в частности, при обеспечении всех транспортных процессов. Далее, N-ацетил-P-бензохинонимин связывается с внутриклеточными белками, образует необратимые комплексы, под влиянием этого соединения происходит интенсификация пероксидации липидов клеточных мембран, цитоплазматических мембран, внутриклеточных мембран, митохондриальной мембраны, и так далее, и устойчиво повышается клеточный кальций за счет выхода кальция из внутриклеточных депо.
В конечном итоге, такое действие N-ацетил-P-бензохинонимина приводит к истощению запасов клеточного глютатиона, что, собственно, лежит в основе оксидативного стресса. Далее повышается проницаемость мембран, и под влиянием высоких концентраций внутриклеточного кальция стимулируется активность кальций-зависимых протеиназ, в конечном счете, это приводит к смерти клетки посредством механизма или некроза, или апоптоза. Итак, это классический пример дозозависимого или ожидаемого побочного действия лекарства при его передозировке.
Теперь мы поговорим о дозонезависимых и непредсказуемых побочных действиях лекарств. Их можно так же разделить на две группы. Первая – это лекарственная аллергическая реакция или реакция лекарственной гиперчувствительности, которая определяется Рэнгом как «нежелательное побочное действие лекарства, в основе которого лежит доказанный иммунологический механизм», вот это следует подчеркнуть: необходимо доказать наличие иммунологического механизма.
И второй тип – это реакция лекарственной идиосинкразии или лекарственной псевдоаллергии, это патологическая, как правило, повреждающая реакция, иммунологический механизм которой не доказан, и она наблюдается у небольшого числа лиц.
В свою очередь, аллергические реакции или реакции лекарственной гиперчувствительности делятся на 4 подтипа. В основе всех этих типов лежит дисбаланс активности Т-клеток, Т-лимфоцитов.
Итак, первый тип – иммуноглобулин-Е опосредованная или анафилактическая гиперчувствительность, здесь приведен целый ряд примеров – это сенная лихорадка, бронхиальная астма или бронхообструктивная реакция, крапивница, и, обратите внимание, анафилактический шок. В конце лекции будет приведен пример неблагоприятной реакции, где присутствовал в клинической картине анафилактический шок.
Тип 2 – антителозависимая гиперчувствительность, она реализуется на клиническом уровне такими неблагоприятными реакциями, как агранулоцитоз, тромбоцитопеническая пурпура или аутоиммунный тиреоидит, и так далее.
Третий тип – это гиперчувствительность, опосредованная иммунными комплексами. Этот тип часто часто встречается в практической деятельности врача – это экзогенно-аллергический альвеолит, чаще всего антибиотик-зависимый, аутоиммунный гломерулонефрит, васкулит, обращаю на это внимание, поскольку ниже будет приведен клинический пример иммунокомплексного васкулита у пациентки в нашей клиники, это может быть системная красная волчанка; как классический экспериментальный патофизиологический пример – феномен Артюса, хорошо известный нам из курса патологической физиологии.
И, наконец, четвертый тип реакции лекарственной гиперчувствительности – это клеточно-опосредованная гиперчувствительность, и она нам также хорошо известна на примере туберкулиновой реакции, на примере различных кожных сыпей, ревматоидного артрита, множественного склероза и инсулинозависимого сахарного диабета, сахарного диабета первого типа.
Теперь поговорим о реакциях лекарственной идиосинкразии или реакциях лекарственной псевдоаллергии. Их можно подразделить на две большие группы: идиопатические реакции, природа которых практически не установлена. В качестве примера такой тяжелой идиопатической реакции можно привести редко наблюдаемые, но, как правило, заканчивающиеся весьма печально, примеры тяжелой апластической анемии на введение различных лекарств, в частности, на прием хлорамфеникола.
И, наконец, четыре варианта генетически детерминированных реакций лекарственной идиосинкразии. В основе первого подтипа лежит дефицит глюкоза-6-фосфатдегидрогеназы. Эта ситуация наблюдается, скажем, при развитии тяжелой анемии, чаще всего гемолитической анемии, на фоне приема целого ряда препаратов – Примахин, Дапсон, Доксорубицин. Подобные анемии вызывают бобы Vicia faba, поэтому у пациентов, дефицитных по глюкоза-6-фосфатдегидрогеназе, при приеме этих бобов или перечисленных препаратов развивается тяжелая анемия, которая также носит название «фавизм».
Далее – тип, обусловленный существованием печеночных порфирий, в основе которых лежит нарушение синтеза гема, и накопление порфиринсодержащих предшественников гема. При наличии скрытых печеночных порфирий прием ряда лекарственных препаратов – барбитуратов, карбамазепина, эстрогенов – может приводить к острым приступам абдоминальной боли, нередко приводящим пациентов на хирургический стол, или к тяжелым преходящим нервно-психическим расстройствам.
Третий подтип лекарственной идиосинкразии – это реакции, обусловленные дефицитом каналов выходов кальция из саркоплазматического ретикулума скелетных мышц и сердца, так называемых рианодин-рецепторов. Классическим примером служит пример злокачественной гипертензии, которая развивается у этих пациентов при однократном приеме Суксаметония.
И, наконец, довольно распространенный пример реакции лекарственной идиосинкразии, который мы все наблюдаем в практике, но редко подозреваем, что речь идет о лекарственной идиосинкразии – это алкоголь-индуцированная гиперемия и тошнота, которая развивается чаще всего у лиц восточного происхождения. На фоне приема алкоголя дополнительное назначение тех или иных препаратов, в частности, хлорпропамида, вследствие ингибирования альдегиддегидрогеназы, приводит к этому «флешу», к этой тяжелой вспышке неприятной, главным образом, гиперемии у таких пациентов.
Как часто встречается побочно действие лекарств в стационарах? К сожалению, как и по многим показателям, в нашей российской действительности мы не располагаем такой статистикой, но вот примеры из других стран. В частности, в Англии проведено изучение около 19 000 пациентов, лечившихся в различных стационарах, и побочные действия лекарств выявлены у 6,5%, причем доминировали дозозависимые, то есть предсказуемые реакции – 95%, и наблюдались дозонезависимые, непредсказуемые – в 5% случаев.
Во французском исследовании, в котором использовался французский регистр анафилаксии при проведении общей анестезии, наблюдение продолжалось в течение 2 лет, из 13 000 случаев общей анестезии, в 6% случаев были выявлены анафилаксия и идиосинкразия, т.е.примерно 1 на 16 случаев анестезии, причем, лекарственная идиосинкразия наблюдалась в 34% случаев, и иммуноглобулин-Е опосредованная анафилаксия – в 66% случаев. Интересные данные приводят в своей работе Гомес и Доннелли, которые также изучали частоту побочных действий лекарств в стационарах. Оказывается, что побочные действия лекарств приводят в стационар, к госпитализации, около 5% пациентов. Среди самих госпитализированных пациентов побочные действия развиваются у 7 и более процентов пациентов. Надо отметить, что почти 60% пациентов с побочными действиями лекарств, поступающих в стационар, не распознаются врачами, то есть врачи не знают симптомов побочных действий лекарств, и мало думают о возможности побочного действия лекарства, как причины госпитализации. Обращает на себя внимание низкая декларируемость врачами побочных действий лекарств, развивающихся у их пациентов в стационарах, она составляет всего 12%. В целом побочные действия лекарств в стационарах по тяжести распределяются, как тяжелые – в 33%, и летальность среди пациентов с побочными действиями лекарств достаточно высокая и составляет в среднем 3,3%, но приводятся данные значительно выше – 8,5%.
Продолжая рассмотрение проблемы побочного действия лекарств в стационарах, следует отметить, что наиболее частые провоцирующие факторы, приводящие к неблагоприятным реакциям, обусловлены антибиотиками, среди них доминирующее место занимает пенициллин и бета лактамы, нестероидные противовоспалительные препараты, диуретики, в этом списке классы препаратов приведены по частоте вызываемых ими побочных действий, седативные препараты, антикоагулянты, противоэпилептические средства, блокаторы нейромышечной передачи и рентгеноконтрастные вещества.
В большом исследовании Тонг, проведенном в Гонконге, было показано, что в стационарах лекарственная аллергия наблюдается примерно в 4,2 случаях на 1000 госпитализированных, причем, в спектр побочных действий лекарств входят такие клинические проявления, как кожная реакция – почти у всех пациентов, далее, симптомы системного поражения различных органов и систем – 30%, тяжелые реакции – более 5%. Среди тяжелых реакций Тонг отмечает наличие синдрома Стивена Джонса, токсический эпидермальный некроз и генерализованный эксфолиативный дерматит.
Что мы можем отметить среди амбулаторных пациентов? Среди амбулаторных пациентов частота лекарственной аллергии колеблется, по данным Гомеса, от 2 до 8%, составляя в среднем 5,5%, причем, доминируют иммунологически опосредумые реакции немедленного типа, то есть дозонезависимые – 43%. В первый день лечения частота их составляет 79%, среди них кожные реакции имеют 64% пациентов, наиболее часто провоцирующими факторами служат пенициллины и другие антибиотики – 45%, аспирин и нестероидные противовоспалительные препараты – 12%, другие лекарственные группы – 15%, и в ряде случаев в силу полипрагмазии не удается установить конкретный препарат в общей группе препаратов, назначаемых пациентам, который вызывает побочное действие лекарства. Надо сказать, что наиболее грозным осложнением является анафилактический шок. По данным английских авторов, острая анафилаксия наблюдается в 8,4 на 100 тысяч населения в год, в США регистрируется 1500 случаев смерти в год среди лиц с острой лекарственной анафилаксией, в Голландии летальность составляет 2,5% среди лиц с острой лекарственной анафилаксией, в Дании частота смерти от анафилаксии составляет 0,3 на миллион населения в год. Наиболее частыми провоцирующими факторами по данным целого ряда авторов, приведенных здесь, служат лекарства, продукты питания и укусы насекомых.
Какова структура наиболее частых причин смерти от острой лекарственной анафилаксии и идиосинкразии в общетерапевтических стационарах? Я привожу здесь свои данные, они базируются на исследованиях в ряде военных госпиталей. Итак, анафилактический шок представлен в 37% случаев, аллергический альвеолит – 37% случаев, фульминантная печеночная недостаточность – 11%, острая костномозговая аплазия – 7,5%, синдром Стивена Джонсона – 3,7%, и токсический эпидермальный некролиз – 3,7%.
Каковы факторы риска, может ли врач прогнозировать появление реакции лекарственной гиперчувствительности? В ряде случаев такую настороженность врач может проявить. Факторами риска являются факторы, зависящие непосредственно от лекарств, далее – факторы, зависящие от режима лечения, и факторы, зависимые от пациента. Среди последних необходимо выделять возраст – чем старше пациент, тем больше риск развития побочных действий, пол – чаще у женщин, чем у мужчин, конкурирующие заболевания, то есть полиморбидность, и, наконец – аллергологический анамнез на вводимые в прошлом лекарственные средства и развивавшиеся лекарственные реакции. Вот последнее положение часто недоучитывается врачами, и при тщательном рассмотрении анамнеза жизни таких пациентов, выявляется, что в детском возрасте они переносили очень тяжелые побочные лекарственные реакции, и нередко, к сожалению, об этом приходится узнавать от их матерей уже тогда, когда состояние пациентов становится практически безнадежным.
Говоря о зависимости от лекарства, следует отметить, что само по себе подавляющее большинство лекарств представляет из себя гаптен, и молекулярная масса лекарств менее 1000 дальтон, и в этой ситуации лекарство не может представлять из себя аллерген. Далее, соединяясь с белком – с гликопротеином или с нуклеиновой кислотой, лекарство образует комплекс, и вот этот комплекс с молекулярной более 1000 дальтон, уже является полным аллергеном, способным вызвать тот или иной тип лекарственной реакции. В результате образования полного аллергена в конечном счете мы можем иметь дело или с антителами и антителозависимой реакцией, или с иммунными комплексами, и, соответственно, с иммунокомплексной патологией или с сенситизированными лимфоцитами, с цитотоксическими лимфоцитами. В случае антителозависимой гиперчувствительности речь может идти о гемолитической анемии, о костномозговой красноклеточной аплазии, я привожу только отдельные примеры, или иммуноглобулин-Е острой анафилаксии. В случае иммунокомплексной патологии речь может идти о сывороточной болезни или об аллергическом бронхоальвеолите. Как примеры, реакции могут быть самые разнообразные. И, наконец, при сенситизации лимфоцитов речь может идти о кожных реакциях, от относительно невинных, в частности, нейровазомоторных реакциях, до тяжелого, тотального некролиза.
Режим лечения также имеет большое значение. По данным Родена, к факторам риска развития гиперчувствительности относятся прерывистые и повторные назначения лекарств, в частности, это более опасно по сравнению с непрерывным лечением. Далее, парентеральное введение служит фактором риска, местное применение – даже введение глазных капель может приводить к тяжелым лекарственным реакциям. И, наконец, полипрагмазия, скажем, при приеме пациентом шести разных лекарств риск развития побочного действия составляет 5%, но при приеме 15 разных лекарств, речь идет о приеме в период госпитализации или амбулаторном лечении, не обязательно одномоментно, риск побочного действия лекарств может возрастать уже до 40% применительно к каждому пациенту. Гиперчувствительность пациентов определяется полом, во-первых, женщины реагируют чаще, как я уже говорил, чем мужчины, и соотношение довольно выраженное – 70% и 30 соответственно, далее – пожилой возраст, и, наконец – полиморбидность, в частности, пожилой возраст во многом служит фактором риска гиперчувствительности. Большое значение имеют и генетические особенности пациентов, в частности, отмечаются этнические различия в лекарственном метаболизме. Например, при применении ингибиторов ангиотензинпревращающих ферментов, крапивница чаще отмечается у афроамериканцев, а тяжелый кашель чаще наблюдается у африканского населения и у населения Дальнего Востока. Независимыми факторами риска развития побочных действий лекарств служит китайское происхождение, наличие любого хронического заболевания и наличие бронхиальной астмы. Важен генетический полиморфизм, в частности, учитывая распределение всех на быстрых и медленных ацетиляторов, можно предполагать, что медленные ацетиляторы дают гораздо чаще побочные лекарственные реакции, и такими примерами служат реакции на гидралазин, на прокаинамид, изониазид, кожные реакции и так далее. Далее, имеет значение, как выявлено в последнее время, полиморфизм тумор-некротизирующего фактора, и у таких пациентов определяется, в частности, тяжелая гиперчувствительность к карбамазепину, полиморфизм цитохрома Р-450 – у этих пациентов отмечается гиперчувствительность к нестероидным противовоспалительным препаратам.
В заключении я хочу привести пример тяжелой лекарственной гиперчувствительности у пациентки с циррозом печени и неспецифическим язвенным колитом. Это пациентка пожилого возраста 68 лет.
Поступила к нам в клинику с жалобами на боли в левом и правом подреберьях постоянного характера, увеличение в объеме живота, отечность голеней и стоп, высыпания на коже живота и левой голени – болезненные высыпания, на тошноту и рвоту после еды, на жажду, сухость во рту и на выраженную общую слабость.
Анамнез заболевания включает диагноз до 2002 года у пациентки неспецифического язвенного колита и цирроза печени, обусловленного инфекцией вируса гепатита В, на фоне приема 5-аминосалициловой кислоты, в частности, салофалька, это не тотальный колит – дистальный колит, активность этого дистального язвенного колита существенно уменьшилась – практически больная перешла в ремиссию. Прием Зеффикса привел к тому, что на протяжении двух лет у пациентки произошла элиминация вируса гепатита В по тем лабораторным данным, которыми мы располагали, и до 2004 года больная чувствовала себя относительно хорошо. В 2004 году вновь было обнаружено наличие в ДНК вируса гепатита В, и вновь пациентке был назначен Зеффикс, Ламивудин в дозе 100 мг в сутки. В 2005 году при ультразвуковом исследовании у пациентки было обнаружено очаговое образование в седьмом сегменте печени, была проведена биопсия, и в биопсийном материале морфолог выявил доброкачественную нодулярную гиперплазию печени. В марте 2006 года у пациентки произошло обострение заболевания: стали нарастать отеки, увеличился живот в объеме, нарастал асцит, больная отмечала резкое нарастание слабости, присоединились в мае боли в животе. Появление болей в животе, вздутие живота и задержка стула привели к тому, что врач поликлиники, а затем врач бригады Скорой медицинской помощи поставил диагноз «кишечная непроходимость», и больная была направлена на госпитализацию в одну из больниц. При поступлении в больницу в приемном отделении у пациентки исключен острый живот, проведена дезинтоксикационная терапия, и в связи с повышением температуры тела больной назначен ампициллин – повышение температуры было расценено, как наличие пневмонии. Через 2 часа после введения антибиотика у пациентки появились геморрагические высыпания на животе, а в последующем в течение двух суток отмечалась задержка мочеотделения, нарастала олигурия, нарастали явления интоксикации: отсутствие аппетита, тошнота, присоединилась рвота. Такая ситуация была расценена лечащими врачами как неэффективность антибактериальной терапии в лечении пневмонии ампициллином, и ампициллин был заменен на цефазолин. На фоне приема цефазолина геморрагические высыпания распространились: они стали более обширными, появились высыпания на левой голени, усилились явления интоксикации, олигурия практически трансформировалась в анурию.
Вот в этом состоянии больная госпитализирована в нашу клинику. При поступлении объективный статус включал тяжелое состояние пациентки, была нормальная температура, отмечались геморрагические высыпания сливного характера на коже живота и передней поверхности голени, ритмичный пульс сердца, низкое артериальное давление – 80/60 мм ртутного столба. Трудно было выявить, какое артериальное давление наблюдалось на протяжении предшествующих двух суток. То есть практически больная поступила в состоянии шока. Живот увеличен в объеме за счет асцита, печень выступала на 2 см, наблюдалась олигурия. Наличие такого низкого артериального давления, по всей вероятности, можно было объяснить развитием у пациентки лекарственной аллергической реакции первого типа, то есть иммуноглобулин Е-зависимой реакции, приведшей к развитию коллапса.
Так выглядела кожа, кожные высыпания у нашей пациентки, геморрагические сливные высыпания у этой пациентки, которые постепенно распространялись.
В процессе наблюдения с 11 на 12 мая отмечалось распространение геморрагических высыпаний по ногам, животу, поясничной области, появление булл на левой голени, то есть начинался эпидермолиз, нарастала адинамия у пациентки, и, в соответствии с критериями Глазго, нарастали явления энцефалопатии – вплоть до комы. В течение всего периода имела место анурия, и, несмотря на активно проводимые мероприятия – введение вазотоников, глюкокортикостероидов – артериальное давление у пациентки с исходно нормального, и даже тенденцией к высокому, оставалось низким.
Таким образом, больной был поставлен клинический диагноз в форме основного заболевания, сочетанного заболевания, системный аллергический васкулит, обусловленный, по всей вероятности, введением ампициллина, и далее – цирроз печени вирусной этиологии – класс С по Чайлду-Пью. В число осложнений основного заболевания вошли анафилактический шок – по всей вероятности, на основе аллергической реакции первого типа, синдром диссеминированного внутрисосудистого свертывания, кома смешанного генеза, острая почечная недостаточность как следствие развившегося шока. Далее – портальная гипертензия, печеночная недостаточность, тромбоцитопения, лейкопения, спонтанный бактериальный перитонит. В качестве сопутствующего заболевания – неспецифический язвенный колит. Таким образом, у этой пациентки, по всей вероятности, доминировали как реакции первого типа (резкое падение артериального давления), так и реакция третьего типа – иммунокомплексная опоследованная реакция в виде системного васкулита.
Пациентка погибла, несмотря на все проводимые мероприятия.
В заключении следует отметить, что реакция лекарственной гиперчувствительности регистрируется примерно у 10-20% госпитализированных и у 7% амбулаторных пациентов получение точных эпидемиологических данных затруднено по данным наших зарубежных коллег главным образом по двум причинам: во-первых, вследствие недоучета, обусловленного нежеланием или неспособностью врачей сообщить о побочных действиях лекарства своим пациентам, и, во-вторых, переучетом вследствие не всегда обоснованного применения термина «аллергия», ибо в подавляющем большинстве случаев речь не идет об истиной аллергии, ведь доказать участие иммунологических механизмов очень сложно. И, наконец, вследствие неверной трактовки истории так называемой лекарственной аллергии. Это приводит к неблагоприятным результатам по отношению к пациентам: во-первых, начинает применяться ошибочная тактика лечения, и, во-вторых, отменяются препараты, которые на самом деле не являются виновниками так называемой лекарственной аллергии. Спасибо за внимание.