Что такое двухсторонняя пневмония при коронавирусе
Пневмония при коронавирусе
ПЦР тест на COVID-19
Новая коронавирусная инфекция SARS-CoV-2 крайне контагиозна и заражению ею уже подверглось более 4 миллионов человек во всём мире. Она передается воздушно-капельным, фекально-оральным и контактно-бытовым путями. Может протекать бессимптомно или приобрести тяжёлое течение, что и регистрирует медицинская статистика – у каждого пятого заражённого коронавирусной инфекцией возникает повышенная реакция лёгочной ткани или, иными словами, её поражение.
Вопрос о том, правильно ли называть воспалительную реакцию, связанную с вирусной агрессией в тканях лёгких, пневмонией, до сих пор остаётся открытым и является предметом частых споров специалистов. Чем же так принципиально отличается пневмония от того поражения лёгочной ткани, что возникает на фоне коронавируса?
Чем отличается коронавирусная пневмония от обычной?
Прежде, чем начать разбираться в этом, важно отметить, что до недавнего времени миру были известны только те РНК-содержащие вирусы, которые не вызывают поражений нижних дыхательных путей, хотя они и входят в структуру острых респираторных заболеваний.
SARS-CoV-2 – новый штамм вируса, который начал распространяться с декабря 2019 года. Он является неизвестным для врачей и других специалистов в области медицины, что объясняет почему SARS-CoV-2 на сегодняшний день недостаточно изучен. Тем не менее, выделить ряд принципиальных отличий поражения лёгочной ткани из-за коронавируса от той пневмонии, что сейчас принято называть «обычной», всё же можно.
Пневмония – это острое воспаление респираторных отделов лёгких, которое имеет бактериальный характер. В процесс вовлекаются преимущественно пузырьковидные образования, оплетённые сетью капилляров – альвеолы. Возникать такое заболевание по причине пневмококковой инфекции может:
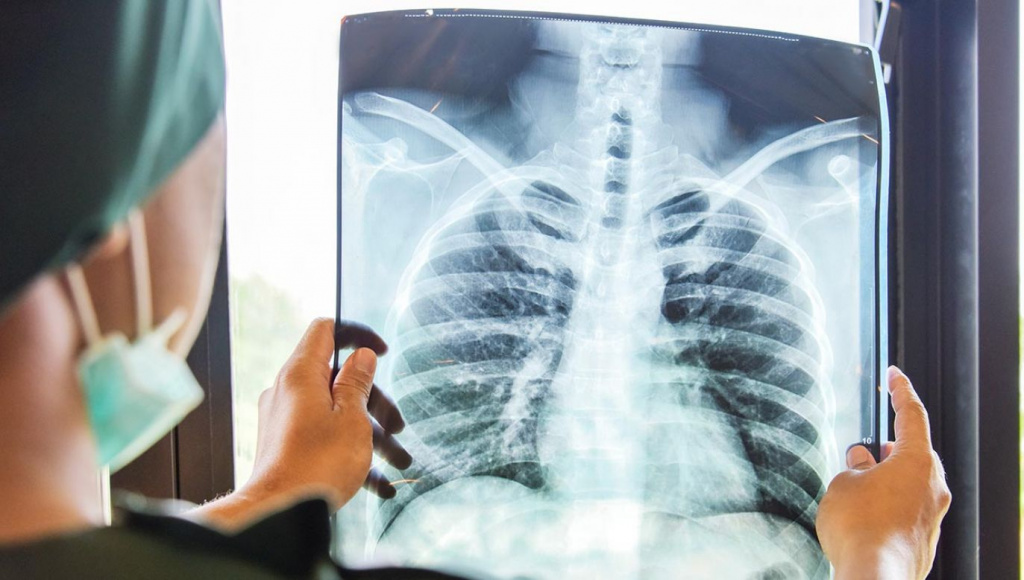
Обычно всплеск заболевания отмечается в холодное время года и связан он, как правило, с переохлаждением организма. Диагностировать воспаление лёгких можно при помощи рентгеновского снимка, анализов крови и посева выделяемой мокроты. Локализацию заболевание имеет одностороннюю и лечат его антибиотиками.

Ознакомившись с изложенным выше, можно ответить и на вопрос о том, может ли быть пневмония без коронавируса, а коронавирус проходить без пневмонии. Конечно, да. Но в последнем случае такое возможно гораздо реже. Причём степень тяжести заболевания не всегда является в этом плане критерием.
Как развивается пневмония при коронавирусе: симптомы у взрослых
Первично вирусная и обычная, или как её правильно называть бактериальная, пневмонии имеют принципиально отличные друг от друга признаки. Если вы будете знать, как понять, что начинается воспаление лёгких, то есть шанс, что сможете определить и вовремя распознать его клинические проявления. Обращая внимание на изменения в самочувствии при текущем ковиде-19 вы постараетесь не пропустить момент, когда вирус может начать поражать лёгкие, и своевременно обратитесь к специалистам, чтобы избежать осложнений и остановить пневмонию. Так какие особенности клинической картины отмечаются при коронавирусе у взрослого человека, а именно по каким симптомам можно узнать, что заболевание прогрессирует?

Как долго лечится двусторонняя пневмония при коронавирусе?
Когда у пациента лабораторно подтверждён коронавирус, а затем на фоне него развилась пневмония и это тоже было подтверждено лабораторными и функциональными исследованиями, то сколько дней будет занимать алгоритм лечения определяет никто иной, как врач. Следует психологически подготовиться к тому, что заболевание непростое и оно долго длится, а не проходит за пару дней. Каким будет алгоритм лечения пневмонии при коронавирусе зависит от того, как она протекает у конкретного пациента с учётом индивидуальных особенностей его организма и постоянной динамики состояния здоровья.
Лечение лёгкой пневмонии занимает до 1,5 недель, если же при коронавирусе развилась тяжёлая или критическая стадия заболевания, то терапия может занимать 3-4 недели. Заразен ли в это время больной человек? Само по себе заболевание не заразно, а вот фаза активного выделения вируса, который стал причиной такого осложнения, зависит от формы болезни и особенностей организма.
В данном разделе отметим, что многих заболевших волнует можно ли мыться при лечении? При коронавирусе с пневмонией запрещено принятие горячих ванн, но в гигиенических целях принимать душ можно.
Как восстанавливаться после пневмонии от коронавируса?
Восстановятся ли лёгкие во многом зависит от самого человека и его ответственности. Поэтому, когда болезнь отступила, главным является восстановление и всё, что с ним связано. После коронавируса и пневмонии человек ослаблен и проблемы с дыханием могут ощущаться ещё несколько месяцев. На это время с целью скорейшего устранения остаточных проявлений болезни и противодействия развитию последствий ковид и пневмонии в виде фиброза лёгких, врачи дают клинические рекомендации по восстановлению.
Как отмечает Минздрав РФ с учётом необычности сложившейся ситуации общепринятые методы реабилитации после перенесённых пациентом респираторных заболеваний в данном случае могут быть абсолютно не эффективны. В связи с этим то, как надо восстанавливаться после ковида с пневмонией будет определяться для каждого переболевшего индивидуально и на основании его возраста, формы течения заболевания и степени поражения лёгких.
В сложных случаях, к реабилитации пациента должен быть комплексный подход и восстановлением функций внешнего дыхания, толерантности к нагрузкам и повседневной активности, а также психо-эмоцинальной устойчивости будет заниматься команда подготовленных врачей физиотерапии и лечебной физкультуры, а также другие специалисты медицинской реабилитации. В остальных случаях при отчётливой положительной динамике состояния пациент проводит реабилитацию под контролем лечащего врача, но самостоятельно и в домашних условиях, а именно выполняет упражнения для тренировки дыхания, укрепления мускулатуры диафрагмы и грудной клетки по методу А.Н. Стрельниковой или методу волевой ликвидации глубокого дыхания Бутейко. После пневмонии на фоне коронавируса восстановиться лёгким помогают ещё и дыхательные тренажёры. Также важно помнить о здоровом сне и питании. Сон и рацион должны быть полноценными. Продолжительность сна должна быть не менее 7–8 часов, а в еде следует отдавать предпочтение блюдам, богатым витаминами, жирами растительного и животного происхождения.
В целом восстановление лёгких занимает от 4 недель до полугода. И многих беспокоит вопрос, а можно ли заниматься спортом в этот период? Первое время выздоровевшему будет вполне достаточно реабилитационной программы, где физические упражнения будут занимать 20–30 минут в день не менее 5 раз в неделю. Очень важно ежедневно гулять – уделяйте этому от получаса до двух часов в день. Не забывайте, что после любого острого заболевания, которое сопровождалось повреждением лёгочной ткани, физические нагрузки нужно увеличивать постепенно, а о возможности начала интенсивных тренировок пациенту может сказать только его лечащий врач. Возвращаясь к полноценным тренировкам после пневмонии, на фоне ковид, сперва нужно выстраивать щадящий тренировочный процесс и прислушиваться к своему организму.
Какая пневмония при коронавирусе
Бактериальная и вирусная пневмонии различаются не только по симптоматике, но и по методам лечения, а также характерным осложнениям. Бактериальное поражение лёгких чаще всего вызвано пневмококком – Streptococcus pneumoniae, страдают альвеолы. Для бактериальной пневмонии характерны лихорадка, резко выраженная боль в груди при вдохе, наличие мокроты. Больной обильно потеет, при тяжёлой пневмонии развивается одышка и тахикардия: сердце вынуждено чаще сокращаться, чтобы перекачивать большее количество крови. Для лечения патогенных возбудителей применяются антибиотики широкого спектра действия.
Коронавирусная пневмония коварна тем, что у многих пациентов протекает бессимптомно – по крайней мере, на начальной стадии. Человек субъективно может не ощущать каких-либо изменений, у него нормальная температура, частота дыхания и пульс.
Что такое пневмонит
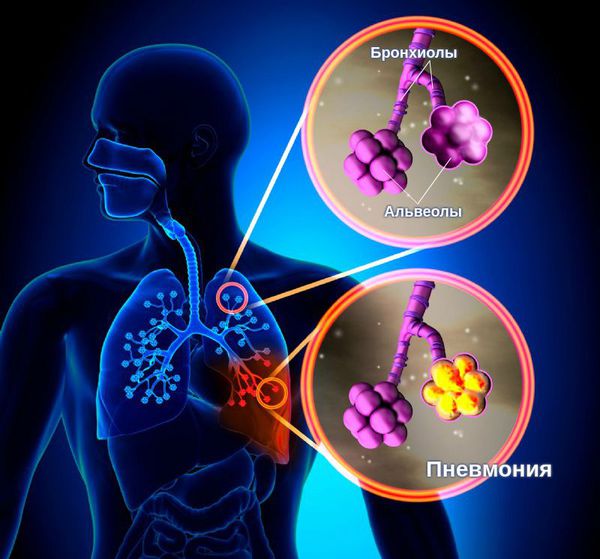
Фтизиатры и пульмонологи утверждают: воспаление лёгких при коронавирусе с медицинской точки зрения не является пневмонией как таковой. Поэтому более точным будет такой термин как пневмонит. При пневмоните вирусом поражена соединительная ткань (интерстициальная). Из этой ткани собственно и состоят лёгкие, как и некоторые другие внутренние органы (например, почки и печень). Особенность коронавирусной пневмонии – образование в лёгочных сосудах тромбов, что ещё более усугубляет состояние больного, и так страдающего от недостатка кислорода в крови. Альвеолярные поражение, характерные для бактериальной пневмонии, встречаются при тяжёлой форме коронавируса.
Развивается пневмонит у 20% заболевших COVID-19. В группе риска находятся страдающие аутоиммунными заболеваниями и болезнями с хроническим течением. Входят в эту группу больные сахарным диабетом. Учёные отмечают, что выше риск заболеть у курильщиков из-за деструктивного влияния никотина и смол на ткани лёгких. Чаще заболевают и страдающе алкоголизмом, так как у них из-за постоянной интоксикации этиловым спиртом ослаблена иммунная система. Имеет значение возрастной фактор: лица старше 60 лет болеют коронавирусом чаще, чем молодые.
Как вовремя распознать коронавирусную пневмонию
Бессимптомное проявление коронавирусной пневмонии было описано ещё в самом начале пандемии, когда был обнаружен очаг вирусной инфекции на круизном судне «DiamondPrincess». У половины всех заболевших не было симптомов, диагноз был поставлен после обследования и проведения компьютерной томографии. При первичном же приёме не были выявлены ни кашель с одышкой, ни повышение температуры. Пневмонит не изменил общее состояние людей.
Заболевание даёт о себе знать, когда перетекает в тяжёлую форму, когда симптоматика ярко выражена и диагностирование не представляет особого труда. Поэтому при домашнем лечении необходимо срочно вызывать врача, если происходит резкое изменение температуры, которое удерживается более 5 суток. Это может быть как лихорадка (38°С и выше), так и снижение показателей до 36°С и меньше (оно сопровождается резким упадком сил и общей слабостью). При сильно пониженной температуре человека нужно незамедлительно госпитализировать, так как, согласно последней статистике, у таких пациентов смертность выше, чем у лихорадящих.
Другие признаки коронавирусной пневмонии:
Больной начинает задыхаться, ему не хватает воздуха даже в состоянии покоя.
Он страдает от мучительных приступов сухого кашля, не приносящего облегчения.
Человек испытывает колющую боль в грудной клетке, начинает сильно болеть голова.
Со стороны сердечно-сосудистой системы наблюдается аритмия: сердце то частит, то бьётся медленно. Сопровождается это резкими перепадами артериального давления (дистонией).
Осложнения при вирусной пневмонии
Наибольшую опасность представляет так называемый цитокиновый шторм. Этот термин обозначает гипер-реакцию иммунной системы на коронавирус. При такой неадекватной реакции защитных сил иммунитет перестаёт распознавать «своих» и «чужих», и атаке подвергаются не чужеродные тела, а собственные клетки организма. Врачи не могут предсказать, у кого из больных может возникнуть цитокиновый шторм, поэтому какая-то профилактика такого состояния отсутствует. Гипериммунный ответ становится причиной кардиологических проблем и развития острого респираторного дистресс-синдрома, что в комплексе может стать причиной смертельного исхода.
Воспалительный процесс (пневмонит) у большинства переболевших не оставляет какого-либо следа. Но у тех, кто перенёс коронавирусное воспаление лёгких, возникают как спайки в плевре (лёгочной оболочке), так и рубцы на месте погибшей ткани. И рубцовое изменение, и спайки ограничивают диапазон дыхательных движений и уменьшают объём лёгких.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Пневмония при коронавирусе: самое тяжелое течение болезни
В настоящее время коронавирусная инфекция стала самым опасным заболеванием по всему земному шару. Точно известно, что у 80% зараженных людей она протекает в легкой форме. Но к сожалению, у оставшихся 20% людей, а также у тех, кто не получил достаточный объем медикаментозного лечения возможно развитие пневмонии. Воспаление легких является самым грозным осложнением данной патологии и может приводить к летальному исходу.
Основная симптоматика заболевания
Воспаление легких при коронавирусной инфекции считается атипичной и внебольничным заболеванием. Это означает, что она обусловлена смешанной микрофлорой и не связаны с привычными возбудителями. Стоит отметить, что помимо воспалительного поражения ткани легких, происходит поражение самых маленьких элементов дыхательной системы, а именно альвеол, которое протекает по типу альвеолита вирусной природы с васкулитами и мелкими тромбозами.
К сожалению, все это к двустороннему массивному и крайне тяжелому поражению легких, что является препятствием к насыщению кислородом крови в нормальном количестве, а это в свою очередь ведет к недостаточному насыщению органов и тканей.
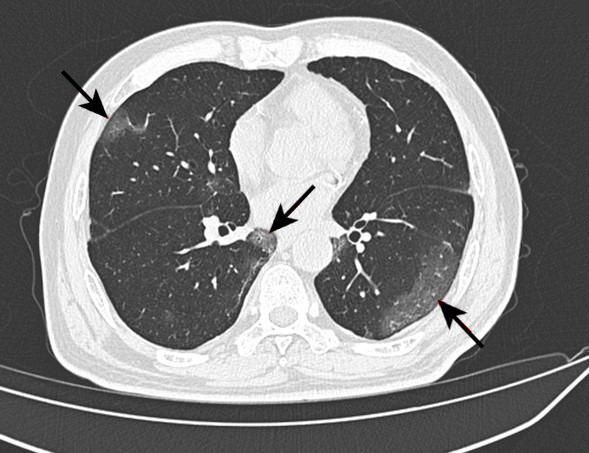
Главной особенностью течения этой пневмонии является очень скудная симптоматика на фоне крайне тяжелых изменений в легочной ткани, которые можно выявить только при проведении компьютерной томографии. Можно заметить резкие изменения на рентгенограмме на фоне полного благополучия пациента в течение пары дней.
Такое поражение называется гемосидерозом. Этому способствует отделение ионов железа от гемоглобина. Они оседают в клетках крови и заполняют альвеолы. Из-за этого нарушается процесс насыщения органов и тканей кислородом. В связи с этим возникает вопрос, что конкретно вызывается вирусом – воспаление легких или более серьезное поражение легочной ткани и организма в целом.
Что ощущает зараженный человек
Наличие у больного воспаления легких свидетельствует в пользу среднего или тяжелого течения болезни. Начало заболевания обычно проходит в легкой форме: с сухим кашлем, болью в горле, небольшим повышением температуры тела и утратой обоняния. Легкая форма длиться примерно 10 дней.
После этого заболевание может переходить в более тяжелую форму: начинается нарастание температуры до 38,5 – 40 градусов, появляется жар и озноб, усиливается интоксикация организма и потоотделение, нарастает одышка и боли в груди при кашле и дыхании.
Кашель чаще всего сухой, иногда есть скудная мокрота, которая может иметь ржавый оттенок вследствие поражения капиллярной сети. Полноценный вдох невозможен из-за нарастания одышки. Это является отличительным признаком коронавирусной инфекции от обычной пневмонии.
В классическом варианте бактериального не осложненного воспаления легочной ткани, чаще всего одышка будет развиваться при поражении одной или нескольких долей легкого, обычно не достигая высоких показателей в состоянии покоя. При развитии коронавирусной инфекции, частота дыхательных движений нарастает больше 22 за минуту, сопровождаясь чувством нехватки воздуха. Это все достигает своего пика на 6-8 день от начала заболевания.
Зараженному человеку очень важно контролировать состояние своего организма. При затрудненном вдохе и наличии затруднения дыхания – необходимо незамедлительно прибегнуть к врачебной помощи и начать диагностику заболевания. Эти симптомы являются важнейшими при диагностике данной патологии. Дыхательная недостаточность проявляется синюшностью в районе носогубного треугольника.
Помимо этого, дыхание становится форсированным. Это значит, что межреберные мышцы задействуются в дыхательном акте, положение тела становится вынужденным, для облегчения вдоха у больного. При этом, происходящее развитие нехватки кислорода, особенно для головного мозга сказывается появлением сонливости, обмороков, панических атак и спутанности сознания.
Что может отмечать доктор
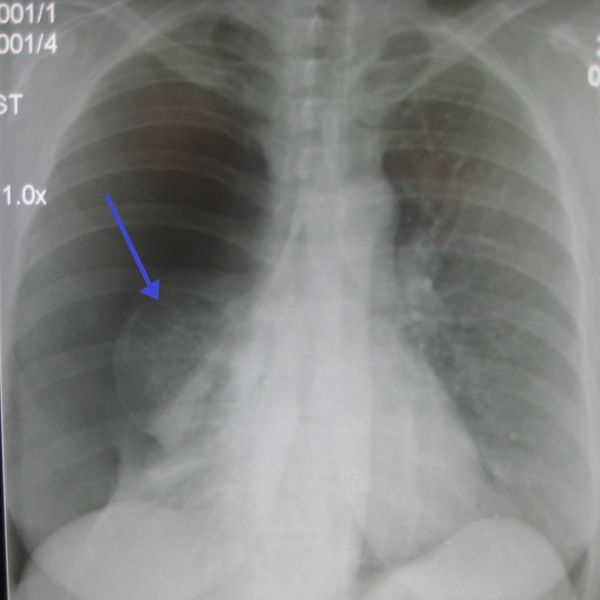
Самый надежный метод диагностики – компьютерная томография. Но нельзя забывать, что доктор не может направлять любого инфицированного на эту процедуру, ведь довольно часто заболевание протекает без пневмонии. Поэтому доктор сам принимает решение о необходимости проведения диагностических исследований. Изменения при рентгенодиагностике, которые фиксируются при компьютерной томографии делятся на 4 степени: на 1 стадии тяжести – одиночные очаги, а на 4 – «фарш из легкого».
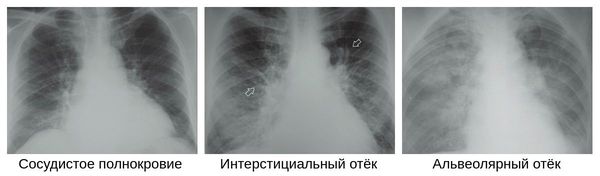
Но нельзя забывать, что картина при проведении инструментальных исследований не всегда совпадает с тем, что доктор видит и выслушивает у пациента. Если площадь очагов поражения значительно увеличивается в течение пары дней, то больному ставят тяжелое течение заболевания. Характерным симптомом на рентгенограмме является синдром «матового стекла», который появляется из-за снижения воздушности легочной ткани.
Возможные осложнения для пациента
Коронавирусная инфекция протекает не только в форме пневмонии, но и в различных вариациях тяжелых, угрожающих жизни пациента, осложнениях. Среди них можно выделить следующие:
Дыхательная недостаточность, чаще всего острая
Сепсис или септический шок
Недостаточность всех органов и систем
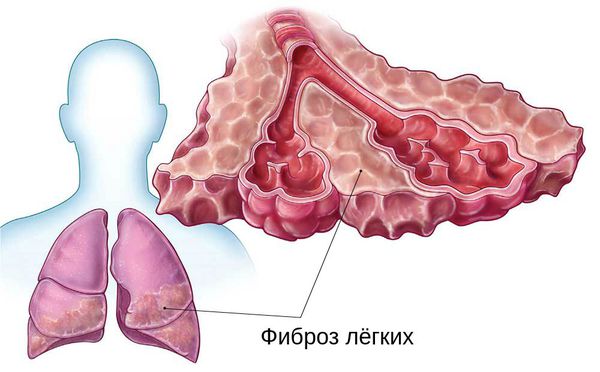
Фиброзирование легочной ткани (после перенесенной инфекции)
Медикаментозная терапия болезни
К сожалению, в настоящий момент нет специфического противовирусного препарата, направленного на лечение данной патологии. При наличии у пациента воспаления легких, он получает антибактериальную терапию.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Что такое вирусная пневмония? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лобовой Елены Рафаиловны, терапевта со стажем в 18 лет.
Определение болезни. Причины заболевания
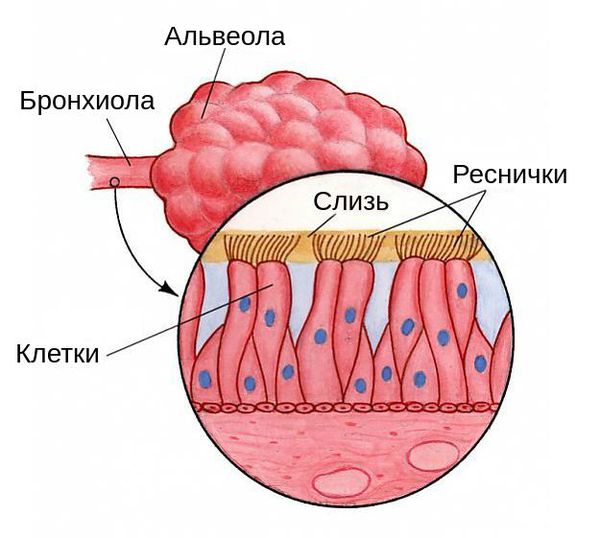
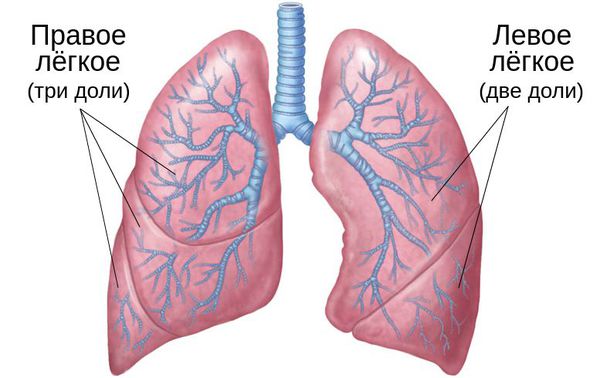
Пневмония — это воспалительный процесс, при котором поражаются лёгочные альвеолы и бронхиолы — самые мелкие бронхи. Иначе заболевание называют воспалением лёгких.
Чаще всего причиной пневмонии становится бактериальная инфекция, но иногда развивается вирусная пневмония. Поражение лёгких в этом случае вызывает вирус или реакция иммунитета на вирусную инфекцию. Обычно проявляется подъёмом температуры, кашлем, одышкой и болями в грудной клетке.
Краткое содержание статьи — в видео:
Хотя сегодня существует множество лекарств — антибиотиков, вакцин, противовирусных препаратов — пневмония всё равно остаётся распространённым и опасным забо леванием. В большинстве развитых стран она входит в первую десятку по смертности среди всех болезней и является первой по смертности среди инфекционных заболеваний.
Пневмония может быть первичной и вторичной. Первичная пневмония возникает в результате поражения лёгких вирусом и является этапом развития самого вирусного заболевания. Вторичную пневмонию называют «вирусно-бактериальной», фактически — это классическая бактериальная пневмония, которая является осложнением вирусной инфекции (например, гриппа). Она может сочетаться с вирусным поражением. Бактериальная флора всегда присоединяется к вирусу на 4-7 день болезни и может стать доминирующей причиной поражения лёгких.
Частые причины вирусных пневмоний :
Иногда причиной заболевания становятся :
К редким причинам болезни относятся:
Бол еют вирусной пневмонией в равной мере как мужчины, так и женщины. У людей со сниженным иммунитетом она развивается независимо от возраста. Часто вирусная пневмония возникает у детей до трёх лет (даже с хорошим иммунитетом), особенно на фоне респираторно-синцитиального вируса. У взрослых с нормальным иммунитетом вирусная пневмония может протекать в лёгкой форме. Они, как правило, не обращаются за медицинской помощью.
Симптомы вирусной пневмонии
При гриппе заболевание начинается остро: с озноба и резкого подъёма температуры до 39-40°С. Характерны мышечные, суставные и головные боли. Типичный внешний вид больного — покраснение лица, слизистой рта и конъюнктивы (белка) глаз. Отмечается сухой кашель и небольшой насморк.
При парагриппе выражены симптомы насморка, типичен ларингит — поражение трахеи, которое проявляется осиплостью голоса и сухим грубым кашлем. Частым осложнением этого состояния является пневмония. При её раннем начале — на 3-4 день болезни — отмечается тяжёлое течение с высокой температурой и выраженной интоксикацией (болью в груди, одышкой, ознобом и пр.).
Риносинцитиальная инфекция вызывает пневмонию у каждого 6-го ребёнка до 4-5 лет, у половины детей выражена астматическая реакция. При риносинцитиальной пневмонии ухудшение состояния начинается с ринофарингита (воспаления носа и глотки). На 2-3 день появляется выраженная одышка и кашель, сухой или со скудной мокротой, который становится надсадным, со свистящими хрипами. Повышается температура тела, часто присоединяется воспаление среднего уха — отит.
Отличительной чертой высыпаний при кори является этапность: сначала они появляются на лице, в другой день — на теле, в третий — на голенях и стопах. Элементы сыпи сливаются между собой. Их угасание проходит в том же порядке, что и появление.
У непривитых больных корь протекает тяжело, могут появиться кровянистые высыпания и мучительный кашель с нарушением дыхания.
Пневмония при кори может присоединиться ещё до появления сыпи. Она проявляется одышкой, выраженной интоксикацией, иногда кровохарканьем. Такая первично-вирусная пневмония является тяжёлым заболеванием.
Вторичная бактериальная пневмония при кори может развиться на 7-10 день болезни. Она сопровождается кашлем с одышкой и гнойной мокротой.
Коронавирусная инфекция часто начинается постепенно, с небольшой температуры (до 37,5°С), першения в горле и незначительного конъюнктивита. На 8-9 день болезни может развиваться вирусная пневмония с появлением резкой одышки, болей в груди и сухого кашля.
В случае прогрессирования заболевания у части больных развивается острый респираторный дистресс-синдром (чаще на 3-5 сутки болезни, но может возникнуть и на 2-е сутки). Для него характерна очень высокая температура, низкое артериальное давление, тахикардия и прогрессирование дыхательной недостаточности.
На рентгене и компьютерной томографии лёгких наблюдаются вызванные вирусом изменения лёгких: признаки двустороннего поражения, затемнения округлой формы, сливающиеся между собой и напоминающие матовое стекло. После перенесённой коронавирусной пневмонии в некротизированных (омертвевших) участках лёгких образуются массивные фиброзные рубцы.
Также для заболевания характерно поражение сосудистой стенки с нарушением свёртываемости крови, следствием чего является возникновение тромбозов и тромбоэмболий.
Продолжительность вирусной пневмонии зависит от вируса, вызвавшего её, от тяжести заболевания и его осложнений. В среднем она колеблется от 10-14 дней до 4-6 недель.
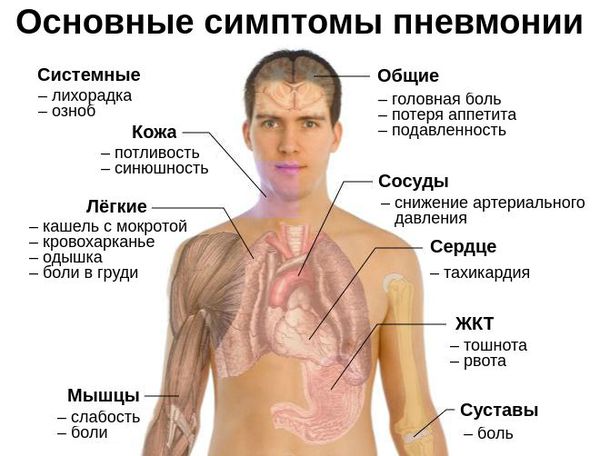
Учитывая все перечисленные признаки вирусных инфекций, можно выделить основные симптомы вирусной пневмонии :
У детей пневмония может протекать с выраженной интоксикацией, лихорадкой, вялостью и снижением аппетита.
ВАЖНО: не стоит забывать об абортивном, скрытом течении пневмонии. Оно отличается скудными симптомами, невысокой температурой и небольшим кашлем. Обнаружить заболевание позволяют только лабораторные методы диагностики и рентгенография органов грудной клетки.
Патогенез вирусной пневмонии
Прежде чем перейти к патогенезу, т. е. механизму развития болезни в организме, стоит пояснить, как устроены и функционируют воздухоносные пути и лёгкие.
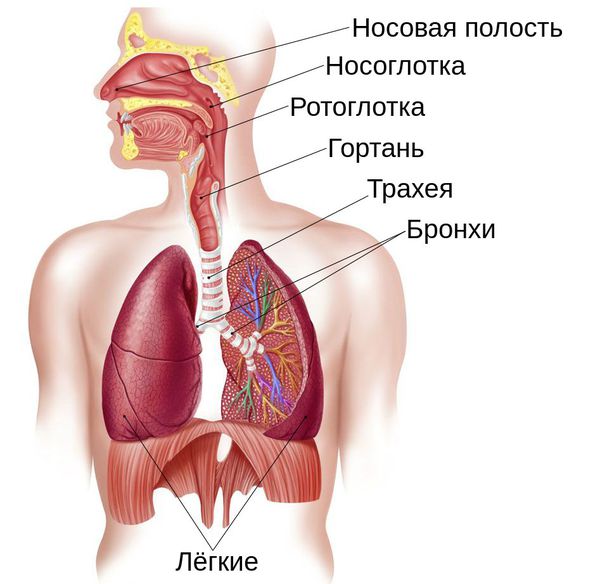
Дыхательные пути подразделяют на верхние и нижние, границей между ними являются голосовые складки. К верхним относят нос, носоглотку и ротоглотку, к нижним — гортань, трахею и бронхи. Их задача заключается в проведении воздуха. Лёгкие же отвечают за газообмен: они насыщают кровь кислородом и удаляют из неё углекислый газ. Но это не единственная функция лёгких: они очищают организм, служат фильтром, участвуют в иммунной защите, обмене веществ и воды. Поэтому любое нарушение баланса в этом механизме кардинально сказывается на работе организма в целом.
Воздухоносные пути и дыхательный аппарат постоянно подвергаются атакам вирусов и бактерий, однако организм человека выработал систему защиты: слизистые оболочки выделяют специальные вещества с антивирусным и антибактериальным эффектом. На оболочках этих веществ находятся так называемые реснитчатые клетки, которые координировано колеблются, прогоняя слизь по направлению к носоглотке, выводя вредные вещества, бактерии и вирусы. Помимо прочего, в бронхах находятся лимфоциты — местная иммунная защита.
Вирус проникает в лёгкие воздушно-капельным путём, т. е. при вдыхании капель слюны ил и мокроты больного человека. В нормальных условиях у здоровых людей с достаточным иммунитетом вирус может задерживаться в ротоглотке, из-за чего нижние дыхательные пути остаются стерильными. Этому способствует кашлевой рефлекс, защитные свойства слизистой ротоглотки и слюны. При вирусной инфекции такие механизмы «самоочищения» повреждаются:
Данные изменения создают условия для возникновения пневмонии. Их может спровоцировать проникновение в бронхи не только большого количества вирусных частиц, но и попадание единичных высокозаразных патогенов.
Вирус проникает в лёгочную клетку (альвеолоцит) и размножается в ней, после чего клетка саморазрушается или погибает под воздействием вируса.
Размножившись в клетках, вирус выходит в кровь и циркулирует там в течение двух недель. Затем в результате иммунного ответа организма на инфекцию происходит повреждение лёгких. Лейкоциты и лимфоциты (защ итные клетки крови) выделяют химические вещества (цитокины), которые способствуют повышению проницаемости сосудов лёгких, скоплению жидкости в альвеолах и нарушению кислородного обмена. Всё это ведёт к разрушению клеток и дыхательной недостаточности. В дальнейшем накопившаяся жидкость рассасывается, а ткани лёгкого заживают с формированием фиброза — подобия рубца.
Типичным для поражения парагриппом является выраженный отёк тканей гортани и бронхов, а также скопление большого количества мокроты. Вследствие этого нарушается дыхание и возникает кислородная недостаточность вплоть до развития отёка мозга.
Респираторно-синцитиальный вирус поражает все отделы дыхательной системы. Он вызывает резкий отёк бронхов, закупорку их слизью, быстрое развитие пневмонии. Большую роль играет скорое присоединение бактериальной флоры.
Особенностью патогенеза при аденовирусе является его «ползучесть». Вначале поражается слизистая носа, затем глотка и миндалины. В дальнейшем развивается бронхит и пневмония. Также наблюдается увеличение лимфоузлов и кишечника, где также размножается вирус.
Современные исследования показывают, что при нормальном иммунном ответе происходит отграничение воспаления, которое не даёт ему выйти за границы больного лёгкого. При этом уровень белков, отвечающих за воспаление, остаётся невысоким.
Классификация и стадии развития вирусной пневмонии
Вирусную пневмонию можно отнести к так называемым «атипичным» пневмониям. Они объединяют в себе воспаления лёгких, которые протекают нетипично — без выраженных клинических или рентгенологических симптомов. Часто такие «атипичные пневмонии» вызывают вирусы, микоплазмы, хламидии, легионеллы и клебсиеллы.
Опасны эти заболевания тем, что они трудно поддаются своевременной диагностике и лечению, нередко возникают у молодых людей до 40 лет и вызывают тяжёлые осложнения.
По условию возникновения выделяют:
По причине пневмония бывает:
По клинической форме различают:
По распространённости пневмония может быть:
По степени тяжести выделяют:
По характеру течения пневмония бывает острой и затяжной — когда инфильтрация сохраняется более четырёх недель. Клиническая картина при этом во многом зависит от вызвавшего пневмонию вируса.
В течении заболевания выделяют несколько стадий изменений в лёгких :
Период выздоровления при хорошем эффекте терапии занимает около месяца. Больные, перенёсшие пневмонию, находятся на диспансерном учёте до года.
Осложнения вирусной пневмонии
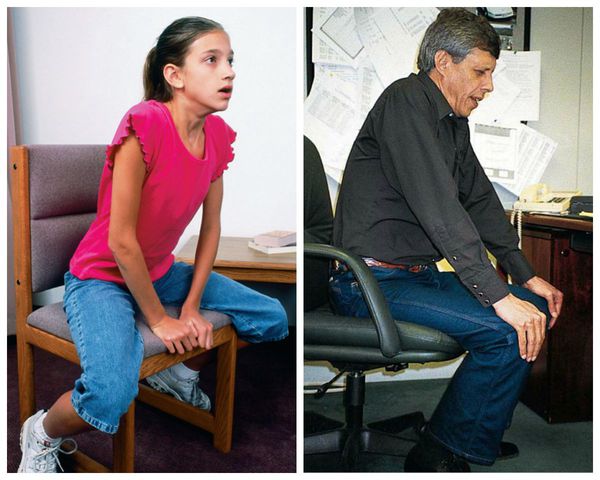
Острая дыхательная недостаточность появляется в связи с выключением из работы большей части альвеол, скоплением в бронхах большого количества мокроты и снижения функции лёгких по контролю за дыханием. Проявляется резким усилением одышки, появлением цианоза (посинения лица), усиленными движениями грудной клетки, принятием вынужденного положения — сидя, опираясь руками о кровать. Пациенты с этим осложнением нуждаются в срочной госпитализации.
Острый респираторный дистресс-синдром также приводит к резкому усилению одышки. Появляется в результате токсического воздействия на лёгочную ткань. Сопровождается угнетением сознания и синдромом внутрисосудистого свёртывания — кровотечением и тромбозами. Часто приводит к смерти.
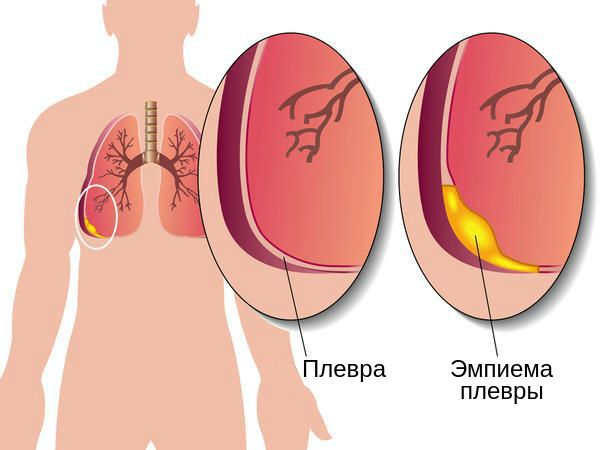
Эмпиема плевры — гнойное воспаление плевры — проявляется резкими скачками температуры до 40°С, усиленным потоотделением, слабостью и выраженной одышкой. Пациент с этим осложнением нуждается в срочном хирургическом лечении.
Нефрит развивается вследствие токсического воздействия вируса на сосуды и ткань почек. Нарушается проницаемость сосудистой стенки, капсула почки отекает, возникают вторичные аутоиммунные нарушения.
Септический шок — это реакция организма на бактериальные агенты, которая приводит к развитию полиорганной недостаточности. Выделяют три степени тяжести:
Диагностика вирусной пневмонии
Для постановки диагноза необходимо опросить и осмотреть пациента, провести инструментальные и лабораторные исследования.
При сборе анамнеза (истории болезни) врач должен обратить внимание на характерные жалобы: повышенную температуру, слабость, потливость, кашель и боли в грудной клетке. Помимо симптомов важно учитывать известные факторы риска вирусной пневмонии:
Наибольшая вероятность вирусной пневмонии наблюдается в зимние месяцы. В это время из-за повышенной влажности усиливается циркуляция возбудителя, который к тому же лучше переносит низкие температуры. Люди чаще переохлаждаются, меньше употребляют свежие овощи и фрукт, в которых содержатся нужные витамины и микроэлементы, из-за чего «беднеет» микрофлора кишечника, поддерживающая иммунный статус.
Также на состоянии иммунитета сказывается уменьшение инсоляции. В связи с нехваткой солнечного света зимой организм вырабатывает меньше витамина Д — одного из факторов иммунной защиты.
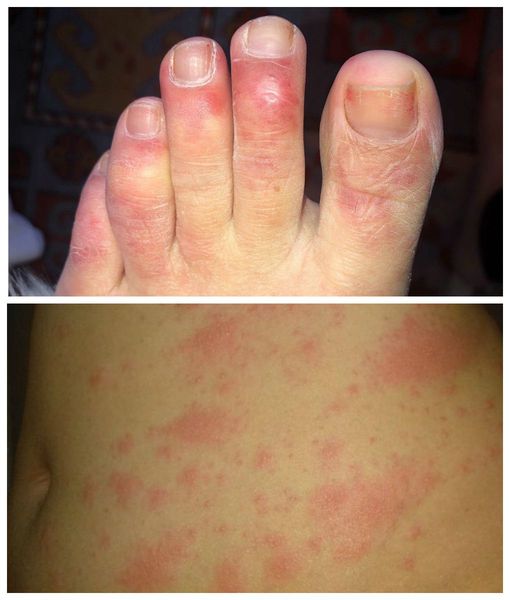
Во время осмотра пациента с вирусной пневмонией можно обнаружить кожную сыпь, которая возникает при кори, ветряной оспе, герпесе, гриппе и коронавирусе. В лёгких выслушиваются влажные и сухие хрипы, наблюдается учащённое дыхание и сердцебиение.
Обязательные инструментальные и лабораторные методы диагностики :
Дифференциальная диагностика
Из-за болей в груди, кашля, лихорадки и других симптомов следует отличать вирусную пневмонию от других заболеваний со схожими проявлениями. К ним относятся:
Схожесть инфаркта миокарда с пневмонией заключается в появлении болей в грудной клетке, одышки и слабости. Также при инфаркте возможен лихорадочный и воспалительный синдром, кашель за счёт сердечной недостаточности, кровохарканье и явления интоксикации, связанные с некрозом сердечной мышцы.
В основе развития напряжённого пневмоторакса лежит разрыв лёгкого или пристеночной буллы — воздушной полости. При этом заболевании воздух продолжает поступать в грудную полость, но не выходит из неё. Пневмоторакс возникает и нарастает быстро, проявляется, как и пневмония, одышкой, болью в грудной клетке, посинением лица, кашлем и иногда кровохарканьем. Причём одышка и боль появляются внезапно. Больная половина грудной клетки вздувается, отстаёт в дыхании, артериальное давление падает. Больной беспокоен, возможна спутанность сознания. На рентгене можно заметить характерные линии плевры и смещение средостения в здоровую сторону.
Лечение вирусной пневмонии
Лёгкую пневмонию можно лечить дома. Если частота дыхания превышает 30 раз в минуту, нарушено сознание, а артериальное давление снижено на треть по сравнению с привычным значением, то такой больной должен получать лечение в стационаре.
Существует группа людей, которым необходима госпитализация:
Средства лечения вирусной пневмонии можно разделить на четыре группы:
В последние годы появилось множество противовирусных средств, эффективность которых подтверждена исследованиями, однако в клинической практике результаты терапии не столь заметны. Препараты блокируют размножение вируса или усиливают иммунную защиту организма.
На различные вирусы можно воздействовать разными препаратами:
Также для лечения коронавирусной пневмонии рекомендуются препараты противомалярийного ряда — хлорохин и дезоксихлорохин. Однако они оказывают серьёзное негативное побочное действие на сердечно-сосудистую систему.
Также в лечении вирусной пневмонии используются симптоматические средства : обильное питьё или введение физрастворов в стационаре, препараты для борьбы с кашлем, выведения мокроты и расширения бронхов. При назначении противокашлевых и отхаркивающих средств нужно учитывать симптомы, наличие противопоказаний и аллергических реакций. Также важно помнить, что бронхорасширяющие препараты не только уменьшают одышку, улучшают отхождение мокроты, но и учащают сердечный ритм.
Присоединение вторичной бактериальной инфекции требует назначения антибиотиков. Перед их применением желательно сделать посев мокроты на чувствительность к данным препаратам.
В лечении вирусно-бактериальной пневмонии используют:
При тяжёлой вирусной пневмонии и наступлении септического шока назначают глюкокортикостероиды, которые применяют коротким курсом. Эти препараты ограничивают разрушающее действие воспалительного процесса, поддерживают целостность сосудистой стенки, задерживают натрий и воду, стабилизируя давление, и уменьшают риск острого повреждения лёгких — грозного осложнения вирусной пневмонии. Однако стоит помнить, что они имеют много побочных эффектов: повышение артериального давления и уровня глюкозы крови, развитие остеопороза при длительном применении и др.
Прогноз. Профилактика
Специфическая профилактика заключается в иммунизации населения — сезонной вакцинации от вируса гриппа (в октябре-ноябре) и пневмококка. Обе вакцины можно вводить одновременно, но в разные руки. Также проводится вакцинация от кори и коклюша.
К неспецифическим методам профилактики относятся:
Для профилактики коронавирусной инфекции COVID-19 необходимо обрабатывать руки антисептиком, пользоваться индивидуальными средствами гигиены, избегать контактов с заразными больными: носить маски и респираторы, соблюдать дистанцию не менее 1,5 м.