Что такое длп в медицине
Что такое длп в медицине
Дислипидемия (ДЛП) – это нарушение нормального (физиологичного) соотношения липидов (жиров) крови. При длительном существовании приводит к развитию атеросклероза и заболеваниям сердечно-сосудистой системы, увеличивая риск развития таких серьёзных заболеваний, как инфаркт и инсульт.
«Плохой» холестерин, гиперхолестеринемия, плохой липидный профиль.
Синонимы английские
Dyslipidemia, «bad» cholesterol, hypercholesterolemia, abnormal lipid profile.
Дислипидемия длительное время никак себя не проявляет и может быть обнаружена случайно. Хотя она относится в большей степени к лабораторным терминам, у некоторых людей могут быть и внешние проявления, связанные с отложением холестерина на различных участках тела:
Чаще всего внешние признаки наблюдаются у лиц с наследственными нарушениями липидного обмена.
Также могут быть различные симптомы поражения органов, которые появляются при развитии атеросклероза вследствие ДЛП, например боли в области сердца, боли в ногах при ходьбе, нарушение памяти, головокружение. При наследственных дислипидемиях первыми проявлениями могут быть инсульт или инфаркт без каких-то хронических заболеваний.
Кто в группе риска?
Общая информация о заболевании
В ЛПНП содержится 65-75% всего ХС плазмы. ТГ входят в состав практически всех ЛП, но преобладают в ХМ и ЛПОНП. После приема жирной пищи их концентрация в крови быстро повышается, но в норме через 10-12 часов возвращается к исходному уровню.
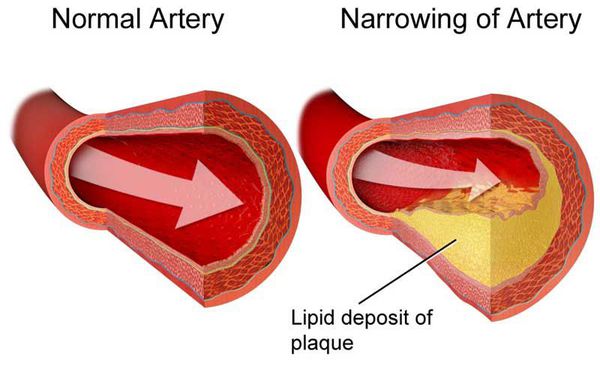
Дислипидемия обычно означает, что уровни ЛПНП или ТГ слишком высоки. Также это может означать, что уровень ЛПВП слишком низок. ЛПНП считают «плохим» типом холестерина, так как они могут накапливаться и образовывать бляшки на стенках артерий, сужая таким образом их просвет. Данное состояние называется атеросклерозом. Атеросклероз, например, коронарных сосудов, может стать причиной ишемической болезни сердца (ИБС) и вызвать сердечный приступ.
Также известно, что очень высокий уровень триглицеридов значительно увеличивает риск развития панкреатита и гепатоспленомегалии.
ЛПВП – это «хороший» холестерин, потому что он помогает удалять ЛПНП из крови.
Триглицериды хранятся в жировых клетках – источники энергии про запас. Если человек употребляет больше калорий, чем расходует, то все излишки могут перейти в триглицериды.
Высокий уровень триглицеридов, как и ЛПНП, повышает риск развития сердечного приступа и/или инсульта. Низкий уровень ЛПВП также связан с более высоким риском «сосудистых катастроф».
Дислипидемия по механизму возникновения может быть первичной или вторичной. Первичная дислипидемия наследуется, а вторичная является приобретенным состоянием. При наследственном варианте заболевания определенные мутации гена могут вызывать перепроизводство или дефектное выведение триглицеридов, высокий уровень ЛПНП или недопроизводство/чрезмерное выведение ЛПВП.
Среди первичных дислипидемий выделяют следующие заболевания:
В зависимости от типа жиров, уровень которых повышен, выделяют чистую, или изолированную, гиперхолестеринемию (повышение в крови холестерина в составе липопротеидов), чистую гипертриглицеридемию (повышение только ТГ) и смешанную, или комбинированную, гиперлипидемию (повышение в крови и холестерина, и триглицеридов).
Также дислипидемии классифицируются по Фредриксону:
Кроме этого, существует ещё ХС ЛПВП (гипоальфалипопротеидемия). Этот тип чаще наблюдается у мужчин и сопровождается поражением коронарных и церебральных сосудов с риском развития инфаркта или инсульта.
Также отдельно выделяют алиментарную дислипидемию, которая развивается при избыточном употреблении в пищу животных жиров.
Принято считать, что самой частой причиной вторичной дислипидемии у мужчин является злоупотребление алкоголем (вторичная ДЛП V типа), а у женщин – гипотиреоз (чаще ДЛП IIа и IIб типов).
Очень часто термин гиперлипидемия используется взаимозаменяемо с дислипидемией. Но это не совсем точно. Гиперлипидемия характеризуется высоким уровнем общего холестерина за счет повышения ЛПНП или триглицеридов. А при дислипидемии уровень общего холестерина может быть нормальным, но уровни его фракций будут измененными.
Дислипидемия – это исключительно лабораторный показатель, выявляемый при специальном анализе крови – липидограмме:
В зависимости от того, есть ли симптомы, указывающие на другие расстройства, могут понадобиться другие анализы, например измерение уровня глюкозы натощак, определение инсулинорезистентности, ферментов печени, креатинина, тиреотропного гормона и белка в моче.
Всем, кто старше 20 лет и не имеет сердечно-сосудистых заболеваний (ССЗ), Американская кардиологическая ассоциация рекомендует проверять уровень ОХС и ТГ каждые четыре-шесть лет. Если же есть факторы риска развития сердечных заболеваний (например, ожирение, сахарный диабет, низкий уровень ЛПВП, высокое кровяное давление), то придется проходить тестирование чаще. Если ранее была диагностирована гиперхолестеринемия, то после нормализации уровня общего холестерина всё равно необходимо сделать липидограмму, чтобы отследить уровень отдельных фракций липидов.
Детям обычно не нужно проходить тестирование на уровень ЛПНП. Но тем из них, кто подвергается большему риску (например, страдает ожирением, сахарным диабетом, гипертонией), липидограмма должна быть проведена впервые в возрасте от 2 до 10 лет.
В настоящее время для коррекции ДЛП используют ингибиторы ГМГ-КоА-редуктазы (статины), производные фиброевой кислоты (фибраты), никотиновую кислоту и ее современные лекарственные формы, секвентранты желчных кислот или анионообменные смолы, полиненасыщенные жирные кислоты (рыбий жир, омакор), ингибитор абсорбции ХС в кишечнике (эзетимиб).
Чаще всего рекомендуются статины (например, аторвастатин, симвастатин, флувастатин, церивастатин, розувастатин). Они помогают снизить уровень ЛПНП, препятствуя производству холестерина в печени, улучшают функцию эндотелия. Во время терапии необходимо контролировать липидные параметры, печеночные и мышечные ферменты (АЛТ, ACT, КФК) 1 раз в 3 месяца в течение первого года терапии, а в последующем не реже одного раза в 6 месяцев. В некоторых случаях вместо них или в дополнение к ним назначают другие препараты, например фибраты, омега-3-жирные кислоты.
Лечение дислипидемии должно всегда включать коррекцию основных проблем со здоровьем, которые повышают риск развития серьезных заболеваний, например высокое кровяное давление, сахарный диабет.
При недостаточной эффективности гиполипидемической лекарственной терапии могут использоваться инвазивные способы коррекции нарушений липидного обмена: плазмоферез и ЛПНПаферез.
Необходимо вести здоровый образ жизни, отказаться по возможности от вредных привычек, поддерживать свой вес на оптимальном уровне, сбалансированно питаться и не забывать о регулярных физических нагрузках.
Что такое дислипидемия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чернышев А. В., кардиолога со стажем в 32 года.
Определение болезни. Причины заболевания
Дислипидемия (ДЛ) — патологический синдром, связанный с нарушением обмена липидов и липопротеидов, т.е. изменением соотношения их концентрации в крови. [1] Он является одним из главных факторов риска атеросклероз зависимых заболеваний.
Липиды и липопротеиды — одни из источников энергии, необходимой организму человека. Они представляют собой жироподобные органические соединения. Липиды входят в состав липопротеидов.
Причины, приводящие к развитию дислипидемии, можно разделить на неизменяемые (эндогенные) и изменяемые (экзогенные).
К первым относится возраст, пол, гормональный фон и наследственная предрасположенность.
Группа изменяемых факторов риска ДЛ более многочисленна. К основным причинам относятся:
Также причинами ДЛ могут быть различные заболевания, патологические синдромы и приём некоторых медикаментов.
От внешних факторов больше зависит содержание в крови таких жировых субстанций, как хиломикроны и триглицериды. До 80% холестерина липопротеинов низкой плотности синтезируется в организме, главным образом, в печени и в меньшей степени зависит от внешних факторов. Семейно-генетический формы ДЛ полностью зависят от наследственных факторов. [1] [9]
Симптомы дислипидемии
Так как ДЛ является лабораторным синдромом, то её проявления связаны с атеросклерозом артерий тех органов и тканей, которые они кровоснабжают:
Ишемическая болезнь сердца – наиболее распространённое и грозное атеросклероз зависимое заболевание. От него погибает больше людей, чем от всех видов рака. Чаще всего это заболевание проявляется в виде стенокардии или инфаркта миокарда.
Стенокардию раньше называли «грудной жабой», что точно характеризует симптомы заболевания — давящие или сжимающие ощущения за грудиной на высоте физической или эмоциональной нагрузки, продолжающиеся несколько минут и прекращающиеся после прерывания нагрузки или приёма нитроглицерина.
Инфаркт миокарда связан с разрывом атеросклеротической бляшки в сердечной артерии и формированием тромба на бляшке. Это приводит к быстрому перекрытию артерии, острой ишемии, повреждению и некрозу миокарда.
От хронической и острой ишемии может страдать головной мозг, что проявляется головокружением, потерей сознания, выпадением речевой и двигательной функции. Это не что иное, как мозговой инсульт или прединсультное состояние — транзиторная ишемическая атака. При облитерирующем атеросклерозе нижних конечностей происходит снижение кровоснабжение ног. Стоит отметить, что долгое время атеросклероз остаётся бессимптомным, клинические проявления начинаются при сужении артерии на 60-75%.
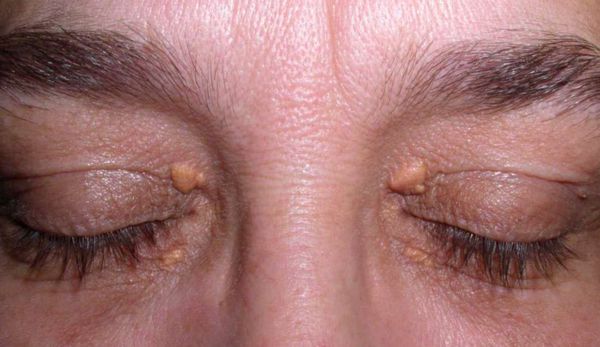
Семейно-генетические дислипидемии могут проявляться стигматами, такими как ксантомы кожи и ксантелазмы век.
Значительное повышение концентрации триглицеридов крови (более 8 ммоль/л) может приводить к острому панкреатиту, который сопровождается сильной болью в верхнем отделе живота, тошнотой, рвотой, учащённым сердцебиением и общей слабостью.
Патогенез дислипидемии
Основными липидами плазмы крови являются:
Жирные кислоты (ЖК) плазмы крови — источник энергии и структурный элемент ТГ и ФЛ. Они бывают насыщенными и ненасыщенными. Насыщенные ЖК входят в состав животных жиров. НенасыщенныеЖК составляют растительные жиры и делятся на моно- и полиненасыщенные жирные кислоты. Мононенасыщенные ЖК в большом количестве содержаться в оливковом масле, а полиненасыщенные — в рыбьем жире и других растительных маслах. Считается, что все эти жиры необходимы человеку, их сбалансированное количество должно составлять до 30% суточного каллоража пищи и распределяться примерно на три равные части между моно-, полиненасыщенными и насыщенными ЖК.
Соединение жиров с белками называют липопротеинами или липопротеидами.
gormed.su
Дислипидемия (нарушение холестеринового гомеостаза и другие липидные нарушения)
Заказать звонок
Дислипидемия – это нарушение уровня липидов в крови, которое часто приводит к атеросклерозу. Патология возникает на фоне повышения холестерина в организме и диагностируется, в зависимости от страны, у каждого второго – каждого пятнадцатого человека. Обнаружить болезнь можно с помощью липидограммы.
Симптомы
При дислипидемии заметны такие внешние проявления:
Если заболевание прогрессирует и приводит к атеросклерозу, добавляются симптомы поражения органов.
Классификация дислипидемии
Заболевание бывает первичным и вторичным. В первом случае оно носит наследственный характер, во втором – возникает на фоне других болезней. Если дислипедимия возникла вследствие избыточного потребления в пищу животных жиров, ее называют алиментарной. В зависимости от того, липиды какого типа повышаются, патологию также классифицируют на пять типов.
Причины
Среди провоцирующих факторов – малоподвижный образ жизни, злоупотребление холестерином, прием алкоголя, курение, а также стрессовый тип характера. Чем раньше пациент из группы риска обратится к специалисту по липидологии, тем выше его шансы избежать осложнений.
Диагностика дислипидемии
На первичном приеме врач анализирует состояние пациента и его жалобы, выясняет анамнез личный и семейный, проводит физикальный осмотр на предмет наличия ксантом, ксантелазм и липоидной дуги роговицы. Для уточнения диагноза назначают:
Принципы лечения вторичной дислипидемии
Если заболевание развилось на фоне другой болезни, очень важно определить первоисточник и устранить его. Комплексная терапия включает немедикаментозные и медикаментозные методы.
Немедикаментозное лечение
Пациенту важно нормализовать массу тела. С этой целью ему назначают дозированные физические нагрузки и диету с ограничением животных жиров. Рацион необходимо обогатить витаминами и пищевыми волокнами, отдать предпочтение овощам и фруктам. Обязателен отказ от алкоголя и курения, иначе другие действия будут бессмысленны.
Медикаментозное лечение включает такие препараты:
Прогрессивные специалисты по липидологии практикуют и экстракорпоральные методы, показанные при тяжелых формах заболевания. Для пациентов с наследственной формой разработаны методы генной инженерии.
Профилактика
При отсутствии лечения дислипидемия приводит к атеросклерозу с хроническими и острыми осложнениями. В первом случае развивается хроническая ишемия в зоне кровоснабжения, где образовалась атеросклеротическая бляшка. Во втором – острая сосудистая недостаточность из-за закрытия просвета сосудов, а затем инфаркт различных органов.
Прогноз зависит от локализации атеросклероза, скорости развития изменений и провоцирующих факторов, на которые можно повлиять. Очень важно нормализовать массу тела и скорректировать диету, отказаться от вредных привычек и эмоциональных перегрузок, перейти на программу физической активности по индивидуальному графику.
Специалисты Клиники профессора Горбакова расскажут об этих и других профилактических методах, с помощью которых вы сможете сохранить здоровье и предупредить серьезные последствия.
Дислипопротеидемии
Липидный обмен является одним из сложнейших обменов организма человека. Значение липидов в организме велико: они составляют основу центральной нервной системы, образуют липидную матрицу клеточных мембран и органелл клеток, играют большую роль в энергетич
Липидный обмен является одним из сложнейших обменов организма человека. Значение липидов в организме велико: они составляют основу центральной нервной системы, образуют липидную матрицу клеточных мембран и органелл клеток, играют большую роль в энергетическом обмене. Некоторые липиды представляют собой сложные ферментные комплексы, принимающие участие в иммунологических реакциях, процессах пищеварения, свертывании крови.
Еще совсем недавно считалось, что нарушения обмена липидов являются редкостью, теперь же мы знаем, что в индустриальных странах с избыточным питанием это наиболее распространенный фактор заболеваний обмена веществ.
Классификация гиперлипопротеидемий, составленная ВОЗ на основе классификации Фредриксона, описывает весь спектр липопротеидов при наиболее распространенных гиперлипидемиях, однако она не разделяет причины нарушений на генетически предопределенные и вторичные — в ответ на факторы окружающей среды или основное заболевание (табл. 1).
Таблица 1. Классификация гиперлипопротеидемий
Гепатомегалия
Липемическая ретинопатия
Ксантомы
Ранний атеросклероз
Ксантелазмы
Ранний атеросклероз
Распространенный атеросклероз
Ксантомы
Атеросклероз сосудов
Панкреонекрозы
Ожирение
Ксантомы
I тип гиперлипопротеидемии — гиперхиломикронемия (экзогенная гиперлипемия; эссенциальная, индуцированная жирами гипертриглицеридемия; болезнь Бюргера-Грюцше) — выражается в гипертриглицеридемии при избытке хиломикронов и развивается при недостаточности липопротеинлипазы, обусловленной наследственным дефицитом липопротеинлипазы, дефицитом апопротеина С II. Ферментная недостаточность приводит к неполному расщеплению хиломикронов и их накоплению в кровотоке.
Заболевание встречается очень редко, проявляется уже в детстве. Ведущими клиническими симптомами являются спленомегалия и рецидивирующие боли в животе, напоминающие острый панкреатит, эруптивные ксантомы, липемия в сосудах сетчатки. Уровень триглицеридов в плазме повышается до 50-100 ммоль/л. После ограничения пищевых жиров в течение 10-14 дней происходит прогрессирующая нормализация лабораторных параметров и состояния. Диагноз обоснован, если активность липопротеидлипазы составляет менее 10% его нормального содержания. Дифференциальный диагноз проводится с гиперлипидемией V типа. Прогноз в общем благоприятный, если не считать предрасположения к панкреатиту. Основное направление лечения — снижение образования хиломикронов за счет ограничения потребления жиров.
II тип гиперлипопротеидемии — семейная гиперхолестеринемия (множественная бугорчатая ксантома) — подразделяется на два подтипа: IIа, IIб. При IIа типе повышается уровень ХС ЛПНП, а при IIб типе картина дополняется умеренной формой гипертриглицеридемии за счет возрастания ЛПОНП. Наиболее тяжелой формой является гомозиготная гиперхолестеринемия (частота составляет 1:1 000 000), при этом уровень холестерина плазмы достигает 12-25 ммоль/л. При гетерозиготной форме, частота которой 1:500, уровень холестерина колеблется в пределах 6-13 ммоль/л. При гомозиготной форме отсутствуют, а при гетерозиготной снижено число рецепторов для ЛПНП. В норме ЛПНП связываются с рецепторами, поглощаются клетками, включаются в лизосомы, где белки разрушаются, а высвободившийся холестерин подавляет активность основного фермента синтеза холестерина (ГМГ-КоА-редуктазы). При дефиците рецепторов активность этого фермента не подавляется, что ведет к повышенному синтезу холестерина.
| Гиперлипидемии представляют собой заболевания, при которых в результате нарушения синтеза, транспорта и расщепления липопротеидов повышается уровень холестерина и/или триглицеридов в плазме крови. Поскольку липиды крови вследствие их нерастворимости в воде транспортируются только в виде комплексов с белками, то правильнее употреблять термин «гиперлипопротеидемия» |
Клинические признаки заболевания проявляются на втором — третьем — четвертом десятилетии жизни и зависят от уровня холестерина в плазме. Наиболее типичными клиническими проявлениями являются кожные ксантомы, которые обычно расположены на коже разгибательных поверхностей суставов, в области ягодиц, шеи, подбородка. Часто встречаются сухожильные ксантомы. Преимущественная локализация их на ахилловом сухожилии, сухожилиях разгибателей ладоней и стоп. Офтальмологические изменения характеризуются роговичными липемическими дугами, периорбитальными ксантелазмами.
Изменения со стороны сердечно-сосудистой системы определяются развитием коронарного атеросклероза: появляются боли стенокардитического характера. По данным ЭхоКГ обнаруживается стеноз аорты, утолщение створок аортальных клапанов. Ангиография выявляет неравномерное сужение и воронкообразную деформацию проксимальной части венечных артерий. Прогрессирование атеросклеротического процесса способствует развитию инфаркта миокарда. Прогноз при данной форме гиперлипидемии зависит от степени поражения сосудистого русла атеросклеротическим процессом. Лечение, как правило, включает комбинированную лекарственную терапию на фоне диеты.
При III типе гиперлипопротеидемии накопление ремнантов хиломикронов и ЛППП приводит к увеличению содержания холестерина и триглицеридов. Нарушения липидного обмена при этом типе гиперлипидемии обусловлены наследственным дефектом апопротеина Е, который обычно сочетается с ожирением, сахарным диабетом, гипотиреозом. Частота встречаемости III типа гиперлипопротеидемии 1:5000. Клинические проявления замечены после 20 лет. Отличительной особенностью является высокая степень поражения атеросклеротическим процессом всего сосудистого русла. Наряду с симптоматикой ишемической болезни сердца имеются признаки поражения периферических сосудов, нередко с явлениями перемежающейся хромоты, напоминающие симптомы облитерирующего эндартериита. Характерно наличие кожных ксантом желтого или оранжевого цвета с локализацией на ладонях, в области локтей, коленей, ягодиц и реже на сухожилиях. Часто у больных встречается нарушение толерантности к углеводам: нагрузка углеводами приводит к резкому возрастанию уровня триглицеридов в плазме. Лечение сводится к устранению любых причин, отягощающих заболевание (гипотиреоз, диабет, ожирение), назначению гиполипемических препаратов.
Повышение содержания триглицеридов в сыворотке крови, взятой у пациентов с IV типом гиперлипидемии, обусловлено накоплением ЛПОНП, часто сопровождающимся умеренной гиперхолестеринемией при нормальной ХС ЛПНП. Частота встречаемости этого заболевания в популяции 0,2 — 0,3%. Клинические проявления комбинированной семейной гипертриглицеридемии обычно наблюдаются у взрослых и характеризуются атеросклеротическим поражением коронарных и периферических сосудов. Возможно развитие панкреатита, проявляющегося приступами абдоминальных болей и диспептическими явлениями. Для больных гипертриглицеридемией типична особенность жировой прослойки лица и области шеи — так называемое «лицо Луи-Филиппа». Кожные проявления — ксантомы — встречаются нечасто. У большинства пациентов имеется нарушение толерантности к глюкозе. Основные направления лечения сводятся к соблюдению модифицированной жировой диеты, направленной на нормализацию веса тела, ограничению сахара и избытка алкоголя, поощрению физической активности. При неэффективности может потребоваться лекарственная терапия.
Причиной выраженной триглицеридемии при V типе гиперлипопротеидемии является избыток и хиломикронов, и ЛПОНП. В отличие от гиперлипопротеидемии I типа данное нарушение редко проявляется в детстве. Клинические проявления семейной гипертриглицеридемии мало отличаются от клиники гиперлипопротеидемий IV типа. Также заболевание проявляется на втором — третьем десятилетии жизни ожирением, появлением эруптивных ксантом. На переднем плане стоит более выраженный абдоминальный синдром, сопровождающий тяжелое течение панкреатита, вплоть до развития панкреонекроза. При этом типе гиперлипопротеидемии снижена толерантность как к жирам, так и к углеводам.
Гиперлипопротеидемия V типа является вторичным фактором риска развития атеросклероза за счет накопления ЛПОНП.
Каждый из фенотипов гиперлипопротеидемий может быть как первичным, так и вторичным. Среди вторичных причин гиперлипопротеидемии чаще всего встречаются диабет, гипотиреоз, воспалительные заболевания почек, ожирение (табл. 2).
Таблица 2. Этиология фенотипов гиперлипоротеидемий
Упомянутые пять типов гиперлипопротеидемий не исчерпывают всего разнообразия нарушений липидного обмена. Прежде всего это касается такой довольно частой формы нарушений, для которой характерно снижение ХС ЛПВП. При этом гиперлипопротеидемия как таковая отсутствует, может даже наблюдаться снижение уровня общего холестерина, однако в липидном составе крови может определяться атерогенный сдвиг. Для характеристики атерогенной направленности липидного спектра рассчитывают индекс атерогенности, который равен отношению содержания ХС в ЛПНП и ЛПОНП к его содержанию в ЛПВП. В норме он не должен превышать 4,0 (у детей — 2,0). Таким образом, термин гиперлипопротеидемия не является всеохватывающим для характеристики сдвигов в липидном составе, поэтому более правильно пользоваться термином дислипидемия (дислипопротеидемия).
Многообразие типов дислипопротеидемий и их клинических проявлений указывает на то, что нарушение липидного гомеостаза может происходить на любом уровне, следовательно, не может быть стандартного подхода к лечению этой категории больных. Необходимо индивидуализировать коррекцию дислипопротеидемии в зависимости от типа нарушения липидного обмена, клинического варианта течения. Цель лечения — свести к минимуму риск развития атеросклероза сосудов, ишемической болезни сердца и панкреатита.
Лечение гиперлипидемий всегда начинается с диеты. Основными принципами гиполипидемической диеты являются: снижение веса при его избытке; общая калорийность диеты обеспечивается на 55% углеводами, 10-15% белками и до 30% жирами, включая по 10% насыщенных, мононенасыщенных и полиненасыщенных жирных кислот, холестерина менее 300 мг/день и 35 мг/день клетчатки, получаемой в основном в виде бобовых, а также других овощей и фруктов. Если стандартная диета неэффективна, то потребление жира следует снижать до 20-25%, а холестерина до 150 мг/день и меньше.
Некоторые пациенты с гиперлипидемией не реагируют должным образом на диету и коррекцию других причинных факторов. В таких случаях требуется медикаментозное лечение, но с обязательным продолжением соблюдения диеты. Фармакотерапия дислипопротеидемии достаточно сложна и многообразна. По принципу действия все гиполипидемические препараты могут быть разделены на следующие основные группы.
При неэффективности консервативной терапии пациентам с высокой гиперхолестеринемией показаны хирургические методы коррекции дислипопротеидемии, в частности ЛПНП-аферез через колонки с моно- и поликлональными антителами к ЛПНП и каскадную плазмофильтрацию через колонки с гепарином. В рекомендациях ВОЗ по лечению дислипопротеидемии выделяются пять групп наблюдения.
Группа А включает лиц с умеренной гиперхолестеринемией: содержание холестерина в сыворотке крови 200 — 250 мг/дл (5,2 — 6,5 ммоль/л), триглицеридов менее 200 мг/дл ( 7,8 ммоль/л), и/или триглицеридов выше 500 мг/дл (>5,6 ммоль/л). Пациенты с уровнем холестерина более 300 мг/дл (>7,8 ммоль/л) и с нормальным содержанием триглицеридов обычно имеют семейную гиперхолестеринемию и особенно высокий риск ИБС. Терапия обычно включает диету и одно или два гиполипидемических лекарства: секвестранты желчных кислот в сочетании с одним из фибратов (или ингибиторов синтеза холестерина) либо с никотиновой кислотой. Для хиломикронемии не существует подходящей медикаментозной терапии, она лечится диетой с низким содержанием жиров. Ремнантная гиперлипидемия (тип III) обычно проявляется в виде значительного повышения как холестерина, так и триглицеридов. Она очень часто связана с коронарным и периферическим атеросклерозом, в большинстве случаев требуется лечение диетой и лекарствами, обычно фибратами. Семейная гипертриглицеридемия, подобно хиломикронемии, может привести к острому панкреатиту. Она часто сопровождается диабетом. В лечении необходимы: контроль массы тела, диета, в тяжелых случаях — фибраты или никотиновая кислота.
Одним из важнейших аспектов медицины является профилактика. Правильнее начинать ее в с раннем возрасте, когда еще нет никаких признаков дислипопротеидемии. Такая профилактика получила название первичной, в отличие от вторичной, при которой превентивные мероприятия проводятся при уже имеющихся признаках атеросклероза. Цель первичной профилактики — не допустить развития заболевания, вторичная направлена на стабилизацию состояния и предотвращение серьезных осложнений. Основу профилактических мероприятий составляет работа по формированию здорового образа жизни, отказу от курения, неумеренного потребления алкоголя, внедрению принципов рациональной диеты. Немаловажное значение имеет борьба с избыточным весом, сидячим образом жизни. Решающую роль отводят мерам по нормализации артериального давления, уровню сахара и содержанию липидных фракций крови. Первичная профилактика гиперлипопротеидемий и связанных с ними заболеваний проводится среди детей, родители которых имеют нарушения липидного обмена, ранние признаки коронарного атеросклероза. Массовые профилактические мероприятия должны и могут принести большую пользу в тех случаях, когда осуществляются в детском и юношеском возрасте.
Как определить фенотип гиперлипопротеидемии?
Для определения фенотипа гиперлипопротеидемии необходимо знать концентрации триглицеридов, общего холестерина и холестерина липопротеидов низкой плотности (ЛПНП). Кроме того, необходимо оценить присутствие хиломикрон или липопротеидов очень низкой плотности (ЛПОНП). Так как уровни липидов в плазме имеют значительные биологические вариации в разные дни, диагностика повышенного уровня липидов должна основываться на двух анализах, взятых с интервалом две — три недели. Для измерения уровня общего холестерина и холестерина липопротеидов высокой плотности (ЛПВП) нет необходимости в предварительном голодании. Триглицериды, как правило, измеряются в образцах плазмы или сыворотки через 12 часов после последнего приема пищи, обычно утром; разрешается прием воды или других жидкостей, не содержащих жиры. Исследования должны проводиться не ранее чем через три — четыре недели после серьезной операции, перенесенного инфаркта миокарда. В большинстве лабораторий уровень холестерина, входящий в состав ЛПНП, рассчитывается исходя из уровня общего холестерина, триглицеридов и ХС ЛПВП. Этот расчет обычно проводится по формуле Фридвальда:
ХС ЛПНП (мг/дл) = ОХ — триглицериды/5 — ХС ЛПВП
ХС ЛПНП (ммоль/л) = ОХ — триглицериды/2,2 — ХСЛПВП
Эта формула справедлива при значениях триглицеридов 7,8 ммоль/л ( >300 мг/дл) — выраженной гиперхолестеринемией. Уровень триглицеридов выше 2,0 ммоль/л для мужчин и 1,5 ммоль/л для женщин требует проведения коррекции. Риск развития атеросклероза сосудов увеличивается при показателе ХС ЛПНП >4,2 ммоль/л (164 мг/дл), ХС ЛПВП