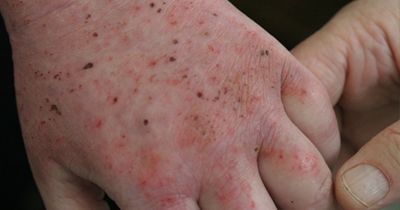
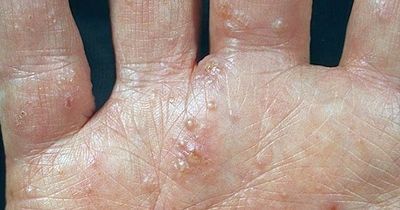
Что такое дисгидротическая экзема
Почему появляется дисгидротическая экзема и каковы ее основные признаки
Экзема — общее название дерматологического заболевания, для которого характерен зуд. Склонность к появлению экземы объясняется атопией, поэтому часто она носит хронический характер.
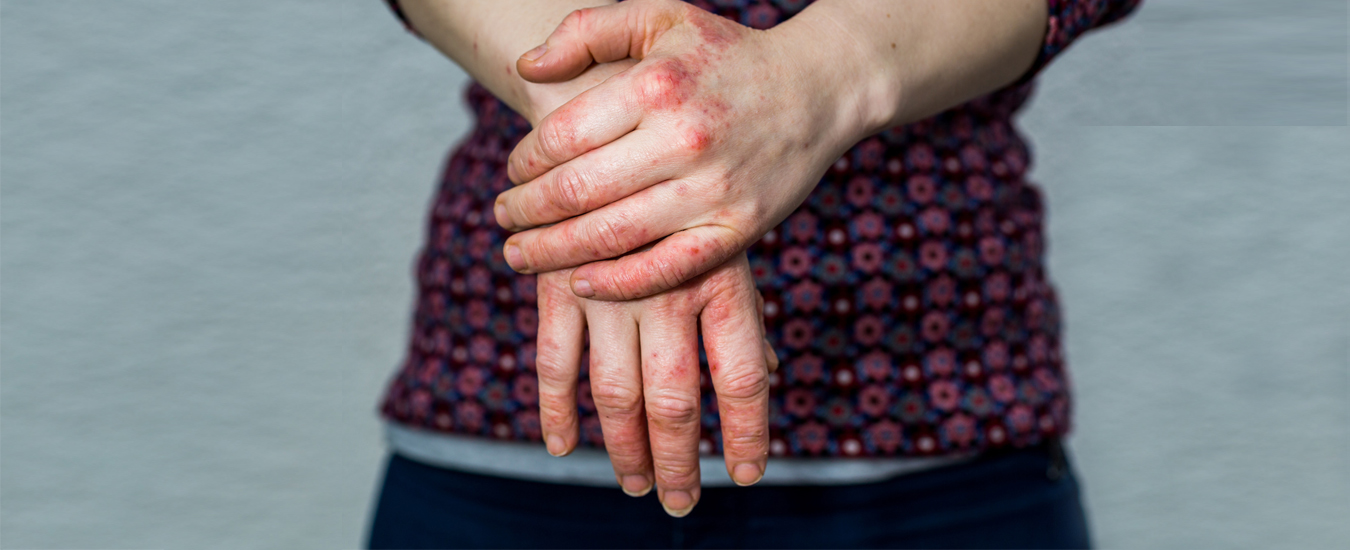
Дисгидротическая экзема — один из типов дерматита, который довольно легко идентифицировать благодаря характерному признаку — сыпи в виде пузырьков. Возникают высыпания на кистях рук, особенно в районе пальцев и ладоней, а также на стопах, причиняя нестерпимый зуд. Пузырьки хочется расчесать до крови, но делать этого нельзя, чтобы не присоединилась бактериальная инфекция.
Причины дисгидротической экземы
Врачи точно не знают причин возникновения этого вида экземы, но достоверно известны несколько провоцирующих факторов:
То есть к возникновению дисгидротической экземы приводят внутренние и внешние факторы, главные из которых — генетическая предрасположенность, атопия и контакт с химическими веществами.
Ухудшить течение экземы может гипергидроз, а также климатические условия, например, жара, повышенная влажность. Некоторым пациентам могут быть рекомендованы инъекции ботулотоксина, чтобы уменьшить потливость, если именно этот фактор становится причиной регулярно обостряющейся экземы или ее тяжелого течения.
Типичные симптомы дисгидротической экземы
Самый главный признак этого вида экземы — пузырьки, которые чешутся. Кроме того можно наблюдать:
Симптоматика типична для всех типов экзем, но именно при дисгидротической возникают везикулы. Если обследовать кожу под микроскопом, то можно заметить скопление воды между клетками кожи, чрезмерное ороговение верхнего слоя эпидермиса, утолщение отдельных клеточных слоев. Человек может чувствовать натяжение, сухость и даже боль. Кожа воспалена и не может выполнять в полной мере барьерную функцию.
Дисгидротическая экзема: причины и лечение заболевания
Дисгидротическая экзема (дисгидроз) – один из видов экземы, поражающий кожу ладоней и стоп, в том числе и пальцев. Обычно (в 80%) диагностируется дисгидротическая экзема на пальцах рук и ладошках. Поражения ступней наблюдаются гораздо реже.
Причины дисгидротической экземы
Дисгидрозная экзема входит в число заболеваний, характеризующихся размытой этиологией. Обычно она провоцируется сочетанием нескольких факторов.
Основной причиной дисгидроза служит наследственная предрасположенность, связанная с генной мутацией. Еще одна частая причина – сбои в секреторной деятельности потовых желез, из-за чего часто потеют ладони и ступни.
Повышается риск развития болезни при:
Дисгидротическая экзема кистей рук и стоп может проявляться у детей младше трех лет. Обычно подобная ситуация наблюдается при предрасположенности к диатезу.
Болезнь встречается с одинаковой частотой у представителей обоих полов. Но у женщин она чаще всего развивается в 20-25 лет, а у мужчин – в 35-40. Подобная ситуация объясняется тем, что у женщин катализатором заболевания часто служит беременность. Обычно после родов признаки экземы исчезают, но при благоприятных условиях они могут возвратиться.
Жители городов по сравнению с сельским населением болеют чаще. Особенно подвержены болезни лица, кожа которых постоянно контактирует с агрессивными веществами: мойщики, уборщицы, сотрудники химических предприятий, штукатуры, маляры.
Дисгидротическая экзема на фото
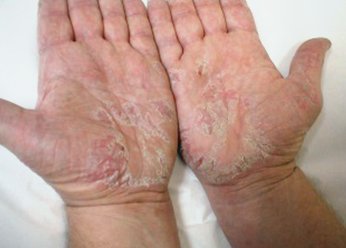
Фото 1.
Дисгидротическая экзема ладоней
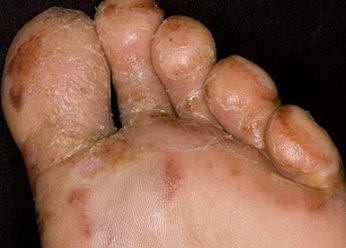
Фото 2.
Дисгидротическая экзема стоп ноги взрослого человека
Симптомы дисгидротической экземы
На фото дисгидротической экземы хорошо заметны ее проявления в виде множественных многокамерных меленьких пузырьков с плотной оболочкой, заполненных прозрачной жидкостью. Сначала они покрывают боковые поверхности пальцев, а затем распространяются на ладони и кисти. Располагаются группами, нередко объединяются, образуя большие волдыри. Пузырьки могут вскрываться при расчесывании либо самопроизвольно, приводя к появлению ранок. Ткани становятся отечными и горячими.
Постепенно пузырьки присыхают, образуя серозно-гнойные корочки либо вскрываются, формируя «серозные колодцы». Может ухудшаться состояние ногтей. Как и при других видах экземы, пациент испытывает сильный зуд и болезненность. В некоторых случаях сначала появляется зуд, а сыпь обнаруживается позже.
После заживления эрозий на теле появляются гиперпигментированные участки, кожа утолщается и пересыхает, начинает шелушиться, покрывается трещинами, на ней четче проявляется кожный рисунок.
Характерная особенность болезни – одновременное присутствие всех стадий воспалительного процесса, что хорошо заметно на фото дисгидротической экземы кистей рук.
При дисгидрозе увеличивается риск проникновения кожных инфекций. В результате пузырьки наполняются гноем. В тяжелых случаях увеличиваются лимфоузлы, поднимается температура, ухудшается самочувствие, наблюдается интоксикация организма, возможно заражение крови, что требует срочной госпитализации.
Лечение дисгидротической экземы
Сначала следует установить правильный диагноз. Обычно для этого доктору достаточно визуального осмотра. Но, чтобы дифференцировать экзему от других дерматологических заболеваний, он может направить на лабораторный анализ (сдачу кожного соскоба и посев жидкости).
Лечение дисгидротической экземы на пальцах рук начинают из устранения причины. Если патология вызвана внутренней болезнью, то следует вылечить ее либо стабилизировать состояние (например, компенсировать сахарный диабет). С этой целью рекомендуется исключить контакты с раздражающими веществами, восстановить функционирование щитовидной железы, свести к минимуму возможность стрессовых ситуаций.
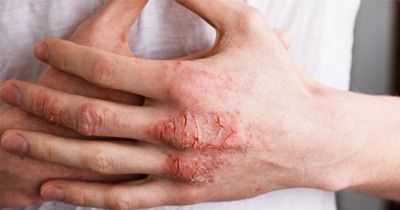
Не стоит заниматься самолечением, что может сильно усугубить ситуацию и существенно затянуть острый период. Посмотрите на фото дисгидротической экземы на пальцах рук, чтобы увидеть какие страдания придется испытывать в течение нескольких месяцев.
Нельзя использовать лекарства, которые назначили знакомой с таким же диагнозом. При дисгидрозе врач подбирает лечение индивидуально для каждого пациента. Он учитывает стадию болезни, внешний вид высыпаний, наличие пиодермии.
Медикаментозная терапия дисгидротической экземы включает прием:
При необходимости врач назначит глюкокортикостероидные мази. Но пользоваться ими можно только до снятия острой симптоматики. При длительном использовании они вызывают привыкание и становятся причиной атрофии кожи.
При нагноениях понадобятся антисептические мази. Предварительно рекомендуется обработать кожу антибактериальным средством.
Подсушить и заживить серозные колодцы позволят антиэкссудативные мази. Подобным действием обладают средства, содержащие, цинк, ихтиол, деготь. В их число входит цинко-нафталановая паста «Лостерин».
При дисгидротической экземе на руках и ногах довольно тяжело добиться ремиссии. Поэтому рекомендован комплексный подход, при котором медикаментозная терапия сочетается с фитотерапией и физиотерапевтическими процедурами. Стратегию лечения должен подбирать врач, учитывая результаты анализов и индивидуальные особенности организма.
При использовании фитотерапии рекомендованы травяные ванночки (с отваром череды, ромашки, мяты, чистотела, шалфея, тысячелистника). В целебную жидкость опускают руки или ноги на 20 минут, а затем наносят крем.
Отличным дополнением станут физиотерапевтические процедуры:
Они повышают сопротивляемость организма и его защитные способности, позволяют уменьшить прием лекарств.
Еще одна составляющая лечения – диета, требующая отказа от копчености, консервации, острой и соленой пищи, сладостей, цитрусовых, алкоголя, кофе. Основную часть рациона должны составлять супы, каши, молочные и овощные блюда. Диета не только снимет обострение, но и поможет восстановить функционирование пищеварительной системы и нормализовать обменные процессы.
Для дисгидротической экземе ладоней, фото показывает ее проявления, острая фаза может продолжаться несколько месяцев. Поэтому важно не только продлить ремиссию, но и сократить острый период.
Крем Лостерин в монотерапии дисгидротической экземы стопы
Лостерин уже через неделю предоставляет положительную динамику при лечении дисгидротической экземы кистей рук, фото позволяет увидеть результат: останавливаются воспалительные процессы, исчезает зуд и покраснения, кожа присушивается, уменьшается шелушение, трещины эпителизируются. При дальнейшем использовании Лостерина трещины полностью исчезают (через 10 дней).
Средства линии Лостерин характеризуется сбалансированным составом. Активные вещества (нафталан, мочевина, оксид цинка, масла, экстракты лекарственных растений) входят в состав препаратов в оптимальном сочетании, что позволяет оказывать эффективное терапевтическое действие при дерматологических проблемах. Еще одно достоинство Лостерина – он не содержит гормонов, красителей и отдушек, не вызывает привыкания. Крем и цинко-нафталановая паста Лостерин рекомендованы для ежедневного длительного использования. Они применяется не только для лечения дисгидротической экземы на пальцах рук и ног, но и в профилактических целях – для продления ремиссии.
Профилактика дисгидротической экземы
Чтобы продлить период ремиссии, необходимо придерживаться диеты, защищать кожу от воздействия химических веществ, холода, дождя и снега. При работах по дому следует пользоваться резиновыми перчатками. Рекомендуется отказаться от меховых, шерстяных и дешевых синтетических изделий.
Нужно придавать важное значение гигиене. Лучше не пользоваться обычным мылом, способным вызвать аллергию. Стоит отдать предпочтение крем-мылу и гелю для душа Лостерин.
Лечение дисгидротической экземы
Симптомы заболевания
Основной внешний признак дисгидротический экземы — везикулы. Это наполненные жидкостью пузырьки диаметром от 1 до 5 мм. Появлению пузырьков предшествует зуд, который продолжается на протяжении всего периода патологии. Кожные высыпания покрывают ладони, тыльные стороны кистей, боковые части пальцев или стопы.
На более поздних стадиях, везикулы лопаются и образуют эрозии. Заживающие эрозии образуют корочки.
Хронические измененные участки кожи характеризуются утолщением, шелушением, образованием трещин, гиперпигментацией. При попадании в пораженную кожу бактерий и микроорганизмов, дисгидротическая экзема возвращается. На этот раз могут образовываться гнойные воспаления, общее состояние больного ухудшается. Патология сопровождается повышенной температурой, отечностью, увеличиваются лимфоузлы, близкие к пораженным участкам кожи.
Причины патологии
Толчком для развития экземы могут стать заболевания эндокринной или нервной систем, нарушения обмена веществ, иммунные сбои. Спровоцировать патологию может сильный стресс. Экзема может стать результатом воздействия на кожу химических средств. Еще одна причина заболевания — гипергидроз. Не стоит исключать и наследственную предрасположенность к аллергиям.
Диагностика
Яркая клиническая картина упрощает диагностику дисгидротической экземы. Внешний осмотр пораженных зон в большей части случаев позволяет сразу же поставить диагноз.
Дополнительные исследования могут понадобиться при подозрении на наличие других заболеваний.
Для подтверждения диагноза, исключения ряда причин и назначения лечения могут потребоваться:
Лечение
Диагностикой и лечением заболевания занимается дерматолог. В первую очередь специалист назначает диету, исключающую аллергенные продукты, острую и сильно соленую пищу, алкоголь.
В быту следует избегать взаимодействие с распространенными аллергенами. Если заболевание распространяется на ногах, рекомендовано ношение свободной обуви и носков из натуральных материалов.
В период высыпания назначаются примочки для снятия симптомов. Для лечения нередко назначают мази по особым рецептам. Для комплексного медикаментозного лечения дисгидротической экземы врач выписывает противоаллергические препараты для внутреннего применения. Положительное воздействие на лечение оказывают солевые ванны.
Для профилактики осложнений важно соблюдать правила личной гигиены. Для успокоения кожи применяются ванночки с ромашкой и другими натуральными веществами.
Физиотерапия — эффективный метод лечения экземы. Среди таких процедур:
Физиотерапия помогает и в восстановлении нервной системы. Для этого назначаются электросон, фитованны и другие процедуры.
Дисгидротическая экзема
Дисгидротическая экзема, истинная (идиопатическая) экзема
Вначале отмечается появление эритемы, на фоне которой формируются пузырьки (микровезикулы), величиной с булавочную головку, а также преимущественно экссудативные папулы и пустулы. В центре очага поражения микровезикулы вскрываются, серозный экссудат поступает на поверхность кожи, образуя участки мокнутия с мацерированным и слущивающимся роговым слоем (Eczema madidans). При внимательном осмотре очага поражения можно обнаружить многочисленные «точечные» эрозии, из которых на поверхность выступают небольшие капли серозного экссудата (серозные колодцы).
Несмотря на выраженный полиморфизм, характерный для экземы, иногда имеет место превалирование одного из морфологических элементов, что позволяет диагностировать указанные выше формы истинной экземы. Следует отметить, что переход острой мокнущей экземы в хроническую, чаще всего совершается постепенно, сопровождается нарастающей инфильтрацией тканей, переходом активной гиперемии в пассивную. Хронический экзематозный процесс нередко обостряется в результате появления активной гиперемии, микровезикул, мокнутия, усиления зуда.
У детей идиопатическая экзема возникает в возрасте 2—6 мес, проявляется симметрично расположенными на лице (область щек), верхних или нижних конечностях эритематозно-сквамозными и экссудативно-папулезными высыпаниями, имеющими нечеткие границы, микровезикулами, сопровождается сильным зудом. Однако чаще всего проявление детской формы экземы характеризуется сочетанием признаков истинной, микробной и себорейной форм экземы. На фоне яркой, сочной, отечной эритемы располагаются серозные папулы, микровезикулы, которые быстро вскрываются, образуя типичные эрозии, крупные мокнущие участки, частично покрытые серозными корками.
К разновидностям истинной экземы относятся пруригинозная и дисгидротическая формы.
Пруригинозная экзема
У детей пруригинозная форма экземы развивается обычно в возрасте 4—6 мес (в отличие от себорейной и истинной форм экземы, начинающихся в первые недели и месяцы жизни), характеризуется стойким белым дермографизмом, отражающим преобладание тонуса симпатического отдела вегетативной нервной системы. Описанные выше поражения у детей располагаются на отечном, эритематозном фоне и часто сочетаются с бронхиальной астмой.
Дисгидротическая экзема
Больных часто беспокоит сильный зуд. Пузырьки могут вскрываться, превращаясь в ссадины, или подсыхать, образуя плоские желтоватые корочки. В дальнейшем возникают резко ограниченные очаги поражения, имеющие ярко выраженную «воспалительную» окраску, что отличает дисгидротическую экзему от истинного дисгидроза и эпидермофитидов ладоней (при дисгидротической эпидермофитии в покрышках пузырей на своде стоп находят нити мицелия гриба эпидермофитона). 5 августа 2019
Экзема
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ ЭКЗЕМОЙ
Шифр по Международной классификации болезней МКБ-10
L30
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
L30.0 Монетовидная экзема
L30.1 Дисгидроз (помфоликс)
L30.2 Кожная аутосенсибилизация (экзематозная)
L30.3 Инфекционная экзема
Этиология и патогенез
Экзема развивается в результате комплексного воздействия этиологических и патогенетических факторов, в том числе нейроэндокринных, метаболических, инфекционно-аллергических, вегето-сосудистых и наследственных. Заболевание вызывается экзогенными (бактериальными и грибковыми инфекционными агентами, химическими веществами, физическими факторами, лекарственными средствами, пищевыми продуктами и др.) и эндогенными факторами (антигенными детерминантами микроорганизмов из очагов хронической инфекции).
Генетическая предрасположенность определяет нарушение иммунной регуляции, функции нервной и эндокринной систем. При экземе отмечают полигенное мультифакториальное наследование с выраженной экспрессивностью и пенетрантностью генов. При заболевании одного из родителей (преимущественно матери) вероятность развития экземы у ребенка составляет около 40%, при наличии заболевания у обоих родителей – 50-60%. Важное патогенетическое значение в развитии и дальнейшем течении экземы, особенно у детей, имеет патология желудочно-кишечного тракта и гепатобилиарной системы, сопровождающаяся ферментопатиями, дискинезиями, нарушением мембранного пищеварения и всасывания. Несостоятельность кишечного барьера, наиболее характерная для детей раннего возраста, приводит к всасыванию в кровь недостаточно переваренных продуктов, в том числе нерасщепленного белка.
В структуре кожной патологии экзема составляет 30-40%.
Клиническая картина
Cимптомы, течение
В зависимости от особенностей клинической картины выделяют следующие формы заболевания:
— экзема истинная (идиопатическая, дисгидротическая, пруригинозная, роговая (тилотическая);
— экзема микробная (нумулярная, паратравматическая, микотическая, интертригинозная, варикозная, сикозиформная, экзема сосков и околососкового кружка молочной железы женщин);
— экзема себорейная;
— экзема детская;
— экзема профессиональная.
Каждая из них может протекать остро, подостро или хронически.
Острая стадия заболевания характеризуется появлением на эритематозной и отечной коже везикул, точечных эрозий с мокнутием («серозные колодцы»), серозных корочек, экскориаций, реже — папул и пустул (со стерильным содержимым). Наряду с инволюцией сыпи происходит образование новых элементов, поэтому для истинной экземы типичен полиморфный характер высыпаний. В зависимости от эволюции морфологических элементов выделяют ряд стадий экземы: эритематозную (erythematosa), папулезную (papulosa), везикулезную (vesikulosa), мокнущую (madidans), корковую (crustosa).
Подострая стадия заболевания характеризуется эритемой, лихенификацией, чешуйками и экскориациями.
Хроническая стадия заболевания характеризуется инфильтрацией и усилением кожного рисунка пораженного участка, поствоспалительной гипо- и гиперпигментацией.
Постоянными признаками экземы являются зуд, усиливающийся при обострении заболевания, жжение, болезненность в очагах поражения.
Истинная экзема (идиопатическая). В острой стадии характеризуется везикулами, гиперемией, точечными эрозиями с мокнутием, серозными корочками, экскориациями, реже – папулами и пустулами. Границы очагов при истинной экземе нечеткие. Процесс симметричный, чаще локализуется на лице и конечностях с чередованием участков здоровой и пораженной кожи («архипелаг островов»). Может распространяться на другие участки кожного покрова вплоть до эритродермии. Наблюдается зуд умеренной интенсивности. При переходе в хроническую стадию заболевания нарастают явления инфильтрации, гиперемия становится застойной, появляются лихенификация и трещины. Нередко процесс осложняется пиогенной инфекцией (экзема импетигинозная).
Дисгидротическая экзема (разновидность истинной экземы) характеризуется появлением на боковых поверхностях пальцев кистей и стоп, на коже ладоней и подошв зудящих пузырьков, везикул, иногда многокамерных, с плотной покрышкой, величиной с булавочную головку. Располагаясь глубоко в эпидермисе пузырьки, просвечивают сквозь него, напоминая зерна сваренного риса. После вскрытия плотных покрышек пузырьков образуются эрозии с мокнутием и серозные корки, трещины и шелушение.
Пруригинозная экзема характеризуется мелкими, зудящими папуловезикулами на плотном основании, невскрывающимися и не образующими корок, локализующимися на лице, разгибательных поверхностях конечностей, локтевых и коленных сгибах, половых органах. Течение процесса хроническое с развитием на фоне высыпаний инфильтрации и лихенификации.
Микробная экзема проявляется ассиметричными очагами поражения, центральная часть которых покрыта гнойными и серозными корками, после снятия которых обнажается эрозивная поверхность с мокнутием в виде «колодцев». Границы очагов четкие, ограничены бордюром из отслаивающегося эпидермиса. Высыпания сопровождаются интенсивным зудом.
Паратравматическая (околораневая) экзема развивается в области послеоперационных рубцов, при переломах костей, остеосинтезе, местах неправильного наложения гипсовых повязок. Характеризуется возникновением островоспалительной эритемы, экссудативных папул и/или пустул, образованием корок. Возможно поверхностное склерозирование кожи и отложение гемосидерина в тканях.
Варикозная экзема возникает на фоне варикозной болезни. Развитию заболевания способствуют травмы, мацерация кожи, нерациональная наружная терапия варикозных язв. Очаги поражения локализуются на нижних конечностях, преимущественно в области нижней трети голеней, часто в непосредственной близости с варикозными язвами, участками склерозирования кожи.
Сикозиформная экзема развивается на фоне вульгарного сикоза, при этом процесс распространяется за пределы области оволосения, отмечаются «серозные колодцы», мокнутие и зуд, со временем появляется лихенификация кожи. Процесс, как правило, локализуется на верхней губе, подбородке, подмышечной области, лобке.
Экзема сосков часто является следствием травмы при вскармливании ребенка или осложнением чесотки, но в некоторых случаях причина заболевания остается неизвестной. Экзема сосков характеризуется развитием на фоне незначительной эритемы слабо выраженной инфильтрации, мокнутия с наличием серозно-геморрагических корок, шелушения, возможно появление трещин и пустул. Экзема сосков обычно имеет двусторонний характер и не сопровождается уплотнением соска.
Себорейная экзема чаще начинается на волосистой части головы. Очаги поражения обычно локализуются в заушных областях и на шее, не имеют четких границ, сопровождаются экссудацией и образованием себорейных корок желтоватого или грязно-серого цвета, выраженным зудом. Процесс развивается на фоне жирной себореи. Характерные признаки заболевания – появление желтовато-розовых эритематозных инфильтрированных пятен с четкими или расплывчатыми границами, мелкопластинчатого шелушения в виде чешуек желтого цвета жирной консистенции. Возможна серозно-гнойная экссудация, когда образуются серозно-гнойные влажные, жирные корки. В области волосистой части головы волосы склеены экссудатом, имеются чешуйки и корки.
Экзема у детей проявляется клиническими признаками истинной, себорейной и микробной экземы. Признаки экземы у детей чаще возникают в возрасте 3-6 месяцев. В клинической картине преобладают процессы экссудации: ярко выражены гиперемия, отечность, мокнутие, наслоение серозных корок. Появляется, так называемый, «молочный» струп или «молочные» корки. Эритематозные очаги имеют блестящую поверхность, горячие на ощупь. Дети страдают от бессонницы и зуда. Течение экземы хроническое, рецидивирующее, нередко с трансформацией в атопический дерматит.
Профессиональная экзема развивается при изменении аллергической реактивности организма под воздействием производственных аллергенов (химических, бактериологических и др.). Профессиональными аллергенами являются аминные отвердители, синтетические клеи, парафенилендиамин, динитрохлорбензол, эпоксидные смолы, фенолформальдегид, пенициллин и полусинтетические антибактериальные препараты, соли тяжелых металлов, скипидар и его производные, соединения ртути, сплавы драгоценных и полудрагоценных металлов и др. При профессиональной экземе развивается реакция замедленного типа к веществу, которое применяется в производстве и является профессиональным аллергеном. Профессиональное заболевание развивается только у тех рабочих, у которых наблюдается изменение реактивности организма. Чаще всего профессиональная экзема развивается на открытых участках кожи, т.е. в местах контакта с раздражителем (лицо, шея, область грудины, тыл кистей, предплечья, голени). При исчезновении этиологического фактора заболевание достаточно быстро разрешается. При развитии поливалентной сенсибилизации устранение этиологического фактора не предупреждает развитие рецидивов. Профессиональная экзема часто сопровождается респираторными изменениями, бронхоспазмом, аллергическим ринитом, аллергическим конъюнктивитом. Заболевание может являться продолжением профессионального аллергического дерматита, токсикодермии. Больным профессиональной экземой проводится экспертиза трудоспособности и определяется степень инвалидности по профессиональному заболеванию.
Диагностика
Гистологическое исследование биоптатов кожи проводится по показаниям с целью дифференциальной диагностики. При остром процессе наблюдается спонгиоз, большое количество мелких пузырьков в эпидермисе; внутриклеточный отек в клетках шиповатого слоя; в дерме – расширение сосудов поверхностной сосудистой сети, отёк сосочков и лимфоидно-клеточная инфильтрация вокруг сосудов. При хроническом процессе в дерме наблюдается периваскулярный инфильтрат, состоящий из лимфоцитов, фибробластов, гистиоцитов, эозинофилов; в эпидермисе – акантоз, гиперкератоз, паракератоз, незначительный отек.
Диагноз профессиональной экземы подтверждается кожными пробами с предполагаемыми профессиональными раздражителями, аллергологическими, иммунологическими тестами, методами функциональной диагностики.
По показаниям назначаются консультации других специалистов: гастроэнтеролога, психоневролога, аллерголога, терапевта, эндокринолога.
Дифференциальный диагноз
Лечение
— прекращение прогрессирования заболевания;
— уменьшение зуда;
— разрешение высыпаний;
— профилактика рецидивов.
Общие замечания по терапии
Лечение экземы начинают с ограничения контактов с выявленными и потенциальными аллергенами и ирритантами. При всех формах экземы назначают общую гипосенсибилизирующую терапию, включающую антигистаминные препараты.
При локализации высыпаний на нижних конечностях и выраженной отечности по согласованию с терапевтом возможно назначение мочегонных препаратов, при нарушении периферического кровообращения: антиагрегантов и венотоников, при эндотоксемии с целью удаления из кишечника аллергенов, нерасщепленных компонентов пищи и патологических метаболитов, образующихся при дисбиозе –энтеросорбенты.
Показания к госпитализации.
наличие островоспалительных явлений, приводящих к утрате трудоспособности.
Схемы лечения.
Системная терапия.
1. Антигистаминные препараты.
В острой стадии экземы применяют антигистаминные препараты I поколения:
— акривастин (С) 8,0 мг перорально 2 раза в сутки в течение 10-20 дней [9,14]
или
— клемастин (С) 1,0 мг перорально 2 раза в сутки или 2,0 мг внутривенно или внутримышечно 2 раза в сутки в течение 10-20 дней [3,9]
или
— мебгидролин (С) 100 мг перорально 2 раза в сутки в течение 10-20 дней [9,14]
или
— хлоропирамин (В) 25 мг перорально 3-4 раза в сутки или 20-40 мг внутривенно или внутримышечно 1-2 раза в сутки в течение 10-20 дней [3,9,14]
или
— хифенадин (А) 25 мг перорально 2 раза в сутки в течение 10-20 дней [9]
или
— диметинден (С) 4 мг перорально 1 раз в сутки в течение 10-20 дней [3,6,9,14].
В дальнейшем используются препараты II и III поколений:
— лоратадин (А) 10 мг перорально 1 раз в сутки в течение 10-20 дней [3,9]
или
— цетиризин (А) 10 мг перорально 1 раз в сутки в течение 10-20 дней [3,9,14]
или
— левоцетиризин (А) 5 мг перорально 1 раз в сутки в течение 10-20 дней [3,14]
или
— дезлоратадин (А) 5 мг 1 раз в сутки перорально в течение 10-20 дней [3,9]
или
— фексофенадин (А) 120-180 мг перорально 1 раз в сутки в течение 10-20 дней [14].
2. Глюкокортикостероидные препараты применяют при наличии выраженного воспаления:
— бетаметазон динатрия фосфат+бетаметазона дипропионат (В) 2,0 мг/5,0 мг (1,0 мл) внутримышечно однократно (при необходимости повторяют через 10 суток, но не более 2 инъекций) [1,2]
или
— преднизолон (В) 25-30 мг в сутки перорально в течение 5-25 дней; назначении более 7 дней с дальнейшим снижением дозы на 5,0 мг каждые 5 дней до полной отмены препарата [1,2]
или
— дексаметазон (В) 0,004-0,008 мг (1,0-2,0 мл) в сутки в течение 3-7 дней [1,2].
3. При выраженном кожном зуде назначают транквилизатор с антигистаминным действием:
— гидроксизин (В) 25 мг перорально 2-4 раза в сутки в течение 3-4 недель [9,11].
4. При наличии выраженной экссудации назначают детоксикационную терапию:
— натрия хлорид (С) 200-400 мл 2-3 раза в неделю внутривенно капельно со скоростью 40-60 капель в минуту, на курс 3-5 вливаний [9]
или
— натрия хлорид + меглюмина натрия сукцинат+ калия хлорид +натрия гидроксид +магния хлорид (С) 200-400 мл 2-3 раза в неделю внутривенно капельно со скоростью 40-60 капель в минуту, на курс 3-5 вливаний [9].
6. При тилотической экземе в случаях выраженной инфильтрации, гиперкератоза и/или торпидности к проводимой терапии рекомендуется назначение ретиноидов:
— ацитретин (В) 10-25 мг в сутки перорально в течение 8-12 недель [5].
Наружная терапия
1. Примочки с 1% раствором танина, 2% раствором борной кислоты, 0,25% раствором серебра нитрата, ванночки с 0,01-0,1% раствором калия перманганата, раствором циндола 1-2 раза в сутки в течение 4-7 дней (D).
2. Антисептические наружные препараты (В) [4]
— раствор бриллиантового зеленого, спиртовой 1% наружно на область высыпаний 2-3 раза в сутки в течение 5-14 дней
или
— фукорцин, спиртовой раствор наружно на область высыпаний 2-3 раза в сутки в течение 5-14 дней
или
— метиленовый синий, водный раствор 1%, наружно на область высыпаний 2-3 раза в сутки в течение 5-14 дней
или
— хлоргексидина биглюконат, водный раствор 0,05% наружно на область высыпаний 2-3 раза в сутки в течение 5-14 дней.
3. Глюкокортикостероидные препараты:
— окситетрациклин+гидрокортизон, аэрозоль (В) 2 раза в сутки наружно в течение 5-7 дней [1,2,5]
или
— оксициклозоль, аэрозоль (В) 2 раза в сутки наружно в течение 7-10 дней [1]
или
— бетаметазона валериат, крем, мазь 0,1% (А) 1 раз в сутки наружно в течение 7-20 дней [10, 11]
или
— бетаметазон дипропионат, крем, мазь 0,025%, 0,05% (А) 2 раза в сутки наружно в течение 7-14 дней [10, 11]
или
— гидрокортизона 17-бутират, крем, мазь 0,1% (А) 2 раза в сутки наружно в течение 2-4 недель [11]
или
— клобетазола пропионат, крем, мазь 0,05% (А) 2 раза в сутки наружно в течение 7-10 дней [2, 11]
или
— метилпреднизолона ацепонат, крем, мазь 0,1% (А) 1 раз в сутки наружно в течение в течение 2-4 недель [10, 11]
или
— мометазона фуроат, крем, мазь 0,1% (А) 1 раз в сутки наружно в течение 2-4 недель [10, 11]
или
— алклометазона дипропионат, крем, мазь 0,05% (А) 2-3 раза в сутки наружно в течение 10-20 дней [1, 2].
4. По мере стихания острых воспалительных явлений используют пасты, содержащие 2-3% ихтиммол, березовый деготь, нафталанскую нефть, 0,5-1% серу, 2-5% борно-цинко-нафталановую пасту, 2-5% дегтярно-нафталановую пасту (D) [5]. Пасты назначают как самостоятельно, так и в сочетании с глюкокортикостероидами наружного применения.
5. Комбинированные лекарственные средства.
— гентамицин+бетаметазон+клотримазол (А) 2 раза в сутки наружно в течение 7-14 дней [2,10]
или
— бетаметазон+гентамицин (А) 2 раза в сутки наружно в течение 7-14 дней [2, 11]
или
— неомицин+натамицин+гидрокортизон (А) 2-4 раза в сутки наружно в течение 7-14 дней [9, 11]
или
— окситетрациклин+гидрокортизон (А) 2 раза в сутки наружно в течение 7-14 дней [9, 11]
или
— флуметазон+клиохинол (А) 2 раза в сутки наружно в течение 7-14 дней [10, 11]
или
— флуоцинола ацетонид+неомицин (А) 2 раза в сутки наружно в течение 7-14 дней [9, 11]
или
— бетаметазон+фузидовая кислота (А) 2 раза в сутки наружно в течение 7-14 дней [8, 9]
или
— гидрокортизон+фузидовая кислота (А) 2 раза в сутки наружно в течение 7-14 дней [10, 11].
6. Помимо микробной экземе эффективны мази, содержащие только антибактериальные препараты:
— гентамицин, мазь 0,1% (А) 2 раза в сутки наружно в течение 7-10 дней [3,5]
или
— клиндамицин, гель 1% (А) 2 раза в сутки наружно в течение 7-10 дней [5,8]
или
— фузидин натрий, гель 2% (А) 2 раза в сутки наружно в течение 7-10 дней [5,8]
или
— мупироцин 2% (А) 3 раза в сутки наружно в течение 7-10 дней [4]
или
— неомицин, аэрозоль (А) 2 раза в сутки наружно в течение 7-10 дней [4]
или
— тетрациклин, мазь 3% (А) 2 раза в сутки наружно в течение 7-10 дней [4]
или
— эритромицин, мазь 10000ЕД/г (А) 2 раза в сутки наружно в течение 7-10 дней [4].
Немедикаментозное лечение.
Физиотерапевтическое лечение.
Узкополосная средневолновая ультрафиолетовая терапия с длиной волны 311 нм, 4-5 раз в неделю, на курс от 25 до 30 процедур (С) [12].
В качестве лечебного фактора также используется низкоинтенсивное лазерное излучение красного спектра с длиной волны 0,632 мкм и инфракрасного с длиной волны 0,8-1,2 мкм, на курс 15-20 процедур при ограниченных формах (С) [5].
ПУВА-терапия (С) С 4 раза в неделю на курс 15-20 сеансов (в тяжелых случаях при распространенных высыпаниях) [12].
Критерии эффективности лечения
При своевременно начатой и адекватной терапии через 5-7 суток уменьшается выраженность воспаления, прекращается зуд и экссудация, прекращают появляться новые элементы, а старые начинают регрессировать. Клиническое выздоровление наступает на 20-25 сутки с момента начала лечения.
Экзема относится к хроническим дерматозам, с частыми рецидивами, поэтому целью поддерживающей терапии служит продление состояния клинической ремиссии и уменьшение частоты развития рецидивов. При достаточной эффективности лечения и профилактики ремиссия может продлиться в течение нескольких лет, а в ряд случаев – пожизненно.
Тактика при отсутствии эффекта от лечения
Консультации других специалистов, выявление и лечение соматической патологии.
ПРОФИЛАКТИКА
Режим больного экземой является охранительным: исключение контактов с возможными аллергенами, ограничение стрессовых ситуаций, водных процедур, соблюдение диеты, профилактическое использование смягчающих кремов, эмолиентов, корнеопротекторов, нейтральных моющих средств. Одежда не должна вызывать перегрева, не содержать шерстяных и синтетических компонентов, воздух в помещении должен быть увлажнен. В профилактике экземы важнейшими задачами являются правильный уход за кожей, а так же сведение к минимуму причин, приводящих к рецидивам. Больные с экземой должны находиться на диспансерном учете у дерматолога.
Информация
Источники и литература
Информация
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций