Что такое дисбактериоз у женщин
Как восстановить микрофлору влагалища?
Последнее обновление: 18.06.2020
Содержание статьи
Вагинальная микрофлора является особой экосистемой женского организма, обеспечивающей защиту детородных органов от инфекций, патогенных микроорганизмов и грибковых инфекций, которые способны вызвать развитие воспалительных процессов в матке, яичниках и самой вагине.
В таких случаях необходимо своевременно провести восстановление и нормализацию микрофлоры влагалища, чтобы не допустить развития ряда опасных заболеваний.
Ниже будет приведена информация о том, что представляет собой вагинальная флора, в чем ее важность для женского здоровья и последующего деторождения, какие причины влияют на нарушение ее баланса. Также мы рассмотрим, как восстановить и нормализовать микрофлору влагалища лекарственными препаратами и народными средствами.
Нормальная микрофлора влагалища
Вагинальная флора представлена совокупностью полезных и транзиторных микроорганизмов, находящихся в строгом равновесии: в нормальных условиях полезная флора значительно превышает условно-патогенную.
Именно лактобациллы (Lactobacillus), разрушая гликоген, вырабатывают молочную кислоту, обеспечивающую кислую среду в вагине и защищающую ее от инфицирования. Оставшиеся 2-5% флоры представлены грамположительными палочками, грамотрицательными кокками, грамположительными кокками, грамотрицательными облигатно анаэробными палочками и энтеробактериями.

Все эти представители вагинальной флоры находятся в симбиозе с организмом человека, не причиняя здоровью вреда, а, напротив, защищая его от болезней. При нормальном функционировании микрофлоры, инфекция, попадая в вагину, нейтрализуется за счет кислой среды.
Даже на протяжении одного менструального цикла выявляются колебания по фазам. Так, в первые дни цикла рН среды влагалища повышается до 5-6, что связано с распадом клеток эндометрия (Endometrium) и крови, при этом число лактобактерий падает, но баланс поддерживается увеличением факультативных и облигатных анаэробов. При завершении менструаций все быстро восстанавливается и к середине цикла и фазы секреции составляет 3,8- 4,5, и сопровождается максимальным числом лактофлоры, содержанием гликогена и молочной кислоты.
Дисбактериоз микрофлоры влагалища
Когда же микрофлора влагалища нарушена, количество лактобацилл уменьшается. Вместо нормального уровня кислотности, равного 3,8-4,5, наблюдается защелачивание, при котором pH составляет 4,5 и выше. Это приводит к снижению местного вагинального иммунитета и наступлению благотворных условий для развития инфекционных воспалительных и невоспалительных заболеваний. Нарушение вагинального баланса принято называть бактериальным вагинозом, дисбиозом и влагалищным дисбактериозом (Dysbacteriosis).

Нарушение микрофлоры влагалища: причины дисбаланса
Существует ряд факторов, влияющих на степень вероятности нарушения баланса вагинальной флоры. Среди них можно отметить следующее:
Признаки нарушения микрофлоры влагалища
Дисбаланс микрофлоры влагалища может протекать как бессимптомно, так и иметь определенные признаки. В числе симптомов можно выделить следующие клинические проявления:
Анализы для определения состояния микрофлоры влагалища
Так как заболевание часто носит бессимптомный характер, многие женщины узнают о нем только на приеме у гинеколога. Если у врача возникло подозрение о том, что его пациентка не здорова, он забирает урогенитальный мазок на определение микрофлоры влагалища для лабораторных исследований. Для получения результатов может использоваться в соответствии с европейскими рекомендациями исследование мазка при окраске по Граму в соответствии со шкалой «Хэй-Айсон» или с оценкой балов Nugent и российскими рекомендациями национального руководства по гинекологии – анализ фемофлор ( определение ДНК ассоциированных с бактериальным вагинозом микроорганизмов или оценка микроскопической характеристики биоценоза влагалища ( классификация Кира).
В результате проведенных исследований специалист может определить состав и соотношение вагинальной микрофлоры, наличие/отсутствие/интенсивность воспаления, а также определить, по какой причине возник дисбиоз.
Сдача анализа для выявления соотношения полезной и патогенной микрофлоры влагалища требует определенной подготовки:
Результаты анализов обычно можно получить спустя 1-3 дня, после чего необходимо начинать соответствующее лечение, направленное на восстановление, улучшение и поддержание микрофлоры влагалища в нормальном, здоровом состоянии.
Препараты для восстановления микрофлоры влагалища
Подбором средств и препаратов для восстановления и нормализации микрофлоры влагалища должен заниматься исключительно специалист, так как самолечение способно привести к еще более запущенной форме дисбиоза.
Ниже мы рассмотрим основные категории препаратов, восстанавливающих вагинальную микрофлору.
Как восстановить микрофлору влагалища после антибиотиков и молочницы с помощью пробиотиков?
Для этой цели используются специальные пробиотики для микрофлоры влагалища. Они представляют собой медицинские препараты, в состав которых входят штаммы молочнокислых бактерий или же пробиотические лактобактерии, действие которых направлено на нормализацию и лечение нарушений микрофлоры влагалища после приема антибиотиков. Данные средства могут применяться как местно (в виде вагинальных капсул), так и орально.
Вагинальные свечи для восстановления, нормализации и улучшения микрофлоры влагалища
Вагинальные суппозитории представляют собой небольшие препараты продолговатой формы, внешне напоминающие шар, овал, цилиндр или конус, диаметром около 1-1,5 см и весом от 1,5 до 6 г. Они вводятся интравагинально (во влагалище) – при помощи аппликатора или без него. В качестве основы для изготовления вагинальных свечей используются растительные и животные жиры, глицерин или желатин. Под воздействием температуры тела суппозитории теряют твердую форму, за счет чего активное вещество получает возможность воздействовать на слизистую оболочку вагины.
Таблетки для восстановления и улучшения микрофлоры влагалища
Для нормализации микрофлоры используются как оральные препараты (например, пробиотики), так и вагинальные таблетки и капсулы. Обычно они состоят из жировой оболочки, способствующей легкому введению средства в вагину, и сердцевины, заполненной гранулированным порошком.
Гели, кремы и спреи для восстановления микрофлоры влагалища
Кремы, гели и спреи относятся к категории местных гидрофильных средств. В отличие от более плотных, вязких и тяжелых мазей, имеющих жировую основу, эти средства намного легче наносить, они быстро впитываются, не оставляя ощущения жирной пленки.
Одно из эффективных средств, благотворно влияющих на вагинальную микрофлору – это восстанавливающий гель «Гинокомфорт ® ». Он не только помогает восстановить нормальную микрофлору, но и защищает от рецидивов заболевания в будущем. В состав средства входят такие натуральные компоненты, как масло чайного дерева, имеющее противомикробное и противовоспалительное действие, и экстракт ромашки, оказывающий регенерирующий эффект. Бисаболол и пантенол помогают справиться с раздражением и воспалительными процессами, а молочная кислота способствует восстановлению нормальной микрофлоры влагалища и поддержанию физиологического уровня кислотности.
Чем можно восстановить и наладить микрофлору влагалища из средств народной медицины?
Если вы решите воспользоваться любым из средств народной медицины, обязательно сообщите об этом врачу. И помните: «бабушкины» рецепты могут выступать только в качестве дополнительной терапии.
Микрофлора влагалища в норме со средствами «Гинокомфорт»
Если вы задумались о том, как улучшить микрофлору влагалища, обязательно ознакомьтесь с ассортиментов продукции «Гинокомфорт».
Восстанавливающий гель «Гинокомфорт» имеет сбалансированный состав, разработанный специалистами фармацевтической компании ВЕРТЕКС. Средство прошло клинические исследования, проведенные на кафедре дерматовенерологии с клиникой СПбГМУ под руководством Игнатовского А.В. и Соколовского Е.В. В результате исследований была доказана высокая эффективность восстанавливающего геля в составе комплексной терапии различных дисбиотических нарушений. Регулярное применение геля поможет вам справиться с зудом, сухостью и другими неприятными симптомами дисбиоза и восстановить нормальную микрофлору.
Также вы можете использовать интимные моющие гели «Гинокомфорт» для ежедневной гигиены: они обеспечат эффективное очищение интимной зоны без ее пересушивания и без нарушения микрофлоры.
Все средства «Гинокомфорт» имеют необходимые документы и сертификаты качества.
Правила лечения нарушения микрофлоры влагалища, видео
Что такое бактериальный вагиноз (дисбактериоз влагалища)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чурсиной Ю.А., гинеколога со стажем в 7 лет.
Определение болезни. Причины заболевания
Бактериальный вагиноз — это инфекционное невоспалительное заболевание, при котором во влагалище происходит обильный рост определённых микроорганизмов и резкое снижение молочнокислых бактерий, обладающих защитными свойствами.
Причины бактериального вагиноза весьма разнообразны. К ним можно отнести как банальные нарушения интимной гигиены, так и более сложные ситуации.
К факторам, влияющим на микрофлору и способствующим возникновению болезни можно отнести:
Возможен ли бактериальный вагиноз у мужчин
Бактериальный вагиноз у мужчин невозможен. Однако мужчина может быть носителем инфекции, которая станет причиной бактериального вагиноза у женщины.
Бактериальный вагиноз у ребёнка
Биоценоз микрофлоры ребёнка формируется при прохождении через родовые пути матери. Если мама — носитель возбудителей бактериального вагиноза, то такая же флора будет и у ребёнка. В таком случае у девочки может развиться бактериальный вагиноз.
Влияние вагиноза на процесс зачатия и на беременность
Бактериальный вагиноз связан со следующими заболеваниями: бесплодие, невынашивание беременности, замершие беременности, преждевременные роды, хориоамнионит (инфицирование оболочек плода и жидкости, окружающих ребёнка в утробе матери) и истмико-цервикальная недостаточность (преждевременное открытие шейки матки при беременности). В основе этих заболеваний лежит хронический эндометрит, возникающий под влиянием возбудителей вагиноза.
Симптомы бактериального вагиноза
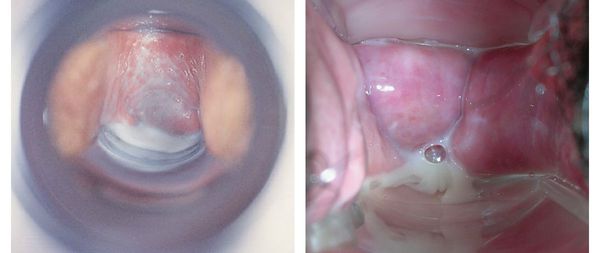
Основной признак бактериального вагиноза — это обильные жидкие однородные выделения из половых путей с неприятным запахом. Они могут быть серого или белого цвета.
Чувство жжения и зуда также характерны для вагинита — воспалительного процесса во влагалище. От бактериального вагиноза его отличает чувство сухости влагалища, а также покраснение и отёк его оболочки.
Патогенез бактериального вагиноза
У бактериального вагиноза нет одного конкретного возбудителя — он может быть вызван различными микроорганизмами. К наиболее частым причинам вагиноза относят не только упомянутые G.vaginalis, но и фузобактерии, пептострептококки, вейлонеллу, вагинальный атопобиум, а также бактерии Peptoniphilus, Prevotella, P. bivia и M. Mulieris. Чаще всего развитие болезни провоцирует сочетание 2-3 микроорганизмов и более.
Как передаётся бактериальный вагиноз
Классификация и стадии развития бактериального вагиноза
На данный момент какая-либо классификация и разделение на стадии заболевания отсутствуют. Кода в МКБ-10 (Международной классификации болезней), который бы соответствовал диагнозу «Бактериальный вагиноз», тоже нет. Для кодирования данного состояния используются другие коды. Чаще всего его относят к «N86. Другие воспалительные заболевания влагалища», что является неправильным и не всегда корректным.
Ранее использовалась классификация, предложенная Е.Ф. Кира в 1995 году. Согласно ей, выделяли четыре типа вагинального микробиоценоза — совокупности микроорганизмов, обитающих во влагалище:
Сегодня такая классификация не используется из-за значительного расширения познаний о микробиоценозе влагалища и появлении современных методов лабораторной диагностики.
Классификация бактериального вагиноза на основании микроскопического исследования:
Осложнения бактериального вагиноза
Чем опасен бактериальный вагиноз
Диагностика бактериального вагиноза
Диагностика бактериального вагиноза обычно не представляет существенных трудностей. Тем не менее при постановке диагноза часто можно встретить ошибки: как гипердиагностику (когда пациентке приписывается болезнь, которой у неё на самом деле нет), так и гиподиагностику.
Чаще всего правильно определить заболевание удаётся уже при первом обращении женщины к врачу. В таких случаях диагноз ставится на основании характерных жалоб, данных осмотра и Рh-метрии влагалищных выделений. Иногда может понадобится достаточно обширное клинико-лабораторное обследование.
Какие показатели важны для диагностики бактериального вагиноза
В диагностике бактериального вагиноза используются критерии R. Amsel. К ним относятся:
Диагноз «Бактериальный вагиноз» устанавливается при наличии минимум трёх признаков.
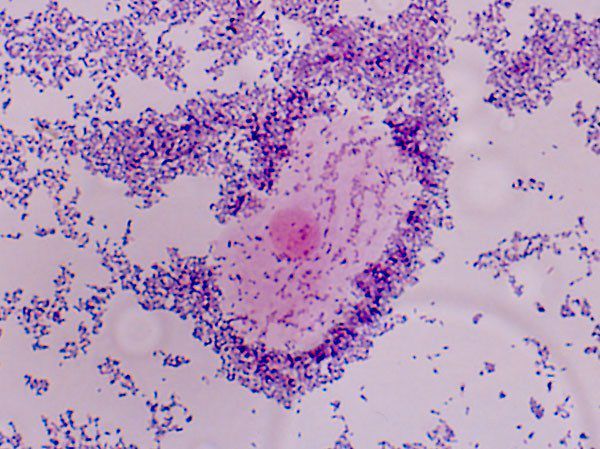
Также существует полуколичественная оценка мазков влагалищной жидкости, окрашенных по Граму, по шкале от 0 до 10. Сейчас этот метод практически не используется.
Для лабораторной диагностики бактериального вагиноза применяется метод PCR Real Time в рамках комплексного анализа микрофлоры влагалища. Существует ряд тест-систем, самыми распространёнными из которых являются Фемофлор 16+КВМ и Фемофлор скрин. Данные тест-системы позволяют получить достаточно полное представление об особенностях микробиоценоза влагалища женщины и назначить обоснованное лечение.
К клиническим методам диагностики относят различные экспресс-тесты: Fem-exam, BVBlue, Pip-activity TestCard. Однако все они диагностики широко не применяются в клинической практике. В основном это связано с их недостаточной чувствительностью.
Дифференциальная диагностика с трихомониазом, кандидозом и уреаплазмозом
Лечение бактериального вагиноза
К какому врачу обратиться
Лечением бактериального вагиноза занимается гинеколог.
Когда стоит обратиться к врачу
К врачу следует обратиться при появлении симптомов бактериального вагиноза: обильных выделениях из половых путей с неприятным запахом, зуде или жжении во влагалище и в области прямой кишки, нарушении мочеиспускания и болезненных ощущениях во время или после полового акта.
Как лечить вагиноз дома. Народные средства от бактериального вагиноза
Ни в коем случае нельзя заниматься самолечением — его должен назначать врач, иначе это может негативно сказаться на здоровье женщины.
Чем лечить бактериальный вагиноз
Для устранения бактериального вагиноза используют антисептические средства и различные комбинированные препараты. В настоящее время доказана эффективность двухэтапной схемы лечения бактериального вагиноза: первый этап заключается в применении антисептических средств, а второй — в восстановлении микрофлоры влагалища.
Существует достаточно много как зарубежных, так и российских рекомендаций и схем лечения данного заболевания. В соответствии с Евразийскими клиническими рекомендациями по рациональному применению антимикробных средств в амбулаторной практике, при устранении бактериального вагиноза следует использовать следующие препараты [7] :
Средства терапии первой линии:
Средства терапии второй линии:
Продолжительность и кратность приёма этих средств определяется врачом индивидуально. Кроме того, существует значительное количество комбинированных препаратов.
Эубиотики (пробиотики)
Для восстановления вагинальной микрофлоры могут быть использованы вагинальные капсулы с живыми лактобактериями и гель с молочной кислотой.
Особенности лечения у беременных
В первом триместре беременности не применяют препараты системного действия. Лечение проводят только местно, свечами, например «Клиндацином». Со второго-третьего триместра, помимо местного лечения, можно применять метронидазол и клиндамицин в таблетках.
Питание при бактериальном вагинозе
Соблюдение диеты на течение бактериального вагиноза не влияет. При лечении следует исключить алкоголь, так как применяемые препараты могут замедлить расщепление этилового спирта, в результате чего общее самочувствие ухудшится.
Прогноз. Профилактика
Прогноз при своевременно начатом лечении в большинстве случаев благоприятный. Иногда возможны рецидивы заболевания. При их возникновении необходим комплексный подход к пациентке, полное клинико-лабораторное обследование и исключение сопутствующих заболеваний, которые могут увеличивать риск повторного появления бактериального вагиноза. Также нужно проконсультироваться по вопросам питания и образа жизни.
В качестве профилактики возникновения бактериального вагиноза прежде всего нужно исключить такие факторы риска, как:
Существенный вклад в развитие и рецидивы заболевания вносят частые смены половых партнёров, тяжёлые сопутствующие заболевания, злоупотребление алкоголем, курение. Всего этого следует избегать.
Немаловажную роль в профилактике играет здоровый образ жизни, адекватная физическая активность и приверженность к правильному питанию — вегетарианская диета и повышенное потребление «быстрых» углеводов увеличивают риск рецидива.
Для предупреждения бактериального вагиноза нужно следовать рекомендациям по интимной гигиене:
Можно ли заниматься сексом при бактериальном вагинозе
Заниматься сексом при бактериальном вагинозе можно, так как он не относится к заболеваниям, передающимся половым путём. Однако бактериальный вагиноз ассоциирован с уреаплазмозом и микоплазмозом, поэтому клинические проявления могут возникнуть и у сексуального партнёра заражённой женщины. Кроме того, бактериальный вагиноз зачастую сопровождается характерным «рыбным» запахом и обильными выделениями, что может стать психологической преградой для полового акта.
Дисбактериоз кишечника
Дисбактериоз (кишечника) — особое состояние, которое может поражать тонкий и толстый кишечник. Считается, что он может стать причиной запоров, диареи, тошноты, метеоризма, может увеличить риск развития злокачественных новообразований. Для борьбы с этим состоянием рекомендуют прием про- и пребиотиков. Однако все не так однозначно, в чем особенности этого состояния, и почему оно немногими признается в общемировой медицинской практике — в нашем материале.
Что такое дисбактериоз
Вопреки распространенному заблуждению, дисбактериоз не является самостоятельным заболеванием. В Международной классификации болезней десятого пересмотра (МКБ-10) такой диагноз отсутствует. Правильнее будет сказать, что дисбактериоз, или дисбиоз — это состояние, сопровождающееся нарушением баланса микрофлоры кишечника, которое возникает как следствие других перенесенных болезней или в результате лечения антибиотиками.
В группу риска входят в первую очередь новорожденные и дети грудного возраста. Дело в том, что при рождении их пищеварительный тракт стерилен, а это означает, что микрофлоры как таковой в нем еще нет. Бифидо- и лактобактерии поступают в организм ребенка вместе с молоком матери. Однако если женщина в период беременности проходила лечение антибиотиками, то кормление грудью может усугубить ситуацию.
В эту же группу входят и пациенты, перенесшие тяжелые заболевания, сопровождающиеся истощением организма, инфекцией, нарушением кроветворения или злокачественными новообразованиями. В группе риска и те люди, кто подвержен частым стрессам и вредным привычкам.
Чем опасна патогенная микрофлора
Кишечник человека населяют не только облигатные, но и условно-патогенные бактерии. Если первые считаются «полезным» сегментом микрофлоры кишечника, обеспечивающим нормальное пищеварение и поддерживающим иммунитет, то с условно-патогенными микробами ситуация более сложная. В нормальных условиях такие бактерии никак себя не проявляют, но при сдвиге естественного баланса, когда их количество начинает преобладать, возникает комплекс симптомов, который называют дисбактериозом кишечника.
К представителям облигатной микрофлоры относят:
Представители условно-патогенной флоры:
Существуют также патогенные бактерии (например, сальмонеллы, иерсинии, холерный вибрион), которые в кишечнике здорового человека отсутствуют. Однако они могут попасть туда при употреблении загрязненной воды или плохо вымытых продуктов.
Сдвиг здорового баланса микрофлоры кишечника и активность патогенных бактерий могут быть чреваты целым рядом неприятных последствий. Например, нарушение нормального биоценоза может способствовать выработке канцерогенных метаболитов и развитию злокачественных новообразований.
Хронические воспалительные процессы, сопровождающие дисбиоз, могут привести к развитию хронического колита и энтерита. Нельзя исключать и опасность распространения воспалительных процессов на суставы. Еще одним осложнением дисбактериоза является снижение иммунитета — человек становится в большей степени подверженным бактериально-вирусным заболеваниям.
Другие возможные осложнения:
Причины развития дисбактериоза
Факторов, провоцирующих развитие дисбактериоза, очень много — начиная от регулярных стрессов, заканчивая неблагоприятными экологическими условиями. Наиболее распространенные причины:
Разделение дисбактериоза на виды не вполне корректно. Это состояние классифицируется по степени тяжести согласно критериям, предложенным доктором биологических наук И.Б. Куваевой и доктором медицинских наук К.С. Ладодо.
1 стадия: титр содержания молочнокислой флоры снижен не более, чем на 20% от нормы. Количество бактероидов, а также лакто- и бифидобактерий снижается. В некоторых случаях отмечается рост различных представителей условно-патогенной флоры. Как правило, ощутимых нарушений со стороны работы ЖКТ не возникает, поэтому эту стадию также называют латентной.
2 стадия: так называемая пусковая фаза. Размножение условно-патогенной микрофлоры усиливается, растет число протеев и грибов Candida. При этом отмечается выраженная тенденция к снижению бифидобактерий и другой облигатной микрофлоры. Степень нарушений работы кишечника оценивается как легкая.
3 стадия: фаза агрессии. На фоне стремительного снижения количества лактобацилл и бифидобактерий прогрессирует рост патогенной газообразующей микрофлоры. Отмечается ускоренное размножение протеев, золотистого стафилококка, а также грибов рода Candida. Клинические проявления выражены более ярко.
4 стадия: фаза ассоциированного дисбактериоза. Бифидобактерии на этой стадии могут отсутствовать полностью, что приводит к тяжелым расстройствам пищеварения и невозможности нормального усвоения пищи.
Титр условно-патогенной микрофлоры достигает высокого уровня, настолько что это по-сути уже превращает ее в патогенную. Однако такая фаза встречается лишь в исключительных клинических ситуациях (например, на фоне приема антибиотиков в сочетании с гормональной и/или лучевой терапией).
Что касается классификации дисбиоза по локализации патологического процесса, то она некорректна, поскольку процесс затрагивает любой сегмент толстого и тонкого кишечника.
Дисбактериоз тонкого кишечника
Как уже было сказано выше, дисбиоз затрагивает все отделы кишечника, поэтому такое определение не вполне корректно. Однако существует так называемый синдром контаминации тонкого кишечника. Согласно концепции А. Н. Маянского, этот синдром обусловлен влиянием патогенной микрофлоры на всасывание жирных кислот в тонком кишечнике, что ведет к нарушению всасывания липидов. Этот процесс, в свою очередь, способствует росту патогенной микрофлоры, образуя замкнутый круг.
Дисбактериоз толстого кишечника
Если в советские времена некоторые отечественные врачи использовали такое определение, то сейчас по описанным выше причинам оно не считается корректным. Чаще употребляется такое определение, как «синдром избыточного бактериального роста».
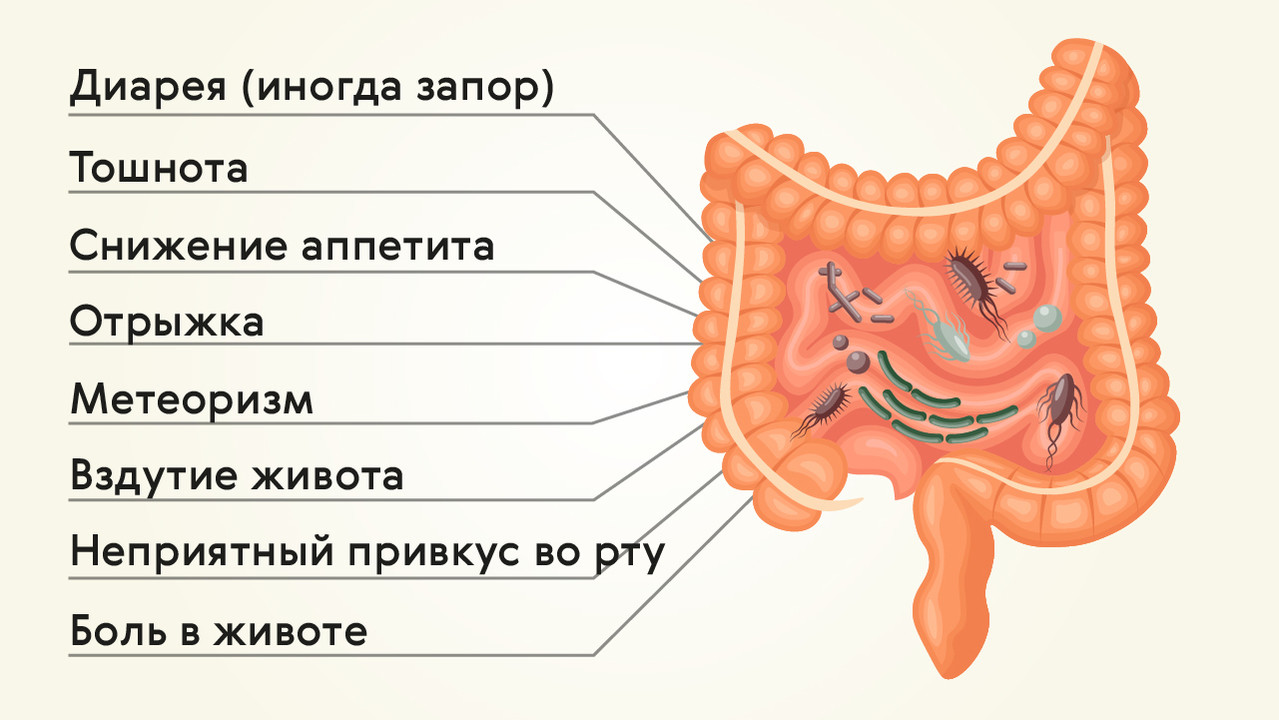
Симптомы дисбактериоза кишечника
Выраженность симптомов при дисбактериозе кишечника во многом зависит от стадии этого состояния.
1 стадия. Периодическое чередование диареи с задержкой стула, неравномерная окраска каловых масс, повышенное газообразование, снижение аппетита.
2 стадия. Усиление метеоризма, запоры и диарея также приобретают более выраженный характер. Отрыжка, боли в животе неопределенной локализации, изжога. Могут отмечаться высыпания на коже.
3 стадия. Перечисленные диспепсические расстройства усиливаются, частота эпизодов диареи может достигать 4-5 раз в день. На этой стадии возникают незаживающие язвы кожных покровов.
4 стадия. К перечисленным симптомам присоединяются проявления интоксикации: тошнота, рвота, повышение температуры тела и общая слабость. В кале может появляться слизь.
Когда обратиться к врачу?
Если расстройства пищеварения не проходят в течение нескольких дней, следует обратиться к гастроэнтерологу. Особую настороженность должны вызвать высыпания на коже или ранее не характерные аллергические симптомы. С визитом к врачу лучше не медлить, поскольку чем позже будут выявлены причины этого состояния, тем больше времени уйдет на его устранение.
Диагностика дисбактериоза кишечника
Появление даже 1-2 симптомов из вышеперечисленных должно стать поводом для беспокойства и обращения к гастроэнтерологу. Следует понимать, что диагностика будет направлена не столько на выявление дисбактериоза, сколько на поиск возможных причин и осложнений первичных заболеваний, которые поспособствовали его развитию.
Обычно врач использует скрининговую и дифференциальную диагностику, направленную на выявление заболеваний кишечника и печени (неспецифический язвенный колит, синдром раздраженного кишечника, рак толстой кишки, гепатиты различного происхождения).
Прямыми показаниями к исследованию состояния микрофлоры кишечника являются:
Непосредственно для диагностики дисбактериоза применяют следующие методы:
При копрологическом исследовании определяется количество бифидобактерий, лактобацилл, энтеробактерий, кишечных палочек, а также представителей условно-патогенной микрофлоры (золотистого стафилококка, синегнойной палочки, протея, грибов рода Candida и т.д.). Однако насыщенность и изменчивость состава кишечной микрофлоры не дает возможности получить полное представление об изменениях в микробиоценозе кишечника. Поэтому с точки зрения современной медицины анализ кала считается устаревшим методом.
Обычно предпочтение отдается более современным диагностическим процедурам —газовой хроматографии в сочетании с масс-спектрометрией.
Лечение дисбактериоза кишечника у взрослых
Вопреки стереотипам, навязанным рекламными роликами, прием пробиотиков не решает проблему в корне. Необходимо в первую очередь найти и устранить причину дисбактериоза, поскольку само явление носит вторичный характер.
Лечение дисбактериоза кишечника должно базироваться на следующих принципах:
Давайте разберем подробнее все эти принципы.
Диета
Правильное питание играет немаловажную роль в стабилизации микробиоценоза кишечной микрофлоры. Поэтому лечение следует начинать именно с коррекции рациона. Необходимо сократить потребление продуктов, вызывающих процессы брожения (а еще лучше — полностью от них отказаться). Это касается и продуктов, не рекомендованных к употреблению при хронических заболеваниях ЖКТ. Причина этого в том, что как мы уже знаем, дисбактериоз всегда вторичен по отношению к основному заболеванию, например колиту, гастриту или гепатиту.
Неправильное питание провоцирует обострение заболеваний печени и желудочно-кишечного тракта, что будет усугублять нарушение баланса кишечной микрофлоры. Поэтому без коррекции рациона все попытки борьбы с дисбактериозом обречены на провал.
Сдоба, кондитерские изделия
Алкоголь (особенно пиво и сладкое вино)
Сыры с жирностью выше 40%
Кисломолочные продукты (кефир, йогурт, ряженка)
Ягоды и фрукты, уменьшающие брожение (абрикосы, черная смородина, клюква)
Каши (кроме перловой)
Супы на свежем бульоне
Нежирное мясо и рыба
Овощи (морковь, тыква, кабачки, картофель)
Большое внимание следует уделить клетчатке — пищевые волокна стимулируют перистальтику кишечника и абсорбируют токсины. Фактически клетчатка является пребиотиком, поскольку облигатная кишечная микрофлора использует пищевые волокна как питательную среду.
Лекарственные препараты
Перед тем как перейти к описанию медикаментозных средств, применяемых при дисбактериозе, подчеркнем, что в первую очередь необходимо лечить основное заболевание. Это называется этиологическим лечением — воздействие на причину, а не следствие болезни. Что касается препаратов, применяемых непосредственно для устранения дисбактериоза, то их можно разделить на несколько групп.
Антибиотики
Применение антибактериальных препаратов целесообразно в случае избыточного роста патогенной микрофлоры в кишечнике, который сопровождается ухудшением функционального состояния (нарушение моторики и всасывания). Применяются следующие группы антибиотиков:
Курс лечения в среднем составляет 7 дней.
Пробиотики
Мнения специалистов относительно эффективности этих препаратов противоречивы. Многие отечественные гастроэнтерологи считают назначение пробиотиков неотъемлемой частью борьбы с дисбактериозом, однако в зарубежной клинической практике целесообразность применения этих средств сейчас все больше подвергается критике. Противники использования пробиотиков аргументируют свою позицию тем, что большая ее часть попросту не приживается в организме пациента. Существуют также мнения, что применение этих препаратов может способствовать росту грибковой инфекции в крови.
Основа состава пробиотиков представлена лакто- и бифидобактериями, однако в качестве дополнения могут быть использованы эшерихии, стрепотококки и энтерококки. Форма выпуска пробиотиков:
Препараты для улучшения пищеварения
Сюда относят как панкреатические ферменты (панкреатин и препараты с его содержанием), а также препараты для улучшения моторики кишечника (домперидон, метоклопрамид). Кроме того, для нормализации функции всасывания кишечника и улучшения функционального состояния печени назначаются гепатопротекторы (фосфолипиды, препараты с экстрактом расторопши).
Народные средства
Здесь важно определиться с трактовкой этого определения в контексте устранения дисбактериоза. Например, некоторые считают употребление кисломолочных продуктов или квашеной капусты народным методом лечения дисбактериоза, хотя по сути это лишь один из аспектов нормализации рациона.
Что касается отваров целебных трав или дрожжевых настоев, которые используют как для употребления внутрь, так и для микроклизм, то подобные методы лучше не применять без согласования с врачом. Зачастую такие средства несут больше вреда, чем пользы.
Прогноз лечения
Микрофлора имеет замечательное свойство: она восстанавливается самостоятельно даже после приема антибиотиков. Поэтому самое главное — это создать благоприятные условия для ее восстановления (о них мы рассказали в предыдущих разделах статьи). Таким образом, прогноз при дисбактериозе положительный. При этом важно понимать, что при неблагоприятных обстоятельствах (обострение хронических заболеваний, неправильный образ жизни, нарушение правил здорового питания и т.д.) не исключено повторное развитие дисбактериоза.
Профилактика дисбактериоза кишечника
Чтобы избежать избыточного микробного роста в кишечнике, достаточно придерживаться нескольких простых рекомендаций.
Заключение
Дисбактериоз не является самостоятельным заболеванием и такого диагноза нет в МКБ-10. Это состояние — следствие основной болезни, неправильного питания и лечения антибиотиками. Ключевую роль в устранении дисбаланса кишечной микрофлоры играет не прием пробиотиков, а лечение основного заболевания, коррекция питания и образа жизни.