Что такое диастолическая функция левого желудочка
Что такое диастолическая функция левого желудочка
В последнее время понятие о диастолической функции левого желудочка получает все большее распространение и используется для характеристики уровня давления, при котором происходит наполнение левого желудочка.
С физиологической точки зрения факторы, влияющие на диастолическую часть кривой «давление-объем» левого желудочка, весьма многообразны. Фаза изоволюмического расслабления и раннедиастолическое (быстрое) наполнение левого желудочка определяются активным расслаблением миокарда, приводящим к экспоненциальному падению давления в левом желудочке. Параллельно этому и преимущественно в поздней диастоле на соотношение давление/объем влияют пассивные свойства тканей левого желудочка и соседних структур (правого желудочка, коронарных сосудов, перикарда). Поскольку точное, непрерывное и неинвазивное измерение давления в левом желудочке невозможно, эхокардиографически соотношение давление/объем можно оценить лишь при помощи косвенных признаков.
«Диастолическая сердечная недостаточность»:
1. Постановка диагноза. Рекомендации Европейского кардиологического общества указывают, что для постановки диагноза диастолической сердечной недостаточности должны выполняться три условия:
— симптоматика сердечной недостаточности,
— фракция выброса левого желудочка >45%,
— прямое подтверждение патологического диастолического давления в левом желудочке: изменение параметров расслабления или растяжения либо соответствующие признаки при оценке эхокардиографического (или томографического) профиля наполнения левого желудочка (митральный поток) и левого предсердия (поток из легочных вен). Находящаяся на стадии публикации пересмотренная версия документа добавляет к этому в качестве важного нового параметра определяемое тканевой допплерографией соотношение Е/Е’.
2. Причины. Известно, что существуют заболевания, при которых, несмотря на безукоризненную, нормальную насосную функцию, развивается сердечная недостаточность. Показательным примером является констриктивный перикардит. Но такие заболевания редки. Гораздо более частыми причинами «диастолической сердечной недостаточности» являются артериальная гипертензия и другие формы гипертрофии стенки левого желудочка.
Хотя систолическая фракция выброса часто находится в пределах нормы, в гипертрофированном левом желудочке развивается замедление фазы раннедиастолического расслабления и пассивная растяжимость желудочка уменьшается. Другим важным патологическим фактором при гипертрофии является, по-видимому, скручивание левого желудочка. Это скручивание происходит непрерывно на протяжении всей систолы, обусловлено различной ориентацией волокон миокарда в стенке желудочка и, словно «выжимая» желудочек, вносит свой вклад в фракцию выброса; в диастолу желудочек быстро возвращается к исходному состоянию. Последний процесс имеет решающее значение для возникновения раннедиастолической «тяги» левого желудочка, обусловливающей его наполнение из предсердия.
«Разрядка» напряжения, возникшего во время систолического скручивания, значительно уменьшена у пациентов с ГКМП. Возможно, аналогичные изменения при гипертрофии на фоне артериальной гипертензии приводят к снижению наполнения желудочка. Более того, экспериментальные данные показывают, что расслабление миокарда очень чувствительно реагирует на повышение постнагрузки и при «перегрузке» происходит значительно медленнее, особенно в ранее поврежденном миокарде. По-видимому, этот механизм вносит свой вклад в частое в клинической практике развитие сердечной недостаточности на фоне эпизодов артериальной гипертензии.
Далее, недавние исследования показали, что у пациентов с «диастолической сердечной недостаточностью», несмотря на нормальную фракцию выброса, имеются признаки сниженной продольной систолической функции. Другой частой причиной «диастолической сердечной недостаточности» является персистирующая тахисистолическая форма фибрилляции предсердий. Очевидно, что в этом случае главную роль в развитии сердечной недостаточности играют укорочение диастолического наполнения и отсутствие насосной деятельности предсердия, а не самостоятельная «диастолическая» патология миокарда. В целом эти данные подтверждают, что гипертрофия левого желудочка и тахисистолическая фибрилляция предсердий приводят к повышению давления наполнения желудочка, однако остается нерешенным вопрос, оправданно ли понятие о наличии самостоятельной, независимой от систолической деятельности «диастолической функции».
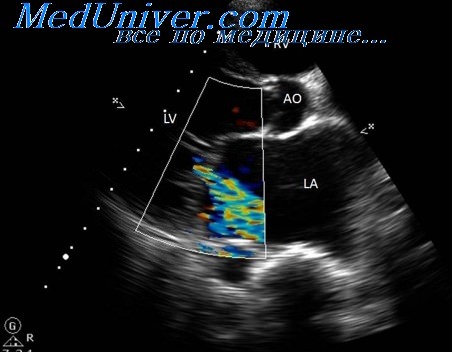
3. Самостоятельная «диастолическая» патология? С другой стороны, существуют данные, свидетельствующие в пользу наличия самостоятельной преимущественно диастолической патологии:
— Эхокардиографические исследования в острой фазе гипертензивного отека легких показали, что и в острой фазе не развивается никакого снижения фракции выброса левого желудочка.
— В инвазивных исследованиях пациентов с «диастолической сердечной недостаточностью» наряду с нормальной фракцией выброса были также продемонстрированы нормальное систолическое соотношение «стресс-растяжение», нормальный ударный объем и нормальная сократимость.
— При биопсии миокарда пациентов с «диастолической сердечной недостаточностью» в сравнении с пациентами со сниженной фракцией выброса были обнаружены более выраженная гипертрофия кардиомиоцитов и более высокая сопротивляемость растяжению.
По вышеназванным причинам вместо термина «диастолическая сердечная недостаточность» был предложен термин «heart failure with normal ejection fraction» (т.е. «сердечная недостаточность с нормальной фракцией выброса»), чтобы учесть и названный выше дискретный признак систолической дисфункции; в результате вместо деления на систолическую и диастолическую дисфункцию возникает представление об эксцентрическом и концентрическом ремоделировании. В настоящее время дискуссия на эту тему еще не завершена.
Редактор: Искандер Милевски. Дата публикации: 26.12.2019
Диастолическая дисфункция левого желудочка
Врач ультразвуковой диагностики
Палий К.А.
Под диастолической дисфункцией понимают неспособность левого желудочка наполняться и поддерживать ударный объём без компенсаторного увеличения предсердного давления наполнения.
В значительной степени она определяется способностью миокарда к расслаблению и податливостью (жесткостью) стенки. Нарушение диастолической функции левого желудочка может наблюдаться как в комбинации со снижением систолической функции левого желудочка, так и изолированно (например, при заболеваниях, сопровождающихся гипертрофией левого желудочка). Усиленный фиброз миокарда, развивающийся при старении, также может причиной значительной диастолической дисфункцией.
Для понимания подходов к оценке диастолического наполнения левого желудочка требуется знание четырех фаз диастолы.
Вышеописанные фазы диастолы могут быть легко прослежены с помощью импульсно – волновой допплерографии, визуализирующей изменения скорости трансмитрального потока крови.
Типичная кривая скорости трансмитрального потока имеет два пика: первый из них (пик Е) соответствует фазе быстрого раннего наполнения желудочков, тогда как второй относительно низкоскоростной пик (А) имеет более низкую амплитуду и совпадает по времени с сокращением предсердия. Для оценки диастолической функции левого желудочка предложено использовать большое число характеристик пиков Е и А, однако на практике рутинно используются лишь некоторые из них: максимальная скорость пика Е, максимальная скорость пика А, соотношение максимальных скоростей Е/А и время замедления пика Е.
По мере нарушения диастолической функции левого желудочка конечное диастолическое давление в его полости начинает расти, что, в свою очередь, вызывает рост давления в левом предсердии. В результате характер потока крови между левым предсердием и левым желудочком изменяется, что может быть зафиксировано с помощью импульсно –волновой допплерографии входящего трансмитрального потока.
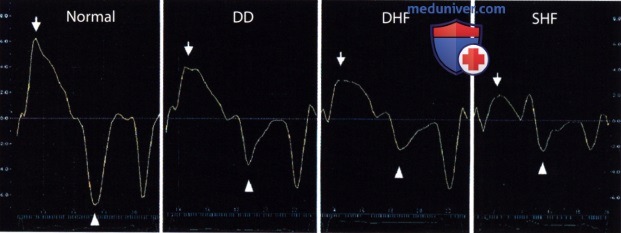
Известно 4 основных типа диастолического наполнения левого желудочка:
Факторы, влияющие на изменение трансмитрального кровотока, можно разделить на физиологические и патологические. В свою очередь патологические подразделяются на внесердечные и сердечные.
Среди физиологических причин выделяются такие как возраст, частота сердечных сокращений, положение пациента, дыхание, преднагрузка (например, изменение профиля трансмитрального кровотока при нагрузочных пробах).
Внесердечные факторы, влияющие на трансмитральный кровоток: ожирение, диабет, почечная недостаточность, синдром ночного апноэ.
Сердечные причины: артериальная гипертензия (АГ), ишемическая болезнь сердца (ИБС), кардиомиопатии, хроническая сердечная недостаточность (ХСН), пороки сердца, миокардиты, заболевания перикарда и др.
Таким образом, эхокардиография является единственным доступным неинвазивным методом оценки диастолической функции левого желудочка, которая имеет важное клиническое значение.
Диастолическая дисфункция рассматривается как дебют в нарушении функции желудочков при различных заболеваниях сердца.
Степень диастолической дисфункции может указывать на тяжесть заболевания у больных с одинаковой степенью систолической дисфункции.
Выраженность диастолической дисфункции может выступать в качестве объективного маркера эффективности проводимого лечения или течения заболевания.
Райдинг Э. Эхокардиография. Практическое руководство/ Элисдэйр Райдинг; пер. с англ. – 4 –е изд. – М.: МЕДпресс-информ, 2016. – 280с.
Рыбакова М. К. Практическое руководство по ультразвуковой диагностике. Эхокардиография / М. К. Рыбакова и др. – М.: Издательский дом Видар-М. 2008. – 512 с.
Что такое диастолическая функция левого желудочка
Определение диастолической дисфункции (или типа диастолического наполнения) основано на нескольких признаках. При большинстве (если не при всех) заболеваниях сердца сначала нарушается процесс расслабления миокарда. При прогрессировании болезни и повышении давления в ЛП от легкого до умеренного скорость ТМП напоминает нормальную (псевдонормализация). При дальнейшем снижении податливости миокарда ЛЖ и увеличении давления в ЛП диастолическое наполнение становится рестриктивным.
У большинства больных с рестриктивным типом диастолической дисфункции присутствуют клиническая симптоматика и плохой прогноз, за исключением тех случаев, когда рестриктивный тип может претерпеть обратное развитие после лечения. Рестриктивный тип может быть необратимым и представлять конечную стадию диастолической си. Таким образом, на основе типа диастолического наполнения можно выделить следующие степени диастолической дисфункции:
• степень 1 (легкая дисфункция) нарушенная релаксация с нормальным давлением наполнения;
• степень 2 (умеренная дисфункции) — псевдонормальная картина ТМП;
• степень 3 (тяжелая обратимая дисфункции) — обратимая рестрикция (высокое давление наполнения);
• степень 4 (тяжелая необратимая дисфункция) — необратимая рестрикция (высокое давление наполнения).
Для диастолической дисфункции степени 1 характерно нормальное давление наполнении, несмотря на имеющееся нарушение расслабления миокарда. Однако у больных С выраженным нарушением релаксации, например при ГКМП, давление может быть повышенным (Е/А 2 10 меск). Это состояние называют диастолической дисфункцией степени 1а (гемодинамически она напоминает диастолическую дисфункцию степени 2).
У молодых пациентов пластическое притяжение ЛЖ в норме сильно выражено, что связано с нормальной релаксацией миокарда, поэтому основное наполнение ЛЖ происходит в раннюю диастолу. В результате обычно Е/А > 1,5, DT = 160-240 мсек (в области перегородки), Еа > 10 см/сек, E/Еа 50 см/сек. Такое сильное расслабление у здоровых лиц проявляется активным движением митрального кольца от верхушки в раннюю диастолу при парастернальной позиции но длинной оси и апикальной четырехкамерной позиции.
При нормальном миокардиальным расслаблении картина скорости продольного движения митрального кольца во время диастолы является зеркальным отражением нормального трансмитрального кровотока: скорость кровотока в раннюю диастолу (Еа) выше, чем скорость кровотока в позднюю диастолу (Аа). Скорость латерального отдела кольца МК всегда выше (в норме > 15 см/сек), чем септального. Еа у здоровых лиц увеличивается при нагрузке, однако соотношение Е/Еа остается таким же, как в покое (обычно < 8).
С возрастом происходит постепенное снижение скорости расслабления миокарда, а также эластического притяжения, что приводит к более медленному снижению давления в ЛЖ. Наполнение его становится более медленным, что способствует развитию картины, сходной с диастолической дисфункцией степени 1. К = 65 годам скорость пика Е достигает скорости пика А, и у лиц старше 70 лет соотношение Е/А обычно < 1,0.
Реверсия соотношения Еа/Аа наступает на 10-15 лет раньше, чем Е/А. Скорость кровотока н легочных венах с возрастом также меняется: скорость ортоградного диастолического кровотока снижается по мере наполнения ЛЖ во время сокращения предсердий, и скорость ортоградного систолического кровотока становится более значительной.
Изучение диастоличсской функции у 1012 лиц без ССЗ в анамнезе при двухмерной ЭхоКГ показали, что все параметры диастоличсской функции ассоциированы с возрастом.
Диастолическая функция сердца при дисплазии соединительной ткани

В статье приведен анализ литературных данных по вопросам диагностики состояния диастолической функции у лиц молодого возраста с признаками дисплазии соединительной ткани. Обсуждается проблема диагностики доклинической диастолической дисфункции левого желу
The article analyzes literature data on the diagnostics of diastolic function condition in young patients with signs of connective tissue dysplasia. The problem of diagnostics of pre-clinical left-ventricular diastolic dysfunction was discussed, as well as possible influence of peculiarities of connective-tissue cardiac frame in patients with connective tissue dysplasia on functional condition of auricles and left-ventricular diastolic function.
Состояние диастолической функции сердца является значимым предиктором кардиоваскулярных событий и сердечной недостаточности [1–4]. Несмотря на то, что в последнее время был сделан большой шаг вперед в эхокардиографической оценке диастолической функции левого желудочка [5], разграничение нормальной и нарушенной диастолической функции остается сложной задачей [6].
Изменения диастолической функции сердца появляются рано. Доклиническая диастолическая дисфункция (pre-clinical diastolic dysfunction) левого желудочка (ЛЖ) в широком смысле проявляется признаками нарушения диастолической функции в отсутствие проявлений застойной сердечной недостаточности и с нормальной систолической функцией. Эта стадия нарушения диастолической функции ЛЖ не до конца понятна, но, несомненно, имеет определенное клиническое значение. В нескольких оригинальных исследованиях было показано, что доклиническая диастолическая дисфункция ЛЖ является распространенным явлением и с течением времени прогрессирует до симптомной сердечной недостаточности. Показано, что пациенты с ишемической болезнью сердца, артериальной гипертензией или сахарным диабетом имеют значительно более высокий риск прогрессирования доклинической диастолической дисфункции ЛЖ до сердечной недостаточности и смерти. С учетом этих результатов и высокой распространенности сердечной недостаточности понимание доклинической диастолической дисфункции необходимо для снижения заболеваемости и смертности от сердечной недостаточности [7].
Есть мнение, что парадигма, в которой диастолическая дисфункция ЛЖ проходит в своем развитии стадии от нарушения релаксации до повышенной жесткости желудочков, не подходит для применения у детей, и с этим мнением нельзя не согласиться относительно лиц молодого возраста [8].
Выявление ранних признаков нарушения диастолической функции, безусловно, должно основываться на комплексной оценке большого количества эхокардиографических параметров: размера и объемов левого предсердия (ЛП), допплеровских показателей трансмитрального потока и потока легочных вен, данных тканевой допплерографии и двумерного отслеживания пятен серой шкалы (speckle tracking imaging или 2D-strain) [5, 9]. Улучшить оценку диастолы может ее рассмотрение в единстве с систолической функцией [8]. Однако у каждого из многочисленных параметров эхокардиографической оценки диастолической функции ЛЖ имеются ограничения использования, а методика оценки требует дальнейшего развития перед тем, как быть использованной в ежедневной практике у детей и лиц молодого возраста.
Размеры тела в значительной степени определяют размеры ЛП. Для оценки этого влияния размер ЛП должен быть индексирован к размерам тела: для этой цели используют площадь поверхности тела [16, 17]. Но интерпретация полученных изменений нормированного объема ЛП может быть затруднена конституциональными особенностями телосложения, что справедливо не только для лиц с ожирением, но и с недостаточной массой тела, что наблюдается при дисплазии соединительной ткани (ДСТ).
Гендерные различия в размере ЛП почти полностью обусловлены различиями в размере тела. У лиц без сердечно-сосудистых заболеваний индекс объема ЛП не зависит от возраста [16, 18].
Принципиальная роль левого предсердия — регуляция наполнения ЛЖ и эффективности работы сердечно-сосудистой системы за счет функционирования ЛП в качестве резервуара для крови, поступающей из легочных вен во время систолы желудочков, проводника, или шунта, крови (в том числе напрямую из легочных вен в ЛЖ) во время ранней диастолы и помпы в позднюю диастолу [19].
Состояние резервуарной функции ЛП зависит от его способности к растяжению, что связано как с упругими свойствами миокарда предсердий, так и с состоянием соединительнотканного каркаса сердца. У лиц с ДСТ соединительнотканный каркас сердца более растяжим из-за структурно-функциональных особенностей соединительной ткани. В результате генетических мутаций, приводящих к ДСТ, цепи коллагена и эластина формируются неправильно и образованные ими структуры не выдерживают должных механических нагрузок. Также резервуарная функция левого предсердия зависит от величины смещения основания сердца к верхушке во время систолы желудочков и конечно-систолического объема ЛЖ, то есть сократительной функции ЛЖ [20, 21]. В результате этого движения основания сердца резко снижается давление в ЛП и возникает «присасывающий» эффект для потока легочных вен.
Функция ЛП как проводника крови в ЛЖ в фазу ранней диастолы зависит не только от растяжения ЛП, но и от растяжения и расслабления ЛЖ.
Эффективность сократительной функции левого предсердия определяется величиной и продолжительностью сокращения ЛП и зависит от величины венозного возврата (преднагрузка), конечно-диастолического давления в ЛЖ (постнагрузки) и его систолического резерва [21].
У здоровых лиц есть определенное соотношение этих фракций кровотока — 40%, 35% и 25% для фракции резервуара, шунта и помпы соответственно [19]. При изменении условий наполнения ЛЖ происходит коррекция этой пропорции для поддержания ударного объема ЛЖ [18]. В частности, при замедлении расслабления желудочков уменьшается вклад фракции пассивного опорожнения ЛП из-за снижения градиента давления между ЛП и ЛЖ в раннюю диастолу, но компенсаторно увеличивается его резервуарная и контрактильная фракции. Увеличение фракции пассивного опорожнения ЛП, когда ЛП в основном работает в качестве кондуита крови в ЛЖ, наблюдается при прогрессировании диастолической дисфункции до псевдонормального и рестриктивного паттернов. При этом резервуарная и контрактильная функции ЛП значительно нарушены.
В ряде работ, посвященных изучению диастолической функции на фоне ДСТ, выявлено уменьшение соотношения Е/А трансмитрального кровотока, увеличение времени замедления кровотока в раннюю диастолу (DT) и времени изоволюмического расслабления ЛЖ (IVRT) [22–26], что связывалось с недостатком макроэргов, принимающих непосредственное участие в процессе расслабления ЛЖ. Изменения диастолической функции ЛЖ на ранних стадиях сердечно-сосудистых заболеваний традиционно связывают также с замедлением расслабления ЛЖ, тем более что именно этот показатель способен относительно быстро меняться с течением времени, а упругие свойства соединительнотканного каркаса сердца считаются константой. При ДСТ характеристики соединительной ткани и связанной с ее свойствами способности растягиваться и обеспечивать, в частности, резервуарную функцию ЛП, значительно отличаются от таковой у лиц без ДСТ, что может быть связано как с чрезмерной деградацией коллагена соединительной ткани, так и с синтезом неполноценных волокон коллагена, не способных выполнять в полной мере свои физиологические функции.
Единичные работы были посвящены структурной неполноценности и снижению регенеративной способности соединительной ткани у лиц с ДСТ при присоединении кардиологической патологии, в частности инфаркта миокарда. При этом наличие ДСТ влияет на характер течения, частоту и тяжесть осложнений при инфаркте миокарда. Есть данные о более частом развитии дезадаптивного варианта постинфарктного ремоделирования сердца на фоне ДСТ, характеризующегося преобладанием процессов дилатации полости ЛЖ со снижением его сократительной способности над процессами гипертрофии миокарда, а также большей частотой развития суправентрикулярных и желудочковых нарушений ритма [27, 28]. Также есть данные о наличии грубых нарушений диастолической функции ЛЖ после перенесенного инфаркта миокарда, более выраженных на фоне ДСТ, что объяснялось наследственными особенностями организации соединительнотканного каркаса сердца в формировании патофизиологических механизмов адаптации при постинфарктном кардиосклерозе [29], то есть изменениями процессов репаративного фиброза и качеством образующейся рубцовой ткани. Детальный анализ биохимических маркеров постинфарктного репаративного фиброза показал, что при развитии острой сердечной недостаточности усилен обмен коллагена, увеличено содержание сульфатированных гликозаминогликанов при активации матриксной металлопротеиназы-2 и тканевого ингибитора матриксных металлопротеиназ-1. При нарушении ритма отмечено усиление обмена коллагена, протеогликанов и снижение содержания фибронектина на фоне повышенного уровня тканевого ингибитора матриксных металлопротеиназ-1. При аневризме сердца ускорена деградация коллагена на фоне низкого содержания сульфатированных гликозаминогликанов, матриксной металлопротеиназы-9, но высокого содержания тканевого ингибитора матриксных металлопротеиназ-1 [30].
При изучении вопросов регуляции процессов ремоделирования соединительной ткани выявлено наличие изменения процессов аутоиммунитета к коллагенам разных типов и цитокинового профиля у пациентов с пролапсом митрального клапана [31], анализ экспрессии молекул адгезии у молодых пациентов с ДСТ позволяет не только установить нарушения в клеточной регуляции соединительнотканного гомеостаза, но и определить особенности дисбаланса адгезивных молекул в зависимости от характера диспластического фенотипа [32].
Таким образом, лица с ДСТ, по всей видимости, имеют более высокий риск развития сердечной недостаточности, особенно при присоединении сердечно-сосудистых заболеваний, хотя имеют минимальные структурные изменения (изменения геометрии ЛЖ, особенности структуры и функции клапанного аппарата сердца, малые аномалии развития) без признаков сердечной недостаточности, что требует пристального внимания и дальнейших исследований. С учетом влияния состояния диастолической функции ЛЖ на прогноз и частого вовлечения сердечно-сосудистой системы у лиц с ДСТ необходимо мониторировать состояние диастолической функции ЛЖ, особенно при присоединении кардиологической патологии, ожидая ее ухудшение. Эхокардиография может предоставить ценные сведения для понимания происходящих в сердце процессов, однако возможности подходов к лечению выявленных функциональных и структурных изменений до сих пор весьма ограничены [33]. Изучение метаболизма компонентов внеклеточного матрикса миокарда и диастолической функции сердца необходимо для поиска мишеней фармакологического воздействия и разработки своевременной стратегии лечения.
Литература
ФГБОУ ВО ОмГМУ Минздрава России, Омск
Диастолическая функция сердца при дисплазии соединительной ткани/ Ю. В. Терещенко, Г. И. Нечаева, В. В. Потапов, М. И. Шупина, Е. Н. Логинова, Е. В. Надей, Т. П. Кабаненко
Для цитирования: Лечащий врач № 7/2019; Номера страниц в выпуске: 46-48
Теги: сердце, структурные изменения, функциональные изменения, миокард