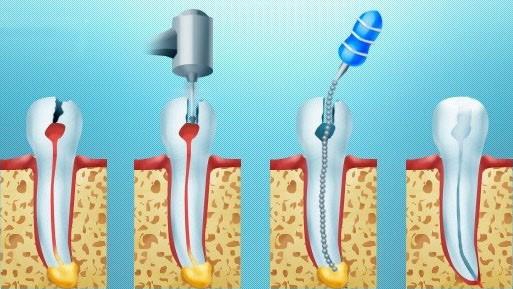
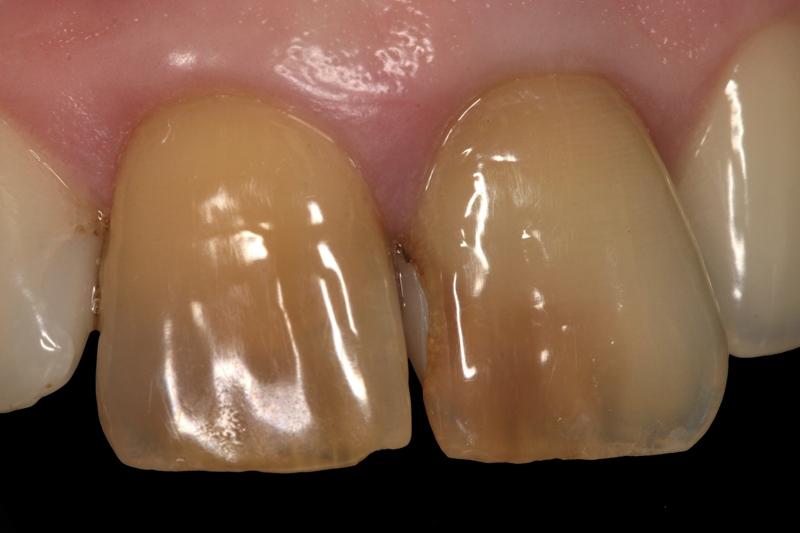
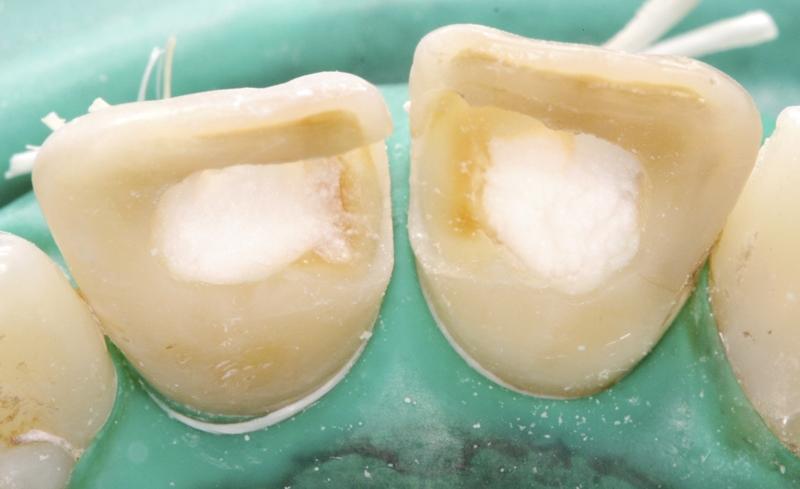
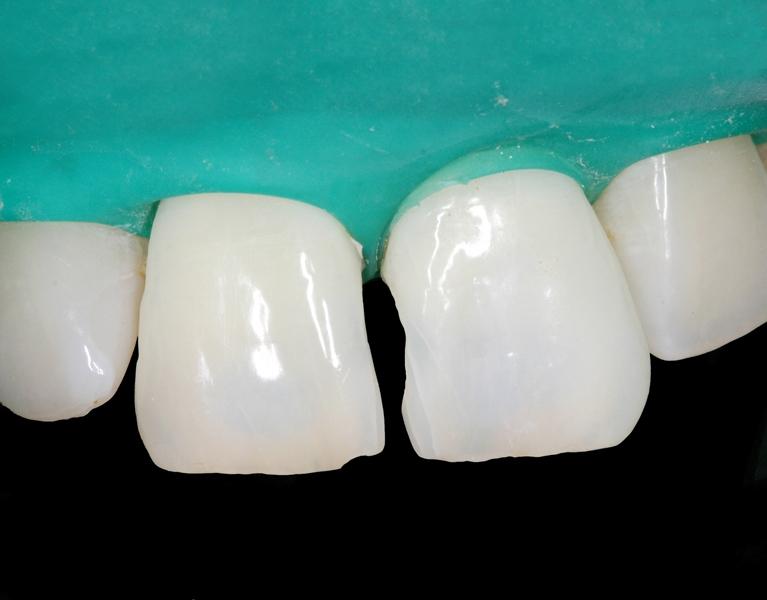
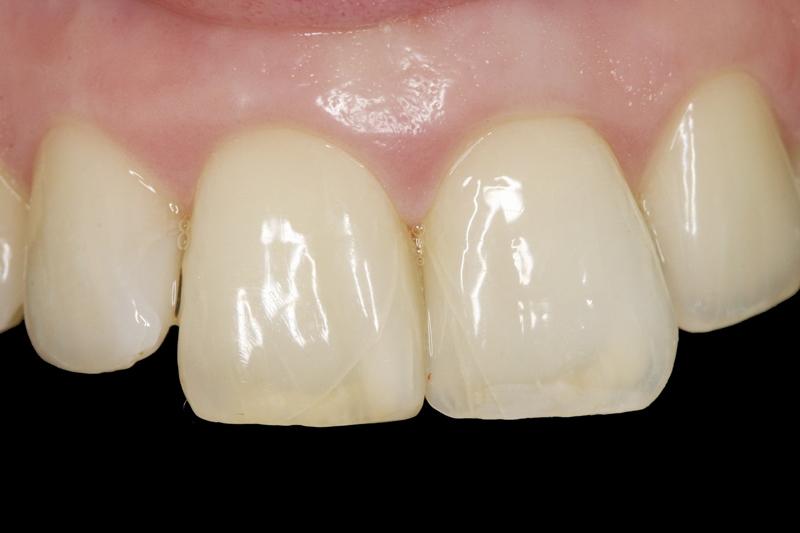
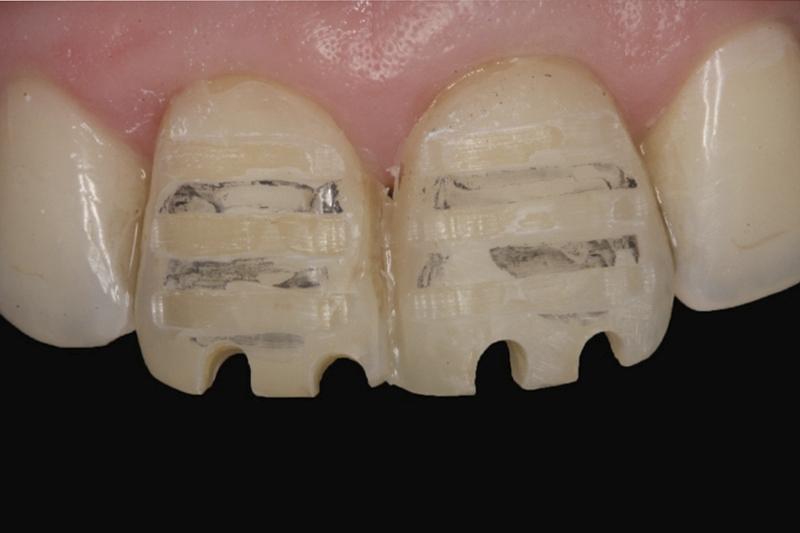
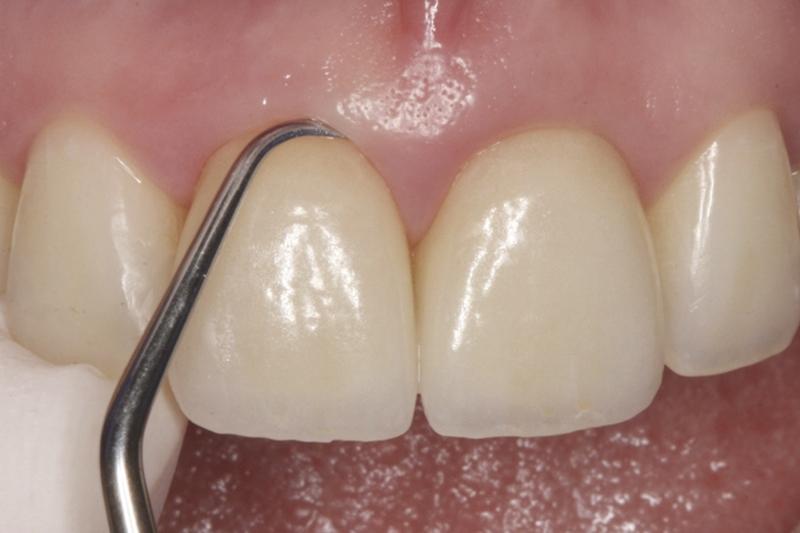
Что такое девитальный зуб
Витальный метод лечения пульпита и области его применения: травматический и гипертрофический пульпит
Витальный метод лечения пульпита или ампутация пульпы с сохранением жизнеспособности пульпы в корневых каналах зуба – один из подвидов биологических методов или консервативного устранения пульпита. Чаще всего данный метод применяют при остром очаговом, хроническом фиброзном, остром общем, хроническом гипертрофическом пульпите, а также травматическом пульпите. Стоматологи обращаются к данному методу при лечении зубов с более чем одним корневым каналом, которые имеют четко выраженную границу между наддесневой и поддесневой частью пульпы. Витальный метод показан пациентам в возрасте до 40 лет, не имеющим заболеваний пародонта и общих заболеваний других систем организма.
Важный момент: если в дальнейшем зуб с диагнозом «травматический пульпит» или «хронический гипертрофический пульпит» подлежит надеванию коронки, данный метод применять противопоказано. Кроме того, с помощью пульпотомии (удаления коронковой части пульпы с сохранением ее корневой части) не лечат запущенный пульпит.
Обычно лечение на основе данного способа выполняется за один или два посещения стоматолога. Используются те же лекарственные препараты, что и при других биологических методах. Главное, что существенно влияет на качество лечения – четкое соблюдение антисептики и асептики.
Стоматология для тех,
кто любит улыбаться
В основе лежит ампутация коронковой части пульпы на границе зубной эмали и цемента с помощью специальных инструментов, после чего останавливают кровь и накладывают повязку, смоченную тетрациклином или олететрином, либо прижигают лазерными лучами.
Пациента с травматическим или гипертрофическим пульпитом, как и с другими формами этого заболевания, для которого показан витальный способ лечения пульпита, на первом посещении у стоматолога ожидают следующие манипуляции:
Новейшая технология для протезирования и микропротезирования
Лечение Девитальных Зубов-Прямая Реставрация Композитом
Лечение девитальных зубов, особенно передних — большая проблема в эстетическом плане. Поэтому появление композиционных материалов стало прорывом в эстетической стоматологии.При восстановлении зубов стоматологи часто выбирают непрямые реставрации во избежание ошибок. В этой статье мы хотим показать преимущества прямой реставрации композитом и доказать, что правильная технология обеспечивает великолепный эстетический результат.
Изменение цвета резца [Клинический случай]
Рис.1 — Мужчина 56 лет обратился с жалобами на изменение цвета резца 2.1, деформацию 2.2 и в общем на некрасивую улыбку.

Рис.2 — Вторичный кариес. Замене подлежат пломбы от клыка до клыка.

Рис.3 На рентгенограмме видим периапикальную воспалительную реакцию зуба 2.1, переполнение канала в коронковой части, полости во всех резцах.

Рис.4 Перелечиваем канал. Заполняем гуттаперчей на 2 мм ниже костного гребня, чтобы затем отбелить зуб.
Отбеливание зуба
Рис.5 — Отбеливание зуба — довольно агрессивная процедура. Поэтому нужно защитить канал от резорбтивного действия пероксида. Для того, чтобы предотвратить повреждение твёрдых тканей и периодонта, мы должны поместить СИЦ или текучий композит до пульповой камеры.

Рис. 6 – Текучий материал в полости зуба.

Рис. 7 — Делаем временную реставрацию перед внесением отбеливающего агента.
Композитные пломбы

Рис. 8 — Препарируем все полости на 1.3, 1.2 и 1.1
Рис. 9 Подбор цвета мы рекомендуем проводить при световом излучении лампы 5500 градусов по Кельвину (существует специальная цветовая температурная шкала Кельвина). Накладываем материал на коронку зуба и сравниваем оттенки. При этом толщина слоя должны быть примерно такой, какую вы будете использовать при восстановлении (чем толще слой, тем насыщеннее цвет и меньше прозрачность).

Рис. 10 — Выбрали наиболее подходящий оттенок.

Рис. 11 — Наш подход заключается в следующем: препарирование делаем преимущественно с небных поверхностей, чтобы сохранить как можно больше эмали с вестибулярных поверхностей.
Рис. 12 – Подготавливаем полость для последующей адгезивной обработки.
Рис. 13 – Протравливаем эмаль зубов.
Рис. 14 – Проводим адгезивную обработку полости.
Рис. 15 – Вид с небной стороны.
Рис. 16 – Вид спереди.
Выбор оттенка композита
Рис. 17 — Через пару недель пациент пришел для продолжения лечения. Выбор оттенка композита.
Рис. 18 — Мы предлагаем проверять все материалы с вестибулярной стороны, чтобы видеть все оптические особенности.
Рис. 19 – Цветовое решение.
Рис. 20 – Удаляем материал.
Рис.21 – Мы выбрали два оттенка дентина и один полупрозрачный для эмали.
Рис. 22 – Идеально препарируем эмаль и делаем скос. Эмаль скашиваем с вестибулярной стороны. Это упростит финишную обработку реставрации.
Рис. 23 — Зуб 2.2 не был препарирован. Мы восстановили его силиконовым ключом.
Рис. 24 – Вид реставраций с небной стороны.
Рис. 25 — Конечный результат.
Рис. 26 — Новая улыбка нашего пациента.
Пломбировка канала
Рис. 27 – Рентгеновский снимок по завершении лечения: полости отсутствуют, пломбировка канала удовлетворительна, различные по плотности реставрации.
Прямая реставрация композиционным материалом (Выводы)
Прямая реставрация на передней группе зубов-настоящее испытания для многих стоматологов. В работе с композитом важен опыт. Поработав с этими материалами несколько лет, вы с лёгкостью сможете определить, какой цвет или консистенция нужна в той или иной ситуации. В вышепредставленном случае мы использовали новый композит средней прозрачности. Материал легко подобрать по цвету, он прекрасно обрабатывается, не виден переход от пломбы к зубу. Прямая реставрация композиционным материалом позволяет сделать процесс создания предсказуемым, а качество реставрации — высоким.
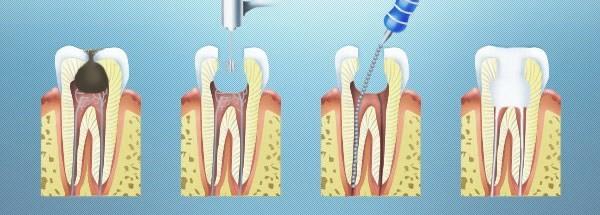
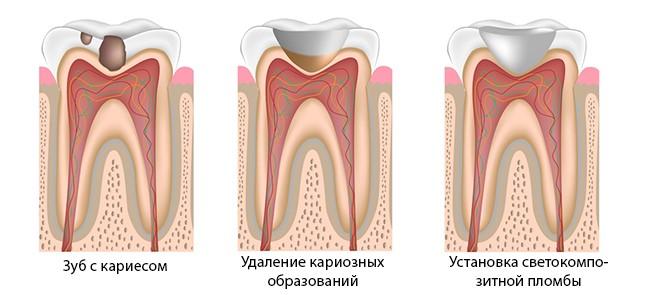
Депульпирование зуба: что это такое, показания и последствия
Когда после визуального и инструментального обследования у пациента выявляется воспаление пульпы (ткани, заполняющей полость зубного элемента), стоматологи проводят депульпирование зуба. Еще несколько десятилетий назад депульпация зуба была крайне болезненной, то сегодня она проводится под местной (или полной) анестезией.
Пульпа – волокнистое вещество, пронизанное большим количеством кровеносных сосудов и нервных окончаний. Если в результате патологических процессов в ротовой полости происходит воспаление мягких тканей зуба, то такая процедура является единственной возможностью остановить разрушение зуба и предотвратить необходимость его экстракции. Хотя в некоторых клиниках сегодня предлагается услуга лечения зубов «во сне», то есть под общим наркозом, большинство стоматологов проводит депульпацию при локальном обезболивании. Существует два метода лечения: витальный и девитальный.
Важно: при депульпации дантист руководствуется рентгеновскими снимками до и после процедуры, так как необходимо добиться герметичности каналов.
Что такое витальная депульпация?
Витальная пульпотомия представляет собой ампутацию воспаленного нерва под действием анестезирующих веществ. Лечение проводится за один визит к стоматологу. Оно состоит из таких этапов:
Что собой представляет процедура девитальной депульпации зуба
После того, как дантист убедиться в том, что анестезия подействовала, проводится сама процедура:
После депульпации может наблюдаться реакция зуба на горячую пищу, как результат механического вмешательства. Неприятные ощущения могут сохраняться до двух недель. Чтобы облегчить состояние пациента, специалист может назначить на этот период специальные препараты, купирующие боль.
Важно: если спустя две недели болезненные симптомы не исчезли, делается повторный рентгеновский снимок, так как затянувшиеся симптомы могут быть показателем рецидива.
Когда назначают депульпирование?
Вмешательство подобного рода необходимо, когда необходимо остановить патологические процессы в мягких тканях зуба. Показаниями к проведению процедуры являются:
Прежде чем провести процедуру депульпирования, специалист обязательно проводит визуальное и инструментальное обследование пациента. После сбора анамнеза, с учетом анализа рентгеновских снимков врач определяет целесообразность проведения манипуляции.
Важно: Иногда перед депульпированием проводят профессиональную чистку зубов:снятие зубного налета и камня. Манипуляции рекомендованы, если без них не представляется возможным получить долговременный результат.
Протезирование после депульпации зубов
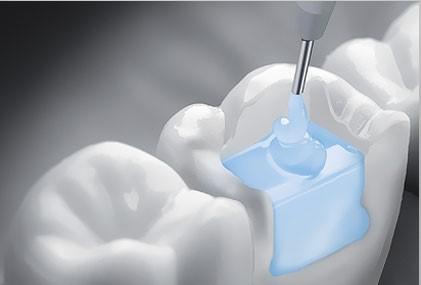
После удаления тканей, заполняющих полость зуба, содержащих в себе кровеносные сосуды и нервы, зуб считается «мертвым». Он становится уязвимым и ломким. Чтобы предотвратить разрушение зубного элемента в дальнейшем, доктор рекомендует после депульпирования зуба установку на него коронки. При пломбировании пульпу заменяют композитным материалом. Запломбированный элемент зубного ряда наравне с другими зубами участвует в процессах пережевывания пищи и подвергается значительным нагрузкам. Чтобы исключить раскрашивание пломбы, она закрывается коронкой.
Депульпация зубов при протезировании
Но есть и прямо противоположный процесс. При желании пациента установить постоянный зубной протез специалист обязательно осматривает зубы, которые будут задействованы в процедуре. В ряде случаев дантист назначает пульпотомию всех или некоторых элементов зубного ряда:
Депульпация перед протезированием проводится, так как после установки постоянного протеза проводить лечение зуба будет сложнее, потребуется снимать мост или коронку, что является травмирующим фактором. Кроме того, под мостом патологические процессы могут развиваться значительно быстрее и носить более распространенный характер.
Отбеливание депульпированных зубов
Зубы после удаления пульпы становятся восприимчивыми к внешним факторам. Они могут быстро потерять эстетическую привлекательность, так как темнеют. В этом случае рекомендована процедура по восстановлению цвета. Она получила название «эндоотбеливание». Суть манипуляции заключается во введении в зуб осветляющего вещества. Проводится эндоотбеливание без болезненных ощущений.
Показаниями к отбеливанию зуба после депульпирования являются:
Эндоотделивание предполагает удаление пломбы и чистку композитного материала от окрашенных частиц. В имеющуюся полость вводят отбеливатель, а полость зуба прикрывается временной пломбой, которая простоит две недели.
При повторном посещении дантиста временная пломба и красящее вещество удаляются. Зуб восстанавливается специальными материалами. Рекомендованная регулярность проведения равна одному разу в год.
Последствия депульпирования зуба
Иногда после удаления нерва пациент ощущает боли в зубе, наблюдается отечность десен. Реакция на холодную и горячую пищу или механическое воздействие может быть вызвано:
Установить причину болезненных ощущений может только специалист. Если боли вызваны воспалительными процессами, специалист может назначить антибиотики. Если ощущения спровоцированы некачественной процедурой депульпирования, требуется повторное вскрытие каналов, их чистка, восстановление зуба композитом. Если игнорировать затянувшиеся болезненные ощущения, может развиться флюс, свищ или киста.
Депульпирование зуба: противопоказания
Не проводят пульпотомию зуба при следующих диагнозах и состояниях:
При наличии противопоказаний к депульпированию дантист должен предложить альтернативный метод лечения.
Сколько прослужит зуб после пульпотомии?
Важно понимать, что ресурс депульпированного зуба у разных пациентов может разниться. Даже у одного человека два разных зуба после депульпирования могут по разному себя «вести».
Если процедура проведена с соблюдением протокола, тщательно прочищены каналы, достигнута их герметизация, а патологические ткани полностью удалены, зуб может прослужить несколько десятилетий. Срок службы зуба после пульпотомии значительно возрастает, если на него установить качественную и надежную коронку.
Как избежать депульпации зуба?
Если патологические процессы уже запущены, избежать процедуры не получится. Если не проводить лечение, зуб будет утрачен. Исключить депульпирование можно, только если не допускать возникновение патологических процессов. В этом случае лучшим соратником является профилактика.
Тщательная забота о полости рта грамотно подобранными средствами, полноценное и сбалансированное питание, регулярные посещения стоматолога помогут сохранить элементы зубного ряда здоровыми, исключить развитие кариеса и прочих патологий.
Отбеливание девитализированных зубов
Обесцвечивание зубов, которое может возникнуть в результате эндодонтического лечения, значительно компрометирует эстетический профиль улыбки пациента, особенно, если подобное осложнение возникает во фронтальной области. Кроме того, эндодонтическая подготовка значительно редуцирует параметры жесткости и резистентности коронки из-за структурной потери твердых тканей во время препарирования. В прошлом эндодонтическое лечение заканчивалось на фиксации культевой вкладки и последующей установке коронки, но в наше время в качестве альтернативного подхода может быть использован протокол внутреннего отбеливания, с последующим выполнением композитной или винирной реставрации с опорой на стекловолоконный штифт. Но из-за относительного отсутствия систематизированных эмпирических данных, выбор между соответствующими алгоритмами эндодонтического лечения остается дискуссионным вопросом стоматологической практики, поэтому в данной статье мы хотим комплексно осветить перспективу использования процедуры отбеливания эндодонтически пролеченных зубов во фронтальной области для минимизации риска их обесцвечивания после ятрогенного терапевтического вмешательства.
Внутреннее отбеливание
С точки зрения биомеханики и биомиметики, конечно, нет ничего лучшего, чем собственный естественный зуб. Таким образом, чем меньше зубных тканей приходится редуцировать, тем лучше прогноз результата клинического лечения, и тем надежнее его долгосрочная перспектива. Чтобы восстановить соответствующий цвет зуба посредством винира или коронки, требуется провести дополнительно препарирование твердых тканей для обеспечения места под данные конструкции, вследствие чего прогноз подобной реставрации становиться несколько затруднительным, учитывая факт редукции большего объема эмали и дентина. Кроме того, принцип адгезии винира требует соответствующей площади интактной эмали, уменьшение которой значительно снижает параметры ретенции керамики к собственным тканям зуба. Таким образом, с целью сохранения естественного оттенка зубной структуры, временами лучше прибегнуть к процедуре внутреннего отбеливания, которая помогает минимизировать объем препарирования поддерживающих тканей. Отбеливание зубов с использованием пербората натрия достаточно хорошо описано в литературе, и до сих пор остается наиболее распространённым протоколом восстановления обесцвеченных зубов, причем даже таких, которые были эндодонтически пролечены еще много лет назад. Но как бы ни было, для достижения адекватного результата, важно еще и оценить состояние окружающих мягких тканей и оттенок смежных зубов, учитывая при этом этиологию поражения проблемного зуба и возможные последствия терапевтической процедуры. Для отбеливания обязательным является здоровое состояние тканей пародонта, обеспечение адекватной обтурации канала и идеальная изоляция рабочего поля для предотвращения подтекания химического агента в область периапикальных тканей.
На сегодняшний день наиболее популярным является пошаговый протокол отбеливания, предусматривающий поэтапное выполнение процедуры во время периодических визитов к стоматологу. Техника впервые была предложена Nutting и Poe в 1963 году, после чего ее модифицировали путем исключения из протокола 30% водного раствора перекиси водорода (H2O2), что сделало ее более безопасной и более распространенной. Порошок натрия пербората смешивают с водой до густой консистенции «мокрого снега», после чего его наносят на твердые ткани зуба, эффект отбеливания при этом обычно заметен уже после двух таких терапевтических процедур. Если никакого существенного улучшения оттенка не наблюдается даже после трех клинических попыток, врачу следует пересмотреть этиологию обесцвечивания коронки и адекватность подобранного плана лечения. Хотя рецидивы обесцвечивания после процедуры отбеливания и имеют место в клинической практике, но степень таковых, как правило, соответствует дисколорации зуба, зарегистрированной до ятрогенного вмешательства, поэтому, по большей мере, риск сводится к тому, что все останется именно так, как уже было, без какого-либо ухудшения.
Существуют методы, при использовании которых риск рецидива после отбеливания вообще сведен к минимуму: это может быть либо использование ночной каппы с отбеливающим агентом (10-15% раствор перекиси карбамида) в течение 1 недели каждые полгода, либо же применение техники временной отсрочки выполнения окончательной реставрации на срок до 2 недель, которая помогает полностью исключить эффект ингибирования материала реставрации во время полимеризации, тем самым, улучшая адгезию к тканям зуба и минимизируя степень микроподтекания.
Интракоронковое отбеливание, даже с учетом наиболее проблемных аспектов, является эффективной и безопасной процедурой, хотя, согласно некоторым источникам, данная манипуляция связана с определенным уровнем риска возникновения патологии пришеечной резорбции корня. Хотя механизм таковой еще не до конца изучен, но предполагается, что химический агент диффундирует через дентинные канальцы, достигает тканей пародонта и вызывает некроз цемента и воспаление периодонтальной связки, инициируя при этом процесс резорбции твердых тканей.
Клинические наблюдения указывают на то, что наличие травмы зуба в анамнезе, возраст пациента, а также высокая концентрация Н2О2 в сочетании с процедурой его подогрева, по всей видимости, являются именно теми факторами риска, которые способствуют прогрессированию цервикальной резорбции корня. Поэтому, использование высококонцентрированных растворов Н2О2, как и этапа подогрева химического агента, следует избегать во всех случаях проведения процедуры отбеливания. Более высокий риск возникновения данной патологии также связан с молодым возрастом пациентов, особенно в области зубов, в структуре которых были замечены трещины, или же объем твердых тканей которых был значительно редуцирован в процессе препарирования.
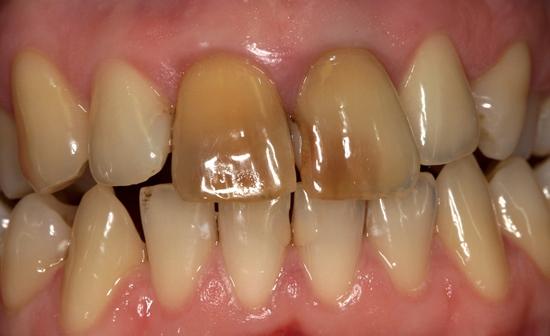
Клинический случай: стоматологический анамнез и главные жалобы
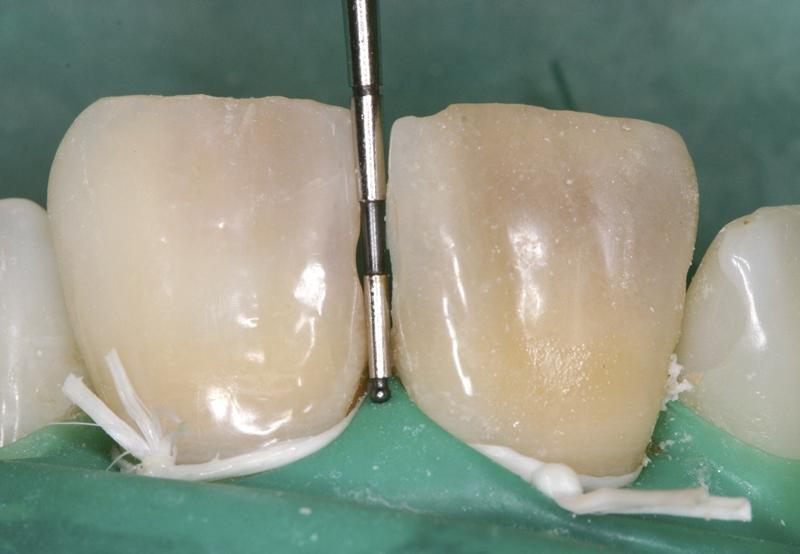
Фото 1. Вид до лечения: дисколорации в области 8 и 9 зубов.
Фото 2. Вид 8 и 9 зубов вблизи.
Повторное лечение
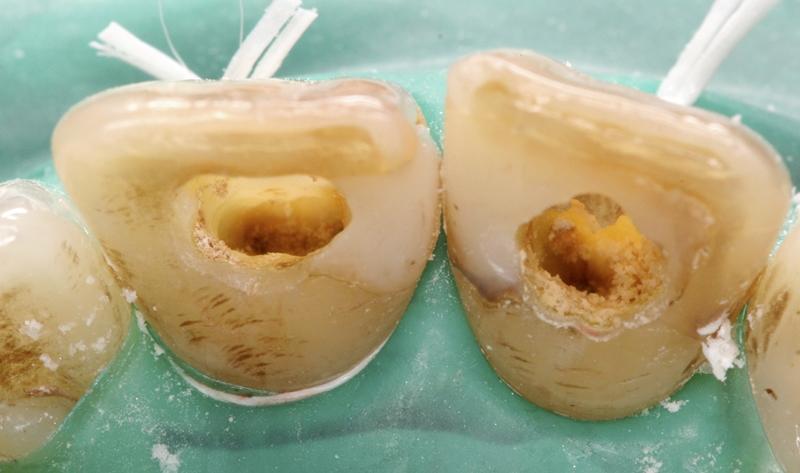
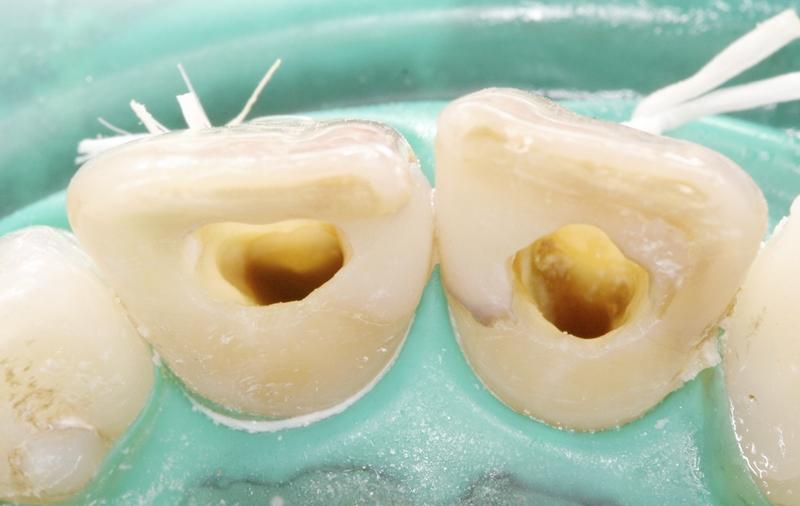
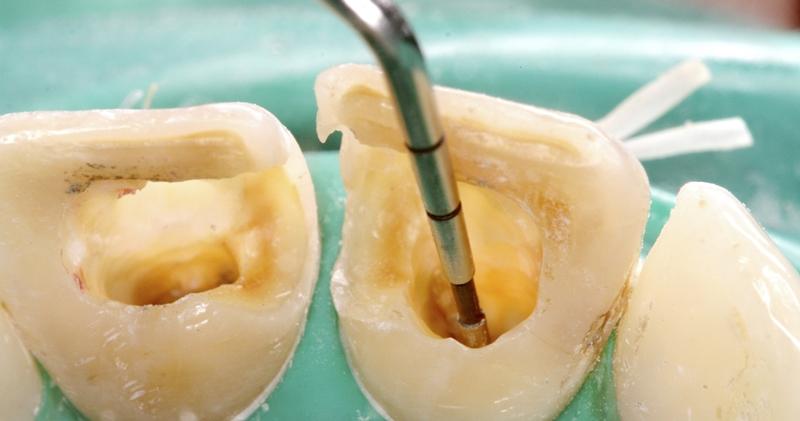
Фото 3. Удаление прежних силеров с целью профилактики рецидива дисколораций.
Фото 4. Очистка и ирригация корневых каналов.
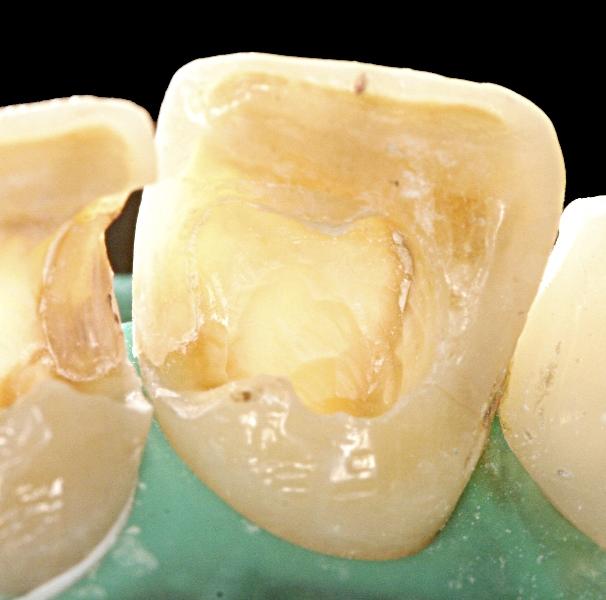
Фото 5. Удаление резидуальных остатков пульпы из области пульповой камеры.
Предлагаемый план лечения
Алгоритм будущего вмешательства состоял из двух этапов: на первом предполагалось провести повторное эндодонтическое лечение 8 и 9 зубов с установкой стекловолоконных штифтов и заменой существующих реставраций, а на втором – выполнить реставрации в форме виниров и полных керамических коронок в области зубов, девитальное отбеливание которых не позволило добиться достаточно эффективных результатов.
Обеспечение изоляции
Для адекватной оценки позиции периодонтальной связки с помощью пародонтального зонда было проведено измерение расстояния от режущего края зуба до области межзубного сосочка (фото 6), которое после было перенесено на глубину погружения в области пульповой камеры (фото 7).
Фото 6. Определения позиции периодонтальной связки путем измерения расстояния от режущего края до области межзубного сосочка.
Фото 7. Перенос полученного расстояния на глубину пульповой камеры.
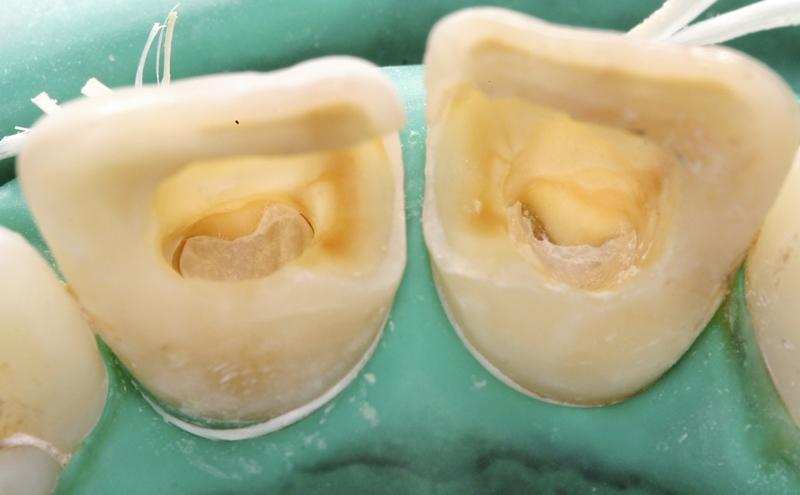
Фото 8. Формирование изоляции полулунной формы из стеклоиономерного цемента.
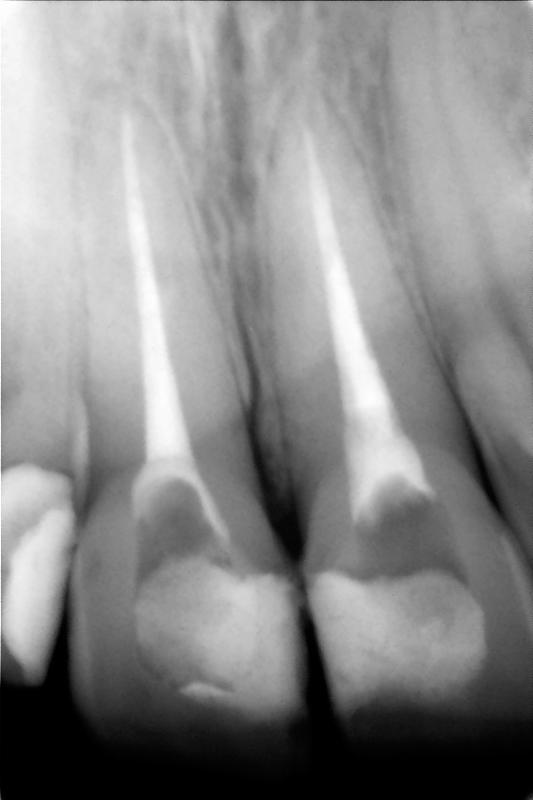
Фото 9. Рентгенограмма после повторного лечения и формирование изоляции из стелоиономерного цемента.
Адекватное позиционирование и обеспечение достаточного времени для затвердевания стеклоиномерной изоляции являются важными этапами лечения для достижения безопасного и успешного конечного результата отбеливания, при этом форму такого барьера после отверждения материала можно легко корректировать при помощи обычных роторных инструментов. Отбеливающий агент изготавливали из тетрагидрат пербората натрия, смешивая его с 3% раствором перекиси водорода, в результате чего смогли получить пасту консистенции «мокрого снега». Химическое вещество вносили в пульповую камеру при помощи шпателя (LM-Арте Applica, LM-Instruments Oy) и конденсировали влажным ватным тампоном (фото 10).
Фото 10. Внесение смеси перборат тетрагидрата натрия и 3% перекиси водорода.
В качестве материала для временной пломбы использовали стеклоиономерный цемент. Учитывая риск возникновения перелома зуба в области отбеливания, пациент был предупрежден о необходимости максимально избегать приема твердой пищи или накусывания в данном участке. Отбеливающий агент повторно помещали вовнутрь пульповой камеры через 7 и 14 дней после первичной процедуры, таким образом, обеспечивая трехразовое действие активного пербората натрия на участок дисколорации (фото 11).
Фото 11. Вид отбеленных зубов перед реставрацией.
Стабилизация полученного в результате лечения оттенка зуба происходила на протяжении 2 недель, такого же времени достаточно для того, чтобы восстановить адекватные адгезивные свойства твердых тканей для последующей реставрации. Для профилактики возникновения процессов резорбции, спровоцированной действием химического агента, в область пульповой камеры на некоторое время помещали гидроксид кальция, который помог нейтрализовать низкий уровень рН и оптимизировать его значение до адекватных показателей.
Реставрации
Через две недели после отбеливания пациентке были удалены старые реставрации и временная пломба из стеклоиономерного цемента, после чего провели подготовку корневых каналов для установки стекловолоконных штифтов. После припасовки последних дентин поддавался воздушно-абразивной обработке (частицами оксида алюминия размером 27 мкм), протравке фосфорной кислотой, ирригации дистиллированной водой и просушиванию посредством бумажных штифтов. После смешивания бондингового агента (Ena Bond, Micerium S.p.A.) с химическим катализатором (Ena Cat, Micerium S.p.A.), его аккуратно наносили на поверхность дентина в два слоя, а затем осторожно раздували струей воздуха. Первый слой композитного материала светлого оттенка дентина (Enamel Plus, UD1, Micerium S.p.A.) помещали палатинально к щечной стенке зубов. После этого стекловолоконные штифты с опалесцирующим эффектом (Ena Post, Micerium S.p.A..) цементировали при помощи Ena Cem, Micerium S.p.A., обеспечивая, таким образом, прочность сформированной реставрации. Благодаря отличным результатам отбеливания, все реставрации были произведены прямым путем без изготовления дополнительных лабораторных конструкций (фото 12).
Фото 12. Вид через 3 недели после отбеливания и выполнения реставраций.
Протокол динамического наблюдения
Для стабильности и продолжительности полученных результатов лечения в качестве поддерживающей терапии в домашних условиях могут быть использованы специальные отбеливающие каппы. Согласно такому протоколу, процедуру домашнего отбеливания следует проводить на протяжении 7 ночей каждые полгода, поскольку только при таких условиях можно обеспечить пролонгированный эффект терапевтической процедуры. Сравнивая клиническую картину до и после отбеливания, можно резюмировать, что данная процедура обеспечивает достаточное восстановление оптимального оттенка зубов даже при наличии старых дисколораций, а ортопедическая реабилитация подобных пациентов может быть отстрочена еще на довольно длительный период времени.
Керамические виниры
Через 6 лет после первичного вмешательства пациентка повторно обратилась в нашу стоматологическую клинику для проведения ортодонтического лечения, которое было предложено ей ранее для коррекции незначительных окклюионных отклонений (фото 13). Верхние центральные резцы, которые были отбелены еще 6 лет назад, демонстрировали лишь незначительное изменение цвета, но пациентка все-таки решилась на эстетическую реабилитацию посредством виниров, как наиболее подходящих конструкций в данной клинической ситуации. В ходе припасовки композитного шаблона были проанализированы фонетические изменения и эстетические параметры улыбки, после чего получили силиконовый оттиск для контроля глубины препарирования твердых зубных тканей. В это же посещение проводили оценку цветовой гаммы зубов с использованием VITA Easyshade (Vident) и 3D Guide Master Shade (Vident) с учетом возможного отклонения оттенка в процессе дегидратации. Зондирование костной ткани для адекватной оценки уровня альвеолярного гребня на разных участках выполняли только после анестезии.
Фото 13. Вид через 6 лет после отбеливания: пациентка обратилась после ортодонтического лечения.
Препарирование зубов ограничивалось областью эмали (фото 14) для минимизации возможных биомеханических рисков.
Фото 14. Препарирование 8 и 9 зубов под виниры с использованием композитного шаблона.
После установки ретракционной нити 00 мелкими алмазными борами проводили финиширование поверхности, расширяя ее несколько в поддесневую область. В области режущего края наклон редуцирования был сформирован в язычном направлении для того, чтобы техник смог в достаточной мере перекрыть данный участок керамической реставрацией.
Оттиск получали А-силиконом техникой двойной нити, дополнительно проводили регистрацию прикуса и анализ межчелюстных соотношений при помощи лицевой дуги (ARCUS/ARCUSevo, KaVo ARCUS). После подбора оттенка будущей реставрации, он (оттенок) был сфотографирован и отправлен в лабораторию.
Провизорные конструкции были изготовлены при помощи бисфенольного А-диглицидилового эфир метакрилата (бис-GMA) и оттиска, полученного на первичном этапе диагностики.
На этапе примерки временные коронки были удалены, а керамические виниры припасовывали с помощью глицеринового геля – таким образом, удалось объективно оценить поддержку губы объёмом выполненных реставраций.
После того как пациентка одобрила внешний вид конструкций, их внутренняя поверхность была очищена с использованием 70% спиртового раствора, протравлена 10% фтористоводородной кислотой, и промыта в спиртовой ультразвуковой ванночке на протяжении 5 минут. После этого виниры тщательно просушили, силанизировали (Lute-It Silane, Pentron) и покрыли адгезивным агентом. Перед фиксацией конструкций провели анестезию и изоляцию рабочего поля посредством коффердама (фото 15).
Фото 15. Изоляция при помощи коффердама перед фиксацией керамических виниров.
Заизолированные поверхности зубов очищали посредством воздухо-абразивной обработки 27 мкм частицами оксида алюминия при низком давлении (40 psi). Каждый из зубов протравливали в течение 15 секунд с использованием 37% фосфорной кислоты, после чего тщательно их промывали и наносили на их поверхность два слоя бондингового агента (ENA Bond).
Фиксация виниров проводилась посредством светоотверждаемого композитного материала (Enamel Plus, UD3), излишки которого удаляли при помощи зонда 6A (Hu-Friedy). Сначала проводили преполимеризацию для удаления излишков цемента вощеной нитью в апроксимальных участках, после чего в область рабочего поля наносили глицериновый гель для ингибирования слоя кислорода, и только затем обеспечивали окончательную полимеризацию материала в течение 60 секунд с каждой стороны керамической реставрации (щечно-пришеечной, щечно-срединной, с боку режущего края и небной стороны).
Фото 16. Удаление излишков композитного материала при помощи лезвия скальпеля перед окончательной полимеризацией.
Фото 17. Окончательное удаление излишков цемента ручным скейлером после снятия коффердама.
Фото 18. Фиксация виниров без нарушения параметров биологической ширины (ручной скейлинг в области реставраций может быть эффективно проведен при понимании апикальной границы винирной реставрации).
Фото 19. Вид через 3 недели после фиксации керамических виниров.
Фото 20. Внешний вид улыбки пациентки: гармоничное соотношение объема реставрации и поддержки тканей верхней губы.
Выводы
Отбеливание пролеченных ранее корневых каналов с помощью пербората тетрагидрата натрия может быть достаточно перспективным вариантом восстановления эстетического профиля улыбки. Однако, данная процедура требует проведения полного удаления присутствующих цементных остатков, силеров и резидуальных тканей пульпы, как и размещения своеобразного барьера для ограничения диффузии химического агента в периодонтальные ткани – ведь только таким образом может быть обеспечен безопасный и прогнозированный результат ятрогенного вмешательства. Все вышеупомянутые манипуляции лучше всего выполнять под микроскопом, поскольку визуальное увеличения значительно повышает контроль над каждым этапом подготовки к будущей химической обработке.
Важным аспектом также остается последующее после отбеливания размещение кальция гидроксида в область пульповой камеры, которое помогает минимизировать риск возникновения резорбции твердых зубных тканей в пришеечном участке. Учет таких деталей, как отсрочка этапа бондинга на срок как минимум 14 дней, и периодическое использование домашних отбеливающих капп помогает сохранить полученный эффект лечения дисколораций на более длительный период, тем самым, обеспечивая стабильность результатов эстетической реабилитации пациентов.