Что такое детская почесуха
Почесуха
Чем лечить почесуху у взрослых в домашних условиях
Почесуха – полиэтиологическое заболевание кожи нейроаллергической природы. Иное название патологии – пруриго, что в переводе с латыни означает «чешусь». Болезнь не зря так названа, поскольку основными проявлениями является высыпание, которое сопровождается интенсивным, навязчивым зудом.
Различают детскую почесуху (строфулус, детская крапивница), взрослую и узловатую (нейродермит узловатый). Последних две могут иметь острое и хроническое течение. Почесуха у взрослых достаточно редкое явление. Статистика говорит, что около 2% пациентов, обратившихся к дерматологу, имеют такую проблему.
Что это такое?
Почесуха (пуриго) – является зудящим дерматозом, у которого основными элементами сыпи выступают небольшие узелки с мелкими пузырьками в центре. Сильный зуд провоцирует расчесывание тех мест, где есть высыпания, вследствие чего появляются глубокие экскориации.
Причины возникновения
Основной фактор – сенсибилизация организма. Результат – аллергическое воспаление кожных покровов.
Другие причины почесухи:
Учёные обратили внимание на сезонность заболевания в сельской местности. Многие исследователи уверены: почесуха возникает при укусах насекомых – клещей, комаров, блох.
Классификация
У этого нейродерматоза выделяют четыре основные разновидности:
Детская почесуха — симптомы
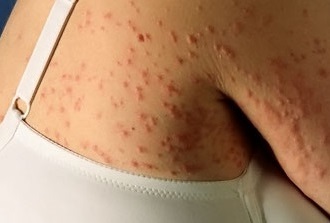
Детский вид почесухи обычно начинается с характерных появлений на коже высыпаний, которые могут иметь вид узелков, размером не более 5 мм. Спустя какое-то время на поверхности таких высыпаний могут появляться пузырьки небольшого размера.
Если такие пузырьки лопаются, то на их месте образуются точечные эрозии, которые покрыты особым видом корочек — это серозные корочки. Также следует сказать, что помимо сыпи, расположенной на кожи лица и туловища, такие высыпания могут быть сосредоточены и на поверхности разгибательных конечностей. Интересно, что расположение папуловезикул может быть как на коже ладоней, так и коже стоп. Их размер может достигать около 5-6 мм, они могут иметь основание отечного вида и особый воспалительный ободок. Главной отличительной особенностью почесухи будет очень сильный характерный только для нее зуд. Если расчесывать пораженные почесухой места, то могут появляться в большом количестве экскориации.
Помимо главных симптомов, у детей могут наблюдаться различные нервно-психические нарушения, например, плохой сон, нехарактерная ранее капризность, повышенный уровень раздражительности, плаксивость. Такая симптоматика может быть объяснима как самой почесухой, сопровождающейся сильным зудом и общей аутоинтоксикацией организма, так и лабильномтью нервной системы врожденного типа.
Очень часто для пациентов, страдающих почесухой, характерно то, что симптомы могут сойти на нет после того, как из питания будет исключено, к примеру, молоко. Однако бывают и случаи, когда происходит трансформация детской почесухи в пруригинозную экзму или в атопический дерматит. Главным признаком такого изменения может быть появление дермографизма белого типа или уменьшенного типа брюшного рефлекса, а также возможное исчезновение подошвенного. У детей, страдающих почесухой, может отмечаться характерная сухость кожи, увеличение бедренных (или паховых) лимфоузлов или ангидроз.
Симптомы у взрослых
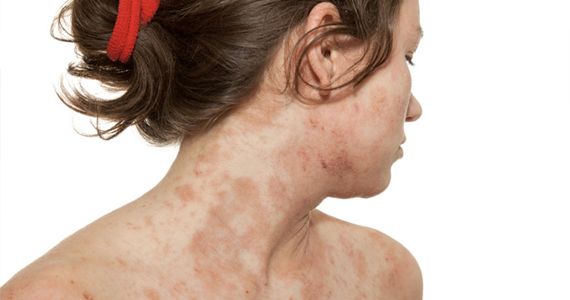
Почесуха у взрослых характеризуется наличием папул, образующихся на разгибательных поверхностях рук и ног. Папулы имеют буровато-красный оттенок. их размер составляет около пяти миллиметров. Форма плотных на ощупь образований — коническая или полушаровидная.
Острые зудящие ощущения вызывают другие элементы ярко-красного оттенка. Когда больной расчесывает их, образования трансформируются в специфические ранки, покрытые геморрагическими корочками.
Когда почесуха развивается в хроническую форму, наблюдаются следующие симптомы:
Старческая почесуха встречается крайне редко и поражает в основном пожилых женщин. Симптомы заболевания в этом случае мало чем отличаются от признаков «взрослой» почесухи. Больные жалуются на зуд, спровоцированный образованием плотных папул буровато-серого оттенка, диаметр которых составляет около одного сантиметра.
Узловая почесуха характеризуется сильным, приступообразным зудом. По мере развития заболевания зудящие ощущения становятся сильнее. Нередко аномалия развивается у лиц, страдающих нейроциркулярной дистонией или сахарным диабетом.
Как выглядит почесуха: фото
На фото ниже показано, как проявляется заболевание у взрослых.
Диагностика
Диагностирует почесуху дерматолог, который проводит осмотр и назначает дерматоскопию высыпаний. В случае присоединения уже вторичной инфекции делается бакпосев соскоба, который выявляет возбудителя, а также чувствительность к антибактериальным препаратам. Если почесуха возникает на фоне заболеваний ЖКТ, а также эндокринной патологии, то требуются консультации эндокринолога и гастроэнтеролога. Назначается дополнительное исследование кала на гельминты, а также анализ на дисбактериоз.
По показаниям врач назначает УЗИ поджелудочной железы, печени, печеночные пробы. Важно при диагностике почесухи исключить дерматологические заболевания, имеющие сходную клиническую картину. Узловая почесуха тяжела в дифференциации от красного плоского лишая. Особенности расположения сыпи при почесухе позволяют выделить ее от чесотки, атопического дерматита и токсидермии.
В случае атопического дерматита, высыпания будут локализоваться, как правило, на сгибательных поверхностях. В случае чесотки проведенная дерматоскопия поможет обнаружить типичные для нее ходы, тогда как положительный результат ее исследования подтвердит диагноз. Следует также сказать, что для токсидермии характерным будет связь высыпаний и приемом лекарственных препаратов.
Лечение почесухи
Проводиться лечение почесухи у взрослых и детей обязательно должно начинаться с диагностических мероприятий – необходимо установить провоцирующий фактор в каждом конкретном случае болезни, устранить его и только в таком случае лечение будет успешным.
Если почесуха возникла в детском возрасте или у женщины в период беременности и кормления грудью, то им обязательно нужно пройти обследования на присутствие/отсутствие гельминтов в организме. Именно глистная инвазия чаще всего сопровождается аллергической реакцией, поэтому внезапное развитие почесухи может быть связано именно с этим фактором. Если же рассматриваемое заболевание развилось на фоне патологий органов желудочно-кишечного тракта или других систем организма, то сначала врач назначает курс лечения их, а затем уже предпринимаются терапевтические меры по отношению к почесухе.
Основными препаратами в схеме лечения почесухи являются антигистаминные средства, которые позволяют устранить аллергическую реакцию и уменьшают ощущения зуда. Длительность их приема зависит от степени тяжести заболевания.
В качестве десенсибилизирующих средств могут назначаться:
Рекомендуемые при почесухе антигистаминные препараты:
Для устранения дисбактериоза рекомендуются пробиотики:
Для улучшения процессов пищеварения рекомендуется курсовой прием ферментов поджелудочной железы:
При тяжелом течении почесухи или отсутствии регресса со стороны высыпаний используется ПУВА-терапия и назначаются системные глюкокортикостероиды:
При тяжелых нарушениях психоэмоционального состояния больному назначаются седативные средства или транквилизаторы:
Для местного лечения элементов сыпи проводятся такие мероприятия:
В некоторых случаях для лечения сыпи могут использоваться такие альтернативные способы лечения:
В зависимости от результатов диагностических обследований больному с почесухой может понадобиться проведение лечения следующих заболеваний и состояний:
Правила питания
Врачи считают, что важным моментом в лечении рассматриваемого заболевания является питание – оно должно быть сбалансированным и витаминизированным.
Рацион питания взрослого пациента должен состоять из овощей и фруктов, рыбы и кисломолочных продуктов. В принципе, каких-либо строгих ограничений в пище нет, но нужно придерживаться следующих правил:
Почесуха достаточно неприятное заболевание, которое не только меняет внешность человека, но и оказывает непосредственное влияние на психоэмоциональный фон, ритм жизни. Только грамотное лечение и соблюдение всех рекомендаций лечащего врача позволят полностью избавиться от этой патологии.
Физиотерапия
Из физиотерапевтических методов при почесухе применяют субэритемные дозы УФО, электросон, фонофорез с гидрокортизоном, индуктотермию, микроволновую терапию на область надпочечников, лекарственный электрофорез, ДДТ на область шейных симпатических узлов.
Пруриго
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ ПРУРИГО
Шифр по Международной классификации болезней МКБ-10
L28
ОПРЕДЕЛЕНИЕ
Пруриго (син. почесуха) – хроническое рецидивирующее полиэтиологическое заболевание из группы нейроаллергодерматозов, первичными морфологическими элементами которого являются папуло-везикулы, уртикарные папулы, полушаровидные папулезные и узловатые элементы, появление которых сопровождается сильным зудом.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
L28.0 Простой хронический лишай
Ограниченный нейродерматит Лишай БДУ
L28.1 Почесуха узловатая
L28.2 Другая почесуха
Почесуха: БДУ. Гебры. mitis Крапивница папулезная
Этиология и патогенез
В развитии заболевания в детском возрасте провоцирующими факторами выступает сенсибилизация к пищевым, лекарственным, бытовым аллергенам, к укусам насекомых (москиты, клещи, клопы, блохи), а также нарушения пищеварения (в том числе врожденные ферментопатии), глистные и паразитарные инвазии, аутоинтоксикации, профилактические прививки, очаги инфекции.
У взрослых основное значение придается воздействию эндогенных аллергенов, возникающих вследствие хронических желудочно-кишечных (функциональная диспепсия, синдром раздраженного кишечника, язвенная болезнь желудка и двенадцатиперстной кишки, гепатит, холецистит, цирроз печени), эндокринных нарушений (сахарный диабет, тиреотоксикоз, дисменорреи, кисты яичников), а также различным интоксикациям, алиментарным, вегетососудистым нарушениям, гельминтозам, заболеваниям нервной системы и аутоиммунным процессам. Пруриго взрослых может быть проявлением неспецифической реакции, развившейся на фоне болезней крови (лимфогранулематоз, лимфолейкозы), паранеопластических процессов, системных заболеваний, беременности, фотосенсибилизации, нервно-психических стрессов, укусов насекомых.
Клиническая картина
Cимптомы, течение
Почесуха взрослых (почесуха простая Гебры) может проявляться в двух формах: острой и хронической.
Острая форма заболевания характеризуется появлением на коже разгибательных поверхностей верхних и нижних конечностей, реже – туловища, диссеминированных полушаровидных папул плотной консистенции, величиной с чечевицу, не склонных к слиянию, красновато-бурого цвета, которые вследствие отека могут приобретать уртикарный характер (отечные папулы) на фоне интенсивного зуда. В результате экскориаций поверхность их покрывается геморрагическими корочками, при отторжении которых остается временная пигментация или белесоватые рубчики. Высыпаниям предшествуют незначительные нарушения общего состояния в течение 1-2 дней. Острая форма заболевания может продолжаться от 2 недель до 4 месяцев. У больных вследствие мучительного зуда возникают невротические расстройства: раздражительность, бессонница.
Хроническая форма заболевания отличается длительным рецидивирующим течением и проявлением наряду с папулезными высыпаниями очагов лихенификации. У лиц с повышенной чувствительностью к ультрафиолетовым лучам обострения нередко имеют сезонный характер (весенняя или летняя формы почесухи) и характеризуется локализацией высыпаний на открытых участках кожи.
Узловатая почесуха (крапивница папулезная стойкая, узловатая почесуха Гайда) встречается редко, преимущественно у женщин в возрасте старше 40 лет. Характеризуется наличием мономорфных высыпаний, представленных изолированными крупными (величиной от 0,5 до 1 см и более в диаметре) полушаровидными или округлыми плотными папулами и узлами, резко выступающими над уровнем кожи. Элементы вначале имеют цвет нормальной кожи, затем становятся красновато-коричневыми. Поверхность элементов гладкая, далее на поверхности могут появляться чешуйки или гиперкератотические и веррукозные очаги. В результате интенсивного приступообразного зуда на них появляются экскориации, покрытые геморрагическими корочками. Разрешение патологических элементов нередко происходит через изъязвление и рубцевание. Высыпания локализуются симметрично на коже разгибательных поверхностей верхних и нижних конечностей, реже – на сгибательных поверхностях, спине.
Заболевание сопровождается интенсивным, биопсирующим, приступообразным зудом, усиливающимся после возникновения высыпаний, что объясняется гиперплазией нервных волокон в пораженных участках кожи. Заболевание длится годами и сопровождается короткими ремиссиями.
Диагностика
Диагностика основывается на данных анамнеза и клинической картине заболевания. По показаниям и с целью проведения дифференциальной диагностики назначаются следующие лабораторные исследования:
— клинические анализы крови и мочи;
— биохимический анализ крови: общий белок, общий билирубин, АЛТ, АСТ, ЩФ, креатинин, мочевина, глюкоза;
— анализ кала на яйца глист;
— серологическая диагностика паразитарных заболеваний – выявление антител к антигенам лямблий, аскарид, описторхисов и др.
— обследование на ВИЧ-инфекцию (определение IgM и IgG – антител к HIV1, HIV2) и гепатиты В и С (определение HCV-антител, HBs-антигена);
— гистологическое исследование биоптатов кожи;
— микроскопическое исследование соскоба с кожи на чесоточного клеща;
— определение сывороточных аллерген-специфических антител (пищевых, бытовых, пыльцевых, эпидермальных, к лекарственным препаратам, укусам насекомых).
По показаниям назначаются консультации других специалистов: гастроэнтеролога, невропатолога, эндокринолога, оториноларинголога, гинеколога, онколога, физиотерапевта.
Дифференциальный диагноз
Проводится с укусами насекомых, чесоткой, педикулезом, тиксикодермией, нейродермитом, аллергическим дерматитом, экземой, стойкой папулезной крапивницей, ветряной оспой, герпетиформным дерматитом Дюринга, васкулитом.
Лечение
— прекращение прогрессирования заболевания;
— уменьшение зуда;
— регресс высыпаний.
Общие замечания по терапии
Антигистаминные препараты II поколения являются медикаментозной терапией первого выбора. При необходимости, если седативный эффект может принести пользу, применяют антигистаминные средства I поколения.
При упорном течении заболевания применяют глюкокортикостероидные препараты системного действия.
В наружной терапии используют растворы анилиновых красителей (метиленовый синий, фукорцин, бриллиантовый зеленый), топические глюкокортистероидные препараты
Показания к госпитализации
Отсутствуют.
Схемы лечения
Медикаментозная терапия
3. Глюкокортикостероидные препараты:
— преднизолон (С) 20-40 мг в сутки перорально в течение 1-2 месяцев с последующей отменой [5,6,8,11]
или
— бетаметазон (С) 1мл 1 раз в 2-3 недели внутримышечно, на курс 3-4 инъекции [5,6,8,11].
Немедикаментозная терапия
Физиотерапевтическое лечение
— селективная фототерапия (С) 4-5 раз в неделю на курс 20-30 сеансов [8,11]
или
— ПУВА-терапия (B) 4 раза в неделю на курс 15-20 сеансов (в тяжелых случаях при распространенных зудящих высыпаниях) [3,9-11,14,17].
Требования к результатам лечения
— прекращение зуда;
— разрешение высыпаний.
Тактика при отсутствии эффекта от лечения
Консультации других специалистов, выявление и лечение соматической патологии.
ПРОФИЛАКТИКА
Методов профилактики не существует.
Информация
Источники и литература
Информация
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.
(Neurodermitis diffusa infantum s. prurigo Besnier)
Синонимы: prurigo diffusa chronica cum lichenificatione; atopic dermatitis; eczema constitutionale; eczema pruriginosum; prurigo diathetica; spatexsudatives Ekzematoid (Rost).
Определение
О природе и клинической индивидуальности или идентичности диффузного нейродермита, почесухи Бенье и атопического дерматита и их сходстве с экземой и с другими «пруригинозными» процессами существует еще немало невыясненных вопросов и споров. В настоящее время преобладающим является мнение, что диффузный нейродермит, почесуха Бенье и атопический дерматит американских авторов — идентичные заболевания. Невыясненность существует в особенности в отношении связи между ними и истинной детской экземой. Последнюю многие авторы называют еще конституциональной или атопической экземой; при этом отмечают, что детская экзема в более старшем возрасте «переходит» в почесуху Бенье, диффузный нейродермит или атопический дерматит.
Мы не разделяем этого мнения о детской экземе. По нашему мнению, существует истинная детская экзема, уже описанная выше, которая обычно проходит бесследно к концу второго года. Кроме того, существует вид экземы у более старших грудных и у маленьких детей, являющаяся первым выражением диффузного нейродермита или диатезной почесухи Бенье или атопического дерматита. Она не проходит к концу второго года жизни, а продолжается и после этого, иногда всю жизнь: для нее характерен ряд морфологических, эволютивных и общих симптомов, которые и индивидуализируют ее.
Бенье описывает как prurigo diathesique хроническое, отличающееся сильным зудом заболевание, с полиморфными изменениями кожи. Оно начинается обычно в первые месяцы жизни. Морфологические изменения кожи напоминают на данном этапе развития сухие подострые экземные процессы, в связи с чем немецкие дерматологи это заболевание причислили к группе хронических экзем, где оно и фигурировало в течение немалого времени. Обычно этим экземным воспалениям предшествовал сильный зуд, легко приводящий к лихенификации кожи, что делало невозможным на данном этапе отдифференцировать это заболевание от диффузного нейродермита. Особая эволюция заболевания, которое начинается в грудном и раннем детском возрасте, особая локализация изменений, сочетание или чередование с рядом других аллергических проявлений (астма, астматический бронхит, сенная лихорадка, строфулюс, припухание лимфатических узлов и вообще наличие более выраженных симптомов общего расстройства всего организма), составляют отличительные черты диатезной почесухи Бенье.
Под названием нейродермита была описана (Брок) группа патологических процессов кожи, в первую очередь — одна ограниченная и одна диффузная формы отличающиеся сильным зудом, лихеноидными папулами и типичной лихенификацией. Как при ограниченных, так, в особенности, при диффузных формах, высыпание напоминает подострые и хронические экземные процессы; поэтому некоторые авторы отнесли нейродермит к хроническим экземам. По своему развитию, общим симптомам и патогенезу нейродермит у грудных и маленьких детей, в особенности его диффузные формы, не отличается от почесухи Бенье. Поэтому независимо от спора о том, следует ли у взрослых диффузный нейродермит идентифицировать с почесухой Бенье, мы считаем, что в грудном и детском возрасте это идентичные заболевания.
Введенное американскими авторами название «атопический дерматит» не дает ничего нового для морфологии, эволюции и нозологии описываемых дерматозов, а. является лишь новым названием нейродермита, почесухи Бенье и подобных им процессов. При создании этого названия исходили из предположения, что в патогенезе этих процессов участвует атопический диатез Коки (A. Coca). Распространение этого понятия и на клинику, как говорит Л. П. Машкиллейсон, не необходимо. Оно лишь обременяет и без того сложную дерматологическую терминологию. Мы не согласны в особенности с полным идентифицированием детской экземы с атопическим дерматитом.
Сущность диффузного нейродермита (почесухи Бенье) в грудном и детском возрасте. Уже давно авторы замечали, да и теперь замечают, различные особенности в части случаев детской экземы. Совокупность этих особенностей является характерной для третьего вида (после себороидного дерматита и истинной детской экземы) экземной реакции в грудном и детском возрасте — нейродермита или почесухи Бенье.
Начало заболевания
Нейродермит возникает также в первые месяцы жизни, но в общем позже, чем истинная детская экзема. В некоторых случаях могут заболеть и дети 4—5 лет. Одним словом, каждая начавшаяся после 4—5-го месяца жизни экзема в грудном и детском возрасте может возбудить подозрение на нейродермит.
Морфология и локализация. Гистопатологическая картина нейродермита соответствует картине подострых и хронических экзем с более выраженным акантозом и почти полным отсутствием интраэпидермальных пузырьков. В начале своего развития в грудном возрасте, при рецидивах и обострениях нейродермита поражение у детей может быть эритемо-отечным и мокнуть, полностью напоминая истинную детскую экзему. Однако при внимательном наблюдении можно обнаружить, что при нейродермите пораженная кожа более сухая, склонна к лихенификации, меньше мокнет и мокнутие менее продолжительно.
В более поздних и более типичных случаях высыпным элементом является лихеноидный узелок, а одновременно с экземоподобными бляшками появляются и отдельные папуло-уртикарные или папуло-везикулезные элементы, напоминающие высыпь при строфулюсе. Также в более поздних стадиях кожа на пораженных участках начинает инфильтрироваться, утолщаться, покрываться ссадинами, корочками, лихенифицируется и темнеет.
Изменения, в особенности вначале, локализуются главным образом на лице, причем наряду со щеками чаще поражается и лоб. Вместе с тем постепенно появляются изменения и на затылке, в локтевых и подколенных сгибах, вокруг рта, на кистях, в области половых органов, на внутренних поверхностях бедер, наружных поверхностях конечностей и на других участках кожи. Вообще диссеминированная и лихенифицированная экзема в грудном и детском возрасте чаще бывает не истинной детской экземой, а нейродермитом.
Эволюция и симптомы
В то время как истинная детская зкзема обычно проходит бесследно приблизительно к концу второго года жизни, почесуха Бенье большей частью с ремиссиями различной продолжительности может продлиться и до полового созревания, а иногда не проходит и до конца жизни. Заболевание развивается приступами, возникающими часто сезонно (главным образом зимой и весной).
До и во время каждого приступа отмечается очень сильный зуд. Зуд делает грудных и маленьких детей, которые болеют диффузным нейродермитом, чрезвычайно неспокойными; они плохо спят, бледны, плаксивы, капризны, худы. При малейшем раздражении у них возникает приступ зуда и дети неудержимо начинают чесаться. С течением времени наступает «холодное» опухание паховых, бедренных и других лимфатических узлов.
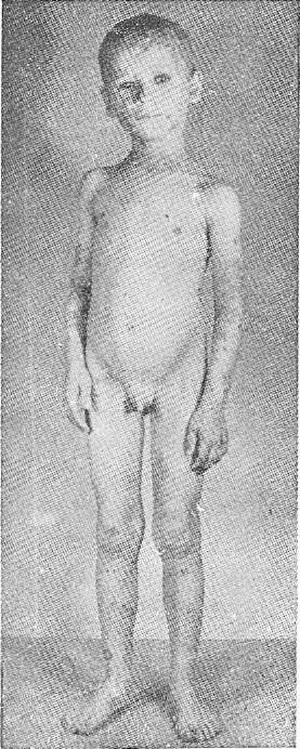
Рис. 2.
Prurigo Besnier у 6-летнего мальчика
Одновременно с кожными явлениями у большинства детей, больных почесухой Бенье, наблюдается аллергический ринит, астматический бронхит, а позже и бронхиальная астма. Эти явления сопутствуют кожным приступам или же чередуются с ними.
Этиология и патогенез. В настоящее время преобладает мнение, что диффузный нейродермит обусловлен особым, врожденным или приобретенным состоянием повышенной чувствительности по отношению к различным экзо- и эндогенным раздражителям антигенного и неантигенного характера. Кожные пробы с различными аллергиями весьма часто бывают положительными; в особенности это касается вдыхаемых аллергенов (пыль, волосы, животного происхождения, растительные продукты и пыльца). Часто обнаруживаются антитела (методом пассивного перенесения). Наблюдаются также положительные комплементсвязывающие реакции, явления коллоидоклазии (положительный индекс Зогана). Однако все попытки установить специфическую аллергическую сверхчувствительность оказались безрезультатными. Удаление аллергенов, по отношению к которым получились положительные кожные пробы не приводило к излечению. Введение их не всегда связано с последующим ухудшением. Неожиданными и неадекватными являются реакции на различные лечебные средства: сильно раздражающие средства могут переноситься кожей хорошо, а с виду индифферентные средства могут вызвать раздражение кожи. Хилл (Hill) допускает, что при нейродермите существует особый местный Х-фактор, обусловливающий склонность к белому дермографизму, сужению сосудов и сверхчувствительности кожи по отношению к различным раздражителям. Тенденция к спазму мелких кровеносных сосудов кожи при нейродермите считается в известной мере аналогичной спазму бронхов при бронхиальной астме, сопровождающей это заболевание.
Обсуждалась роль status thymicolymphaticus, плюригландулярной эндокринной дисфункции, гельминтиаза и торпидной туберкулезной интенции, однако особых доказательств представлено не было.
На основании семейных анкет удалось установить, что нейродертмит развивается главным образом при небрежном, грубом, недостаточно заботливом уходе за детьми.
В отношении диффузного нейродермита было установлено особенно нужное обстоятельство, что он поддается влиянию перемены обстановки, причем улучшается, в частности, при пребывании на море или на высоте более 1200 м над уровнем моря. Считается, что в этих условиях, наряду с устранением раздражающих аллергенов, влияние оказывают и климатические факторы (атмосферное давление, влажность, температура, ветры и пр.).
Из сказанного видно, что этиология и патогенез нейродермита до сих пор все еще остаются невыясненными. Наряду с ролью некоторых трофаллергенов и пылевидных аллергенов, при обсуждении патогенеза всё больше пробивает себе путь предположение, что нейродермит представляет собой своеобразный трофический невроз, развивающийся у людей с функциональной недостаточностью центральной нервной системы (С. Т. Павлов). В подкрепление этого предположения, наряду с данными изложенными выше в разделе о патогенезе экземы, можно привести ещё следующие. Еще Брок, давая наименование этому заболеванию, на основании клинического наблюдения связал его возникновение и развитие с состоянием нервной системы. В настоящее время также известно, наилучшие результаты лечения нейродермита получаются при применении средств, воздействующих на центральную и вегетативную нервы, систему. Клиническое улучшение нейродермита при высокогорном летний, согласно нашим наблюдениям, сопровождается прежде всего нормализацией тонуса вегетативной нервной системы и процессов возбуждения и торможения центральной нервной системы. На роль вегетативной нервной системы в патогенезе нейродермита указывают также исследования А. В. Логинова и О. К. Шапошникова, которые обнаружили в коже больных нейродермитом наличие подобного адреналину вещества и снижение проницаемости кожных сосудов. В качестве непосредственных причин возникновения нейродермита указывают на различные экзогенные и Эндогенные интоксикации.
Диагноз
Если принять во внимание перечисленные особенности морфологии, эволюцию, локализацию и общие симптомы, то поставит диагноз почесухи Бенье сравнительно не трудно. В грудном и раннем детском возрасте ее нужно дифференцировать главным образом от истиной детской экземы и себороидного дерматита; об этом дифференцированном диагнозе говорилось выше. Особое диагностическое значение приписывают сопровождающим детский нейродермит папуло-уртикарным высыпям и уртикарному характеру кожных реакций по отношению к различным аллергенам. У более старших детей почесуху Бенье нужно дифференцировать от prurigo Hebrae, других пруригинозных процессов, некоторых контактно-аллергических дерматитов, от красного плоского лишая, псориаза, золотушного лишая, которые рассматриваются в соответствующих разделах.
Прогноз почесухи Бенье quo ad sanationem всегда серьезный. Как было сказано, заболевание с более или менее продолжительными ремиссиями может продлиться до периода полового созревания и позже. В связи с прогнозом нужно учитывать следующие осложнения и особенности развития некоторых случаев диффузного нейродермита.
При диффузном нейродермите у детей наблюдаются вторичные инфекции, но они значительно слабее и реже, несмотря на очень сильный зуд и расчесы.
В части случаев диффузного нейродермита развивается так называемая атопическая эритродермия. Она может предшествовать или сопутствовать основному заболеванию и остаться после выздоровления последнего. При этом состоянии кожа всего тела светло-красного цвета, напоминает гусиную; она утолщена и не имеет особой склонности к везикуляции и мокнутию. Существует выраженное шелушение, общее увеличение лимфатических узлов, очень сильный зуд. При этой форме очень заметна повышенная чувствительность к различным антигенным раздражителям и более выражена склонность ко вторичной инфекции. В крови обнаруживается выраженная эозинофилия; значительно увеличено число белых кровяных клеток без признаков заболевания крови.
В небольшом числе случаев при почесухе Бенье в возрасте между 16 и 35 годами наблюдается развитие катаракты [ Роксбург (Rox- rurgh), Брунстинг)]
Многолетнее прослеживание участи детей, болевших почесухой Бенье, «оказало следующее: из 84 еще в грудном возрасте от вторичной инфекции умерло 6 (летальность выше, чем в контрольной группе); у 55% больных экземные явления продолжались до 13-летнего возраста, а у многих лиц до 20 лет; в течение первых трех лет жизни выздоровело 27% детей; астма, хронический бронхит и сезонный ринит были обнаружены у 73% больных (в контрольной группе — 5—7%); наиболее часто наблюдалась астма; 22% детей по одному или нескольку раз переболели пневмонией у контрольных — 2%); у 23% больных были головная боль и частая рвота, а у 17% — крапивница (в контрольной группе значительно более низкое число подобных нарушений — до 0%). У детей, родители которых болели экземой, продолжительность заболевания была больше. Вообще диффузный нейродермит у грудных и маленьких детей считается серьезным заболеванием, значительно нарушающим и подвергающим опасности здоровье и дальнейшее развитие детей.
Лечение
Наружное лечение проводят как при истинной детской экземе. Дети больные почесухой Бенье, хорошо переносят дегти. Часто применяется хорошо промытый сосновый деготь, чистый или в комбинациях.
В особенно тяжелых и не поддающихся другому лечению случаях при более значительной инфильтрации кожи можно иметь в виду и внимательно применять рентгенотерапию или пограничные лучи, а во всех случаях — общее облучение ртутно-кварцевой лампой и противозудные ванны. 2 апреля 2019