Что такое бужирование в проктологии
Что такое бужирование в проктологии
Очень важно, чтобы каждый пациент выписываясь из стационара после операции,научился ухаживать за стомой и следить за ее состоянием. В частности, следить следует за видоизменением стомы, не допуская ее сужения (стеноза). Для того чтобы не довести стому до состояния стеноза, необходимо в домашних условиях проводить бужирование.
Что такое бужирование?
Это механическое расширение и растягивание отверстия стомы, которое пациент может проделывать как самостоятельно, так и с помощью родственников (либо специалистов в стенах стационара). Техника бужирования очень проста.
На кисть руки надевается тонкая медицинская резиновая перчатка, продающаяся в любой аптеке. Один из пальцев (начинать можно с мизинца) обильно смазывается вазелином и вводится в стому на глубину 3 4 см, при этом им производятся вращательные движения, а также движения вверх вниз.
Продолжительность и частота проведения процедуры зависит от состояния стомы. Чтобы обучиться технике проведения «пальцевого бужирования», целесообразно обратиться за консультацией к стоматерапевту центра реабилитации. Пальцевое бужирование, не являясь сложной процедурой, часто вызывает у пациентов психологический страх, вследствие опасений «повредить кишку».
Этот страх понятен, поэтому первое бужирование необходимо проводить под контролем опытного специалиста. Стоматерапевт в доступной форме объяснит вам необоснованность ваших страхов. Во первых, слизистая стомы не имеет нервных окончаний, следовательно, с ее стороны болевых ощущений пациент испытывать не может.
Если же кожа заросла настолько, что растягивается болезненно и с трудом – это повод к оперативному вмешательству (реконструкции стомы). Не стоит также опасаться появления небольшого кровотечения в процессе бужирования.
Это нормальная реакция слизистой оболочки на травму и она не является противопоказанием к проведению данной процедуры. Более того, это говорит о том, что пациент «не халтурит», а совершенно верно проводит бужирование. Еще раз хочется обратить ваше внимание на то, что палец должен входить беспрепятственно и относительно безболезненно. Если палец вводится с трудом, эту процедуру следует повторять чаще, вплоть до ежедневного проведения.
В том же случае, если палец (даже мизинец) в стому ввести не удается, следует срочно обратиться к вашему стоматерапевту (либо к хирургу). Помните, что успех послеоперационного периода во многом зависит не только от профессионализма врачей, но и от вас самих.
Э. В. Балобина, стоматерапевт отделения реабилитации
Анальные стриктуры, лечение, операция. Рубцовые стриктуры анального канала
Стриктура анального канала (сужение заднего прохода, стеноз) представляет собой
врожденную или приобретенную патологию, для которой характерно локальное либо
повсеместное уменьшение просвета прямой кишки. Это происходит вследствие образования
рубцов в анальном канале. Несмотря на то, что заболевание встречается нечасто, оно крайне
негативно влияет на качество жизни больного. Поэтому в проктологии стриктуры анального
отверстия считаются серьезным осложнением. Сокращение диаметра анального кольца,
сужение канала на всей протяженности мешают нормальной эвакуаторной способности. Для
того, чтобы хоть как-то облегчить прохождение каловых масс, пациенту приходится
подключать слабительные препараты, злоупотреблять очистительными процедурами.
Приобретенный стеноз анального канала является последствием замещения эпителия рубцовой
тканью. В 90% случаев анальный рубец формируется в течение 1-3 месяцев после
проведенной проктологической операции. Чаще всего это осложнение после
геморроидэктомии, удаления остроконечных кондилом заднего прохода, хирургического
вмешательства по поводу хронического парапроктита. Очень часто формируется рубец после
иссечения анальной трещины.
В ходе таких операций иссекается значительное количество эпителиальной ткани. С учетом
индивидуальной способности организма к регенерации спустя некоторое время происходит
образование рубцовых структур. Иногда рубцы анального отверстия формируются после
неудачных операций, проводимых с нарушением протокола. Возможно также травматическое
происхождение рубцов, например, после осложненных родов с разрывами.
Симптомы
Жалобы пациентов в основном связаны со следующими симптомами:
Особенно болезненны и опасны прогрессирующие анальные стриктуры, когда очень медленно
заживляются послеоперационные раны. Пациента постоянно мучают интенсивные боли во
время испражнения и какое-то время после.
Диагностика
Общение пациента с врачом начинается со сбора информации. Кроме особенностей
симптоматики выясняется, не появился ли грубый рубец после анальной трещины и
операции по ее иссечению. Проктолог проводит ректальное исследование пациента, оценивая
функциональность сфинктера, степень стеноза, протяженность патологии. Также он
осматривает состояние кишечной стенки, проверяет растяжимость и эластичность, а также нет
ли инфильтрации и изъязвления. Чтобы получить более детализированную картину, может
быть показана ректороманоскопия. Дополнительно во время проведения процедуры отбирается
материал для гистологического анализа.
Степень развития стриктур анального канала выявляется исключительно на осмотре у
проктолога, самодиагностикой лучше не заниматься. Стеноз заднего прохода
классифицируется с точки зрения выраженности патологического явления:
Также врач определяет локализацию патологии. Анальная стриктура может быть:
Лечение патологического анального рубца после операций
Современная колопроктология применяет в излечении анальных рубцов два альтернативных
подхода: консервативный и хирургический (оперативный).
Лечение анальных стриктур без операции
Консервативный метод применяют при легкой и средней тяжести сужения анального канала.
Пациенту назначаются:
Бужирование — что это за процедура
Буж — это инструмент для плавного расширения стенок прямой кишки. Вовремя
манипуляций пациент лежит в комфортном положении, применяется качественная местная
анестезия. Врач вводит пневмобуж (расширитель) необходимого размера, нагнетает в него
воздух и оставляет в анальном канале на 30 минут. Затем буж аккуратно извлекается.
Процедура проводится опытным специалистом, не допускающим травматизации стенок
слизистой. Для расширения анального канала требуется несколько сеансов, при этом в каждом
последующем берется буж большего диаметра.
Оперативное лечение
При обширном сужении консервативное лечение не дает результата. Тогда пациенту
назначается операция. Хирургическое вмешательство предполагает рассечение, иссечение
рубцовой структуры либо резекцию части прямой кишки. Успешно применяется операция по
методу Пикуса, когда стриктура иссекается, а круговая мышца остается незатронутой. При
декомпенсированном стенозе, когда присутствуют сильное воспаление и недержание
содержимого толстого кишечника, может потребоваться двухэтапная операция.
Когда назначают операцию на рубце после анальной трещины
Восстановительный период в рамках оперативного лечения анальной трещины может быть
разным. Поэтому не следует оперировать по поводу стеноза прямой кишки сразу после первой
операции. Нужно подождать завершения всех регенеративных процессов. По мнению
специалистов-проктологов, между операциями должно пройти не менее 3-х месяцев, чтобы
можно было судить о наличии сформированного рубца и по максимуму применить в этот
период консервативную терапию. Грамотное лечение может дать положительный отклик по
части размягчения ткани и восстановления функций. Если же процесс сужения анального
канала завершился, то это необратимо. Поэтому при наличии показаний необходима операция,
но грамотно спланированная и подготовленная.
Прогноз
Лечение рубцов при анальной трещине, парапроктите, запущенном геморрое дает
достаточно благоприятный прогноз. По данным проктологических отчетов, у 9 из 10 пациентов
со временем наступает полное выздоровление на фоне условного восстановления эвакуаторной
функции кишечника. Гораздо сложнее обстоит ситуация со стенозами, которые
характеризуются недержанием и обширным воспалением. В таких случаях требуется
несколько операционных этапов в сочетании с интенсивным и грамотно подобранным
консервативным лечением.
Лечение анальных рубцов после операции в Ростове-на-Дону
Умеренные стриктуры анального отверстия хорошо поддаются консервативному лечению,
но это не значит, что можно заниматься самолечением. Пока вы ставите эксперименты с
ванночками, мазями и припарками, в глубинах прямой кишки может развиваться серьезная
патология. Если ее не выявить вовремя, потом придется соглашаться на операцию. Если
сужение заднего прохода существенное (суб- и декомпенсированный стеноз), то без хирурга не
обойтись. На сегодняшний стоит признать, что проблема стеноза анального канала и
формирования рубцовых структур принадлежит издержкам хирургии. Причем не обязательно
речь идет о врачебной ошибке. Зачастую сами пациенты испытывают сложности с
прохождением послеоперационного периода.
Грубый рубец, провоцирующий сильную боль при каждом походе в туалет, является
однозначным поводом для хирургии. Если у вас была операция по иссечению анальной
трещины и рубец вас постоянно беспокоит (зуд, ощущение инородного тела в прямой кишке,
боль), запишитесь на диагностику к хорошему врачу-проктологу, одному из лучших
специалистов-практиков в Ростове-на-Дону Аркадию Амбарцумовичу Толохяну. Доктор
аккуратно проведет осмотр, оценит масштаб проблемы, локализацию рубца в анальном
канале, проверит нет ли сопутствующих патологических изменений и назначит адекватное
лечение.
Что такое бужирование в проктологии
Для диагностики врожденных стриктур применяются известные в проктологии методы исследования. Уровень и характер сужения могут быть определены с помощью зонда или другого инструмента — зажима Кохера, Пеана, при исследовании пальцем хирурга, а также с помощью анускопа, ректального зеркала, ректороманоскопа, рентгенологического исследования.
Начинать исследование нужно пальцем. При этом наилучшим образом определяется высота расположения стриктуры, ее плотность, растяжимость, иногда протяженность, состояние сфинктера и стенки кишки ниже стриктуры, а если удастся проникнуть выше сужения, то и состояние вышележащего отдела кишки.
Зонд и другие малого диаметра инструменты могут оказать некоторую помощь в диагностике характера сужения только при очень узком просвете его. Может быть установлена протяженность стриктуры. Более объемистые инструменты — детское ректальное зеркало, детский ректороманоскоп, анускоп, как правило, дают возможность осмотреть только нижний отдел кишки до места сужения и видеть просвет рубцового кольца.
Проникнуть этими инструментами выше сужения обычно не удается. С помощью рентгенографии можно получить точные данные о месте расположения стриктуры, ее протяженности, о состоянии вышерасположенных отделов толстой кишки.
Методы лечения врожденных стриктур прямой кишки варьируют в зависимости от возраста пациента, высоты расположения, протяженности стриктуры и других данных, характеризующих это врожденное уродство.
Наиболее распространенным методом лечения врожденных стриктур в раннем детском возрасте является бужирование. Для этой цели применяются расширители Гегара, специальные дилятаторы Brown, Schoen, пальцы медицинского работника или матери ребенка. Лучше всего обучить мать и она будет в домашних условиях бужировать пальцем задний проход у своего ребенка систематически, с любовью и настойчивостью.
Для бужирования пальцем на руку надевают резиновую перчатку. Палец смазывают вазелином и постепенно вводят в задний проход больного. Вначале нужно использовать мизинец, затем — средние пальцы и под конец даже большой палец руки.
В зависимости от первичного диаметра просвета сужения, плотности и протяженности суживающего кольца бужирование приходится применять на протяжении недель, месяцев, а иногда, с перерывами, в течение нескольких лет.
При плотных, нерастяжимых, рубцовых стриктурах показано оперативное лечение. Оно может быть применено в виде следующих основных вмешательств:
1) рассечение стриктуры в одном или в двух направлениях с последующим систематическим бужированием до полного заживления получившейся на месте рассечения раны (ран);
2) продольное рассечение стриктуры в одном или двух направлениях с последующим зашиванием полученной раны (ран) в поперечном направлении;
3) иссечение со стороны просвета кишки всего суживающего кольца с последующим сшиванием выше- и нижележащих здоровых участков стенки прямой кишки; эта операция легко выполнима лишь при расположении суживающего кольца не выше как на 4 см от заднего прохода — операция Гартмана;
4) резекция всей толщи стенки кишки вместе со стенозирующим ее рубцом с последующим сшиванием конец в конец всех слоев кишки; эта операция выполняется через брюшную полость при, расположении суживающего; кольца более чем на 5—6 см от заднего прохода.
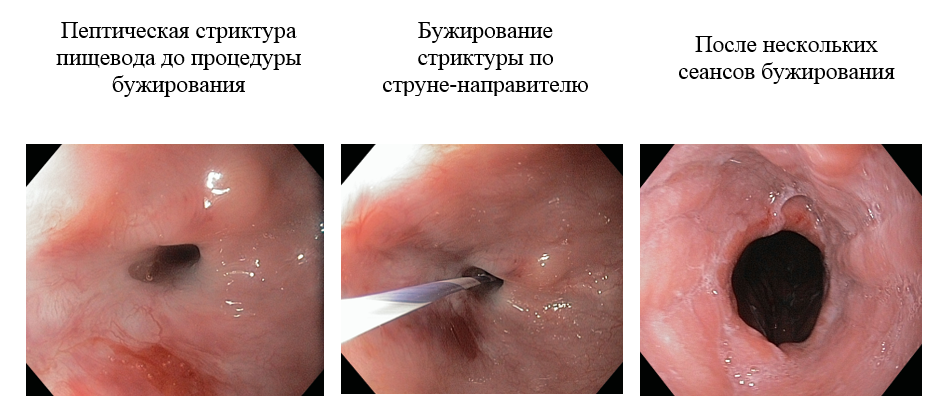
Эндоскопическое бужирование
Эндоскопическое бужирование – методика расширения просвета полого органа или анастомоза с целью восстановления его проходимости. Эта манипуляция относится к категории лечебных эндоскопических процедур и осуществляется с помощью специальных инструментов – бужей.
Показания для выполнения бужирования
На отделении эндоскопии НИИ онкологии бужирование пищевода применяется и в лечении опухолевых стенозов пищевода, однако не является окончательным методом лечения, а решает задачу кратковременного расширения просвета пищевода в месте циркулярно распространяющейся опухоли перед проведением брахитерапии, установкой самораскрывающегося стента (если диаметр зонда для брахитерапии или доставочного устройства стента превышает диаметр просвета органа).
Процедура бужирования
На отделении эндоскопии НИИ онкологии им. Н.Н.Петрова применяется методика бужирования стриктур по направляющей струне без использования рентгенологической установки.
Она заключается в установке гибкой или более ригидной металлической струны по биопсийному каналу эндоскопа за область сужения с последующим проведением по проводнику, как по направителю, пластиковых бужей разного диаметра, начиная от наименьшего. Для процедуры бужирования мы применяем бужи типа Savary с конусообразным дистальным концом и внутренним каналом на всем протяжении бужа.
Эта методика имеет целый ряд преимуществ перед аналогичными вмешательствами, выполняемыми под рентгенологическим контролем. Во-первых, она позволяет выполнять бужирование преимущественно амбулаторно из-за минимальной опасности возникновения осложнений. Во-вторых, наличие проводника позволяет успешно бужировать даже сложные, протяженные стриктуры с извитым ходом, а также стриктуры с эксцентричным расположением входа. В-третьих, полностью отсутствует лучевая нагрузка на больного и врача
Специалист выполняет исследование используя эндоскоп небольшого диаметра. Во время исследования оценивается локализация верхнего края сужения, диаметр суженного участка и его протяженность (по возможности).
Важной задачей для специалиста является проведение эндоскопа через сужение, т.к. это позволит не только установить протяженность стриктуры, но и оценить её ход, направление, убедиться в отсутствии двойных или множественных сужений, свищевых ходов, дивертикулов, что позволит избежать осложнений. Если эндоскоп провести за сужение не удается, то делается попытка проведения струны вслепую, что также является безопасным для пациента, т.к. проведение струны осуществляется её мягким концом. В редких случаях струну не удается провести через сужение, что наблюдается, например, при полном рубцовом сращении, либо при выраженном изгибе и извитости участка сужения, всё это рассматривается как противопоказание для выполнения бужирования и пациенту назначается рентгенологическое исследование с водорастворимым контрастным веществом для установления причины возникших трудностей.
Бужирование начинается с проведения бужа малого диаметра, не превышающего диаметр наиболее суженного участка. Затем буж заменяют на следующий, большего диаметра. За один сеанс применяется от 2 до 3 бужей. При бужировании специалист определяет степень ригидности стриктуры по мануальным ощущениям, что позволяет ему контролировать прилагаемое усилие, ограничивая насильственное преодоление чрезмерного сопротивления рубцовых тканей, и таким образом повышает безопасность вмешательства.
Во время проведения бужирования пациент может испытывать умеренные болевые ощущения.
Продолжительность и периодичность лечения
Длительность и специфика лечения во многом зависит от индивидуальных особенностей пациента и конкретной картины заболевания. Лечение в целом состоит из основного и поддерживающего курсов и завершается динамическим наблюдением.
Наши результаты
Бужирование является высокоэффективной лечебной процедурой. Специалисты нашего отделения достигают хороших результатов в решении таких сложных задач, как:
Возможные осложнения
Процедура бужирования, если она выполняется по проводнику, с поэтапным переходом от меньшего бужа к большему без излишнего форсирования, является наименее травматичным и наиболее безопасным методом лечения стриктур полых органов и анастомозов. В процессе выполнения процедуры обычно возникают неглубокие продольные надрывы рубцово измененной слизистой в области анастомоза или на поверхности стенки органах, и которых отмечается кратковременное незначительное подтекание крови, останавливающееся самостоятельно. Однако осложнения все же возможны, и самым серьезным считается перфорация стенки органов, для устранения которой может потребоваться оперативное вмешательство, а также кровотечение из краев глубокого разрыва слизистой, с которым почти всегда удается справиться эндоскопически.
Подготовка к процедуре
Бужирование верхних отделов желудочно-кишечного тракта проводят строго натощак, полностью исключается прием пищи за 12 часов и жидкости за 6 часов до начала процедуры. Если Вы не отмечаете выраженных затруднений при прохождении пищи по пищеводу или задержки пищевых масс в желудке на долгий срок, то последний прием пищи накануне может быть не позднее 18.00. Если вы отмечаете у себя вышеуказанные симптомы, то последний прием пищи в виде легкого обеда должен быть не позднее 13.00 в день накануне процедуры.
Процедура бужирования стриктуры толстой кишки или межкишечного анастомоза проводится только после очищения толстой кишки. Как выполнить подготовку толстой кишки см. «подготовка к колоноскопии» в разделе «колоноскопия». При низко расположенных стриктурах толстой кишки, а также в случае критических стриктур диаметром не более 4-5 мм (особенно если Вы отмечается систематическую длительную задержку отхождения стула и газов) подготовку толстой кишки следует проводить с помощью клизм.
Необходима отмена пероральных антикоагулянтов (препаратов для разжижения крови) накануне исследования, пауза п/к введения гепарина за 4-6 часов до процедуры
Баллонная дилатация стриктур желудочно-кишечного тракта может быть выполнена под внутривенной анестезией. Если исследование будет проводиться под наркозом, прием любого количества жидкости до процедуры строго воспрещен. Управление транспортным средством после окончания исследования является нежелательным и может представлять угрозу для жизни и здоровья.
Советы проктолога
Содержание
Написал такое многообязывающее название и размышляю: «С чего же начать?» Наверное, с той жалобы, которую высказывают почти все пациенты на первом приеме – геморрой! Увы, но «геморрой» — собирательный образ врага, который «поражает» прямую кишку. И под этим словом скрывается целая группа болезней ануса.
Большинство пациентов и в самом деле при обращении имеют симптомы геморроя. И они правы, когда на мой вопрос о жалобах указывают — «геморрой». Лучше бы вы ошибались, это не вся правда. Увы, уже при первом обращении редко у кого есть только геморрой. Очень часто пациент собирает букет проктологических болячек и только тогда обращается за помощью. Примерно один из восьми или десяти обратившихся имеет только одну болезнь.
Почему же так происходит? Почему человек, имеющий проблемы, в которых он ничего не смыслит, пытается самостоятельно их решить? Почему пытается изобразить из себя специалиста-эксперта и творит со своим здоровьем всякие вещи, часто ужасные.
Почему же, когда в зубе дырка или он болит, жена, муж или сосед не купит в строительном магазине мешок цемента и не заделает дырку? Или не возьмет пассатижи и не вырвет этот зуб?
Почему страдающие проблемами заднего прохода суют в попу сосульки, картошку или огурцы или делают такие же неразумные вещи? В лучшем случае надеются на советы знакомых или аптекарей, продающих без разбору всякие свечи, мази и таблетки?
Чудовищная дремучесть движет человеком! Многие кивают на «народную» медицину. И сами того не понимают, что «народная» медицина — это, по сути, медицина отчаяния. При полном отсутствии профессиональной медицинской помощи шаманы и другие подобные учились десятки лет, прежде, чем лечить людей. И их методы лечения часто эффективны и настолько сложны, что даже превосходят по трудоемкости методы, практикуемые официальной медициной.
А всему виной страх. Пациент боится врача. Рассказывают друг другу «ужастики» про поход к проктологу, не забывая приукрасить.
Неужели вас проктолог съест на приеме или будет мучить? Если у кого-то был свой или чужой неудачный опыт, то надо ли его переносить на все случаи? Если вы, выйдя на улицу, упали у крыльца дома, то больше никогда «на эту дрянную улицу» не выйдете? Нет, конечно! В конце концов, если у Вас стул с болью, то сообщите об этом врачу и он сделает обезболивание перед осмотром. По крайней мере, я в таких ситуациях использую анестезию. В наше время всегда можно провести осмотр и обследование пациента без боли. Не переносите неудачные примеры на себя, верьте тем людям, которые успешно посещали врача. Это правда!
Вот методы лечения бывают разные по переносимости. Но и на этом этапе больше проблем вымышленных. Страх ожидания сильнее беспокоит, чем сами процедуры. При необходимости все всегда обезболивается. Амбулаторно не проводятся процедуры, которых нельзя эффективно обезболить дома! Все остальное выполняется в стационаре! Это один из принципов нашей работы!
Большинство пациентов, мужчин и женщин, после выполнения обследования и лечебных процедур, заявляет о том, что они зря боялись. На самом деле они представляли, что будет страшеннее и хуже. Это грустно, потому что они из-за боязни откладывают лечение и в результате проблема усугубляется, болезни прогрессируют, присоединяются другие и мы с Вами, дорогой читатель,……переходим к следующему этапу.
К величайшему сожалению, нельзя набрать здоровья впрок, а потом его тратить по необходимости. Для поддержания и улучшения здоровья приходится постоянно прилагать усилия. Но это другая тема. Мы как-нибудь поговорим и об этом. Болезни, увы, накапливаются. Так, например, очень часто у пациента постепенно развивается геморрой. Он нарушает физиологию анального канала и способствует воспалению структур заднего прохода. Это проявляется дискомфортом, жжением, зудом в заднем проходе, ростом анальных бахромок. На фоне воспаления возникают другие болезни, например, анальные трещины. Периодически возникают тромбозы наружных геморроидальных узлов, выделения крови во время стула.
Болезнь в заднем проходе бывает одна только в начале своего развития. Это верно и по отношению к другим органам человеческого тела. Приходит пациент и «на тебе доктор, лечи»! А с какого конца прикажете подступиться к этому «гордиевому узлу»? Лечим, в большинстве случаев успешно, но золотое правило лечения – чем раньше пациент обращается, тем легче, проще и с лучшим результатом будет лечение — верно на сто процентов!
Напугал? Если да, то читаем дальше, если нет, то «храбрецам» нечего читать. Им мои советы не нужны. Они сами как-нибудь «разберутся».
Рассмотрим сейчас некоторые проблемы, которые можно успешно решить на амбулаторном приеме, то есть без госпитализации.
Прежде всего, дорогой читатель, надо вам знать, что все вопросы, возникающие с прямой кишкой – это вопросы потенциально хирургические. Это значит, что решаются они вообще-то с помощью различного рода операций. Хотя достижения науки и техники во многом упростили и сократили эти операции до «простых» процедур. Но просты они для специалиста! Проктология очень тесно связана с гастроэнтерологией. Поэтому в некоторых случаях основное лечение наоборот, не хирургическое, а консервативное. Однако сам пациент без помощи врача в этом разобраться не может.
С этих позиций и рассмотрим подход к лечению некоторых, наиболее часто встречающихся, болезней заднего прохода. Здесь я ни в коей мере не ставлю цель обучить пациента самолечению. Это невозможно и категорически неприемлемо. И я об этом всегда говорю. Даже многие врачи других специальностей не имеют достаточно знаний, чтобы лечить пациентов проктологического профиля. Цель моей статьи – помочь пациенту разобраться в состоянии своего здоровья, определить наличие проблемы, обратиться по адресу и, главное – своевременно.
Обзор проктологических заболеваний
У большинства обратившихся к проктологу есть геморрой. Большинство проблем начинается с него, так вот с него и начнем!
Что же такое геморрой? Это вполне конкретное заболевание, несмотря на то, что в понятии многих людей под словом геморрой скрываются самые разнообразные проблемы. Откуда же он берется на самом деле? Очень многие пациенты до 30 лет сильно удивляются – «В моем возрасте уже нажил геморрой?».
Причины возникновения геморроя
У каждого человека в процессе эмбрионального развития (в животе матери) формируются два венозных геморроидальных сплетения – наружное, у самого края ануса и внутренне. У взрослого человека внутреннее сплетение располагается на глубине 1,5 – 4 сантиметра. Эти вены сильно отличаются от большинства других вен. Их можно сравнит с ячейками в губке, с маленькими шариками. В эти ячейки открываются артерии напрямую, без предварительного формирования капиллярной сети. Поэтому в венах геморроидального сплетения кровь артериальная и поступает она туда под большим давлением. Под воздействием этого высокого давления и при наличии факторов, провоцирующих развитие геморроя, эти вены постепенно расширяются и формируются геморроидальные. А затем и развивается геморроидальная болезнь во всей своей красе.
Какие же факторы способствуют развитию геморроя? Очень важный – прямохождение. Это значит, что задний проход недостаточно хорошо приспособлен к вертикальному положению тела человека. Кровь от заднего прохода вынуждена подниматься по венам таза и нижней полой вене к сердцу. Как и любая другая жидкость, сама она вверх поступать не хочет. Есть в организме человека определенные механизмы, помогающие этому процессу. Это так называемый мышечный насос, который вполне успешно справляется, когда человек движется.
Ну не предусмотрела Природа (или Господь), что человек будет просиживать на офисном стуле по 8 часов в сутки или целыми днями крутить рулевое колесо машины! В условиях гиподинамии – малой подвижности – мышечный насос практически не работает. И даже два-три похода в спортзал не спасают. А, может быть, и усугубляют ситуацию – смотря какие тренировки. Тяжелая физическая нагрузка, например, способствует увеличению геморроидальных узлов. При беременности также узлы часто увеличиваются. Но здесь другая причина – увеличивающаяся матка сдавливает вены, по которым от узлов отходит кровь. Разные есть причины развития геморроя, не будем здесь эту тему глубоко развивать. Со временем напишу по этому вопросу другую статью с анализом причин возникновения геморроидальной болезни.
Лечение геморроя
А теперь вопрос риторический — а как полечить геморрой, чтобы раз …. и готово? Всем так хочется, но только с помощью лекарственных препаратов геморрой не вылечить.
Увы, никак нельзя заставить вены уменьшится до исходного здорового состояния, используя медикаментозные методы. Расширение вен при формировании геморроидальных узлов необратимо. Все лекарства, используемые при болезнях вен (геморрой и варикозное расширение вен (ног, например), направлены на уменьшение или устранение осложнений болезни. В какой-то мере они могут уменьшить отек, застой крови, выделение крови при геморрое, наконец. То есть Вы снимете обострение, но существенного влияние на течение геморроидальной болезни лекарства не оказывают. Бесконечно применяя лекарства, вы обманываете себя, теряете время, геморрой все равно прогрессирует. Особенно это касается пациентов в возрасте до 30 лет. У них геморроидальная болезнь может развиваться быстро, за несколько лет, а то и месяцев!
Сформировавшиеся геморроидальные узлы надо удалять! Вариантов несколько. Есть надежные, хорошо зарекомендовавшие себя методы – операция по Миллигану-Моргану (обычная операция), лигирование геморроидальных узлов (амбулаторная процедура). Методы существуют десятки лет, доказали свою эффективность.
Достаточно новые методы, требующие проверки временем: операция Лонго, лазерная коагуляция питающих узлы артерий, лигирование питающих артерий под контролем УЗИ – так называемые методы дезартериализации узлов. Они направлены на уменьшение притока артериальной крови к геморроидальным узлам. Показания к ним на самом деле достаточно ограничены. Зато методы широко рекламируется, что не всегда хорошо в медицине. Мода, знаете ли, хороша на прически и штаны, а не на способы лечения. В последнее время с ростом производства и продаж лазерного оборудования набирает популярность еще один метод лечения геморроя – лазерная деструкция узлов. Есть и другие, менее популярные методы лечения. Будущее покажет эффективность и надежность этих методик.
В зависимости от состояния болезни и возможности лечебного учреждения врач и пациент согласовывают оптимальный вариант лечения.
Симптомы геморроидальной болезни
Геморроидальная болезнь постепенно прогрессирует и проявляется следующими симптомами:
Применение лекарств может уменьшить симптомы болезни и предупредить осложнения, но полностью устранить их не может, поскольку причина кроется в расширении вен внутреннего геморроидального сплетения. Сам же геморрой — остается. Без врачебного вмешательства не обойтись никак.
Симптомы анальной трещины
Анальная трещина лечится медикаментами только в начале своего возникновения – примерно месяц. В это время врач вам установит диагноз «Острая анальная трещина». Если за это время она не зажила, шансы на успех консервативного лечения сильно снижаются. Вокруг трещины всегда формируются рубцовые ткани, и чем дольше она существует, тем грубее, массивнее эти рубцы. Трещина становится хронической. Приходилось лечить пациентов, у которых рубцы по краям трещин были более полусантиметра. На этом этапе существования присоединяется боль, часто сильная. Боль связана с процессом опорожнения кишечника и может продолжаться несколько часов. Хронической трещине всегда сопутствует спазм сфинктера – мышцы, сжимающей задний проход. Спазм еще больше усиливает боль. Со временем появляются сторожевые бугорки – разрастания кожи у внутреннего и наружного краев трещины (внутренние сторожевые бугорки иногда ошибочно называют анальными полипами).
Вот атрибуты хронической анальной трещины:
Время перехода острой трещины в хроническую может быть различным – от месяца до полугода. Существуют и промежуточные стадии болезни. При хронической анальной трещине применение лекарственных препаратов не дает почти никакого эффекта. Приходит время врачебных манипуляций. Они могут проводится как амбулаторно (есть соответствующие методики лечения), так и стационарно – классические операции иссечения анальных трещин. Дальнейшее лечение после манипуляций назначает врач.
Конечно, все болезни заднего прохода в одной статье не рассмотришь. Надеюсь написать цикл статей, посвященных разным болезням в проктологии. Я упоминал уже про воспалительные процессы в анальном канале. Воспаление структур анального канала (анодерма, анальные сосочки, анальные железы) почти всегда возникает на фоне существующей геморроидальной болезни. Редко обходится без геморроя в этом деле. И лечить эти болезни надо вместе, иногда по очереди. Но если оставить геморрой без внимания, то очень часто возникают рецидивы воспалений. Геморрой же со временем прогрессирует и вызывает дополнительные страдания.
Удаление анальных бахромок
Еще одна важная проблема, с которой обращается много пациентов (чаще всего женщин) – анальные бахромки. Просят их удалить. Что же такое эти бахромки? Это «лишняя» кожа, появляющаяся у края заднего прохода. Она всегда мешает, вызывает эстетичекие проблемы, часто воспаляется и растет.
Анальные бахромки всегда связаны с болезнями анального канала: геморроем, воспалением канала – сфинктеритом, анальными трещинами. Без устранения этих причин бахромки удалять бессмысленно, а иногда и вредно. Они потом опять вырастут. Уважаемые пациентки, помните об этом, когда настаиваете на удалении бахромок!
Вывод
Подводя итог статьи, можно сделать следующий вывод: при амбулаторном лечении можно закрыть почти все проблемы, связанные с задним проходом. Кроме онкологических заболеваний. Конечно, если не брать крайние, запущенные стадии болезней. К сожалению, почти все свищи прямой кишки, за исключением самых поверхностных, необходимо оперировать в стационаре. Эпителиальный копчиковый ход (пилонидальная киста) тоже желательно лечить стационарно.
Я перечислю болезни, излечивающиеся амбулаторно, без госпитализации:
С уважением, Ильин Виталий Аркадьевич, врач-проктолог, кандидат медицинских наук
Мы обработаем заявку в течение 2-х часов и перезвоним вам.
Ваша заявка будет обработана в течение двух часов