Что такое болезнь шиндлера
Лейкоэнцефалит Шильдера
Лейкоэнцефалит Шильдера — дегенеративно-демиелинизирующее поражение головного мозга, сопровождающееся образованием крупных или сливных зон демиелинизации. Имеет неуклонно прогрессирующее течение с неспецифичной и полиморфной клинической картиной, которая может включать психические нарушения, пирамидный и экстрапирамидный синдромы, когнитивный дефицит, поражение черепно-мозговых нервов, эписиндром. Диагностируется лейкоэнцефалит Шильдера по клиническим критериям и результатам МРТ после исключения другой патологии с подобными проявлениями. Терапия осуществляется глюкокортикостероидами, антиконвульсантами, миорелаксантами и психотропными средствами. Однако лечение малоэффективно.
МКБ-10
Общие сведения
Преимущественный возраст манифестации болезни Шильдера до сих пор остается спорным вопросом. Зарубежные специалисты в области неврологии считают характерным дебют в возрастном периоде от 7 до 12 лет, а отдельные авторы предлагают относить заболевание к детской форме рассеянного склероза. Наблюдения отечественных неврологов, напротив, свидетельствуют о равной степени поражения лиц различной возрастной категории.
Причины лейкоэнцефалита Шильдера
Этиопатогенез болезни Шильдера находится в стадии изучения. Из названия заболевания видно, что первоначально подразумевалась воспалительная этиология церебрального поражения, т. е. энцефалит. Предполагается вирусная теория заболевания по типу медленных инфекций. Среди возможных инфекционных агентов дискутируется роль кори, герпетической инфекции, миксовирусов, которые, возможно, запускают процесс аутоиммунного церебрального воспаления. Однако безуспешные попытки выделения возбудителя привели к возникновению иной этиопатогенетической теории. Последняя предполагает связь лейкоэнцефалита Шильдера с дисфункцией регуляторных механизмов липидного обмена, что сближает заболевание с наследственными лейкодистрофиями.
Морфологические изменения заключаются в образовании в белом церебральном веществе полушарий значительных зон демиелинизации, имеющих четкие заостренные очертания и зачастую асимметрично расположенных. В ряде случаев подобные очаги формируются в мозжечке и мозговом стволе. У пациентов, заболевших в пубертатном периоде и во взрослом возрасте, описаны случаи, когда наряду с зонами обширной демиелинизации наблюдаются округлые бляшковидные очаги, напоминающие бляшки рассеянного склероза.
Симптомы лейкоэнцефалита Шильдера
Заболевание отличается наличием неспецифичной и полиморфной симптоматики. Может манифестировать исподволь развивающимися психическими расстройствами: лабильностью настроения, апатией, нарушением поведения, эпизодами возбуждения с галлюцинаторным синдромом. Интеллектуальное снижение прогрессирует вплоть до деменции. Наблюдаются аграфия, акалькулия, алексия, агнозия, апраксия. Вследствие демиелинизации черепных нервов возникает неврит зрительного нерва, офтальмоплегия, тугоухость, снижение зрения, бульбарные расстройства. При поражении мозжечка появляется мозжечковая атаксия, скандированная речь, интенционный тремор. Поражение зрительной зоны коры проводит к гемианопсии, корковому амаврозу. Возможны экстрапирамидные нарушения в виде гиперкинезов, торсионной дистонии и т. п. Пирамидные расстройства обычно наблюдаются на поздних этапах лейкоэнцефалита в виде моно-, геми- и тетрапарезов. Зачастую присутствует судорожный синдром (по типу джексоновкой эпилепсии или с генерализованными эпиприступами), характеризующийся отсутствием специфической ЭЭГ-картины.
Диагностика лейкоэнцефалита Шильдера
Прижизненно диагностировать лейкоэнцефалит Шильдера весьма затруднительно. Эта задача требует от невролога тщательного сопоставления анамнестических, клинических и томографических данных, внимательного проведения дифдиагностики со схожими заболеваниями. С целью обследования зрительного и слухового анализаторов к консультациям могут привлекаться офтальмолог и отоларинголог.
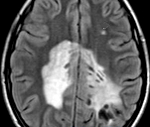
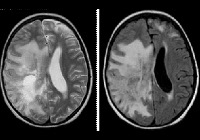
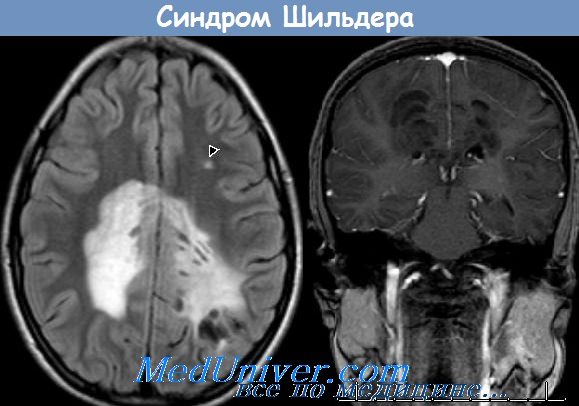
Электроэнцефалография выявляет признаки диффузного церебрального поражения: снижение альфа-активности и дезорганизацию ритма; зачастую определяется эпилептиформная активность. При исследовании цереброспинальной жидкости обнаруживается повышение уровня гамма-глобулина на фоне снижения удельного веса альбуминовой фракции. Наиболее информативным способом инструментальной диагностики выступает МРТ головного мозга. Болезнь Шильдера подтверждает наличие как минимум одного большого или пары сливных очагов демиелинизации в белом церебральном веществе.
Для установления окончательного диагноза многие неврологи руководствуются критериями C.M. Poser 1985 г.: наличие по данным МРТ 1-2 округлых зон демиелинизации величиной не менее 2х3 см; отсутствие патологии надпочечников; исключение любой иной церебральной патологии (внутримозговой опухоли, рассеянного энцефаломиелита, инсульта и пр.); соответствие норме уровня жирных кислот в сыворотке крови; выявление на аутопсии зон диффузного хронического склероза. В некоторых случаях отличить лейкоэнцефалит Шильдера от лейкодистрофии позволяют лишь гистологические исследования церебральных тканей пораженной зоны.
Лечение и прогноз лейкоэнцефалита Шильдера
Отсутствие ясных представлений об этиопатогенезе болезни Шильдера пока не позволило разработать более или менее эффективные методы ее лечения. Отмечен некоторый эффект глюкокортикостероидной терапии, в связи с чем многим пациентам назначают метилпреднизолон, вначале парентерально в ударной дозе, а затем внутрь с постепенным снижением дозы. Параллельно проводится курс нейропротекторной, антиоксидантной и сосудистой терапии, при необходимости назначаются антиконвульсантное лечение (карбамазепин, диазепам), миорелаксанты (амантадин, толперизон, амидин), противоотечные мероприятия (фуросемид, ацетазоламид, магния сульфат), психотропные фармпрепараты.
Своевременно начатое лечение способно лишь несколько задержать прогрессирование патологии. Однако, не смотря на его проведение, все пациенты погибают. Время наступления летального исхода варьирует от нескольких месяцев до 3 лет с момента дебюта лейкоэнцефалита.
ШИЛЬДЕРА БОЛЕЗНЬ
ШИЛЬДЕРА БОЛЕЗНЬ (P. F.Schilder, американский невропатолог и психиатр, 1886—1940; синоним: периаксиальный диффузный лейкоэнцефалит, внутримозговой центролобарный симметричный склероз, аксиальная экстракортикальная диффузная аплазия, прогрессирующая лейкопатия мозга, детский периваскулярный некроз и склероз мозга, склерозирующий периаксиальный диффузный прогрессирующий энцефалит, склерозирующая прогрессирующая энцефалолейкопатия) — воспалительное заболевание центральной нервной системы, относящееся к демиелинизирующим болезням, к группе прогрессирующих лейко энцефалитов.
Впервые описана и выделена как самостоятельная болезнь нервной системы воспалительной природы Шильдером в 1912 году, который наблюдал в течение 19 недель девочку 14 лет с прогрессирующей деменцией и симптомами нарастания внутричерепного давления. При патологоанатомическом исследовании в этом случае были обнаружены обширные очаги де-миелинизации в белом веществе обоих полушарий головного мозга, массивные периваскулярные инфильтраты, состоящие из лимфоцитов и плазмоцитов, большое число фагоцитирующих клеток нейроглии (см.), пролиферация и гипертрофия глиоцитов. При этом осевые (аксиальные) цилиндры нервных волокон были относительно сохранны, в связи с чем Шильдер назвал заболевание периаксиальным диффузным энцефалитом. В последующие годы данные гистохимического и биохимического исследования позволили отнести ряд случаев подобного заболевания к различным типам наследственных лейкодистрофий (см.). Углубленное изучение патоморфологической картины болезни дало основание некоторым исследователям рассматривать Шильдера болезнь как атипичный вариант рассеянного склероза (см.).
Этиология и патогенез не установлены. Предполагается, что Шильдера болезнь, как и другие лейкоэнцефалиты (см.), является заболеванием инфекционно-аллергической природы. Обсуждается роль вирусов как пусковых факторов гиперергического аутоиммунного процесса.
Патологическая анатомия. При макроскопическом исследовании паутинная оболочка головного мозга обычно отечна, иногда утолщена, сосуды поверхности мозга полнокровны, отдельные извилины или доли мозга уплощены, желудочки расширены. На срезах полушарий головного мозга в белом веществе уже при макроскопическом исследовании видны множественные очаги (в редких случаях — единичные) округлой или неправильной формы, четко отграниченные, местами сливающиеся между собой, имеющие розовато-серый цвет, мягкие на ощупь, а также очаги желтовато-серого цвета, плотноватые, пористые (иногда с кистами) диаметром (на плоскости среза мозга) от нескольких миллиметров до 1 см и более. Эти очаги демиелинизации в разных стадиях процесса организации локализуются в белом веществе долей головного мозга, часто в симметричных участках обоих полушарий, иногда вблизи коры головного мозга; при этом дугообразные волокна головного мозга остаются сохранными. Имеются описания случаев локализации очагов также в базальных ядрах, зрительном перекресте (хиазме), мозжечке, стволе головного мозга и в спинном мозге.
При гистологическом исследовании очагов демиелинизации обнаруживают изменения, характерные для разных стадий распада миелина и процесса организации этих очагов. В области свежих очагов (макроскопически они розовато-серые, мягкие) видны зернистые шары, а также астроциты (см. Нейроглия) с гипертрофированной цитоплазмой (тучные клетки Ниссля), гигантские («монстрозные») глиоциты (см. Ганглии) с одним или двумя крупными гиперхромными ядрами неправильной формы; встречаются и гигантские глиоциты с несколькими бледно окрашивающимися, пузырьковидными ядрами, расположенными эксцентрично. Осевые цилиндры нервных волокон в очагах демиелинизации относительно сохранны, многие из них набухшие, извиты, местами утолщены и гиперхромны, фрагментированы. По мере организации очага демиелинизации количество зернистых шаров и гигантских глиоцитов уменьшается, появляются волокнообразующие аетроциты, количество которых постепенно увеличивается. Выявляются также интенсивно импрегнирующиеся при специальных окрасках микроглиоциты с узловатыми отростками и крупными ядрами — «клетки-корнеплоды». Постепенно на месте очага демиелинизации формируется глиальный рубец, нередко с полостями (макроскопически он желтовато-серого цвета, пористый, плотноватый). Нейроны, аксоны которых оказались в пределах очагов демиелинизации, подвергаются ретроградной дегенерации. В паутинной оболочке и вокруг сосудов мозга видны инфильтраты, состоящие из лимфоцитов, немногочисленных плазмоцитов, зернистые шары, наблюдается также пролиферация клеток стенок мелких сосудов, гиалииоз и склеротические изменения стенок артерий и вен. Во всех отделах мозга и особенно вблизи очагов демиелинизации часто обнаруживают «дренажные» (отечные) олигодендроглиоциты.
Клиническая картина. Заболевание может развиться в любом возрасте, но чаще заболевают дети и лица молодого возраста. Частота заболевания у мужчин и женщин одинакова. Начало Шильдера болезни постепенное, реже острое и даже инсультоподобное. Течение неуклонно прогрессирующее, иногда относительно стационарное с ремиссиями и обострениями.
Клинические проявления в начале болезни разнообразны. У взрослых первыми симптомами обычно являются изменения личности, нарушения поведения, снижение работоспособности, расстройства высших корковых функций, приводящие к социальной дезадаптации больных. На этом фоне возникают приступы возбуждения с галлюцинаторным синдромом и психотические состояния, которые нередко дают основание думать об остром начале шизофрении (см.). Частым ранним симптомом являются расстройства зрения в виде гомонимной или квадрантной гемианопсии (см.), а также центральное снижение слуха. По мере развития болезни снижается интеллект, нарастает апатия, которая может сменяться приступами возбуждения. В последующем развивается амавроз (см. Слепота) вследствие ретробульбарного неврита или диффузной демиелинизации затылочных долей головного мозга. Наблюдаются полиморфные судороги, чаще джексоновского типа с потерей сознания (см. Джексоновская эпилепсия). При исследовании черепномозговых (черепных, Т.) нервов выявляется псевдобульбарный синдром (см. Псевдобульбарный паралич), центральный паралич мышц лица (см. Лицевой нерв, Тройничный нерв). Брюшные рефлексы, как правило, исчезают. Двигательные нарушения, обычно начинающиеся с ног, проявляются повышением тонуса мышц ног по пирамидному типу, в связи с чем походка становится спастико-атакти-ческой, а затем распространяются на руки. Характерны центральные (пирамидные) тетрапарезы и тетраплегии (см. Параличи, парезы) с тенденцией к нарастанию мышечного тонуса. Наряду с тяжелыми двигательными нарушениями отмечается тремор рук, хореоатетоз (см. Гиперкинезы), гиперкинезы в мышцах языка, асинергия (см. Мозжечок).
ШШльдера болезнь может протекать с преобладанием психических расстройств, дизартрией (см.), атаксией (см.), с изменением тонуса мышц (см. Тонус) по пластическому (экстрапирамидному) типу. В терминальной стадии больные Шильдера болезнью полностью обездвижены, резко выражена кахексия (см.).
У детей Шильдера болезнь нередко начинается остро, инсультоподобно. Отмечаются подъем температуры, головная боль, тошнота, иногда боли в области шеи. Ребенок становится вялым, речь бедная с элементами псевдо-бульбарной дизартрии (см.). Появляются нарушения поведения, приступы неадекватного возбуждения, которые сменяются заторможенностью. Характерно снижение слуха и нарушение зрения. В отличие от взрослых, у детей двигательные нарушения чаще проявляются статической и динамической атаксией (см.), а центральные параличи чаще носят характер моноплегий и гемиплегий (см. Гемиплегия). По мере развития болезни возникают парциальные судороги с потерей сознания, преобладанием тонико-клонического компонента. Прогредиентное течение болезни приводит к психическим и тяжелым двигательным нарушениям, в терминальной стадии появляются частые миоклонические судороги во всем теле. В отдельных случаях у детей Шильдера болезнь может протекать с симптомами повышения внутричерепного давления и по клинической картине напоминать опухоль головного мозга.
При исследовании глазного дна выявляется негрубый симметричный отек дисков зрительных нервов. Характерным для Шильдера болезни является центральный амавроз — слепота при сохранении реакции зрачков на свет. Часто определяется гомонимная или квадрантная гемианопсия. На ЭЭГ (см. Электроэнцефалография) регистрируется диффузная симметричная дезорганизация ритма биоэлектрической активности головного мозга. При эхоэнцефалографии (см.) смещения срединных структур мозга не отмечается. Давление цереброспинальной жидкости нормальное, наблюдается незначительное повышение содержания белка, изменение реакции Ланге (см. Цереброспинальная жидкость). При компьютерной томографии (см. Томография компьютерная) головного мозга иногда определяются участки понижения плотности в области лобных и затылочных долей, соответствующие локализации крупных очагов демиелинизации.
Многообразие клинических проявлений обусловлено диффузным характером демиелинизирующего процесса в головном мозге, различными размерами очагов демиелинизации и их локализацией, а также неодинаковой степенью выраженности воспалительных явлений.
Диагноз установить трудно в связи с многообразием клинических проявлений Шильдера болезни, исключительной редкостью заболевания. Клиническая картина Шильдера болезни может имитировать многие другие заболевания центральной нервной системы, в том числе опухоль головного мозга (см.), туберкулезный менингит (см.), болезнь Коновалова — Вильсона (см. Гепато-церебралъная дистрофия), лейко-дистрофии (см.), поствакцинальные энцефалиты (см.), сифилис нервной системы (см. Сифилис) и др.
Лечение. Специфического лечения нет. В отдельных случаях процесс стабилизируется при лечении стероидными гормонами в сочетании с гипосенсибилизирующей и рассасывающей терапией.
Библиогр.: Гусев Е. И. Лейкоэнце-фалит Шильдера, в кн.: Болезни нервной системы, под ред. П. В. Мельничука, т. 1„ с. 277, М., 1982; Марков Д. А. и Леонович А. Л. Рассеянный склероз, с. 91, М., 1978; С а в е н к о С. Н. Рассеянный склероз и диффузный периак-сиальный энцефалит, Киев, 1966; Ф и н-к е л ь И. И. Диффузный периаксиаль-ный энцефалит Шильдера, Журн. невропат. и психиат., т. 60, № 9, с. 1089, 1960; Ч а л и с о в И. A. Leucoencephalitis. diffusa scleroticans atypica (типа Schil-der’a), Сов. психоневрол., № 6, с. 33,. 1932; Adams R. D. a. K u b i k C. S. Symposium on multiple sclerosis and demye-linating diseases, morbid anatomy of demye-linative diseases, Amer. J. Med., v. 12, p. 510, 1952; Adams R. D. a. Victor M. Principles of neurology, N. Y. a. o.« 1977; Brain W. R. Brain’s clinical neurology, p. 465, Oxford a. o., 1978; Ferrer I. a. o. Schilder’s disease, Child’s Brain, v. 8, p. 294, 1981; Gr i-sold W., Jellinger K. u. V о 1 1-m e r R. Morbus Schilder bei 54 jahringer Frau mit klinischer Remission, Nervenarzt* Bd 53, S. 164, 1982; Handbook of clinical neurology, ed. by P. J. Vinken a. Bruyn,. v. 9, p. 469, Amsterdam a. o., 1975; Lhermitte F. e. a. Les formes cavi-taires de la sclerose en plaques et de la maladie de Schilder, Rev. neurol., t. 137, p. 589, 1981; Schilder P. Zur Kenn-tnis der sogenannten diffusen Sklerose, Z„ ges. Neurol. Psychiat., Bd 10, S. 1, 1912. Л. О. Бадалян; В. А. Моргунов (пат. ан.).
Что такое болезнь шиндлера
Синонимы синдрома Шильдера. S. Schilder—Foix. S. Heubner—Schilder. Диффузный склероз головного мозга. Диффузный периаксиллярный энцефалит. Субхронический лейкоэнцефалит. Центролобарный симметричный внутримозговой склероз. Прогрессирующий подкорковый энцефалит.
Определение синдрома Шильдера. Воспалительный вариант диффузного склероза головного мозга. Относится к синдромам диффузного склероза головного мозга.
Автор. Schilder Paul — немецкий психиатр, последние годы жил в США, 1886—1940. Впервые синдром был описан в 1912 г.
Симптоматология синдрома Шильдера:
1. Неопределенные болезненные ощущения, головные боли, легкие подъемы температуры.
2. Застойные диски зрительного нерва, атрофия зрительного нерва с исходом в слепоту.
3. Параличи (спастическая три- и тетраплегия).
4. Судорожные припадки.
5. Афазические расстройства.
6. Расстройства обоняния и слуха.
7. Исход в слабоумие.
Этиология и патогенез синдрома Шильдера. По-видимому, существует тесная связь с рассеянным склерозом и, возможно, что синдром представляет собой острую злокачественную форму этого заболевания.
Патологическая анатомия. Распространенные очаги перерождения с воспалительной инфильтрацией во всех отделах центральной нервной системы.
Дифференциальный диагноз. S. Scholz (см.). S. Pelizaeus— Merzbacher (см.). Облитерирующий эндангит. Сифилис головного мозга. Спастический спинальный паралич (S. Erb—Charcot, см.). S. Тау—Sachs (см.) и другие формы амавротической идиотии. S. Seitebberger (см.). S. Hallervorden—Spatz (см.). Опухоль головного мозга. Рассеянный склероз. S. West (см.).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Синдром Шегрена – что это такое? Причины, симптомы и лечение у опытных врачей медицинской Клиники МЕДСИ
Оглавление
Синдром Шегрена – аутоиммунное системное поражение соединительной ткани. Патология отличается тем, что в нее вовлечены железы внешней секреции (преимущественно слезные и слюнные). Вследствие развития заболевания появляется выраженная сухость кожи, носоглотки, глаз, рта, трахеи и влагалища. Также сокращается выработка пищеварительных ферментов. Патология может развиваться как самостоятельная или сопровождать склеродермию, дерматомиозит и другие заболевания. Лечение симптома Шегрена следует начинать после обнаружения первых же признаков.
Патоморфология
На раннем этапе в процесс вовлекаются мелкие протоки желез. При развитии заболевания железистая ткань атрофируется и замещается соединительной. Это приводит к нарушению функций пораженного органа. Нередко даже при отсутствии других выраженных симптомов синдрома Шегрена у пациентов отмечаются признаки воспаления слюнных желез.
Причины развития
Причины возникновения патологии в настоящий момент до конца не установлены.
Наиболее вероятной считают теорию о патологической реакции иммунной системы, которая развивается в ответ на повреждение клеток ретровирусом (герпесом, ВИЧ и др.). Как вирусы, так и клетки эпителия, измененные под их воздействием, воспринимаются иммунной системой человека как чужеродные. Иммунная система защищает организм и вырабатывает антитела. Это и приводит к разрушению тканей железы. Нередко синдром Шегрена передается по наследству, встречается у родителей и детей, у близнецов.
Спровоцировать развитие патологии могут следующие факторы (нередко их комбинации):
Симптомы синдрома Шегрена
Симптомы синдрома Шегрена во много зависят от причин заболевания, но всегда требуют устранения (лечения), так как существенно снижают уровень качества жизни пациента.
К основным железистым признакам относят:
К внежелезистым проявлениям патологии относят:
Нередко пациенты жалуются на повышенную чувствительность к ряду медикаментозных препаратов (нестероидным противовоспалительным средствам, антибиотикам и др.).
Если у вас появилась сыпь на теле, повысилась температура, пересыхают слизистые или обнаруживаются другие симптомы, и вы не знаете, что это, но хотите начать лечение, следует обратиться к специалисту: только он может провести диагностику и выявить синдром Шегрена или другую патологию.
Диагностика
Такие симптомы, как жжение и сухость глаз, например, не всегда свидетельствуют о синдроме Шегрена, но становятся причиной обращения к врачу с целью профилактики и лечения. Профессионалу очень важно точно распознать заболевание.
Диагностировать синдром Шегрена можно при наличии воспалительного процесса. Но в некоторых случаях воспаление провоцируется другими патологиями (например, сахарным диабетом). Для этого заболевания также характерно снижение секреции слюны. По этой причине диагностика должна быть максимально точной.
Наиболее информативным методом является биопсия слюнных и слезных желез с последующей гистологией полученного материала. Она проводится быстро и не доставляет пациентам выраженного дискомфорта. Фрагменты слизистых оболочек исследуются под микроскопом. Благодаря этому специалистам удается зафиксировать поражение желез.
Осложнения
К основным осложнениям синдрома Шегрена относят:
Патология прогрессирует как без лечения, так и в том случае, если терапия проводится неправильно. Именно поэтому следует обращаться только к высококвалифицированным врачам, располагающим опытом работы с пациентами с синдромом Шегрена.
Лечение заболевания
Основными задачами в терапии синдрома Шегрена являются снятие воспаления пораженных органов и устранение симптомов слизистых оболочек.
Для устранения воспалительного процесса назначаются:
В ходе подготовки к лечению пациентам проводят плазмаферез, позволяющий очистить кровь.
Для профилактики сухости конъюнктивы назначают препараты искусственной слезы и мази. Уход за полостью рта заключается в тщательном полоскании после каждого приема пищи.
Важно! Лечение синдрома Шегрена всегда проводится только под контролем врача-ревматолога.
Прогноз
Синдром Шегрена опасен тем, что может приводить к повреждению жизненно важных органов, постепенно прогрессировать. Бывают и случаи длительных ремиссий, когда патология никак не проявляет себя и больному кажется, что он полностью излечился, но болезнь внезапно возвращается. Одним пациентам помогает только симптоматическое лечение, другие долгое время борются с постоянным дискомфортом. Качество жизни многих больных существенно снижается. Пациенты страдают от суставных болей, сухости слизистых, упадка сил.
Важно! Пациенты с синдромом Шегрена подвержены высокому риску неходжкинской лимфомы. У некоторых больных развиваются другие онкологические заболевания, которые могут стать причиной не только снижения качества жизни, но и смерти.
При правильном и комплексном лечении пациенты могут рассчитывать на длительную и стойкую ремиссию. Но терапия должна быть комплексной и начаться как можно раньше – после обнаружения первых же признаков патологии.
Преимущества лечения синдрома Шегрена в МЕДСИ
Если вы хотите записаться на прием к ревматологу, позвоните
Муковисцидоз: что за болезнь, как проходит лечение?
Симптомы муковисцидоза
Специалисты выделяют несколько форм заболевания: кишечную, легочную и смешанную.
К основным симптомам заболевания обычно относят:
Симптомы муковисцидоза зависят от формы болезни. Муковисцидоз легких сильно снижает иммунитет, а поскольку слизистые пробки легко поражаются бактериями стафилококка или синегнойной палочки, люди постоянно страдают от повторяющихся бронхитов и пневмоний.
Основные признаки муковисцидоза легких 1 :
Кишечная форма муковисцидоза характеризуется ферментной недостаточностью, нарушением всасывания полезных веществ в кишечнике. В результате нехватки ферментов стул становится «жирным», могут активно размножаться бактерии, в результате чего накапливаются газы, что приводит к выраженному метеоризму. Стул учащается, а объем каловых масс может в несколько раз превышать возрастную норму.
Причины муковисцидоза
Скопление слизи создает благоприятные условия для размножения условно-патогенной флоры, поэтому резко возрастает риск возникновения гнойных осложнений и сопутствующих заболеваний. При муковисцидозе у взрослых значительно страдает репродуктивная функция.
Диагностика муковисцидоза
Для диагностики муковисцидоза могут понадобиться как лабораторные, так и генетические обследования. Генетические исследования обладают высокой информативностью и позволяют заподозрить развитие болезни почти сразу после рождения. На данный момент обнаружить заболевание можно еще до рождения ребенка при неонатальном скрининге.
Для того, чтобы с уверенностью говорить о наличии у человека муковисцидоза, врач должен диагностировать следующие показатели 1 :
Лечение муковисцидоза
Лечение муковисцидоза должно быть комплексным и направленным на основные симптомы болезни: борьбу с инфекционными заболеваниями, очищение бронхов от мокроты, восполнение недостающих ферментов поджелудочной железы.
Часть терапии обязательно должна быть направлена на поддержку бронхолегочной системы, предупреждение осложнений от повторяющихся бронхитов и пневмоний. При развитии инфекционных заболеваний показано лечение антибиотиками. Обязательно используют методы и средства, которые способствуют разжижению мокроты и ее свободному удалению из бронхов и легких. Муколитики – препараты, разжижающие мокроту, используют длительными курсами, делая небольшие перерывы.
Диета при муковисцидозе – это не временные ограничения, а пожизненный образ питания. В рационе человека должно быть большое количество белка, получаемого из нежирного мяса, качественной рыбы, творога и яиц. Желательно, чтобы диета была высококалорийной, но необходимо ограничить количество поступающих жиров животного происхождения, трансжиров и грубой клетчатки, которая раздражает воспаленные стенки желудочно-кишечного тракта.
При развитии непереносимости лактозы из рациона исключают молоко. Из-за сухости слизистых оболочек и нарушения секреции слизи рекомендуется повышенный питьевой режим, особенно в жаркие месяцы.
Препарат Креон ® при муковисцидозе
Также в линейке Креон ® есть специальная форма – Креон ® Микро, выпущенная специально для лечения детей с муковисцидозом. Минимикросферы помещены во флакон россыпью, в комплекте идет мерная ложечка, которая позволяет удобно насыпать нужное количество препарата.
Подробнее о Креон ® Микро можно прочитать здесь.