Что такое болезнь маделунга
Деформация Маделунга
Деформация Маделунга – это порок развития лучезапястного сустава, клинически проявляющийся выстоянием головки локтевой кости к тылу и смещением кисти в ладонную сторону. Подобное взаимоотношение костей, образующих лучезапястный сустав, обусловливает формирование штыкообразной деформации кисти. Данная патология является врожденной, однако манифестация происходит в возрасте 9-12 лет, то есть в период активного роста ребенка. Причиной данного заболевания является замедление роста лучевой кости при сохраненном темпе роста локтевой кости. Болезнь Маделунга чаще встречается у девочек. Поражение может быть как односторонним, так и двусторонним.
При данном заболевании область лучезапястного сустава имеет характерный вид: головка локтевой кости резко выступает к тылу, кисть смещена в ладонную сторону. По мере прогрессирования деформации конечность в нижнем сегменте приобретает форму штыка. За счет нарушения взаимоотношения костей в лучезапястном суставе визуально помимо деформации может определяться относительное укорочение верхней конечности.
Однако данное заболевание коварно не столько наличием косметического дефекта, сколько нарушением функциональности верхней конечности на таком важном уровне как кисть. При деформации Маделунга определяется ограничение разгибания в лучезапястном суставе и уменьшение объема ротационных (т.е. вращения) движений. Прогрессирование заболевания всегда сопровождается развитием болевого синдрома, который усиливается прямо пропорционально увеличению степени деформации.
О способах лечения деформации Маделунга Вы можете прочитать здесь.
Гродненская областная детская клиническая больница
Деформация Меделунга (болезнь Меделунга, дисплазия, дисхондростеоз, хронический подвывих кисти) – это заболевание, характеризующееся замедленным ростом эпифизарного хряща дистального отдела лучевой кости врожденного или приобретенного генеза. Встречается редко. Чаще проявляется односторонним поражением, которое может сочетаться с диспластическим сколиозом. Характеризуется выраженной клинической симптоматикой в подростковом возрасте
Первые признаки заболевания обычно проявляются в 9-12 лет, т.е. во время бурного роста длинных трубчатых костей. Чаще встречается у женщин. Большая частота заболеваний среди народов Западной Индии.
Патогенез и патоморфология
ü Генетическая предрасположенность
ü Аутосомно-доминантный тип наследования деформации
ü Описано двустороннее поражение
ü Локальная дисплазия дистального эпифиза лучевой кости
ü Дисхондростеозная форма мезомелической карликовости
ü Первичная или идиопатическая форма – ненаследственная
ü Поражение костей – дисхондростеоз.
Типичная локализация – дистальный эпифиз лучевой кости. Распространение – вовлечение дистальных отделов лучевой и локтевой костей, костей запястья.
Гистологически определяются нормальные хондроциты, аномально организованные клеточные столбики, камбиальный слой клеток периоста расположен по периферии зоны роста.
ü Дистальный эпифиз лучевой кости треугольной формы и имеет наклон в медиальную сторону. Головка локтевой кости выступает с тыльно-локтевой стороны. Кисть смещена в луче-ладонную сторону. Укорочение предплечья вариабельно.
ü Деформация, обратная дефорация Меделунга: головка локтевой кости располагается по ладонной поверхности, запястье вытянуто в тыльную сторону.
ü Запястье имеет форму «шеврона» (треугольной формы) – поражение костей, средний вариант между деформацией Меделунга и ее обратным вариантом. Наличие желобка/костного выступа в области метафиза лучевой кости с луче-полулунной связкой, прицепляющейся в месте задержки роста.
Стадирование и классификация
— деформация, обратная деформации Меделунга
Типичные проявления: болевой синдром в области запястья. Наличие деформации в детском и подрастковом возрасте. Небольшая взаимосвязь клинической симптоматики и выявляемых изменений. Ограничение движений в кистевом суставе. Нарушение нормального функционирования дистального лучелоктевого сустава. Слабость. Растяжение связок и смещение костей запястья. У взрослых отмечается повреждение сухожилий разгибателей при трении в области деформированной головки локтевой кости. При травме – деформация канала запястья с развитием нейропатии срединного нерва. Поражение среднезапястного сустава при треугольной форме запястья. Невозможность супинации кисти. Ограничение тыльного сгибания, лучевой девиации.
Рекомендации по лучевой диагностике
ü Первичный метод диагностики: рентгенография
ü Оптимальный метод диагностики: МРТ
МРТ – выявление изменений мягких тканей (луче-полулунной связок, суставного диска, суставного хряща, сухожилий), а также изменений костного мозга; мониторинг у детей.
— укорочение лучевой кости, ее тыльно-латеральное искривление;
— выраженный наклон запястной суставной поверхности дистального отдела лучевой кости в ладонную и локтевую стороны;
— треугольная форма и наклон в медиальную сторону дистального эпифиза лучевой кости;
— просветление с локтевой стороны дистального отдела лучевой кости и остеофиты;
— преждевременное прекращение роста в передне-медиальном квадранте дистального эпифиза лучевой кости;
— головка локтевой кости длиннее дистального отдела лучевой кости, ее тыльный подвывих;
— расширение и деформация головки локтевой кости;
— дистальный эпифиз имеет наклон в лучевую сторону.
ü Переломы дистального отдела лучевой кости
ü Локтевой импинджмент-синдром
ü Нестабильность в дистальном лучелоктевом суставе
ü Консервативное (иммобилизация);
ü Хирургическое (резекция дистального отдела локтевой кости, открытая или закрытая клиновидная остеотомия лучевой кости, применение наружных фиксаторов, эпифизеодез, артродез).
Что такое болезнь маделунга
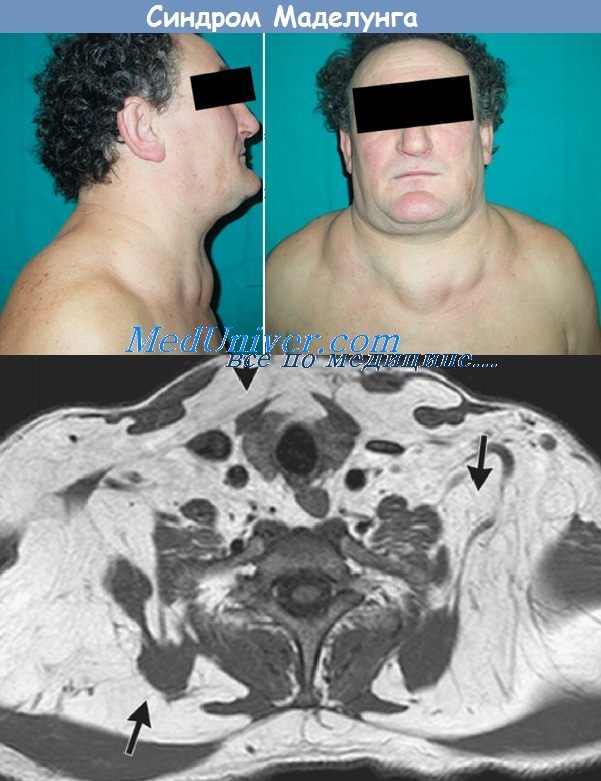
Синонимы синдрома Маделунга. Шейный липоматоз. S. Launois—Bensaude. М. Buschke. Множественный симметричный липоматоз. Симметричный липоматоз. Диффузные симметричные липомы. Симметричный аденолипоматоз. «Жирная» шея (Madelung).
Определение синдрома Маделунга. Диффузная гиперплазия подкожножирового слоя шеи, имеющая характер системного заболевания.
Авторы. Madelung Otto Wilhelm — немецкий хирург, Страсбург, 1846—1926. Buschke Abraham — немецкий дерматолог, Берлин, род. в 1888 г. Launois Pierre Emile —французский врач, 1856—1914. Впервые синдром описали: Brodie в 1846 г., Huguier в 1855 г., Madelung в 1888 г., Launois и Bensaude в 1898 г.
Симптоматология синдрома Маделунга:
1. Резко выраженные, часто окружающие всю шею жировые отложения, исходящие главным образом из подкожножирового слоя, но могущие также быть связанными с фасциями и глубокими органами шеи.
2. В жировой ткани нет признаков деления на отдельные дольки (дифференциально-диагностический признак).
3. Иногда липоматоз может сопровождаться значительной болезненностью.
4. Боль при давлении наблюдают редко.
Этиология и патогенез. Внутрисекреторное расстройство (?).
Дифференциальный диагноз. S. Dercum (см.). Трихиноз. Септические метастазы. S. Pfeifer—Weber—Christian (см.).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Маделунга болезнь
Полезное
Смотреть что такое «Маделунга болезнь» в других словарях:
Маделунга болезнь — (О. W. Madelung, 1846 1926, нем. хирург; син. Маделунга деформация) аномалия развития: нарушение окостенения и роста лучевой кости, обуславливающее косорукость со смещением кисти в ладонную сторону и выстоянием головки локтевой кости; проявляется … Большой медицинский словарь
Маделунга деформация — (О. W. Madelung) см. Маделунга болезнь … Большой медицинский словарь
Маделунга синдром — (O. W. Madelung; син.: липома шеи диффузная, липоматоз диффузный симметричный, Лонуа Бансода синдром) болезнь неясной этиологии, характеризующаяся прогрессирующим избыточным разрастанием жировой ткани в области шеи … Большой медицинский словарь
Кость — I Кость (os) орган опорно двигательного аппарата, построенный преимущественно из костной ткани. Совокупность К., связанных (прерывно или непрерывно) соединительной тканью, хрящом или костной тканью, образует Скелет. Общее количество К. скелета… … Медицинская энциклопедия
Остеохондродисплази́я — (греч. osteon кость + chondros хрящ + Дисплазия группа врожденных наследственных заболеваний скелета, характеризующихся нарушением эмбрионального развития костно хрящевой системы и сопровождающихся системным поражением скелета. В ряде случаев О.… … Медицинская энциклопедия
Предплечье — I Предплечье (antebachium) часть верх конечности, ограниченная локтевым и лучепястным суставами. Анатомия. Кожа тыльной поверхности более толстая, чем на ладонной поверхности подвижна, легко берется в складку, имеет волосяной покров. Собственная… … Медицинская энциклопедия
Косорукость — I Косорукость (синоним: manus vara, manus valga) стойкое отклонение кисти от продольной оси предплечья. Различают лучевую, которая встречается чаще, и локтевую К. Косорукость может быть врожденной (рис. 1) и приобретенной, односторонней и… … Медицинская энциклопедия
Ма́делунга деформа́ция — (О.W. Madelung) см. Маделунга болезнь … Медицинская энциклопедия
Мезенхимальные дистрофии — (стромально сосудистые дистрофии) нарушения метаболизма, развивающиеся в строме органов. Содержание 1 Классификация 2 Мезенхимальные липодистрофии … Википедия
Мезенхимальные опухоли — Опухоли мягких тканей (за исключением нейрогенных новообразований) и специфические опухоли костей в онкоморфологии объединяются понятием мезенхимальные опухоли [mesenchymal tumors]. К опухолям мягких тканей [soft tissue tumors] относятся опухоли… … Википедия
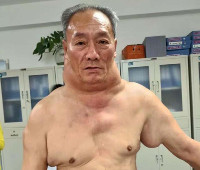
Болезнь Маделунга – это заболевание неясной этиологии, которое характеризуется прогрессирующим разрастанием жировой клетчатки в области шеи. Множественные, симметрично расположенные липомы развиваются на плечах, передне-боковых и задней поверхностях шеи, верхней части спины. В области ключиц, в проекции дельтовидных мышц и по верхней трети спины формируются выраженные жировые подушки. Постепенно нарастает тугоподвижность шеи, затрудняется глотание и дыхание. Диагноз ставится на основании клинической картины болезни и данных биопсии. Хирургическое лечение проводится с косметической целью и для устранения симптомов сдавления жизненно важных органов.
МКБ-10
Общие сведения
Причины
В настоящее время описано порядка 300 случаев болезни Маделунга, что явно недостаточно для того, чтобы достоверно установить механизм развития патологии. Большинство наблюдений не содержит сведений, позволяющих судить об условиях, в которых манифестировало заболевание. Рассматриваются четыре наиболее вероятные причины нарушения обмена липидов у больных доброкачественным липоматозом:
К числу предрасполагающих факторов развития симметричного липоматоза можно отнести наличие избыточного веса, гиподинамию, преобладание в рационе жиров при выраженном дефиците белка, употребление пищи преимущественно в вечерние и ночные часы. Активному отложению ацетилглицеролов в жировых депо способствует недостаточно высокий уровень гормона щитовидной железы трийодтиронина, разрастание бурой жировой ткани.
Патогенез
Существуют две основные теории развития болезни Маделунга. Согласно первой, в области липом идет накопление эмбрионального бурого жира. Вторая предполагает наличие дефекта адренергически стимулированного липолиза. При этом на поверхности стволовых жировых клеток липом начинают экспрессироваться по аналогии с бурой жировой тканью разобщающие белки-1. Концентрация этих белков не увеличивается в ответ на воздействие катехоламинов, несмотря на наличие в клеточной мембране адренорецепторов.
Нарастание концентрации катехоламинов не влияет на процесс распада жира в клетках липом, не стимулирует экспрессию фермента синтазы оксида азота. Вместе с тем, донаторы оксида азота ингибируют деление жировых клеток, формирующих липому, избирательно подавляют пролиферацию, стимулированную синтазой оксида азота.
Классификация
Все случаи диагностированной болезни Маделунга можно разделить по признаку локального и системного поражения. Однако нельзя исключать вероятность того, что, начавшись как местный процесс, заболевание не приобретет системный характер под влиянием провоцирующих факторов. Учитывая расположение липом на теле, выделяют три основных типа болезни:
Симптомы болезни Маделунга
Первые признаки патологии у разных пациентов могут существенно отличаться. В большинстве случаев дебют заболевания связывают с разрастанием жировой прослойки в области затылка или же одновременно затылка и переднее-боковых областей шеи. Жировая подушка спускается по направлению к 7-му шейному позвонку, заполняет надключичные области, распространяется на верхнюю часть спины, формируя заметный «бычий» горб. Кольцевидная липома растет медленно, но с годами может достигать толщины 15 см и веса 6-8 кг.
Второй часто встречающийся вариант – развитие множественных липом по сторонам шеи или по всему туловищу. Липомы имеют мягко-эластичную консистенцию, нечеткие за счет отсутствия соединительнотканной капсулы контуры. Жировики легко смещаются относительно покрывающей их неизмененной кожи и подлежащих тканей. Появившись однажды, такие уплотнения могут существовать десятилетиями, пока под воздействием провоцирующих факторов не переходят в активный рост. Узлы с фиброзной капсулой могут формироваться на боковых поверхностях шеи по мере роста кольцевидной липомы.
Сначала узлы безболезненные, пальпация не вызывает у пациента неприятных ощущений. Затем может присоединиться чувство напряжения в основании черепа. Сдавление органов шеи и средостения проявляется целым комплексом симптомов. Больные предъявляют жалобы на головные боли, боли в области сердца, сердцебиение, одышку, затруднение дыхания, нарушение глотания и артикуляции. Размер узлов не меняется при общем снижении веса. При развитии некроза в толще липомы образование спадается. При гнойном расплавлении содержимого локальное уплотнение начинает флюктуировать.
На фоне болезни Маделунга могут появиться сенсорная, моторная и вегетативная дистонии, судорожные припадки, псевдомиопатия, сопровождающаяся нарастающей мышечной слабостью. Пациенты с поражением мышц не могут поднять руки выше определенного уровня, причесаться, заложить руки за голову, выполнить другие простые действия. У женщин часто выявляется олигоменорея.
Осложнения
Накопление жировой ткани затрудняет движения, деформирует контуры тела человека, создавая выраженное эстетическое несовершенство. Угрожающими для жизни последствиями болезни Маделунга становятся сдавление жировой тканью пищевода, трахеи и крупных бронхов, сонной артерии, ветвей верхней полой вены. Описаны случаи злокачественного перерождения изначально доброкачественных разрастаний жировой ткани.
Диагностика
Обследованием пациентов с болезнью Маделунга занимается врач-дерматолог. В случае необходимости к диагностике могут подключаться другие узкие специалисты: эндокринолог, хирург. Пациенту назначается комплексное всестороннее обследование с целью определения основного и сопутствующих заболеваний, оценки общего состояния здоровья, выявления возможных противопоказаний к проведению оперативного вмешательства. План обследования включает:
Дифференциальная диагностика симметричного липоматоза проводится с лимфосаркомой, болезнью Деркума, нейрофиброматозом. На первый план в сборе анамнеза выходит уточнение перечня лекарств, которые пациент принимает курсами или же постоянно, для исключения индуцированного лекарствами липоматоза.
Лечение болезни Маделунга
Операция – это единственный способ удалить жировые разрастания на теле пациента. Липомы не чувствительны к фармакологическим, физиотерапевтическим и другим воздействиям. В зависимости от целей, стоящих перед пациентом и его лечащим врачом, наиболее предпочтительным может быть один из следующих методов:
Осложняет проведение оперативных вмешательств у больных синдромом Маделунга тот факт, что липомы растут преимущественно из межфасциальной жировой ткани. Эта ткань в виде тонких прослоек проникает в межмышечные пространства. Хирург при удалении кольцевидной липомы встречается с многочисленными техническими трудностями, особенно при работе на переднебоковой поверхности шеи.
Прогноз и профилактика
Течение болезни Маделунга хроническое. Длительные периоды относительно стабильного существования липом могут сменяться их бурным ростом. Консервативное лечение неэффективно. После оперативного удаления жировых разрастаний часто возникают рецидивы, связанные с глубоким проникновением измененной жировой ткани в промежутки между мышцами и массивы нормальной подкожной жировой клетчатки.
Профилактика заболевания не разработана. С учетом того, что наследственная предрасположенность чаще всего реализуется под воздействием хронической алкогольной интоксикации, рекомендовано сократить потребление спиртных напитков или же отказаться от их употребления полностью.