Что такое болезнь дего
ДЕГОСА СИНДРОМ
Дегоса синдром (R. Degos, французский дерматолог-сифилидолог, род. в 1904 г.; син.: papulosis atrophicans maligna, синдром Дегоса — Делора — Трико) — редко встречающийся симптомокомплекс неясной этиологии, характеризующийся поражением кожи и жел.-киш. тракта. Впервые описан Кельмейером (W. Kohlmeier) в 1940 г.; подробно изучен Р. Дегосом, Делором и Трико (J. Delort, R. Tricot) в 1942, 1948 гг. Большинство современных авторов относит Дегоса синдром к васкулитам — системным некротизирующим ангиитам.
Содержание
Патогистология
Наибольшие изменения отмечаются в сосудах дермы — тромбартериолит с последующим инфарктом; стенки некоторых сосудов и коллагеновые волокна вокруг них некротизированы; в стенках сосудов отложение иммуноглобулинов; в периваскулярных зонах гиалиновая дегенерация коллагеновых волокон, иногда инфильтрат из лимфоцитов и гистиоцитов. Аналогичные изменения могут возникать в более крупных сосудах дермы и подкожной жировой клетчатке, а также в сосудах стенки кишечника и желудка.
Клиническая картина
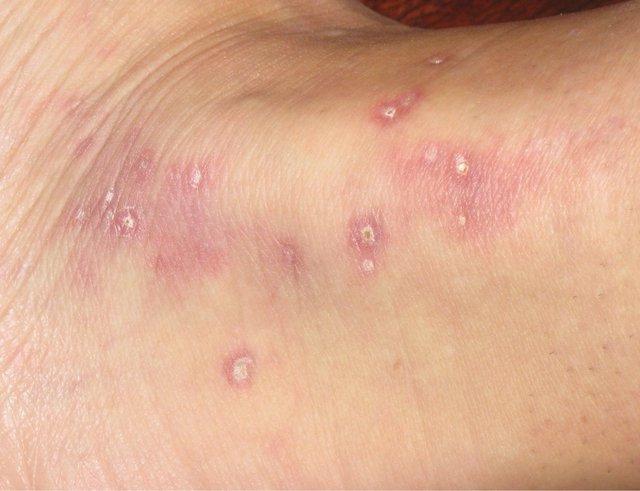
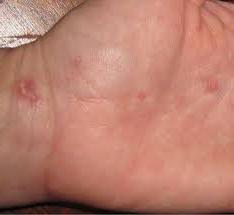
Заболевание наблюдается у мужчин. Начальным признаком является высыпание на коже папул бледно-розового цвета, полусферической формы, диам. 3—4 мм, нередко отечных, напоминающих волдырь. Излюбленная локализация — туловище, затылок, реже конечности. Через несколько дней центр папулы покрывается чешуйкой, по снятии к-рой отмечается неглубокое атрофическое вдавление фосфорно-белого цвета, постепенно захватывающее почти всю поверхность элемента, кроме узкого слегка возвышающегося краевого ободка; на нем отчетливо видны слегка расширенные капилляры. По истечении нескольких недель папулы исчезают, оставляя стойкие оспенновидные атрофические рубчики. Вслед за кожными высыпаниями через несколько недель, месяцев, а иногда и лет развиваются поражения жел.-киш. тракта (множественные перфорации, преимущественно тонкого кишечника), первым признаком которых являются резкие приступообразные боли в животе, интенсивнее справа, развиваются симптомы «острого живота». Как правило, приступ возникает через несколько часов после еды и заканчивается обильным поносом.
Характер и локализация болей могут иногда симулировать язву двенадцатиперстной кишки.
При Дегоса синдрое возможно поражение нервной системы (головного и спинного мозга, периферических нервов), глаз (высыпания на склере, изменения глазного дна — извилистость и неравномерность вен и точечные желтые очажки). Описаны единичные случаи поражения видимых слизистых оболочек (полости рта, половых органов). Морфология крови обычно без отклонений от нормы, протеинемия, билирубинемия.
Течение болезни обычно бурное, тяжелое, изредка более благоприятное.
Диагноз ставится на основании типичных кожных высыпаний, сопровождающихся жел.-киш. расстройствами, в сомнительных случаях — в результате гистологического исследования кожи.
Лечение
Кортикостероиды, антикоагулянты, индометацин, антибиотики широкого спектра действия, витамины, гемотрансфузии, гамма-глобулин. В случаях развития симптомов острого живота оперативное вмешательство.
Прогноз
Библиография: Арутюнов В. Я. и Големба П. И. Аллергические васкулиты кожи, М., 1966, библиогр.; Шапошников О. К. и Деменкова Н. В. Сосудистые поражения кожи, Л., 1974, библиогр.; Degos R., Delort I. et Tricot R. Dermatite papulo-squameuse atrophiante, Bull. Soc. fran Источник: Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание
Болезнь Дего: чем она опасна?
Болезнь Дего: описание и основные характеристики
Симптоматика
Пациент очень быстро слабеет, теряет силы, боли сопутствует адинамия. Ввиду очень быстрого ухудшения состояния человека развиваются билирубинемия, протеинемия и гипотония. После того как большинство симптомов уже дало о себе знать, летальный исход нередко наступает буквально через несколько дней. Известно, что с болезнью Дего напрямую связано заболевание сосудов, так как при аутопсии выявляются тромбоз вен пищеварительной системы и некрозы кишечника.
Как правило, при таком кожно-абдоминальном синдроме, которым является данная болезнь, врачами даются довольно плохие прогнозы, редко доктора обещают стопроцентную помощь своему пациенту. Сыпь, покрывающая тело, чаще всего состоит сразу из нескольких частей, при этом все они имеют различные формы развития. Да, несомненно, болезнь Дего является очень опасной, и в большинстве своем имеет плохие прогнозы, однако случаи, при которых у человека есть большие шансы на излечение, тоже имеют место быть. Если начинать процесс лечения быстро и не затягивать с диагностикой, прогнозы могут оправдать надежды на исцеление. Для этого необходимо предпринимать срочные терапевтические действия, которые начинаются с лечения пациента сильными антибиотиками, с применения гемотрансфузий, кортикостероидов, «Гепарина», витаминного комплекса, включается также использование антигистаминных продуктов. Однако следует остерегаться возникновения «острого живота», в этом случае все старания врачей и положительные прогнозы лечения сходят на «нет», результаты зачастую минимальны.
Почему воспаляются лимфоузлы на шее, и что делать?
Лимфатические узлы – это своего рода биологический фильтр, защищающий организм человека от проникновения чужеродных патогенов. Они содержат специфические иммунные клетки-лимфоциты, которые подавляют активность рост и активность возбудителей различных заболеваний.
Аномальные размеры лимфатического узла – сигнал о том, что в организме происходит борьба с болезнью. Локализация находиться в зоне воспаления лимфатического узла. Это первые органы, которые страдают от удара, когда количество возбудителей значительно превышает норму.
Классификация шейного лимфаденита
Острый лимфаденит шеи, сопровождается сильными болями и покраснением лимфатических узлов. Поскольку это не самостоятельное заболевание, а симптом, сначала лечат не лимфатические железы, а саму болезнь. При хроническом шейном лимфадените лимфатические узлы значительно увеличены.
Зависимость конкретного лимфатического узла от заболевания
От области локализации увеличенных лимфоузлов можно сделать предположение по поводу того, о каком заболевании идет речь. Даже при самостоятельном определении причины произошедших в организме изменений не стоит заниматься самолечением, т. к. это может привести к необратимым процессам в организме.
Таблица – Локализация лимфатических узлов, зоны дренирования и причины увеличения
На буграх затылочной кости
Кожный покров задней части шеи и волосистой части головы
В области сосцевидного отростка
Среднее ухо, ушная раковина (справа или слева), височная часть скальпа
локальные инфекционные процессы;
В верхнем шейном треугольнике
Ухо, кожа лица, слюнные железы, зев и ротовая полость, слизистые носа, миндалины и язык
В нижнем шейном треугольнике
Органы шеи, кожа грудной клетки и верхних конечностей, подмышечные и шейные лимфоузлы
местные инфекционные поражения;
опухоли шеи и головы;
Органы брюшины и грудина
Кожный покров верхней части грудины
новообразования молочной железы;
Почему воспаляются лимфоузлы на шее
Лимфатические узлы расположены по всему телу и служат для того, чтобы обезвреживать патогены, инородные вещества или раковые клетки. С этой целью они производят определенный тип лейкоцитов и лимфоцитов. Каждый лимфоузел является, так сказать, фильтрующей станцией определенной области.
Если лимфатические узлы набухают только в определенных местах, это дает врачу доказательства возможных заболеваний. Опухшие лимфоузлы указывают на активность заболевания.
Увеличение лимфатических узлов также может указывать на наличие ВИЧ. Опухолевые заболевания (лимфолейкоз) могут влиять на сам организм. Укусы насекомых и аллергия также провоцируют появление данного симптома.
Вариации симптомов шейного лимфаденита
Клиническая картина зависит от типа возбудителя и тяжести первичного заболевания. При вирусной инфекции организма, лимфатические узлы увеличиваются, становятся болезненными, но все эти изменения исчезают сами по себе через несколько недель.
Однако при бактериальной инфекции симптомы воспаления лимфатических узлов на шее выглядят по-разному, т. к. такие заболевания обычно сопровождаются образованием и накоплением гнойных масс. Лимфоузлы на шее заметно увеличиваются, становятся твердыми и хорошо заметными.
Если наблюдаются вышеперечисленные симптомы, необходимо обратиться к врачу. Дело в том, что лимфаденит на начальной стадии гораздо легче вылечить. В запущенных случаях без хирургического вмешательства не обойтись.
Что делать при подобных симптомах
Лечение опухших лимфатических узлов всегда зависит от причины дискомфорта. В более тяжелых случаях, бактериальная инфекция являющаяся триггером, подлежит лечению антибиотиками. Если отек сохраняется более 2-3 недель или дискомфорт возвращается, следует принимать кардинальные меры.
При тактильном осмотре врач определит, является ли уплотнение жестким или мягким, подвижным или неподвижным, и вызывает ли прикосновение боль. Эта информация уже может быть чрезвычайно полезна для определения причины. Самолечение в данном случае недопустимо. Даже если при воспалении лимфоузлов на шее отсутствует высокая температура, консультация со специалистом является залогом скорейшего выздоровления и исключения вероятности развития осложнений.
Лечение шейного лимфаденита
Если увеличенные лимфатические узлы мягкие и безболезненные, значит, иммунная система активно действует против болезнетворных организмов. После того, как инфекция побеждена, размер узлов возвращается к норме.
Лечение шейного лимфаденита следует начинать с выявления причин инфекции и устранения источника. После гриппа, ангины, острых дыхательных путей лимфатические узлы возвращаются в норму без лекарств спустя некоторое время. В противном случае врач может назначить противовоспалительные препараты.
От точности диагностики будет зависеть методика лечения. Индивидуальная схема терапии разрабатывается только после получения результатов проведенного обследования.
Если медикаментозная терапия недостаточно эффективна, тогда проводится операция по удалению лимфоузлов – лимфодиссекция. Необходимость в хирургическом вмешательстве возникает для получения материалов, чтобы провести гистологическое исследование. Такой подход позволяет определить тип и стадию происходящих в организме нарушений и подобрать эффективную схему лечения.
Профилактика шейного лимфаденита
Чем лечить воспаленные лимфоузлы на шее, может ответить только опытный врач. Если вовремя не посетить специалиста, то не исключено, что в организме будет дальше прогрессировать заболевание. Если в процессе острого течения не принять меры, то болезнь становится хроническим, что значительно осложняет процесс выздоровления.
Редкие заболевания нервной и мышечной систем
Редкие (орфанные) заболевания нервной и мышечной систем — это группа синдромов и болезней с незначительной распространенностью в популяции, общими признаками которых являются снижение двигательной активности и мышечная слабость.
Зачастую редкие заболевания нервной и мышечной систем обусловлены генетическими причинами — передаются по наследству от родителей к детям или возникают из-за новой мутации генов (спинальная мышечная атрофия, миотония, пароксизмальная миоплегия). Существует и разнородная группа нервно-мышечных синдромов и болезней, вызванных аутоагрессией иммунной системы и выработкой антител, повреждающих и разрушающих здоровые клетки и ткани организма (синдром Гийена — Барре, миастения, мультифокальная моторная невропатия).
Причины возникновения некоторых редких заболеваний нервной и мышечной систем до конца не изучены или неизвестны (боковой амиотрофический склероз, мультифокальная моторная невропатия).
Лекарств, воздействующих на причины возникновения большинства редких заболеваний нервной и мышечной систем, не существует. Однако применение симптоматической и поддерживающей терапии помогает повышать качество жизни пациентов, уменьшать ограничения подвижности, проявления мышечной слабости и, таким образом, улучшать прогноз.
Преимущества лечения редких заболеваний нервной и мышечной систем в клинике Рассвет
Неврологи Рассвета проводят комплексную оценку нервно-мышечных заболеваний, в том числе редких синдромов и болезней. Наши врачи являются высококвалифицированными специалистами, обладают большим практическим опытом и навыками, необходимыми для диагностики и лечения редких демиелинизирующих, аутоиммунных и воспалительных болезней нервной и мышечной систем.
Клиника Рассвет оснащена современным диагностическим и терапевтическим оборудованием, позволяющим точно устанавливать диагноз редкого заболевания и применять эффективную тактику лечения. Мы используем только доказанные терапевтические подходы, проводим лечение по международным протоколам, назначаем эффективную симптоматическую и поддерживающую терапию.
Нестероидные противовоспалительные препараты: список и цены
Нестероидные противовоспалительные препараты используются достаточно широко для подавления воспалительных процессов в организме. НПВП доступны в различных формах выпуска: таблетки, капсулы, мази. Они обладают тремя основными свойствами: жаропонижающими, противовоспалительными и болеутоляющими.
Лучший нестероидный противовоспалительный препарат может подобрать только врач, отталкиваясь от индивидуальных особенностей пациента. Самолечение в данном случае может быть чревато развитие серьезных побочных реакций или же передозировки. Предлагаем ознакомиться со списком препаратов. Рейтинг разработан на основании соотношения цена-качество, отзывов пациентов и мнения специалистов.
Как работают НПВП?
Нестероиды ингибируют агрегацию тромбоцитов. Терапевтические свойства объясняются блокадой фермента циклооксигеназы (ЦОГ-2), а также снижением синтеза простагландина. По мнению специалистов они оказывают влияние на симптомы заболевания, но не устраняют причину его возникновения. Поэтому не следует забывать о средствах, с помощью которых должны быть устранены первичные механизмы развития патологии.
Если у пациента обнаружена непереносимость НПВП, тогда они заменяются лекарствами других категорий. Часто в таких случаях применяют комбинацию противовоспалительного и болеутоляющего средства.
Как показывает практика, нецелесообразно заменять одно лекарство другим той же группы, если при приеме обнаруживается недостаточный терапевтический эффект. Удвоение дозы может привести только к клинически незначительному увеличению воздействия.
Классификация НПВП
Нестероидные противовоспалительные средства классифицируются в зависимости от того, являются ли они селективными для ЦОГ-2 или нет. Таким образом, с одной стороны, есть неселективные НПВП, а с другой – селективные ЦОГ-2.