Что такое бластоциста при эко
Клиника «Центр ЭКО»
Бесплодным считается брак, в котором отсутствует беременность у женщины при регулярной половой жизни партнеров без использования каких-либо противозачаточных средств. Ошибочно полагается, что бесплодие относится только к женщинам. В 45 процентах случаев это патология со стороны женщин, а в 40 процентах – у мужчин. Еще в 5-10 процентах случаев нарушения обнаруживаются сразу у обоих партнеров.
Клиническое бесплодие бывает:
Наиболее распространены следующие формы бесплодия:
В клинике бесплодия первой жалобой пациентов является отсутствие беременности либо выкидыши с невозможностью выносить и родить малыша. Также выявляются жалобы, связанные с первичной или сопутствующей патологией. Анамнез также подтверждает нарушения менструального цикла, перенесенные операции и аборты, воспалительные заболевания, или заболевания щитовидной железы, надпочечников, либо травму головного мозга. При физикальном обследовании могут выявиться ожирение, клиника синдрома Иценко-Кушинга, который также провоцирует бесплодие, признаки гиперандрогении (повышение андрогенов – мужских половых гормонов), либо нервная анорексия, клинически также приводящая к бесплодию.
Почему стоит выбрать клинику «Центр ЭКО»?
Преимущества клиники «Центр ЭКО»:
Комфорт и удобство клиники «Центр ЭКО»
Подробно узнать о ВРТ-программах клиники «Центр ЭКО» вы можете в разделе «Наши услуги».
Мы поможем вам осуществить вашу мечту о детях!
Эмбриологические аспекты ЭКО/ИКСИ
Яйцеклетки (ооциты) полученные во время трансвагинальных пункций в программе ЭКО
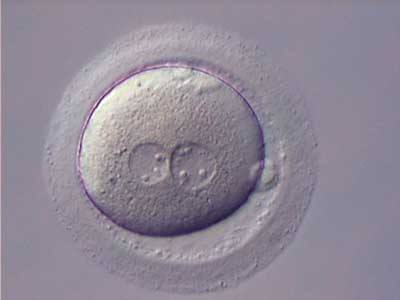
День 1. Эмбрионы — оплодотворенные яйцеклетки
День 2. Эмбрионы — классификация качества
Оценка качества эмбрионов по степени фрагментации (A. VanSteiterghemetal., 1995)
— Тип A — эмбрион отличного качества без ануклеарных (безъядерных) фрагментов (4А)
— Тип В — эмбрион хорошего качества с содержанием ануклеарных фрагментов до 20% (4В)
— Тип С — эмбрион удовлетворительного качества с содержанием ануклеарных фрагментов от 21% до 50% (4С)
— Тип D — эмбрион неудовлетворительного качества с содержанием ануклеарных фрагментов более 50% (4D)
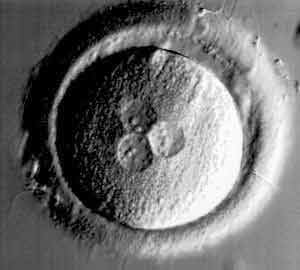
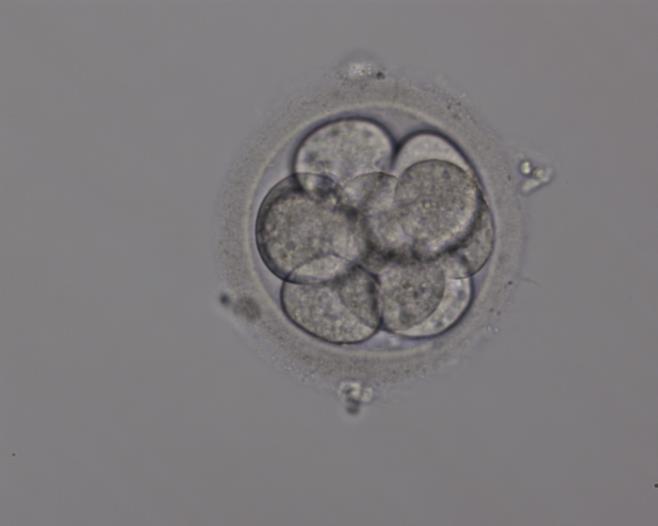
День 3. Эмбрионы
На 3-и сутки эмбрион уже состоит из 6-8 бластомеров. До этого момента эмбрион развивался как бы «по инерции», исключительно на материнских «запасах», накопленных в яйцеклетке за время ее роста и развития в яичнике. Если «генетическая книга», в которой закодирована программа нормального развития эмбриона, содержит ошибки, эмбрион останавливается в развитии. Это природный процесс отбора генетически нормальных эмбрионов. Поэтому именно на стадии 4-8 бластомеров 4-19% эмбрионов останавливаются в развитии (так называемый «блок развития»).
День 4. Морула
На 4-е сутки развития эмбрион человека состоит уже, как правило, из 10-16 клеток, межклеточные контакты постепенно уплотняются и поверхность эмбриона сглаживается (процесс компактизации) – начинается стадия морулы (от лат. Morulae – тутовая ягода). Именно на этой стадии invivo (в организме матери) эмбрион попадает из маточной трубы в полость матки. К концу 4-х суток развития внутри морулы постепенно образуется полость – начинается процесс кавитации.
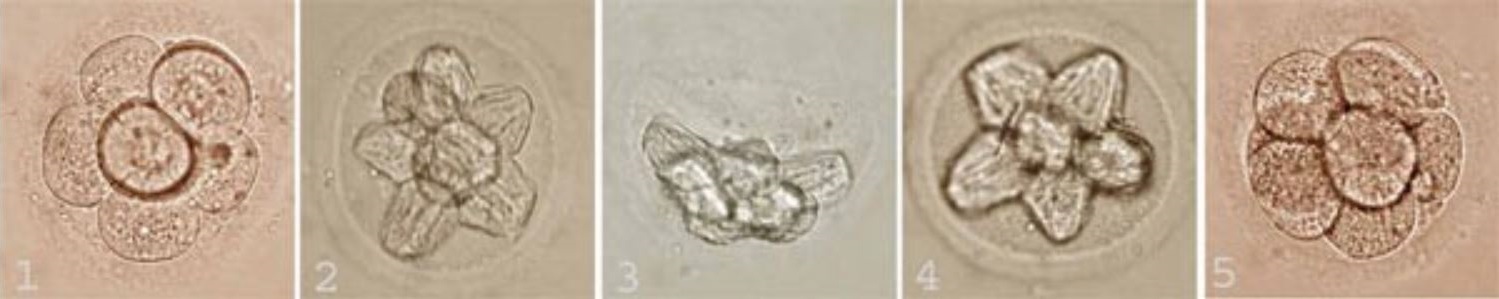
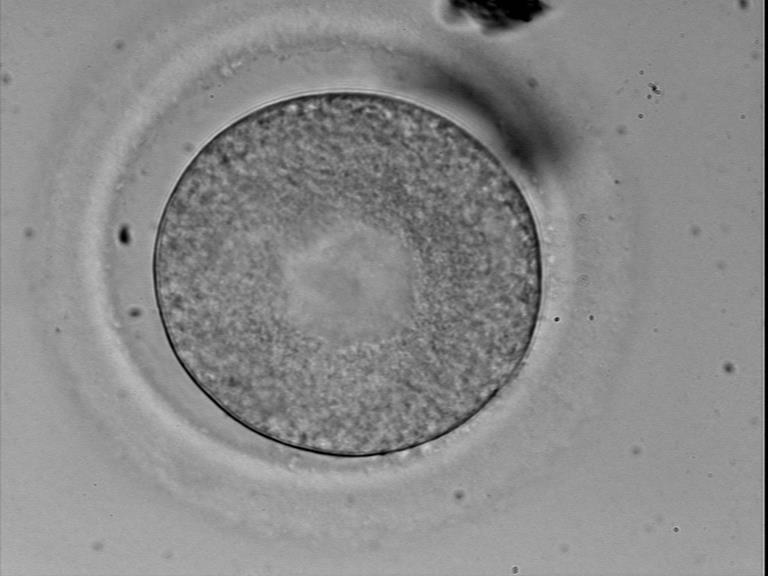
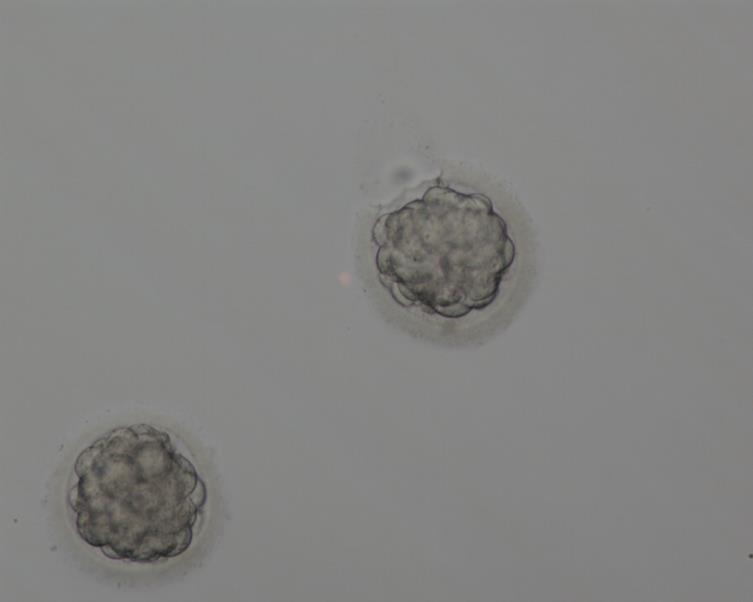
День 5. Бластоцисты
Перенос бластоцисты (перенос на 5-е сутки) имеет большую частоту успешной имплантации, позволяя переносить меньшее количество эмбрионов высокого качества, снижать риск многоплодной беременности при увеличении частоты наступления беременности.
Развитие бластоцисты и имплантация
Вероятность формирования бластоцисты
Преимущества переноса бластоцисты в ЭКО
Вспомогательный хэтчинг
Одним из основных факторов, от которого зависит успех лечения бесплодия методом экстракорпорального оплодотворения является способность эмбриона имплантироваться в стенку матки.
Яйцеклетка человека и эмбрион на ранних стадиях развития окружены защитной двухслойной оболочкой (zona pellucida – блестящая оболочка).
Она играет очень важную роль:
Оболочка эмбриона может быть очень толстой и плотной, и это может мешать его нормальному прикреплению к стенке матки.
Считается, что у «лабораторных» эмбрионов может снижаться выделение специальных ферментов, которые растворяют оболочку, делают её тоньше, способствуя выходу эмбриона. Поэтому было разработано искусственное подобие хетчинга, которое так и назвали – вспомогательный хэтчинг.
Суть метода вспомогательного хетчинга – искусственное истончение блестящей оболочки эмбриона различными способами:
Для этой процедуры мы используем лазерный аппарат OCTAX Laser Shot ТМ (Германия).
OCTAX Laser Shot ТМ — это передовая лазерная технология для ВРТ с цифровым управлением, цифровой обработкой, использованием последних компьютерных технологий и оптики высокого качества.
Суть метода лазерного хетчинга — это использование лазерного луча, что позволяет сделать высокоточный надрез необходимого размера. Лазерный хэтчинг делается только эмбрионам, предназначенным для переноса. Для этого эмбрион фиксируется микропипеткой и высокоточным лазером делается небольшое отверстие в наружной части его оболочки или несколько насечек для истончения ее слоя.
Лазерный хэтчинг практикуется в ведущих центрах всего мира. Исследования утверждают, что его использование повышает шансы наступления беременности (для пациентов которым показана эта процедура). Нет никаких данных о негативном влияние хэтчинга на результат программы лечения бесплодия, эта процедура абсолютно безопасна для самого эмбриона.
Лазерный хэтчинг назначается:
Криоконсервация эмбрионов
Одной из стремительно развивающихся технологий является замораживание или криоконсервация эмбрионов и яйцеклеток с последующим долговременным хранением. Первая беременность, полученная при переносе замороженных эмбрионов человека, наступила ещё в 1983 году. С этого момента технологии криконсервации совершенствовались, отрабатывались и проверялись исследователями и временем. Было установлено, что заморозка не ухудшает качества эмбрионов, но и не улучшает его. Только здоровые, крепкие эмбрионы переживают режим «заморозка / оттаивание».
Что же дает эта процедура пациентам, нужна ли она?
Конечно, нужна, особенно если в цикле ЭКО остаются «неперенесенные» эмбрионы хорошего качества. Такой случай возможен по нескольким причинам.
Во-первых, когда на пункции яичников было получено большое количество яйцеклеток, а в последствии и нормальных, жизнеспособных эмбрионов. Кстати, такой исход возможен не всегда, и пара которой предложили криоконсервацию — счастливчики.
Это дает некую подстраховку и уверенность в будущем. При удачной попытке в цикле стимуляции хранящиеся эмбрионы можно использовать для рождения второго и третьего ребенка, а в случае неудачи — повторить попытку в естественном цикле без большой гормональной нагрузки и операции.
Криоконсервации можно подвергнуть и яйцеклетки. Особенно это актуально в том случае, когда женщина планирует отсрочить материнство до наступления более подходящих социально-экономических условий. С возрастом организм женщины все хуже откликается на гормональную стимуляцию, и получить достаточное количество яйцеклеток хорошего качества не всегда возможно. Новые технологии дают возможность сохранить фертильность пациентам, планирующим химио- и радиотерапию. Криоконсервация в этих случаях дает возможность сохранить молодые, более здоровые яйцеклетки, и в последующем родить своего биологического ребенка.
Методов криоконсервации на сегодняшний день разработано несколько. В эмбриологической лаборатории центра «Тонус МАМА» используется метод ультра быстрого замораживания — витрификация по методу доктора М. Куваямы. Эмбриологи «Тонус МАМА» считают именно его наиболее эффективным, опираясь на многочисленные статистические исследования мирового уровня. Этот метод используется в клинической практике с 2000 года.
При витрификации (от лат. vitrum — стекло и facio — делаю, превращаю) происходит охлаждение до температуры жидкого азота, и переход яйцеклеток и эмбрионов в твердое, стекловидное состояние. Такой особенный вид заморозки возможен благодаря действию специальных веществ — криопротекторов.
Но криопротекторы — это не естественные для клеток составляющие, они токсичны. Чтобы криопротекторы в меньшей степени успели проявить свою токсичность, процедура витрификации проводится достаточно быстро, в чем и состоит преимущество этого метода заморозки. Только эмбрионы и яйцеклетки, застывшие в виде аморфной стекловидной массы, могут долго сохранять жизнеспособность, а при осторожном размораживании их жизнедеятельность полностью восстанавливается, что повышает возможность наступления беременности.
Полное освобождение от криопротекторов происходит приблизительно за 3 часа. По прошествии этого времени эмбрион полностью восстанавливается и готов для переноса в полость матки, а яйцеклетка к процедуре оплодотворения методом ИКСИ.
Особенностью криоконсервации является уплотнение оболочки яйцеклетки или эмбриона, но эта проблема легко решается. В случае разморозки эмбриона проводят вспомогательный хэтчинг (дополнительное рассечение оболочки для выхода из нее эмбриона и удачной имплантации в эндометрий). А в случае яйцеклеки проводят оплодотворение при помощи ИКСИ, и также вспомогательный хэтчинг развившемуся эмбриону.
Таким образом, витрификация позволяет:
Все это значительно увеличивает результативность процедуры ЭКО, сокращает ее стоимость и затрачиваемое время и дает возможность оказать помощь большему количеству семей, желающих иметь ребенка.
Фотографии эмбрионов человека, полученные на различных этапах витрификации
1 — эмбрион до криоконсервации;
2, 3, 4 — так выглядит эмбрион при температуре жидкого азота (−196 °C) — его клетки сильнее обезвожены, но живы;
5 — восстановление размера клеток эмбриона после разморозки (оттаивания).
Записаться на прием к акушеру-гинекологу, репродуктологу вы можете по телефону 8 (831) 411-11-20
Оценка качества эмбрионов в программах ЭКО
Несмотря на то что результативность программ ЭКО зависит от множества факторов, главным и решающим этапом, практически определяющим успешность программы, является эмбриологический. А так как различные манипуляции с эмбрионом человека – это передний край современной науки, можете представить себе сложность терминологии, которую используют эмбриологи в своей повседневной деятельности. Ясности не добавляет и обилие различных классификаций и методов оценки качества используемых клеток.
Мы постараемся доступным языком объяснить, что подразумевается под непонятными сочетаниями букв и цифр и дать понимание того, на основе каких данных врачи принимают решения и дают прогнозы на исход программ ЭКО.
Главный эмбриолог, к.б.н.
Хотим сразу предупредить — ни в коем случае не стоит забывать, что для того, чтобы самостоятельно оценить перспективы и принять решение о переносе эмбриона нужно быть настоящим специалистом, имеющим помимо специального образования достаточный опыт.
В каждом конкретном случае решение и прогноз основывается на совокупности всех известных данных и чаще всего является коллективным решением врача и эмбриолога. Главная сложность состоит в том, что каждому этапу развития эмбриона соответствует своя система оценки качества и способ записи этой оценки. И для того чтобы понимать обозначения вроде «8с» необходимо хотя бы немного разобраться в содержании этих этапов и сопутствующих терминах.
День первый
На первом этапе эмбриолог оценивает признаки оплодотворения после проведенной процедуры ЭКО, ИКСИ, ИМСИ или PICSI. На этом этапе в эмбрионе оценивают наличие, количество, симметричность, внутреннее строение и внешний вид пронуклеусов.
Пронуклеусы — это ядра мужской и женской половых клеток еще не слившихся и несущих одинарный набор хромосом.
По их количеству и внешнему виду оценивают жизнеспособность эмбриона и перспективы возникновения патологий. В норме их должно быть два, они должны иметь относительно равные размеры, находиться рядом и иметь внутри «ядрышки» — пронуклеоли тоже в определенном количестве и расположенные определенным образом. На этом этапе может формироваться множество патологий, например, при присутствии только одного пронуклеуса оплодотворение и не сможет произойти, ведь именно это образование и есть носитель генетического материала, а без участия противоположного пола размножаться мы еще не научились. Пронуклеусов может оказаться и три. Такие эмбрионы часто несут аномальный, тройной набор хромосом и нежизнеспособны. Обычно они погибают до имплантации (прикрепления к стенке матки) или приводят к замершей беременности. Такие эмбрионы отбраковываются и не используются в программах ЭКО.
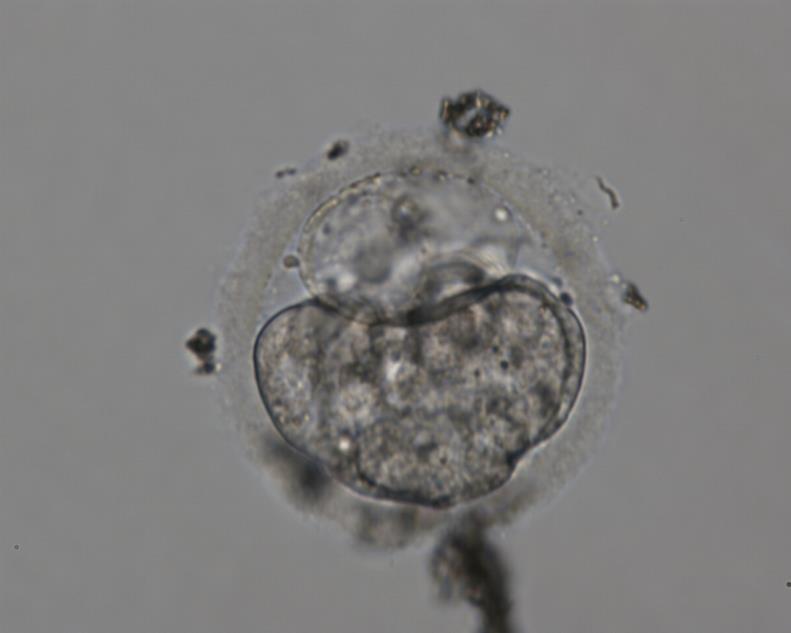
День второй
Вторые сутки знаменуются соединением ядер женской гаметы и мужской, а также процессом дробления зиготы, которая на этой стадии становится эмбрионом. Численность бластомеров (эмбриональных клеток) – 2–4, но их объем не увеличивается.
Дробление эмбрионов оценивается специалистом по таким критериям:
Уровень фрагментации и численность бластомеров классифицируется по типам следующим образом:
Самый качественный эмбрион — 4А, где 4 — количество бластомеров, А — отсутствие фрагментации.

День третий
Продолжается дробление эмбриона, у которого насчитывается от 4 до 9 бластомеров. В начале третьего дня развития запускается собственная генетическая программа, которая в некоторых случаях содержит «опечатки». До этого эмбрион для своего роста «пользуется» веществами, накопленными яйцеклеткой во время ее созревания. Если эмбрион имеет мутации в программе («блок развития»), то далее он не развивается. Это происходит примерно в 20% случаях.
Причиной «блока развития» может быть низкокачественная семенная жидкость или яйцеклетка. Изначальное неудовлетворительное развитие эмбриона свидетельствует о проблемах с яйцеклеткой, если эмбрион «страдает» с третьих суток культивирования, то сперма была ненадлежащего качества. «Блок развития» – это так называемый естественный отбор, эволюционный спасительный механизм, который останавливает развитие некачественных эмбрионов. Как в дальнейшем будет развиваться и расти эмбрион зависит от сформированного генома и своевременности начала его функционирования.

День четвертый
К этому сроку эмбрион содержит до восьми бластомер. Клетки контактируют значительно активнее, поверхность у эмбриона немного сглаживается. Культивирование эмбриона третьи сутки характеризуется началом такого процесса, как компактизация, когда границы эмбриональных клеток различить невозможно. Компактизация бывает частичная или полная. Если этот процесс произошел на второй день, то возможно эмбрион развивается неправильно, с отклонениями, что отображается в эмбриологическом протоколе. Готовится переход эмбриона в бластоцисту.
В моруле (трехдневный эмбрион) содержится до 16 бластомеров.
При естественном зачатии на этом сроке эмбрион транспортируется из фаллопиевых труб в матку. По окончании четвертых суток происходит кавитация, когда внутри эмбриона образуется пустота. В процессе эмбрионального роста за пределы зародышевой оболочки выходит определенное количество клеток. Эти клетки при необходимости генетического исследования забирают на анализ. Диагностику проводит эмбриолог на 5–6 сутки, прокалывая зародышевую оболочку. Биопсия абсолютно безопасна для эмбриона и не вредит его развитию. До получения диагностических данных эмбрионы криоконсервируют.
Результаты исследования напрямую повлияют на дальнейшую «судьбу» эмбриона, характеристики которого никак не меняются после размораживания. Современные безопасные технологии замораживания биоматериала позволили широко внедрить в различные программы ВРТ генетическую диагностику. На четвертый день оценка эмбриона малоинформативна, но его можно оценить по численности компактизированных клеток. Чем больше таких клеток, тем вероятнее эмбрион станет бластоцистой.
Оценивание компактизации происходит по классам:
Не во всех лабораториях происходит оценка по такому критерию.

День пятый
На данном этапе, включающем период с конца четвертого до начала шестого дня, морула, полость которой составляет половину своего объема, становится бластоцистой, состоящей из двух типов клеток:
Ооцит окружен блестящей оболочкой плотной консистенции (Zona pellucida), выполняющей две функции: она препятствует проникновению в яйцеклетку более одного спермия и удерживает вместе бластомеры. По мере роста внутриэмбриональная полость расширяется, приводя к разрыву оболочки, в результате чего происходит выход бластоцисты или «хэтчинг» (вылупление). На этом этапе оценка эмбриона происходит по таким критериям:
Качество обозначается цифрами (1–5), количество — буквами (А-С).
На пятый день бластоцисты переносят в матку или замораживают. Бластоцисты оценивают по степени зрелости (бластуляция):

Оценка эмбриобласта
Важнейший критерий внутриклеточной массы (ВКМ) – плотность, сгруппированность. Эмбрион считается более качественным, если отмечается высокая плотность ВКМ.
Критерии трофэктодермы – количество и маленький размер:
Степень приживаемости эмбрионов в полости матки оценивают спустя две недели по исследованию крови на ХГЧ. Более достоверная информация будет получена с помощью УЗ-диагностики через три недели. Вероятность наступления беременности зависит во многом от качества имплантированных эмбрионов. Морфологические данные, используемые для оценивания эмбрионов, являются необходимыми и основными, но этого не всегда достаточно. Иногда при переносе высококачественных эмбрионов они не имплантируются. В других случаях при переносе эмбрионов невысокого качества наступает беременность. Поэтому эмбриологи используют дополнительные варианты оценивания, позволяющие спрогнозировать имплантацию.
Развитие эмбрионов является сложным трудоемким процессом, в котором нужно учитывать массу тонких нюансов, что под силу только высокопрофессиональным специалистам. Если в ходе проведения программы ЭКО удалось довести 40% эмбрионов до этапа бластоцисты отличного качества, то программа считается успешной.
В этом плане криотехнологии, применяемые в протоколах ЭКО, неоценимы, поскольку есть возможность не только перенести в матку высококачественные эмбрионы, но и заморозить оставшиеся. Это преимущество позволяет использовать криозамороженный биоматериал при следующем переносе, минуя несколько небезопасных для здоровья и дорогостоящих этапов.
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Оценка качества ооцитов и эмбрионов
Все пациенты интересуются качеством полученных клеток, а в дальнейшем и качеством эмбрионов. Однако данный вопрос многофакторный и не имеет однозначного ответа. Начнем с начала. Первый вопрос, который задают пациенты, когда к ним в палату после процедуры забора ооцитов приходит эмбриолог, звучит всегда одинаково: «А клетки у меня хорошие?». Хочется сразу заметить, что на этот вопрос очень сложно ответить на данном этапе программы ВРТ. Первичная оценка ооцита основана на непосредственном визуальном анализе морфологии ооцит-кумулюсного комплекса. При получении ооцитов эмбриолог смотрит на клетки через бинокулярный микроском с незначительным уровнем увеличения. Выглядит это вот так:
В данной ситуации оценить детально качество ооцитов не представляется возможным. Эмбриолог может только делать предположения. Поэтому оценка ооцитов на этапе проведения трансвагинальной пункции яичников не проводится.
После забора ооцитов эмбриолог определяется с тем, каким методом проводить оплодотворение полученных клеток.
Метод оплодотворения выбирается на основании показателей мужского материала. Если показатели спермограммы снижены – выбирается метод ICSI. Суть его заключается в том, что эмбриолог очищает ооциты от клеток кумулюса и с помощью специальных инструментов, работая на специальном микроскопе, вводит морофологически хороший, активно-подвижный сперматозоид внутрь клетки. Перед тем как ввести сперматозоид в клетку, его обездвиживают. Данный метод оплодотворения предлагается также парам с бесплодием неясного генеза и пациентам, планирующим проведение преимлантационной генетической диагностики. Помимого этого, ИКСИ может быть проведено по желанию пациента.
При хороших показателях спермограммы проводится оплодотворение методом ЭКО. В чашке со специальной средой соединяют сперматозоиды и ооциты, а оплодотворение происходит естественным способом.
Итак, поговорим более подробно о зрелости и качестве ооцита.
Созревание ооцита до состояния, когда он способен к оплодотворению, происходит в процессе стимуляции суперовуляции, проводимой врачом гинекологом-репродуктологом. Не все ооциты в процессе стимуляции достигают зрелости.
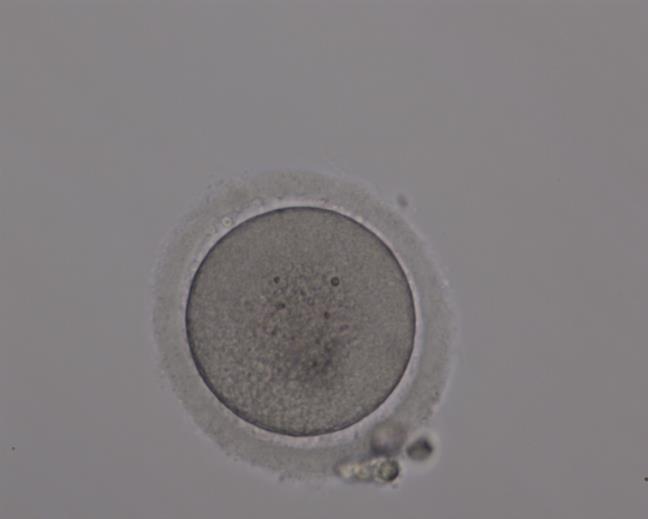
Зрелый ооцит выглядит так
При оплодотворении методом ЭКО такую оценку не проводят. Возможность оценить клетки в данной ситуации возникает только утром следующего дня, а в это время не всегда возможно понять, какими клетки были в момент пункции, т.к. они имеют возможность пройти процесс дозревания в условиях инкубатора.
Что такое качество ооцита
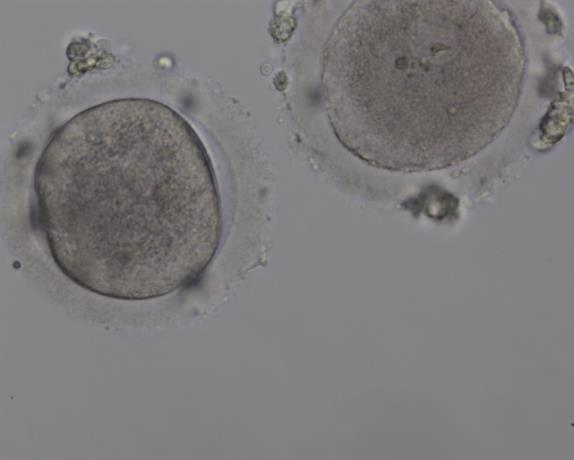
Качество ооцита характеризует внешний вид цитоплазмы, вителлинового слоя, полярного тельца. Гомогенная цитоплазма с однородным цветом и отсутствием гранулярности характеризует хорошее качество ооцита. Вакуоли, темная окраска, всевозможные включения, деформация или гранулярность расцениваются при морфологической оценке качества ооцита как негативные признаки.
Ооцит плохого качества, с гранулированной цитоплазмой и вакуолью большого размера в центре.
Оценка оплодотворения в стадии бластоцисты
Оценка оплодотворения проводится утром следующего за пункцией дня. Этот день считается 1-м днем эмбрионального развития.
Возможность понять, произошло ли оплодотворение клетки, появляется через 18 часов после оплодотвоерния и характеризуется формированием пронуклеусов. Эмбрион первых суток развития называется зиготой.
На этот день эмбриолог оценивает «правильность» оплодотворения. Нормально оплодотворившийся ооцит содержит 2 пронуклеуса. Все остальные варианты считаются отклонением.
Триплоидный эмбрион (3pn)
Аномально оплодотворившиеся эмбрионы исключаются из культивирования.
Оценка качества эмбрионов 2-3 дня развития
Начиная со вторых суток эмбрионального развития начинается фаза дробления.
Эмбрион хорошего качества выглядит так.
4-е сутки эмбрионального развития
На 4-е сутки развития эмбрион человека состоит уже, как правило, из 16-18 клеток, межклеточные контакты постепенно уплотняются, и поверхность эмбриона сглаживается. Этот процесс называется компактизацией. Важно понимать, что до 3-х суток дробление эмбриона происходит механически, каждая клетка делится пополам, черпая энергию из запасов ооцита. Начиная с 4 суток эмбрионального развития начинается дифференциация клеток эмбриона, часть из них сформируют зародыш, остальные будут обеспечивать возможность имплантации и формирования плаценты.
На данном этапе эмбрионы наиболее чувствительны к отрицательным воздействиям.
Качество бластоцисты, которая сформируется из морулы, оценить практически невозможно.
Оценка качества морулы проводится по характеристикам компактизации:
Морулы отличного качества
Морула плохого качества
Далее внутри морулы начинает формироваться полость. Когда эта полость достигает достигает 20% от ее объема, эмбрион называется бластоцистой. В норме формирование бластоцисты допускается с конца 4-х по середину 6-х суток развития, но чаще это происходит на 5-е сутки. В редких случаях возможно формирование бластоцисты к 7-м суткам эмбрионального развития.
Бластоциста состоит из двух популяций клеток, таких как: трофэктодерма (однослойный эпителий, окружающий полость) и внутренняя клеточная масса (плотное образование из клеток внутри бластоцисты). Из трофэктодермы сформируется в дальнейшем плацента и все зародошевые оболочки. Из внутренней клеточной массы будут формироваться все ткани и органы будущего ребенка. На данном этапе развития эмбрион оценивают по 3 критериям:по размеру полости, качеству трофэктодермы и качеству внутриклеточной массы.
Размер полости оценивают цифрой от 1-ого до 4-х. Внутриклеточную массу и трофэктодерму оценивают буквами от А до С. Первая буква в оценке качества будет относится к внутриклеточной массе, вторая – к качеству трофэктодермы. Если бластоциста успела совершить «хетчинг» (разрыв оболочки, окружающий эмбрион), такой бастоцисте присваивается цифра 5. Если же бластоциста успела полностью выбраться из оболочки после хетчинга, такую бластоцисту обозначат цифрой 6. Размер полости имеет меньшее значение в определении качества эмбриона, чем буквенная классификация. Ввиду того, что эмбрионы имеют индивидуальные особенности, они могут развиваться неравномерно. Любой размер полости определяется как вариант нормы. Буквенные обозначения следует понимать так: наивысшее качество оценивается буквой А, наихудший вариант развития внутриклеточной массы и трофэктодермы обозначается буквой С.
Важно понимать, что критерии оценки эмбрионов носят субъективный характер. Даже эмбрионы, оцененные по классификации как эбмрионы среднего и ниже среднего качества, могут дать полноценную беременность.