Что такое абдоминальное ожирение у женщин лечение
Абдоминальное ожирение – это заболевание, сопровождающееся отложением избыточного жира в области туловища и внутренних органов. Основные признаки – окружность талии больше 100 см, систематическое переедание, тяга к сладкому, усиленная жажда. Нередко определяется артериальная гипертензия, синдром апноэ во сне, апатия, сонливость, быстрая утомляемость, хронические запоры и другие нарушения пищеварения. Диагностикой занимается эндокринолог, применяется клинический опрос, осмотр с измерением окружности талии, расчетом ИМТ. Лечение включает соблюдение диеты, регулярные физические нагрузи, дополнительно назначается медикаментозная терапия.
МКБ-10
Общие сведения
Абдоминальное ожирение также называют центральным, висцеральным, ожирением по мужскому типу и ожирением типа «яблоко». В МКБ-10 оно отнесено к категории «Болезни эндокринной системы, расстройства питания и нарушения обмена веществ». Проблема лишнего веса известна со времен Гиппократа, однако успехи в лечении этого заболевания весьма скромны, а эпидемиологические показатели постепенно увеличиваются.
Последний факт связан с развитием пищевой промышленности, нездоровыми привычками в питании и малоподвижностью людей. По данным ВОЗ, избыточную массу тела имеет 30% населения планеты. Абдоминальному типу ожирения больше подвержены мужчины, в последние десятилетия увеличивается распространенность данной патологии среди детей и подростков.
Причины
По этиологическому признаку ожирение бывает алиментарно-конституциональным и симптоматическим. Первый вариант встречается гораздо чаще, обусловлен наследственностью и образом жизни человека. По клиническому опыту врачей, набор лишнего веса на базе эндокринной и иной патологии – менее распространенное явление. Перечень причин абдоминального ожирения включает следующие пункты:
Патогенез
В большинстве случаев абдоминальное ожирение по механизму происхождения является экзогенно-конституциональным. В основе заболевания лежат наследственные факторы, регулярное переедание и недостаточная физическая активность. Избыточное потребление пищи приводит к повышению концентрации глюкозы в крови и развитию гиперинсулинемии – усилению производства инсулина, стимуляции аппетита, активации липосинтеза. Таким образом, формируется порочный круг, способствующий увеличению потребления пищи.
Возникновение чувства голода и насыщения зависит от активности вентролатерального и вентромедиального гипоталамических ядер. Активность центра голода контролируется дофаминергической системой, центр сытости функционирует согласно адренергической регуляции. При развитии абдоминального ожирения определяются первичные либо вторичные (экзогенные) отклонения во всех звеньях нейроэндокринной регуляции – в поджелудочной железе, гипоталамусе, гипофизе, щитовидной железе, надпочечниках и половых железах.
Классификация
В практике общения врачей и пациентов складывается стихийное разделение абдоминального ожирения на первичное, алиментарное и вторичное, спровоцированное эндокринным или иным заболеванием, приемом лекарств. Первый тип более распространен, обусловлен питанием и характером физической активности больного, требует приложения волевых усилий для выздоровления.
Во втором случае необходимо лечение основной болезни, ответственность за положительный исход перекладывается пациентом на врача, действие препаратов. В клинической эндокринологии существует и более сложная клинико-патогенетическая классификация, согласно которой выделяют 4 формы ожирения:
Симптомы абдоминального ожирения
Ключевой признак заболевания – избыточное скопление жировых отложений в районе живота, верхней половины туловища. Силуэт пациента становится округлым, отсюда распространенное название такого типа ожирения – яблоко. Обхват талии мужчин превышает 94 см, женщин – 80 см. При этом ИМТ может оставаться в пределах нормы, потому что в других частях тела жировая прослойка нормальная или гипотрофированная, мышечная ткань слаборазвитая.
Рацион состоит из высококалорийных продуктов. Пищевое поведение характеризуется частыми перекусами, обильными ужинами, приемом пищи ночью, злоупотреблением сладостями, копчеными и жареными блюдами, слабоалкогольными напитками. Нередко пациенты не замечают или неправильно оценивают высокую калорийность питания: не учитывают случайные перекусы, добавление жирных соусов, способ приготовления пищи (фритюр, обычная жарка).
Другая характерная особенность больных – переоценка своей повседневной активности. У многих существует низкая толерантность к физическим нагрузкам – недостаточная тренированность организма, неспособность выполнять упражнения на развитие выносливости и мышечной силы. Это способствует формированию энергосберегающего режима активности. Люди с ожирением отказываются от ходьбы в пользу передвижения на транспорте, не участвуют в командных играх либо остаются в них малоподвижными, избегают домашней работы, требующей физических усилий (мытье полов, уборка).
Часто у пациентов наблюдаются нарушения со стороны других систем организма. Ожирению сопутствует артериальная гипертония, ишемическая болезнь сердца, сахарный диабет 2 типа и его осложнения, синдром обструктивного апноэ сна, желчнокаменная болезнь, запоры, синдром поликистозных яичников, мочекаменная болезнь, остеоартроз. Расстройства нервной системы проявляются апатией, сонливостью, быстрой утомляемостью. Пациенты жалуются на депрессию, повышенную тревожность, проблемы в общении, чувство неуверенности и комплекс неполноценности, связанный с лишним весом.
Осложнения
У людей с центральной формой ожирения повышается вероятность сахарного диабета второго типа, который возникает в результате нарушения толерантности к глюкозе, появления стабильной гиперинсулинемии, артериальной гипертонии. Большинство осложнений связаны с метаболическим синдромом, для которого характерны гипергликемия, неправильный углеводный обмен, дислипидемия. На фоне обменных нарушений формируются атеросклеротические бляшки на стенках кровеносных сосудов.
У женщин абдоминальное ожирение провоцирует гормональную дисфункцию, в частности – ведет к усилению активности надпочечников, вырабатывающих андрогены. Это проявляется ростом волос на лице, груди и спине (мужской тип). На поздних стадиях ожирения диагностируется бесплодие, у мужчин – ухудшение потенции, нарушение репродуктивной функции.
Диагностика
Обследование пациентов проводится врачом-эндокринологом. В процессе дифференциальной диагностики и выявления сопутствующих заболеваний принимают участие другие специалисты – кардиолог, невролог, врач функциональной диагностики, лаборанты. Комплекс процедур включает:
Лечение абдоминального ожирения
При вторичном или симптоматическом ожирении требуется терапия основного заболевания. Значительная часть пациентов имеет алиментарно-конституциональный тип болезни, при котором наиболее важна коррекция образа жизни – изменение пищевых привычек, введение регулярной физической активности. Схема лечения составляется индивидуально эндокринологом, диетологом, спортивным инструктором. Учитывается степень ожирения, наличие у больного тяжелых соматических патологий (ИБС, остеоартроза, диабета и других). Программа может включать:
Прогноз и профилактика
Соблюдение двух основных назначений врача – диеты и усиления двигательной активности – позволяет справиться с абдоминальным ожирением в подавляющем большинстве клинических случаев. Профилактика включает посещение диспансерных обследований, умеренное употребление пищи, регулярные занятия спортом. Людям с предрасположенностью к полноте рекомендуется ограничить высокоуглеводную и жирную пищу, увеличить количество овощей, фруктов, постного мяса и молочных продуктов, отказаться от еды за 3 часа до сна, ежедневно выделять время для пеших прогулок, утренней гимнастики, а 2-3 раза в неделю – для занятий спортом.
Признаки диастаза мышц живота
Расхождение прямых мышц живота, или диастаз — это распространенная проблема, с которой сталкиваются преимущественно женщины. По статистике, у 70-100 % женщин в третьем триместре беременности развивается такая патология. В норме после родов структуры должны вернуться в изначальное положение, но примерно в 30 % случаев этого не происходит. Между мышечными тканями остается промежуток, который становится причиной выпуклого дряблого живота и провоцирует более серьезные последствия. Именно поэтому важно знать, как определить диастаз мышц живота дома, какой врач сможет оказать помощь и какие методы лечения предлагает современная медицина.
Что такое диастаз
Чтобы разобраться в этом понятии, необходимо немного обозначить особенности строения брюшных мышц. В центре живота находится прямая мышца. Начинается она в нижней части брюшной полости и протягивается до лобковой кости. Состоит из двух секций, которые соединяются в центре рыхлой тканью. Эта соединительная ткань называется белой линией.
В результате длительного и сильного напряжения мышечных структур повышается внутрибрюшное давление. Слабые ткани белой линии не выдерживают нагрузку и начинают расходиться. При этом расстояние между секциями прямой мышцы увеличивается, они расходятся в стороны и на несколько сантиметров отдаляются друг от друга. Формируется своеобразная борозда, а при напряжении живот неестественно выпячивается. Патологическое расхождение может формироваться под пупком, над ним, либо иметь смешанную форму.
Патологию не стоит путать с грыжей белой линии или с пупочным выпячиванием. Оно не грозит ущемлением внутренних органов. Но при этом даже на ранней стадии представляет собой эстетическую проблему, так как диастаз прямой мышцы живота гораздо чаще определяют у женщин, чем у мужчин.
В зависимости от степени расхождения и размера сформировавшегося расстояния диастаз разделают на три степени:
Такая классификация позволяет понять, как определить степень диастаза мышц даже в домашних условиях.
Патология также может затрагивать и другие мышечные структуры передней брюшной стенки. В зависимости от того, какие окружающие ткани вовлечены в процесс, выделяют четыре типа диастаза:
Услуга
Ушивание диастаза
Диастаз – состояние, при котором увеличивается расстояние между прямыми мышцами живота. Существует две методики проведения операции – натяжная и ненатяжная. Реабилитационный период сравнительно легкий. В первое время присутствуют отеки, гематомы, болевой синдром. Первые постепенно проходят самостоятельно, а боль купируется назначенным врачом препаратом.
Причины появления диастаза мышц живота
Главная причина расхождения — это чрезмерно высокое давление, которое возникает в брюшной полости. При этом предпосылки повышенного внутрибрюшного имеют разную природу. К ним относят:
В 60 % случаев диастаз у женщин связан с беременностью. Патология начинает развиваться в середине второго триместра. Именно в этом время мышцы растягиваются под действием нарастающего брюшного давления. В норме после родов матка восстанавливает прежний размер, а ширина белой линии возвращается в нормальное значение до 2 см.
Однако во многих случаях процесс восстановления осложняется сопутствующими факторами, которые мешают тканям вернуться в прежнее положение. К таким факторам относят:
Диастаз может возникать и у детей, особенно у недоношенных. Ключевая предпосылка к развитию патологии — несостоятельность мускулатуры, сухожилий ребенка. При этом чаще всего дефект устраняется самостоятельно в течение первого года жизни малыша. В этот период времени мышцы обретают тонус, связки становятся крепкими. Риск сохранения расхождения есть только у детей с синдромом Дауна.
Всего лишь в 1,5 % случаев диастаз диагностируют у мужчин. Основные предпосылки такие же, как у женщин: ожирение, дисплазия, резкая потеря веса. Также мужчины чаще чрезмерно увлекаются силовыми нагрузками, которые вызывают не только грыжи и варикоз, но и провоцируют формирование диастаза.
Признаки диастаза мышц живота
Длительное время патология имеет бессимптомное течение. Проявления нарастают по мере развития расхождения и появления осложнений. И если у женщин признаки диастаза прямых мышц живота максимально проявляются после беременности и родов, то у мужчин — только тогда, когда патология уже находится в запущенном состоянии.
Главным и самым заметным проявлением патологии является округлое выпячивание по вертикали живота. Если намеренно напрячь мышцы пресса, становится виден желобок между правой и левой половинами корпуса. При этом у мужчин даже при интенсивных силовых тренировках пресс не прорабатывается в достаточной мере и не приобретает желаемый рельеф.
Если болезнь прогрессирует, патологическое строение мышечной ткани и нарушения в работе мышц становятся причиной и других, более опасных характерных проявлений. Возникают:
На третьей стадии патологии возможны опасные осложнения, которые проявляются в виде:
Как врач определяет наличие диастаза прямой мышцы живота
При появлении любых из перечисленных симптомов, а также если есть предрасполагающие факторы в виде недавней беременности и родов либо повышенных физических нагрузок, необходимо обратиться к врачу для осмотра. Затягивать с визитом нельзя, лучше обратиться к специалисту для профилактики, чем ждать, пока появятся опасные осложнения.
Многие не знают, какой врач определяет наличие диастаза прямых мышц живота. Обращаться нужно к хирургу. Опытный специалист в большинстве случаев сможет определить патологию с помощью только пальпаторного исследования.
Для диагностики пациент ложится на спину, слегка сгибает ноги в коленях и опирается стопами о поверхность. После этого хирург просит напрячь мышцы пресса. Одновременно с этим нужно приподнять лопатки и голову. Врач ощупывает живот, измеряет ширину расхождения, определяет наличие и стадию патологии. При этом выраженный диастаз третьей степени заметен даже в положении стоя.
В некоторых случаях исследование ширины белой линии усложняется лишней массой тела. Таких пациентов доктор направляет на ультразвуковое исследование. Эта процедура также назначается при наличии подозрения на развитие осложнений: грыжевых выпячиваний, смещения внутренних органов. В редких случаях необходима рентгенография или компьютерная томография.
Как определить наличие диастаза мышц живота самостоятельно
Определение диастаза можно провести и в домашних условиях. Сделать это поможет простой тест, в ходе которого нужно измерить расстояние между краями прямой мышцы.
Для этого нужно лечь на спину на твердую поверхность, согнуть ноги в коленях. Одну руку положить под голову, а вторую разместить на белой линии, чуть выше пупка. После следует расслабиться и поднять грудную клетку. При этом кончиками пальцев нужно нащупать расхождение между мышцами. Провал максимально выражен между пупком и мечевидным отростком. Если расхождение больше, чем ширина двух пальцев, это должно насторожить и стать поводом обращения к специалисту.
Такая методика максимально схожа с тем подходом, который использует для диагностики хирург. Это самый простой способ определения диастаза дома без помощи врача и инструментальных обследований.
Как убрать диастаз
Схема лечения патологии зависит от стадии ее развития и степени проявления. На первой стадии достаточно соблюдать рекомендации врача, которые помогут укрепить мышцы брюшной стенки и уменьшить их расхождение:
Лечебная физкультура должна проходить под контролем специалиста. Он составляет программу с корректным уровнем нагрузки. Особое внимание уделяется глубокой поперечной и косым мышцам пресса, которые при соответствующем уровне тонуса уменьшают степень растяжения белой линии.
Комплекс лечебных упражнений полезен даже беременным. С его помощью можно предотвратить развитие патологии и ускорить процесс послеродового восстановления организма.
Такие тренировки проходят без напряжения мышц пресса. Не рекомендуется также делать упражнения в упоре, в том числе на колени или локти. Подобные нагрузки допустимы только после восстановления нормальной ширины просвета.
На более поздних стадиях расхождение уже нельзя устранить с помощью физических упражнений или массажа. Необходимо хирургическое вмешательство, которое вернет на место мышечный корсет, избавит от осложнений и симптоматики. Это может быть:
Хирургический метод специалист подбирает с учетом особенностей и степени развития патологии, а также индивидуальных факторов и состояния здоровья пациента. Полное восстановление после вмешательства проходит в срок от 1 до 3 месяцев. В это время необходимо избегать избыточного напряжения, придерживаться диеты и носить специальный бандаж, который снимает нагрузку с прооперированных мышечных структур.
Профилактика диастаза
Чтобы снизить риск развития патологии, крайне важно систематически выполнять профилактические рекомендации. Для этого необходимо:
Во время беременности нужно пользоваться специальными маслами, кремами, мазями, которые повышают эластичность и упругость тканей. После родов необходимо особо внимательно контролировать состояние пресса, чтобы своевременно обнаружить патологию и при необходимости обратиться за помощью к врачу до начала развития осложнений. Лечение начальных стадий расхождения проходит успешно и не требует чрезмерных усилий от пациента.
Избавление от абдоминального ожирения
Содержание:
Абдоминальный тип ожирения – это появление жировых отложений преимущественно в области талии и живота, в так называемой абдоминальной области. Такой тип ожирения часто называют мужским, хотя ему подвержены и женщины. Определить наличие проблемы можно с помощью обычного сантиметра. В случаях, когда окружность талии приближается к окружности бедер (и особенно – если талия шире, чем бедра) можно говорить об абдоминальном ожирении.
Причины возникновения
Факторов, провоцирующих абдоминальное ожирение, может быть несколько. Во-первых, это неправильное питание – высококалорийное, несбалансированное, явно избыточное. Любовь к фаст-фуду и сладостям, привычка «заедать» стрессы, плотно ужинать могут привести к появлению жировых отложений. Особенно, если двигательная активность заметно снижена, человек не занимается спортом и предпочитает пассивный отдых.
Также спровоцировать появление проблемы могут сопутствующие заболевания обмена веществ, гормональные сбои, нарушение работы пищеварительного тракта. В медицинских центрах «Hi-tech косметология» лечение назначается после консультации специалиста, который установит причину абдоминального ожирения.
Возможное неудобство и риск
Про то, что ожирение – это некрасиво и неэстетично, знают все. Подобная проблема вызывает появление комплексов, мешает личной жизни. Однако могут быть и более страшные последствия, которые касаются непосредственно здоровья.
Абдоминальное ожирение затрагивает также и внутренние органы, нарушая их нормальную работу. Оно становится причиной развития таких опасных заболеваний, как сахарный диабет и гипертония, может спровоцировать инфаркт и инсульт. У женщин эта патология может привести к бесплодию.
Методы устранения абдоминального типа ожирения
Наиболее эффективным оказывается комплексный подход в сочетании с коррекцией питания – в любом из медицинских центров сети «Хай-тек косметология» пациенту предложат консультацию диетолога.
Если у вас возникли вопросы, вы можете задать вопрос специалисту.
Синдром инсулинорезистентности при абдоминальном ожирении
Какова причины ожирения? Что входит в понятие инсулинорезистент- ного синдрома? Каковы принципы лечения абдоминального ожирения? Ожирение в настоящее время является одним из наиболее распространенных хронических заболеваний. Эпидемиологические исс
Какова причины ожирения?
Что входит в понятие инсулинорезистент- ного синдрома?
Каковы принципы лечения абдоминального ожирения?
Ожирение в настоящее время является одним из наиболее распространенных хронических заболеваний. Эпидемиологические исследования свидетельствуют о стремительном росте числа больных ожирением во всех странах. Ожирением (ИМТ > 30) страдают от 9 до 30% взрослого населения развитых стран мира. Наряду со столь высокой распространенностью ожирение является одной из основных причин ранней инвалидизации и летальности больных трудоспособного возраста.
 |
| Рисунок 1. Для лечения абдоминального ожирения рекомендуется диета, богатая грубоволокнистой клетчаткой |
Пациенты с ожирением имеют повышенный риск развития сахарного диабета второго типа (СД 2), артериальной гипертонии, сердечно-сосудистых заболеваний, смертность от которых является самой высокой в развитых странах.
Ожирение — это гетерогенное заболевание. Несомненно, избыточное накопление жировой ткани в организме не всегда приводит к развитию тяжелых сопутствующих осложнений. До сих пор остается спорным вопрос о взаимосвязи между развитием ожирения, риском развития сердечно-сосудистых заболеваний и смертности от них.
Тем не менее существует много больных с избыточной массой тела или незначительно выраженным ожирением с дислипидемией и другими метаболическими нарушениями. Это, как правило, больные с избыточным отложением жира преимущественно в абдоминальной области. Как показывают эпидемиологические исследования, эти больные имеют очень высокий риск развития СД 2, дислипидемии, артериальной гипертонии, ишемической болезни сердца и других проявлений атеросклероза.
Результаты изучения взаимосвязи топографии жировой ткани и метаболических нарушений позволили рассматривать абдоминальное ожирение как самостоятельный фактор риска развития СД 2 и сердечно-сосудистых заболеваний.
Именно характер распределения жировой ткани в организме определяет риск развития сопутствующих ожирению метаболических осложнений, что необходимо принимать во внимание при обследовании пациентов с ожирением.
В клинической практике для диагностики абдоминального ожирения используется простой антропометрический показатель отношения окружности талии к окружности бедер (ОТ/ОБ). Коэффициент ОТ/ОБ у мужчин > 1,0, у женщин > 0,85 свидетельствует о накоплении жировой ткани в абдоминальной области.
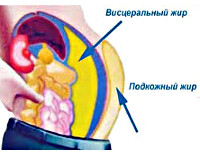
С помощью КТ- или МР-томографии, позволивших более детально изучить топографию жировой ткани в абдоминальной области, были выделены подтипы абдоминального ожирения: подкожно-абдоминальный и висцеральный и показано, что больные с висцеральным типом ожирения имеют самый высокий риск развития осложнений. Обнаружено также, что избыточному накоплению висцеральной жировой ткани, как при ожирении, так и при нормальной массе тела, сопутствует инсулинорезистентность и гиперинсулинемия, которые являются основными предикторами развития СД 2. Более того, показано, что избыточное отложение висцеральной жировой ткани сочетается с атерогенным липопротеиновым профилем, который характеризуется: гипертриглицеридемией, повышением уровня хл-ЛНП, аполипопротеина-В, увеличением мелких плотных частиц ЛНП и снижением концентрации хл-ЛВП в сыворотке крови. Сопровождается также нарушениями со стороны свертывающей системы крови, проявляющимися склонностью к тромбообразованию.
Как правило, у больных с абдоминальным ожирением вышеперечисленные нарушения развиваются рано и длительно протекают бессимптомно, задолго до клинической манифестации СД 2, артериальной гипертонии, атеросклеротических поражений сосудов.
Однако не всегда инсулинорезистентность приводит к развитию НТГ и СД 2, но у этих больных имеется очень высокий риск развития атеросклероза. Если же происходит манифестация СД 2 у больных с абдоминальным ожирением, то суммарный риск развития сердечно-сосудистых заболеваний значительно возрастает.
Несмотря на то что выявление висцерального типа ожирения наиболее эффективно с помощью КТ- и МР-томографии, высокая стоимость этих методов ограничивает их применение в широкой практике. Но исследования подтвердили тесную корреляцию между степенью развития висцеральной жировой ткани и величиной окружности талии (ОТ). Выявлено, что ОТ, равная 100 см, косвенно свидетельствует о таком объеме висцеральной жировой ткани, при котором, как правило, развиваются метаболические нарушения и значительно возрастает риск развития СД 2. Поэтому величина ОТ может считаться надежным маркером избыточного накопления висцеральной жировой ткани. Измерение ОТ при обследовании больных с ожирением позволяет легко выделить пациентов с высоким риском развития СД 2 и сердечно-сосудистых заболеваний.
Окружность талии > 100 см в возрасте до 40 лет и > 90 см в возрасте 40-60 лет как у мужчин, так и у женщин является показателем абдоминально-висцерального ожирения.
Метаболические и клинические нарушения, в основе которых лежат инсулинорезистентность и компенсаторная гиперинсулинемия, объединены в понятие синдрома инсулинорезистентности, известного также как синдром Х или метаболический синдром.
Впервые в 1988 году Г. Ривен, представив описание инсулинорезистентного синдрома, который он обозначил как синдром Х, подтвердил значение инсулинорезистентности в качестве основы составляющих синдрома. Вначале он не включил ожирение в число обязательных признаков синдрома. Однако более поздние работы, как автора, так и других исследователей, показали тесную связь абдоминального ожирения, особенно обусловленного избыточным развитием висцеральной жировой ткани, с синдромом инсулинорезистентности, и подтвердили определяющую роль ожирения в развитии резистентности периферических тканей к действию инсулина. По данным Ривена, инсулинорезистентность имеют также около 25% лиц без ожирения и с нормальной толерантностью к глюкозе, ведущих малоподвижный образ жизни. Как правило, состояние инсулинорезистентности у них сочетается с дислипидемией, идентичной той, которая имеется у больных с СД 2, и повышенным риском развития атеросклероза.
Основные составляющие синдрома инсулинорезистентности представлены на рисунке 2.
 |
| Рисунок 2. Синдром инсулинорезистентности при абдоминальном ожирении |
Как уже говорилось, основу синдрома инсулинорезистентности при абдоминальном ожирении составляет инсулинорезистентность и сопутствующая ей компенсаторная гиперинсулинемия. Инсулинорезистентность определяется как снижение реакции инсулиночувствительных тканей на физиологические концентрации инсулина. Доказано, что инсулинорезистентность есть результат взаимодействия генетических, внутренних и внешних факторов, среди последних наиболее важными являются избыточное потребление жира и гиподинамия. В основе инсулинорезистентности лежит нарушение как рецепторных, так и пострецепторных механизмов передачи инсулинового сигнала. Клеточные механизмы инсулинорезистентности могут быть различны в разных тканях. Так, к примеру, снижение числа инсулиновых рецепторов обнаруживается на адипоцитах и, значительно в меньшей степени, в мышечных клетках. Снижение же активности тирозинкиназы инсулинового рецептора выявляется как в мышечных, так и в жировых клетках. Нарушения транслокации внутриклеточных транспортеров глюкозы, GLUT-4, на плазматическую мембрану наиболее выражены в адипоцитах. Более того, как свидетельствуют исследования, инсулинорезистентность при ожирении развивается постепенно, в первую очередь в мышцах и печени. И только на фоне накопления большого количества липидов в адипоцитах и увеличения их размеров развивается состояние инсулинорезистентности в жировой ткани, которое способствует дальнейшему усилению инсулинорезистентности. Действительно, в целом ряде работ показано, что стимулированное инсулином поглощение глюкозы снижается при прогрессировании ожирения. С помощью клэмп-метода выявлена также прямая зависимость между степенью развития абдоминально-висцеральной жировой ткани и выраженностью инсулинорезистентности.
Какие же патофизиологические механизмы обуславливают столь тесную взаимосвязь между инсулинорезистентностью и ожирением, особенно абдоминально-висцерального типа? В первую очередь, конечно, это генетические факторы, которые влияют как на развитие инсулинорезистентности, так и на функциональные возможности b-клеток.
В последние годы было обнаружено, что сама жировая ткань, обладая эндокринной и паракринной функциями, секретирует вещества, влияющие на чувствительность тканей к инсулину. Увеличенные адипоциты секретируют большое количество цитокинов, особенно TNF-a, и лептина. TNF-a нарушает взаимодействие инсулина с рецептором, а также влияет на внутриклеточные переносчики глюкозы (GLUT-4) как в адипоцитах, так и в мышечной ткани. Лептин, являясь продуктом ob-гена, секретируется исключительно адипоцитами. У большинства больных ожирением имеется гиперлептинемия. Предполагается, что лептин в печени может тормозить действие инсулина, влияя на активность PEPCK-фермента, ограничивающего скорость глюконеогенеза, а также оказывает в жировых клетках аутокринное действие и тормозит стимулированный инсулином транспорт глюкозы.
Жировая ткань висцеральной области обладает высокой метаболической активностью, в ней происходят как процессы липогенеза, так и липолиза. Среди гормонов, участвующих в регуляции липолиза в жировой ткани, ведущую роль играют катехоламины и инсулин: катехоламины через взаимодействие с a- и b-адренорецепторами, инсулин через специфические рецепторы. Адипоциты висцеральной жировой ткани имеют высокую плотность b-адренорецепторов, особенно b3-типа, и относительно низкую плотность a-адренорецепторов и рецепторов к инсулину.
 |
| Рисунок 3. Абдоминальное ожирение рассматривается как самостоятельный фактор риска развития сахарного диабета второго типа и сердечно- сосудистых заболеваний |
Интенсивный липолиз в висцеральных адипоцитах приводит к избыточному поступлению свободных жирных кислот (СЖК) в портальную систему и печень, где под влиянием СЖК нарушается связывание инсулина гепатоцитами. Нарушается метаболический клиренс инсулина в печени, что способствует развитию системной гиперинсулинемии. Гиперинсулинемия, в свою очередь, через нарушение ауторегуляции инсулиновых рецепторов в мышцах усиливает инсулинорезистентность. Избыток СЖК стимулирует глюконеогенез, увеличивая продукцию глюкозы печенью. СЖК являются также субстратом для синтеза триглицеридов, тем самым приводя к развитию гипертриглицеридемии. Возможно, СЖК, конкурируя с субстратом в цикле глюкоза — жирные кислоты, тормозят поглощение и утилизацию глюкозы мышцами, способствуя развитию гипергликемии. Гормональные нарушения, сопутствующие абдоминальному ожирению (нарушение секреции кортизола и половых стероидов), в свою очередь также усугубляют инсулинорезистентность.
В настоящее время синдрому инсулинорезистентности отводится ведущая роль в эпидемии СД 2, метаболического варианта артериальной гипертонии, сердечно-сосудистых заболеваний.
Согласно данным, представленным ВОЗ, число больных с инсулинорезистентным синдромом, имеющих высокий риск развития СД 2, составляет в Европе 40-60 млн. человек. Результаты Quebec Cardiovascular Study, опубликованные в 1990 году, подтвердили атерогенную природу дислипидемии при синдроме инсулинорезистентности. В условиях инсулинорезистентности происходит изменение активности липопротеинлипазы и печеночной триглицеридлипазы, приводящее к увеличению синтеза и секреции ЛОНП, нарушению их элиминации. Происходит увеличение уровня липопротеидов, богатых триглицеридами, концентрации плотных малых частиц ЛНП и снижение холестерина ЛВП, повышение синтеза и секреции аполипопротеина-В. В нарушении метаболизма липидов при абдоминальном ожирении большое значение имеет повышение постпрандиального уровня СЖК и триглицеридов. Если в норме инсулин угнетает высвобождение СЖК из жировых депо после приема пищи, то в условиях инсулинорезистентности этого торможения не происходит, что и приводит к увеличению уровня СЖК в постпрандиальный период. Снижается также тормозящее действие инсулина на высвобождение ЛОНП в печени, вследствие чего нарушается баланс между ЛОНП, поступающими из кишечника, и ЛОНП, высвобождающимися из печени. Нарушения липидного обмена, в свою очередь, усиливают состояние инсулинорезистентности. Так, к примеру, высокий уровень ЛНП способствует снижению числа инсулиновых рецепторов.
В последние годы в медицинскую практику введено такое понятие, как атерогенная метаболическая триада у больных с абдоминальным ожирением, которое включает: гиперинсулинемию, гиперлипопротеинемию-В, высокий уровень мелких плотных частиц ЛНП. Доказано, что совокупность этих нарушений создает более высокую вероятность развития атеросклеротических поражений у больных с инсулинорезистентностью, чем известные традиционные факторы риска. Доступными для клинициста маркерами этой триады являются величина окружности талии и уровень триглицеридов в крови.
Хотя вопрос о механизмах развития артериальной гипертонии в рамках синдрома инсулинорезистентности до сих пор дискутируется, несомненно, что комплексное воздействие инсулинорезистентности, гиперинсулинемии и нарушений липидного обмена играют важную роль в механизмах повышения артериального давления у больных с абдоминальным ожирением. Такие эффекты инсулина, как стимуляция симпатической нервной системы, пролиферации гладкомышечных клеток сосудистой стенки, изменения трансмембранного ионного транспорта, имеют определяющее значение в развитии артериальной гипертонии.
Инсулинорезистентность и гиперинсулинемия в большой степени обуславливают нарушения со стороны свертывающей системы крови, особенно снижение факторов фибринолиза, повышение уровня PAI-1, которому в последние годы придается большое значение в процессах атерогенеза у больных с абдоминальным ожирением и инсулинорезистентностью.
Таким образом, представленные данные указывают на значимость сочетанных нарушений, наблюдаемых у больных с абдоминальным ожирением в рамках синдрома инсулинорезистентности, а именно инсулинорезистентности, гиперинсулинемии, нарушений обмена глюкозы и липидов в развитии артериальной гипертонии, СД 2 и атеросклероза. Поэтому ранняя диагностика и лечение абдоминального ожирения — это в первую очередь профилактика, предупреждение или отсрочка манифестации СД 2 и атеросклеротических поражений сосудов. В связи с этим актуально проведение диспансерных осмотров населения с целью выявления групп повышенного риска, больных с абдоминальным ожирением, комплексная оценка их состояния с использованием современных методов исследования. Оценке степени риска развития сопутствующих абдоминальному ожирению осложнений помогает тщательно собранный семейный и социальный анамнез, позволяющий выявить больных с наследственной предрасположенностью и особенностями образа жизни, предопределяющими развитие абдоминального ожирения и инсулинорезистентности. В схему обследования больных необходимо включать не только антропометрические измерения — ИМТ, ОТ, ОТ/ОБ, но и определение маркеров синдрома инсулинорезистентности: уровень триглицеридов, аполипопротеина-В и инсулина натощак.
Лечение абдоминально-висцерального ожирения целесообразно направить не только на оптимальную компенсацию имеющихся нарушений метаболизма, но и в первую очередь на уменьшение инсулинорезистентности.
В связи с тем что избыточное накопление висцеральной жировой ткани является одним из основных патогенетических факторов формирования синдрома инсулинорезистентности, ведущее место в комплексном лечении больных должны занимать мероприятия, направленные на уменьшение массы абдоминально-висцерального жира: гипокалорийное питание в сочетании с регулярными физическими нагрузками. Рацион составляется с учетом массы тела, возраста, пола, уровня физической активности и пищевых пристрастий больного. Ограничивается потребление жира до 25% суточной калорийности, животных жиров не более 10% общего количества жира, холестерина до 300 мг в сутки. Рекомендуется также ограничение потребления быстроусвояемых углеводов и введение в рацион питания большого количества пищевых волокон. Полезны ежедневные аэробные нагрузки средней интенсивности. Снижение массы висцеральной жировой ткани, как правило, приводит к улучшению чувствительности к инсулину, уменьшению гиперинсулинемии, улучшению показателей липидного и углеводного обмена и снижению артериального давления. Однако за счет применения исключительно немедикаментозных методов лечения у больных с синдромом инсулинорезистентности и абдоминальным ожирением, даже на фоне снижения массы тела, не всегда удается компенсировать нарушения липидного и углеводного обмена и уменьшить инсулинорезистентность и гиперинсулинемию. Поэтому перспективным подходом к лечению данной группы больных является включение в арсенал средств лечения медикаментозных препаратов, способных воздействовать на инсулинорезистентность.
В связи с этим целесообразно применение препарата из класса бигуанидов — метформина (сиофор, фирмы Берлин-Хеми). Многочисленные работы доказывают, что сиофор улучшает чувствительность печеночных клеток к инсулину, способствует угнетению процессов глюконеогенеза и гликогенолиза в печени. Улучшает чувствительность к инсулину мышечной и жировой ткани. Уменьшая периферическую инсулинорезистентность, всасывание глюкозы в кишечнике, препарат тем самым способствует снижению системной гиперинсулинемии. Выявлена также способность сиофора оказывать гиполипидемическое действие и повышать фибринолитическую активность крови. Имеются сообщения о благоприятном влиянии препарата на уровень артериального давления. Отсутствие гипогликемического эффекта, низкий риск развития лактацидоза и вышеперечисленные свойства сиофора, а также легкое анорексигенное действие позволили нам начать изучение возможностей использования препарата для лечения больных с абдоминальным ожирением и синдромом инсулинорезистентности, с нормальной или нарушенной толерантностью к глюкозе. Под нашим наблюдением находятся 20 больных с абдоминальным ожирением в возрасте 18-45 лет, с массой тела от 91 до 144 кг, ОТ >108 см, ОТ/ОБ > 0,95, которым на фоне гипокалорийного питания был назначен сиофор. Вначале по 500 мг перед сном однократно в течение недели для адаптации к препарату, затем по 500 мг утром и вечером после еды. Препарат не назначался при наличии гипоксических состояний любой этиологии, злоупотреблении алкоголя, а также при нарушении функции печени и почек. У всех больных до лечения и в процессе лечения (через 3 месяца) проводилось определение уровней триглицеридов, холестерина, хл-ЛНП, хл-ЛВП, проводился стандартный пероральный глюкозотолерантный тест с определением уровня глюкозы и инсулина плазмы. Ни у одного больного выраженных побочных эффектов отмечено не было. В течение первой недели лечения у трех больных наблюдались нерезко выраженные диспептические явления, которые прошли самостоятельно.
Контрольное обследование проводилось через 3 месяца после начала лечения. Исходный уровень лактата сыворотки составлял в среднем 1,28 ± 0,67 ммоль/л, через 3 месяца — 1,14 ± 0,28 ммоль/л. Масса тела снизилась в среднем на 4,2%, окружность талии уменьшилась на 7,6 см. Через 3 месяца терапии сиофором отмечалось достоверное снижение уровня триглицеридов крови с 2,59 ± 1,07ммоль/л до 1,83 ± 1,05 ммоль/л, в среднем на 29,2%. Содержание хл-ЛНП изменилось с 4,08 + 1,07ммоль/л до 3,17 ± 0,65 ммоль/л, т. е. на 21,05% от исходного уровня; индекс атерогенности сыворотки — в среднем с 5,3 до 4,2, уровень инсулина натощак — с 34,6 до 23,5 МЕД/мл. Исходное содержание хл-ЛВП у всех больных находилось на нижней границе нормы, через 3 месяца лечения отмечалась тенденция к его увеличению. У трех больных с нарушенной толерантностью к глюкозе нормализовались показатели углеводного обмена. Полученные нами результаты показывают, что применение сиофора в течение короткого периода времени (3 месяца) приводит к существенному улучшению показателей липидного обмена, уменьшению секреции инсулина, при нарушенной толерантности к глюкозе — к нормализации показателей углеводного обмена. Поэтому вполне разумно предположить рациональность назначения препарата в качестве превентивного патогенетического средства лечения больных с синдромом инсулинорезистентности при абдоминальном ожирении. В литературе также имеются сообщения о возможности применения препарата группы тиазолидиндионов — троглитазона для снижения инсулинорезистентности у больных с метаболическим синдромом при наследственной предрасположенности к СД 2. Однако появившиеся недавно публикации о токсическом влиянии препарата на печень требуют тщательного изучения безопасности применения троглитазона в клинической практике.
Для больных с выраженной дислипидемией, не поддающейся коррекции диетотерапией, можно рассматривать вопрос о назначении гиполипидемических препаратов (группы статинов или фибратов). Однако перед назначением этих препаратов следует тщательно взвесить целесообразность пожизненного лечения больных, возможный риск развития побочных реакций и потенциальную пользу от лечения. Это касается прежде всего больных с синдромом инсулинорезистентности и дислипидемией без клинических проявлений атеросклеротических поражений сосудов и высокого риска их развития.
Назначая симптоматическую терапию — гипотензивными и мочегонными препаратами — больным с абдоминальным ожирением, необходимо учитывать влияние этих препаратов на показатели липидного и углеводного обмена.