Что спрашивать у генетика на приеме
Консультация беременной женщины у генетика. Вопросы и ответы.
Вот и наступила долгожданная беременность!
Теперь нужно думать о здоровье уже зачатого малыша. В первые месяцы беременности плод формируется, и на него могут оказать воздействия различные неблагоприятные условия.
Существует определенная группа риска, входящим в которую просто необходимо пройти консультацию у генетика, чтобы исключить патологическое развитие плода.
Беременной женщине показана консультация генетика, если:
Методы генетического обследования беременных женщин делятся на:
Неинвазивные методы диагностики УЗИ плода.
Раньше его назначали только беременным женщинам, относящимся к группе риска, но теперь назначают всем, поскольку увеличился процент рождения детей с патологией.
Инвазивные методы диагностики назначаются только по очень строгим показаниям врача, поскольку могут вызвать осложнения.
Но иногда только эти методы позволяют полностью исключить хромосомную патологию плода. К этим методам относятся: биопсия хориона, плацентоцентез, кордоцентез. Выбор метода зависит от срока беременности. Проводится пункция через переднюю брюшную стенку под контролем ультразвуковых датчиков и берутся на анализ ворсины хориона или пуповинная кровь.
Некоторые женщины отказываются от консультации, мотивируя это тем, что они в любом случае не планируют прерывать беременность. Следует четко понимать, что задача генетика ¬ не привести к определенному решению, а информировать о возможных рисках обоих супругов. Врач-генетик может рассказать о ваших перспективах и возможных вариантах решения, но не влияет на ваш выбор. Пары, принявшие решение родить ребенка с точно диагностированными отклонениями, получают возможность подготовиться к рождению малыша с особыми потребностями, как морально и эмоционально, так и вполне реально, приобретая заранее необходимое оборудование для ухода за ним. К тому же, это влияет на выбор роддома и дальнейшее медицинское наблюдение за ребенком.
Медико-генетическое консультирование
Когда лучше обратиться к врачу-генетику?
Лучшее время для обращения за медико-генетической консультацией — когда семья еще только планируетрождение первенца. Такое консультирование называется проспективным.
Медико-генетическое консультирование семей, где ранее уже отмечалось рождение ребенка с наследственной либо врожденной патологией, называется ретроспективным. В идеале такое консультирование также надо проводить в промежутке между беременностями.
Обратиться за консультацией можно и во время беременности, но этот вариант несколько хуже, особенно — если семья обращается не в первом, а во втором триместре текущей беременности.
И наконец, при некоторых ситуациях полезным оказывается добрачное медикогенетическое консультирование — например, при наличии в семье наследственных болезней, или болезней с семейным накоплением, а также при кровном родстве супругов или определенной этнической принадлежности (например, есть наследственные болезни, которые намного чаще встречаются в семьях, где супруги имеют определенную этническую принадлежность).
Необходимые рекомендации
Какие рекомендации могут быть даны семье в результате медико-генетического консультирования
Если консультирование проводится до наступления беременности, то после количественной оценки риска наследственной и врожденной патологии у потомства семья получает рекомендации по:
— оптимальной подготовке супругов к беременности;
— ииндивидуальному наблюдению будущей матери во время беременности;
— возможности подтвердить или исключить конкретные наследственные заболевания у плода в первом-втором триместрах беременности.
Если консультирование проводится уже «по факту» наступившей беременности, то, естественно, речь уже идет только о рекомендациях по наблюдению и пренатальной диагностике.
При добрачном консультировании могут даваться рекомендации по обследованию брачного партнера, а при заинтересованности консультируемого — и рекомендации по выбору брачного партнера.
Заключительный этап консультирования (совет врача-генетика) требует самого внимательного отношения. Как отмечают некоторые авторы, многие обследуемые не готовы к восприятию генетической информации. Все лица, обращающиеся в консультацию, хотят иметь ребенка и ждут от консультантов положительного ответа. Нередко их запросы нереальны, поскольку они не знают о возможностях консультанта-генетика и ожидают от него практической помощи.
Медико-генетическое консультирование наиболее эффективно, когда оно проводится как проспективное (длительное наблюдение) консультирование. При этом риск рождения больного ребенка определяется до наступления беременности или в ранние ее сроки. Такие консультации проводят в случае кровного родства супругов, при отягощенной наследственности по линии мужа или жены, воздействии возможных или известных тератогенов в первые три месяца беременности, неблагополучном протекании беременности и повторных спонтанных абортах.
Показания для медико-генетического консультирования:
— рождение ребенка с врожденными пороками развития;
— становленная или подозреваемая наследственная болезнь в семье;
— задержка физического развития или умственная отсталость у ребенка;
— повторные спонтанные аборты, выкидыши, мертворождения;
— возраст матери старше 35 лет;
— неблагоприятные воздействия факторов внешней среды в ранние сроки беременности (инфекционные заболевания, особенно вирусной этиологии, массивная лекарственная терапия, рентген-диагностические процедуры, работа на вредных для здоровья предприятиях).
Как оценивается риск наследственной и врожденной патологии у потомства?
На приеме у врача-генетика «взвешиваются» все основные составляющие вышеуказанного риска. На самом деле, каждый человек является носителем в среднем 4 генов наследственных болезней. Это крайне приблизительный подсчет, по факту же, количество патологических мутаций в геноме любого человека существенно больше. Оценка рисков генетических заболеваний начинается с составления родословной этой семьи. Родословная позволяет оценить, с каким количеством родственников предстоит «работать» врачу-генетику, определить тип наследования болезней в этой семье (если таковые имеются) и дать еще много полезной информации. Вы можете прийти на прием к специалисту с уже готовой родословной. Это позволит более рационально использовать время на приеме. После составления родословной оценивается наследственный анамнез, наличие в семье тех или иных заболеваний.
После уточнения всей необходимой информации и вырисовывается сегрегационный генетический груз консультируемой семьи. И уже в зависимости от этого груза специалист дает рекомендации. Кроме груза патологической наследственности оцениваются также факторы внешней среды, которые могут неблагоприятно сказаться на геноме половых клеток супругов, а также — на развитии плода. Учитываются многие моменты — производственные и бытовые вредности, состояние здоровья супругов, их заболевания и прием ими различных медикаментов в период, предшествующий зачатию или непосредственно во время беременности и т.д.
Оценка возможного риска
Из чего слагается риск рождения ребенка с наследственной болезнью или врожденным уродством?
Риск рождения ребенка с наследственной болезнью или врожденным пороком развития есть у любой супружеской пары при каждой беременности.
Этот риск складывается из многих составляющих:
— наследственного груза, доставшегося нам от многих поколений предков;
— свежих мутаций, происходящих в ДНК наших яйцеклеток и сперматозоидов;
— неблагоприятных физических, химических и прочих влияний внешней среды на организм развивающегося эмбриона;
— аналогичных влияний на эмбрион со стороны материнского организма (инфекционные, эндокринные и др. болезни матери).
Генетическое тестирование: Когда и что назначать, как интерпретировать
Предлагаем вашему вниманию статью, подготовленную ассистентом кафедры акушерства и гинекологии ФПК и ПП УГМУ, кандидатом медицинских наук, акушером-гинекологом, клиническим генетиком и научным консультантом медико-генетического центра «Геномед». Кудрявцевой Е.В. Материал рассчитан для широкого круга читателей: пациентов медико-генетических центров, людей, в семье которых выявлена хромосомная патология, а также медицинских специалистов.
ГЕНЕТИЧЕСКОЕ ТЕСТИРОВАНИЕ: КОГДА И ЧТО НАЗНАЧАТЬ, КАК ИНТЕРПРЕТИРОВАТЬ
Наша жизнь, судьба, состояние здоровья, внешний вид и даже характер предопределены генетически. Знаменитый британский учёный Джеймс Уотсон, получивший Нобелевскую премию за расшифровку структуры ДНК, заявил: «Раньше считали, что судьба человека написана на звёздах. Теперь мы знаем, что она записана в его генах». В последние годы появилась возможность прочитать эти записи природы, понять, что же нас ожидает в будущем.
В настоящее время стало доступно множество различных генетических тестов. Создаётся впечатление, что, заплатив определённую сумму денег, можно узнать о себе всю информацию: выяснить, являетесь ли вы носителем наследственных заболеваний, существует ли у вас риск рождения детей с хромосомной патологией, обладаете ли вы индивидуальными способностями, определить предрасположенность к любым заболеваниям, примерную продолжительность жизни и многое другое.
Значение генетических тестов, действительно, огромно – они часто помогают определить причину патологии, скорректировать лечение, рассчитать риск заболеваний для потомства. Тем не менее, не стоит и переоценивать эти исследования, придавая им первостепенное, определяющее значение. И тем более не стоит рассчитывать, что какой-то один тест поможет ответить на все вопросы.
Надо помнить о том, что для некоторых заболеваний основной причиной, действительно, являются различные мутации в генах и хромосомах (например, синдром Дауна). Однако значительно чаще генетические изменения являются лишь предрасполагающими факторами, а наиболее важную роль в развитии заболеваний играет окружающая среда и образ жизни человека, реализуются, так называемые, эпигенетические механизмы развития патологии.
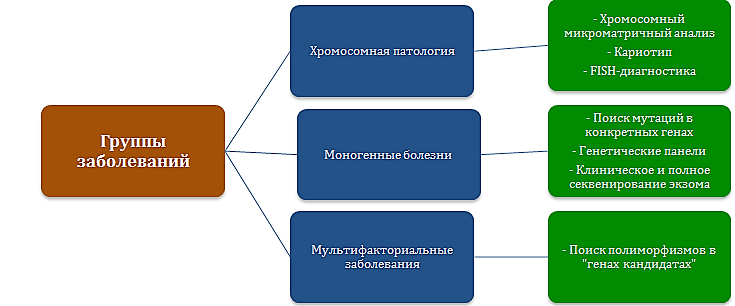
Существуют следующие группы заболеваний:
· Наследственные заболевания, которые вызываются мутациями в генах или хромосомах (генные и хромосомные болезни).
· Мультифакториальные заболевания, в развитии которых играет роль как наследственная предрасположенность, так и окружающая среда. Большинство хронических заболеваний относятся именно в этой группе. Группа генов, играющих роль в развитии патологии, называется гены-кандидаты.
· Заболевания, вызванные исключительно факторами окружающей среды (например, инфекции и травмы).
Рис 1. Классификация наследственных болезней.
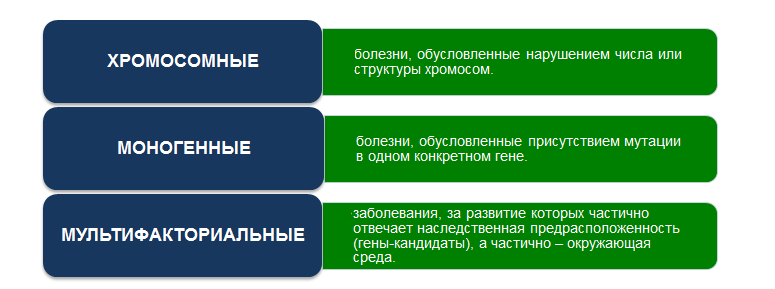
Не существует генетического теста, который был бы полезен во всех случаях. Несмотря на то, что многие современные исследования ДНК направлены на диагностику не одного конкретного заболевания или генетического синдрома, а группу патологий, для каждого из них существуют определённые показания и ограничения.
Рис. 2. Выбор генетического теста в зависимости от группы заболеваний.
Для того чтобы генетическое исследование было для вас максимально эффективным и полезным, нужно точно понять – что вы хотите получить в результате, с каким запросом вы решили провести тест.
Если в семье существует заболевание и есть подозрение, что оно наследственное, важно определить, какую «поломку» в генетическом аппарате стоит искать – мутацию в конкретном гене или же изменение числа и структуры хромосом. Нужно понимать, на диагностику какой болезни или группы заболеваний направлен анализ, позволит ли проведение исследования поставить окончательный диагноз. Если супружеская пара готовится к беременности и хочет узнать, каков риск осложнений беременности и рождения больного ребёнка, обследование будет совершенно иным.
Существуют также тесты, которые нужно проводить при уже наступившей беременности, но и они не позволяют исключить ВСЕ врожденные заболевания у будущего малыша, по крайней мере, потому что его здоровье зависит не только от его генетики, но и от того, как протекает беременность и роды его мамы.
Некоторые люди на момент обследования здоровы и о деторождении ещё не задумываются, но хотят определить, какие вредные факторы для них наиболее опасны и к каким заболеваниям есть предрасположенность. В этом случае нужно всегда понимать, что выявление генетической предрасположенности, то есть наличие полиморфизмов в определённых генах (генах-кандидатах), это ещё не диагноз, и интерпретация данных анализов носит вероятностный характер.
Исходя из всего выше перечисленного, недостаточно просто прочитать информацию о тесте в Интернете (которая часто носит рекламный характер и может быть несколько приукрашена), необходима консультация специалиста. Врач поможет определить целесообразность генетического тестирования. Если имеет место заболевание, врач должен сформулировать предварительный диагноз, разработать клиническую гипотезу. Чем более верной окажется эта гипотеза, тем больше вероятность, что будет подобран правильный метод исследования по оптимальной стоимости. Для этого врачу нужно не только ответить на вопросы человека касательно тестов, но и осмотреть пациента, собрать семейный анамнез, выяснить, какие существуют средовые факторы риска, какова наследственность.
Часто у пациентов создаётся впечатление, что они сами знают, какое обследование необходимо пройти, поэтому достаточно лишь позвонить в лабораторию и узнать стоимость и срок выполнения того или иного теста, но в этом случае вы можете получить совсем не то что ожидаете, и испытать разочарование.
При этом не всегда более современный, дорогой тест окажется и более подходящим в конкретной клинической ситуации. Например, супругов с бесплодием и привычным невынашиванием беременности часто направляют на традиционный цитогенетический анализ кариотипа для того, чтобы оценить хромосомный набор в их паре. На сегодняшний день существует молекулярное кариотипирование (хромосомный микроматричный анализ) — это высокотехнологичный метод исследования с более высоким разрешением, он позволяет выявлять намного более мелкие перестройки хромосом, приводящие к недостатку или избытку генетического материала (делеции и дупликации), недоступные традиционной цитогенетической диагностике. Именно этот метод является оптимальным для детей с подозрением на хромосомную патологию. Однако при репродуктивном консультировании важно выявлять другие структурные изменения хромосом — сбалансированные хромосомные перестройки, при которых имеется нарушение структуры хромосом, но при этом количество генетического материала остаётся неизменным. И традиционное кариотипирование их выявляет, а молекулярное кариотипирование — нет. В таких тонких нюансах разбирается только врач.
Имеются какие-то сомнения? Уточните, почему конкретный тест является более подходящим. Если же лечащему врачу сложно разобраться в многообразии ДНК-исследований, требуется консультация врача-генетика.
При этом даже при грамотном консультировании не всегда удаётся сразу подобрать оптимальный метод исследования. В некоторых случаях генетические болезни «маскируются» под заболевания, обусловленные окружающей средой. Например, педиатры нередко выставляют такие диагнозы, как «родовая травма», «внутриутробная инфекция», «детский церебральный паралич». Однако если подробно обследовать этих пациентов с применением современных генетических инструментов, могут быть выявлены совсем другие заболевания, например, микроделеционные синдромы. Сбор анамнеза и прицельный клинический осмотр пациента помогают определить, какой же фактор является определяющим в конкретном случае заболевания, но не всегда дают возможность точно поставить диагноз.
В клинической практике встречается и другая ситуация, когда врач правильно поставил диагноз, но заболевание может возникнуть как по причине мутации в гене, так и быть следствием небольшой делеции хромосомы. Например, в практике неврологов и эпилептологов встречается такая патология, как синдром Драве. Чаще всего заболевание возникает вследствие мутаций в гене SCN1A, поэтому основным методом диагностики является поиск мутаций в этом гене. Однако мутации и в некоторых других генах могут вызывать схожую клинику, поэтому лучше направить пациента не на анализ одного гена, а на панель генов, ответственных за эпилепсию. И даже в этом случае нет гарантии получения результата – так как есть вероятность, что та же клиника обусловлена не мутацией гена, а делецией хромосомы в определённом участке, и тогда результат даст не секвенирование, а хромосомный микроматричный анализ. А у некоторых пациентов с тем же синдромом вообще может быть не выявлено никаких мутаций.
При проведении секвенирования генов и молекулярного кариотипирования помимо однозначно патогенных мутаций могут быть выявлены так называемые «вероятно патогенные» и «мутации с неопределённой клинической значимостью». В этих случаях особенно важно сопоставлять результат генетического тестирования с клиникой, а также может потребоваться дополнительное обследование, в том числе, проверка наличия аналогичных мутаций у ближайших родственников. Существенную роль играет правильно заполненное направление, где указан не только предварительный диагноз, но также и краткие сведения об анамнезе пациента и результатах лабораторно-инструментального обследования.
При анализе предрасположенности к заболеваниям важно брать в расчёт не только наличие полиморфизмов в генах-кандидатах, но и образ жизни пациента, а также факторы окружающей среды. Нужно принимать во внимание и сведения о семье. В некоторых случаях важно провести тестирование не только пациента, но и его родственника с той или иной мультифакториальной патологией, чтобы сопоставить их генотипы.
Кроме предтестового консультирования обязательно и послетестовое, поэтому с результатом анализа необходимо повторно обратиться к врачу, который выписал направление. Если вы прошли исследование самостоятельно, может возникнуть проблема поиска специалиста, который работает с конкретными тестами и может понять результат. Ещё принципиальный момент: у врача и пациента должна быть обратная связь с лабораторией, где проводилось тестирование, чтобы можно было уточнить какие-то непонятные вопросы, проконсультироваться по поводу целесообразности дальнейшего тестирования.
Немаловажно, чтобы медицинский центр, предлагающий услуги по генетическому тестированию, имел не только оборудование для тестов и проведения компьютерной обработки результата. Для эффективной интерпретации результатов необходимо и наличие врача-генетика, способного сопоставить результаты, полученные при обработке массива информации, с клиническими данными.
Оптимально, если по результатам ДНК-исследования пациент будет направлен на консультацию врача-генетика. Это поможет с разъяснением полученных данных, уточнением диагноза, расчётом повторного риска в семье. Однако основные рекомендации по лечению даёт не этот доктор, а профильные специалисты (неврологи, детские хирурги, педиатры, гематологи и т.д.). В некоторых случаях лечащий врач может сам связаться с клиническим генетиком.
Таким образом, чтобы тестирование оказалось максимально полезным, требуется следующее:
— Чёткое понимание того, что вы ожидаете от этого исследования. На какие вопросы он должен дать ответ?
— Консультация врача, включающая в себя осмотр, сбор анамнеза, формирование клинической гипотезы.
— Выбор теста (при необходимости — с помощью клинического генетика), обсуждение возможностей и ограничений для теста.
— Заполнение направления на исследование с указанием предварительного диагноза, данных анамнеза и обследования.
— Послетестовое консультирование с формированием окончательного диагноза, либо направление на дообследование.
Неправильное и неразумное использование тестов приводит к разочарованию, и это может дискредитировать современные исследования (давайте вспомним басню И.А. Крылова «Мартышка и очки»). Любой инструмент будет работать только в умелых руках, а полученная информация будет полезной лишь при грамотном истолковании.
#родоваятравма, #внутриутробнаяинфекция, #ДЦП, #ДжеймсУотсон, #генетик, #генетиквЕкатеринбурге, #генетиквМоскве, #генетикКудрявцева, #Геномед, #ДНКисследования, #микроделеционныесиндромы
Для чего нужна консультации у генетика
Генетические исследования во время беременности
Чем занимается врач-генетик, и в каком случае надо обратиться к нему за помощью? Давайте попробуем разобраться.
Причина 1: подготовка к беременности

В некоторых странах уже в настоящее время молодым супругам предлагают заблаговременно исследовать кариотип (набор хромосом), чтобы выявить наличие возможных хромосомных перестроек. Если они будут обнаружены, то своевременная дородовая диагностика позволит предупредить рождение нездорового ребенка в этой семье. Изучение генома человека открывает перспективы для профилактики наследственных заболеваний, так как дает возможность определить носительство патологических генов и генов предрасположенности к различной патологии. Наглядным примером активной профилактической работы является программа, проводящаяся в США в популяции евреев ашкенази, у которых достаточно часто регистрировались случаи рождения детей с амовротической идиотией Тея — Сакса. Это наследственное заболевание обмена веществ приводит к тяжелому поражению нервной системы и ранней гибели ребенка. Практически всех представителей этой национальности в США тестируют на носительство данной патологии. Если оба супруга являются носителями гена заболевания, то при беременности проводится исследование плода. В результате данных мероприятий в США практически перестали рождаться дети с болезнью Тея-Сакса.
К генетику также необходимо обратиться, если супруги являются родственниками, в семье есть люди с наследственными заболеваниями, у пары отмечается привычное невынашивание.
Причина 2: ряд особенностей течения беременности
При постановке будущей мамы на учет по беременности акушер-гинеколог обязательно расспрашивает женщину о предыдущих беременностях, перенесенных заболеваниях, о том, как протекает беременность. Иногда уже на этом этапе беременную направляют на консультацию к генетику.
Показания и сроки генетического консультирования в период беременности
— Наследственная болезнь в семье до зачатия
— Рождение предыдущего ребенка с пороками развития или хромосомной патологией до 9 нед.
— Наличие хромосомных перестроек у одного из родителей до 9 нед.
— Возраст женщины старше 35 лет до 9 нед.
— Воздействие тератогенов (лекарства, инфекции, алкоголь, наркотики и т.д.) до 3-х месяцев беременности до 12 нед.
Причина 3: результаты ультразвукового исследования
Уже в 11–13 недель беременности при ультразвуковом сканировании можно диагностировать некоторые пороки развития и выявить изменения, которые могут свидетельствовать о наличии хромосомной патологии плода. Так, например, наличие утолщения воротниковой зоны у плода в 11–13 недель беременности может сопровождать хромосомные нарушения, такие как синдром Дауна, а также пороки развития. Пациенткам с такими результатами УЗИ необходимо проведение более тщательного обследования с использованием методов, которые позволяют получить клетки из будущей плаценты и точно определить хромосомный набор ребенка.
Второе плановое ультразвуковое исследование во время беременности проводится в 20–22 недели. На этом сроке возможно определить большинство отклонений в развитии лица, конечностей, а также выявить пороки развития внутренних органов плода. В 30–32 недели беременности с помощью ультразвука можно заподозрить задержку развития плода, оценить состояние кровотока.
Причина 4: результаты биохимических тестов
Протеин, связанный с беременностью (PAPP), хорионический гонадотропин (ХГЧ) и альфа-фетопротеин (АФП) — это специальные белки, которые вырабатываются эмбриональными тканями. По изменению концентрации данных белков в крови матери можно заподозрить хромосомную патологию и ряд пороков развития плода, в первую очередь, передней брюшной стенки и нервной системы. Исследование уровня биохимических маркеров в крови беременной проводится в определенные сроки. Уровень протеина, связанного с беременностью, и хорионического гонадотропина определяют в 10–13 недель беременности, альфафетопротеина и хорионического гонадотропина — в 16–20 недель. При получении результатов, выходящих за пределы нормы, необходима консультация генетика.
Причина 5: острое течение внутриутробной инфекции
Вирусные инфекции во время беременности могут привести к выкидышу или вызвать пороки развития плода. Одной из самых опасных инфекций для будущей мамы является краснуха. Это заболевание во время беременности может вызвать серьезную патологию плода: порок сердца, снижение слуха, зрения, задержку умственного и физического развития. При заболевании краснухой до 12-ти недель беременности риск патологии для ребенка составляет 70–80%.
Существуют и другие инфекции, опасные для организма будущего ребенка, например, герпес, цитомегаловирус, токсоплазмоз. При острой инфекции у женщины, особенно в первом триместре беременности, они способны поражать и будущего ребенка. Именно поэтому подобные инфекции нередко называют внутриутробными. Обследование на внутриутробные инфекции желательно провести до зачатия и в первые недели беременности, когда еще возможно предотвратить их влияние на плод. Если женщина впервые встретилась с этими вирусами до 12-ти недель беременности, акушер-гинеколог обязательно направит ее к генетику.
5 ОСНОВНЫХ ЭТАПОВ МЕДИКО-ГЕНЕТИЧЕСКОГО КОНСУЛЬТИРОВАНИЯ
Для того чтобы понять, на чем основано МГК, необходимо остановиться на основных понятиях медицинской генетики. Как известно, в процессе репродукции участвуют несколько сторон: мать, отец, плод. При этом генетические нарушения могут касаться каждого участника репродуктивного процесса. Генетическая информация, передаваемая от родителей потомству, содержится в половых клетках (гаметах) — сперматозоидах и яйцеклетках. Нарушения в процессе образования и созревания гамет могут приводить к генетическому дисбалансу зародыша и плода. Серьезный генетический дисбаланс у зародыша в подавляющем большинстве случаев приводит к остановке развития и отторжению плодного яйца на очень ранних стадиях развития (в первые дни или часы после зачатия) и не сопровождается задержкой месячных или другими признаками беременности. Семейная пара может иногда годами обследоваться и лечиться по поводу бесплодия или невынашивания беременности, не подозревая, что главной причиной нарушений репродуктивной функции являются генетические факторы. Генетические нарушения плода также сказываются на течении беременности, которое обычно бывает неблагополучным.
В некоторых случаях генетические нарушения у супругов приводят к абсолютной неспособности сперматозоидов или яйцеклеток к зачатию. Своевременное выявление подобных нарушений дает возможность выбрать альтернативные пути лечения бесплодия (использование донорских сперматозоидов или донорской яйцеклетки).
Консультация врача-генетика начинается с уточнения диагноза наследственного заболевания в семье, подробного анализа родословной семьи с построением генеалогического древа. При наличии показаний проводится кариотипирование супругов (изучение хромосомного набора под микроскопом).
Этап 1: изучение родословной
Впервые этот метод генетического исследования был предложен в 1865 году английским ученым Ф. Гальтоном. Он называется генеалогическим методом генетического исследования. Суть его заключается в составлении родословной и последующем ее анализе.
Сбор информации проводится путем опроса, анкетирования и личного обследования семьи. Опрос обычно начинается с бабушки и дедушки по материнской линии. В родословную вносят сведения о бесплодных браках, выкидышах, абортах и т.д. После сбора сведений делают графическое изображение родословной, а затем генетик проводит анализ родословной. В результате этого анализа врач может получить очень важную информацию о том или ином признаке: например, установить, является ли данный признак или заболевание единичным в семье или носит семейный характер; определить тип наследования, если признак встречается несколько раз в разных поколениях.
Этап 2: исследование хромосомного набора будущих родителей
Хромосомы видны под микроскопом в ядре только на определенных фазах деления клеток. Для проведения исследования хромосомного набора у пациента берут кровь и выделяют из нее лимфоциты. Далее в пробирке их стимулируют, заставляя делиться, а через несколько дней деления культура обрабатывается специальным веществом, которое останавливает процесс деления клеток именно на той стадии, когда видны хромосомы. Из клеток культуры готовятся мазки на стеклах, которые будут использованы для исследования. Для получения дополнительной информации о структуре хромосом используется специальная окраска, в результате которой каждая хромосома приобретает специфическую поперечную исчерченность. Теперь хромосомы полностью готовы для анализа.
Генетик анализирует под микроскопом 11–13 клеток на предмет выявления изменений кариотипа (хромосомного набора), обнаруживая количественные и структурные изменения. Например, при синдроме Тернера, который проявляется низким ростом, лицевыми особенностями и бесплодием у женщин, кариотип содержит 45 хромосом (одна Х-хромосома вместо двух). При синдроме Клайнфельтера, который сопровождается мужским бесплодием, есть лишняя Х-хромосома: 47, ХХУ. Структурные нарушения представляют собой изменение самих хромосом (поворот участка хромосомы на 180° — инверсия, выпадение участка хромосомы — делеция, перенос части одной хромосомы на другую хромосому — транслокация и т.д.).
Этап 3: пренатальная диагностика
Пренатальная диагностика — это внутриутробное обследование ребенка еще до его рождения, направленное на выявление у плода наследственных заболеваний и пороков развития. Существуют различные виды пренатальной диагностики.
Неинвазивные методы абсолютно безопасны и включают ультразвуковое сканирование плода и определение биохимических маркеров в крови беременной.
Инвазивные методы предполагают медицинское «вторжение» в полость матки, чтобы взять материал для исследования и с высокой точностью определить кариотип плода и, следовательно, исключить такие патологии как синдром Дауна, синдром Эдварса и другие. К инвазивным процедурам относятся: биопсия хориона, амниоцентез, плацентоцентез и кордоцентез. При этом производится забор клеток хориона или плаценты, околоплодных вод, крови из пуповины плода для исследования. Выполнение инвазивных процедур связано с риском осложнений, поэтому проводятся они по строгим показаниям:
— возраст беременной 35 лет и старше;
— в семье уже рождался ребенок с хромосомной патологией или пороками развития;
— родители являются носителями хромосомных перестроек; имеют отклонения от нормы уровня биохимических маркеров (PPAP, ХГЧ, АФП);
— при обнаружении во время УЗ-исследования пороков развития или отклонений.
Также инвазивная диагностика проводится в случае высокого риска генного заболевания для плода или для определения пола при заболеваниях, наследование которых сцеплено с полом. Например, если мать является носителем гена гемофилии, которую она может передать только сыновьям. При исследовании можно определить наличие мутации, вызывающей заболевание.
Все инвазивные манипуляции проводятся опытными специалистами под ультразвуковым контролем в дневном стационаре. После процедуры беременная находится 2–3 часа под наблюдением. С целью профилактики возможных осложнений ей назначаются некоторые лекарственные препараты. Полученные в результате процедур клетки плода анализируют молекулярными методами на предмет конкретного генного заболевания. В настоящее время разработаны методы диагностики трехсот из пяти тысяч наследственных заболеваний. Среди них: гемофилия, фенилкетонурия, мышечная дистрофия Дюшенна, муковисцидоз и другие.
Биопсия хориона — это получение клеток из будущей плаценты. Биопсию хориона проводят на сроках 9–12 недель беременности путем трансабдоминальной пункции (через переднюю брюшную стенку). Вся процедура занимает немного времени, а результаты получают уже в течение 3–4 дней после забора материала. Риск самопроизвольного прерывания беременности после биопсии хориона составляет 2%. Преимуществами этого метода являются ранний срок проведения и высокая скорость получения ответа, что позволяет в случае выявления патологии плода прервать беременность на раннем сроке.
Амниоцентез — это взятие амниотической жидкости в 16–24 недели беременности. Амниоцентез является самым безопасным инвазивным методом пренатальной диагностики, так как процент осложнений после его применения не превышает 1%. Однако у амниоцентеза есть и свои минусы. Поскольку клеток плода в забранном образце очень мало, необходимо дать им возможность размножиться в искусственных условиях. Для этого требуются особые питательные среды, температура, реактивы, сложное оборудование. Ну и время, конечно. Для достаточного роста клеток может потребоваться от 2 до 6 недель.
Кордоцентез — это пункция пуповины плода и забор пуповинной крови на исследование. Кордоцентез является высокоинформативным методом, при этом хромосомный анализ занимает около пяти дней. Оптимальный срок выполнения — 22–25 недель беременности.
Вопрос об инвазивной диагностике решается индивидуально, в то время как безвредные неинвазивные исследования желательно производить всем беременным женщинам, ведь пренатальная диагностика отвечает на главный вопрос, поднимаемый при медико-генетическом консультировании: болен плод или нет?
Этап 4: планирование семьи
Медио-генетическое консультирование позволяет определить уровень риска рождения больного ребенка. Генетический риск обычно выражается в процентах. Так, вероятность рождения ребенка с синдромом Дауна для беременной в 40 лет не превышает 2%. Риск этого заболевания при наличии у плода утолщенной шейной складки (УЗ-признак) в 12 недель беременности составляет уже 26%.
Методы пренатальной диагностики позволяют точно определить наличие патологии у плода, что необходимо семье для принятия взвешенного решения о судьбе данной беременности: продолжать вынашивание или нет? В наши дни появились эффективные методы лечения многих пороков. Задача врача при этом — предоставить максимально полную информацию о данной патологии, возможностях ее лечения, прогнозе жизни и повторном риске (при последующих беременностях).
Этап 5: профилактика наследственных заболеваний в семье

Периконцепционная профилактика включает следующие этапы:
Выбор времени зачатия. Многочисленными исследованиями было показано, что риск рождения ребенка с врожденными пороками развития является особенно низким, если зачатие приходится на конец лета — начало осени. Самая высокая вероятность появления больного потомства регистрируется при зачатии в весенние месяцы.
Обследование супругов до беременности для выявления у них различных инфекционных, эндокринных и других заболеваний. Гормональные изменения, хронические инфекции, особенно половых путей, могут нарушить процессы созревания половых клеток и формирование эмбриона. Поэтому перед зачатием требуется оздоровление обоих супругов: им рекомендуется в случае необходимости пройти курс терапии, отказаться от курения, алкоголя, по возможности ограничить контакты с вредными производственными факторами. Семьи с отягощенной наследственной патологией должны пройти ДНК-тестирование.
Прием поливитаминных препаратов в течение 2–3 месяцев перед зачатием. Эти лекарственные средства должны содержать фолиевую кислоту (до 0,4–1 мг в сутки), аскорбиновую кислоту, a-токоферол, витамины группы В. Рацион питания супругов обогащается продуктами, также содержащими фолиевую кислоту: зелень, помидоры, бобовые, печень. Подобная терапия нормализует обменные процессы в клетках, обеспечивает правильное функционирование генетического аппарата, создает благоприятные условия для внутриутробного развития плода.
Наблюдение за беременностью, которое включает методы дородовой диагностики, позволяющей обнаружить возможную патологию у плода.
Проведенное своевременно пренатальное обследование позволяет выявить большую часть возможной врожденной и наследственной патологии и предотвратить рождение больного ребенка. Следует особо подчеркнуть, что генетическое консультирование и ранняя пренатальная диагностика чаще исключают патологию плода и дарят семье счастье рождения здорового ребенка.